Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Angiologia e Cirurgia Vascular
versão impressa ISSN 1646-706X
Angiol Cir Vasc vol.13 no.4 Lisboa dez. 2017
ARTIGO ORIGINAL
Rotura de aneurisma da aorta abdominal na era do tratamento endovascular — validação unicêntrica de 2 algoritmos de previsão de risco
Ruptured abdominal aortic aneurysm in the era of endovascular repair — Towards single center validation of two new risk prediction algorithms
Andreia Coelho1, Miguel Lobo, Ricardo Gouveia, Jacinta Campos, Rita Augusto, Nuno Coelho, Ana Carolina Semião, Alexandra Canedo
1Serviço de Angiologia e Cirurgia Vascular do Centro Hospitalar de Vila Nova de Gaia e Espinho
Autor para correspondência
RESUMO
Introdução: Atualmente, o aneurisma da aorta abdominal em rotura(AAAr) continua a apresentar uma elevada taxa de mortalidade associada e consequentemente a decisão de prosseguir ou recusar tratamento cirúrgico é extremamente complexa.
Os algoritmos de previsão de risco de mortalidade por AAAr desenvolvidos antes da globalização do tratamento endovascular de aneurisma da aorta abdominal (EVAR) em rotura tiveram a sua validade questionada numa era em que quer a cirurgia aberta (CA) quer o EVAR estão disponíveis. Em 2017, foram publicados dois novos algoritmos de previsão de risco, ambos baseados em variáveis clínicas facilmente obtidas e validados numa população submetida quer a CA quer a EVAR. O objetivo deste trabalho foi descrever a evolução da experiência no tratamento de AAAr na nossa instituição e validar a aplicabilidade dos algoritmos supracitados na nossa prática.
Métodos: Os dados clínicos de todos os doentes admitidos entre 2010 a 2016 com o diagnóstico de AAAr foram avaliados retrospetivamente e foi realizada análise estatística usando SPSS V.22.
Resultados: Foi incluído um total de 71 doentes, 19 dos quais submetidos a EVAR e 52 a CA. Houve um aumento significativo ao longo do tempo de procedimentos de EVAR, e em 2015 a taxa anual de EVAR excedeu a de CA.
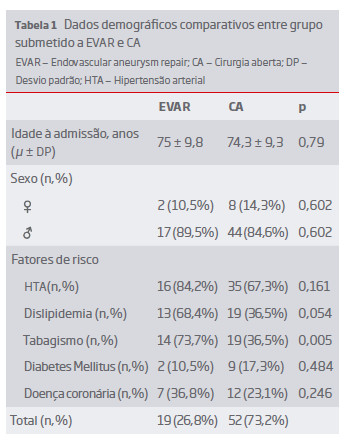
A população de pacientes submetidos a EVAR e CA é sobreponível em fatores como género, idade e co-morbilidades com exceção do tabagismo, mais comum no grupo EVAR (73,7% Vs 36,5%; p = 0,005).
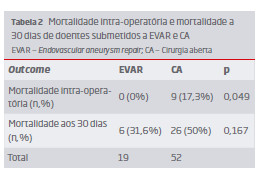
Não foram registrados casos de morte intraoperatória no grupo EVAR, por oposição a 17% no grupo CA (p = 0,049). A mortalidade aos 30 dias atingiu 49% no grupo CA e 31,6% no grupo EVAR (p> 0,05).
Vários preditores de mortalidade pré-operatórios foram identificados: tabagismo (p = 0,005), instabilidade hemodinâmica pré-operatória (p = 0,003) e razão internacional normalizada (INR) à admissão (p <0,0001). Identificou-se como preditor de mortalidade pós-operatório a instabilidade hemodinâmica pós-operatória (p<0,0001) Realizou-se uma regressão logística binária e concluiu-se que o INR elevado e a instabilidade pós-operatória foram preditores de risco independentes de outcome (p <0,05).
Os modelos de previsão de mortalidade supracitados foram aplicados à nossa população e a mortalidade estimada correlacionou-se significativamente com a mortalidade real (mortalidade estimada 41% e 45,3% Vs mortalidade real 45%, ambos com p <0,0001). A correlação de Pearson foi aplicada para comparar os scores e concluiu um coeficiente de correlação de 0.775 (p <0,001), descrevendo uma correlação linear positiva significativa entre scores.
Conclusões: Nos últimos anos, o EVAR tornou-se cada vez mais o procedimento de escolha para rAAA na nossa instituição. Nesta população, ambos os algoritmos de previsão de pontuação foram aplicados retrospetivamente e ambos previram com acuidade a mortalidade na população estudada (p <0,001).
Palavras-chave: Aneurisma da Aorta Abdominal; Aneurisma em rotura; Mortalidade; Técnicas de suporte de decisão
ABSTRACT
Introduction: Despite significant advancements, ruptured abdominal aortic aneurysm (rAAA) remains a life-threatening condition, and the decision whether or not to proceed with surgical intervention is extremely difficult in daily practice. Previous risk prediction models of rAAA mortality developed before EVAR was an option, had their validity questioned in an era where both open repair (OR) and EVAR are available. In 2017, Healey CT et al and von Meijenfeldt GC et al (Dutch Aneurysm Score) published two new mortality prediction models, both based on easily obtained clinical variables and validated in a population submitted to either OR or EVAR. The purpose of this paper was to describe the evolving experience in rAAA management in our centre, and to validate the applicability of the aforementioned scores in our practice.
Methods: The clinical data of all patients admitted in our hospital from 2010 to 2016 with the diagnosis of rAAA were retrospectively reviewed and statistical analysis using SPSS V.22 was performed.
Results: A total of 71 patients were considered, including 19 EVARs and 52 ORs. There was a significant increase over time in repairs performed by EVAR, and in 2015 the annual rate of EVAR exceeded that of OR.
The population of patients submitted to EVAR and OR were comparable in gender, age and co-morbidities with the excep-tion of smoking, more common in the EVAR group (73.7% Vs 36.5%; p=0.005).
No cases of intra-operative mortality were registered in the EVAR group, as opposed to 17% in the OR group (p=0,049). 30-day mortality reached 49% in the OR group and 31,6% in the EVAR group (p>0.05).
Several pre-operative predictors of outcome were identified: smoking (p=0.005), pre-operative hemodynamic instability (p=0.003) and international normalized ratio (INR) at admission (p<0.0001). As for post-operative preditors of outcome, hemodynamic instability in the ICU was statistically significant (p<0,0001). Binary logistic regression concluded elevated INR and post-operative instability were independent risk predictors of outcome (p<0.05).
The mortality score prediction models aforementioned were applied to our population and estimated mortality signifi-cantly correlated with real mortality (estimated mortality 41% and 45.3% Vs real mortality 45%; both p<0.0001). Pear-son correlation was applied to compare scores and concluded a correlation coefficient of 0.775 (p<0.001), describing a significant positive linear correlation between scores.
Conclusions: In recent years, EVAR has increasingly become the procedure of choice for rAAA in our institution. With this evolving approach to rAAA, both score prediction models were retrospectively applied and both accurately predicted mortality in the study population (p<0.001).
Keywords: Aortic Aneurysm, Abdominal (MeSH Term); Aneurysm, Ruptured (MeSH Term); Mortality (MeSH Term); Decision Support Techniques (MeSH Term)
INTRODUÇÃO
Atualmente, o aneurisma da aorta abdominal em rotura (AAAr) continua a ser uma patologia potencialmente fatal com uma taxa de mortalidade global estimada em 80%.1 Cerca de um terço dos doentes não chega a receber cuidados hospitalares e um terço não chega a ser submetido a intervenção cirúrgica. Do restante terço dos doentes que é submetido a intervenção cirúrgica, apenas 50% sobrevivem ao período peri-operatório.2 Apesar de todos os avanços técnicos, a taxa de mortalidade não se tem alterado muito ao longo do tempo.3
O tratamento endovascular de aneurisma da aorta abdominal (EVAR) tem sido utilizado de uma forma crescente no tratamento de AAAr, apesar da ausência de evidência nível A. De facto, estima-se que 60% dos casos de AAAr sejam anatomicamente compatíveis com EVAR (18–83%).4 Modelos preditores de risco de morte foram estudados de uma forma exaustiva na era pré-EVAR, tendo sido desenvolvidos múltiplos algoritmos como é o caso do Glasgow Aneurysm Score (GAS), Hardman Index, Vancouver Score, Edinburgh Ruptured Aneurysm Score (ERAS) e Vascular Study Group of New England Ruptured Abdominal Aneurysm Score (VSGNE-RAAA Score). Apenas o GAS sofreu uma atualização com a adição de uma variável para o tipo de intervenção, e mesmo esse não foi capaz de identificar um grupo de muito elevado risco não suportando assim uma decisão de não oferecer tratamento.5 Em 2017, foram publicados dois novos algoritmos de previsão de risco, ambos baseados em variáveis clínicas facilmente obtidas e validados numa população submetida quer a CA quer a EVAR.6-7
Os objetivos deste trabalho foram, portanto, descrever a evolução da experiência no tratamento de AAAr na nossa instituição e validar a aplicabilidade dos algoritmos supracitados na nossa prática clínica.
MÉTODOS
Rotura de aneurisma da aorta abdominal (AAAr) foi definida como extravamento de sangue ou hematoma perianeu-rismático identificado em estudo por Tomografia Computo-rizada (TC) ou intraoperatóriamente.
Instabilidade hemodinâmica definiu-se como perda de consciência, transitória ou permanente, previamente à cirurgia ou pressão arterial sistólica ≤70 mmHg em qual-quer momento do pré-operatório.
Instabilidade hemodinâmica pós-operatória definiu-se como incapacidade de manter pressão arterial sistólica ≥ 70 mmHg apesar de tratamento adequado numa unidade de cuidados intensivos (UCI).
Identificaram-se todos os doentes admitidos na nossa insti-tuição com o diagnóstico de AAAr no período decorrido entre janeiro de 2010 e dezembro de 2016. Aneurismas justa-re-nais e toraco-abdominais foram excluídos desta análise. Foram recolhidos os dados dos processos clínicos dos doen-tes selecionados e procedeu-se à análise estatística dos mesmos. Variáveis categóricas foram apresentadas como frequências e percentagens. Variáveis contínuas com distri-buição normal foram apresentadas como médias e desvios padrão. Todos os valores p são bicaudados, com um valor menor ou igual a 0,05 a indicar significância estatística. A análise estatística foi realizada com recurso ao SPSS versão 22.0. Variáveis categóricas foram comparadas com o uso do teste de Qui-Quadrado. O teste de Levene foi usado para avaliar a igualdade de variância entre dois grupos de variáveis contínuas, sendo que para um valor de p >0,05 foi assumido que a diferença de variância entre dois grupos era imprová-vel que se devesse a um fator aleatório. Variáveis contínuas foram comparadas com recurso ao teste T de amostras inde-pendentes. O teste de Kaplan-Meier foi usado para estimar e comparar sobrevivência em função do tempo. Um modelo de regressão logística multivariada binária foi aplicado para a identificação de fatores preditores independentes de mortalidade, após realização de análise univariada.
RESULTADOS
Durante o período de estudo foram identificados 71 doentes admitidos com o diagnóstico de AAAr, 19 doentes foram submetidos a EVAR e 52 a CA. Não houve registo de casos recusados para cirurgia. Houve um aumento significativo ao longo do tempo de procedimentos de EVAR, e em 2015 a taxa anual de EVAR excedeu a de CA. Comparou-se ambos os grupos relativamente a idade à data da rotura do aneurisma, sexo e fatores de risco cardiovasculares, sendo comparáveis em todos os parâmetros à exceção de tabagismo, mais prevalente no grupo EVAR (73,7% Vs. 36,5%; p=0,005). (Tabela 1)
Relativamente ao outcome dos doentes, constatou-se que nenhum doente no grupo EVAR morreu no período intraoperatório, por oposição a 17,3% no grupo CA, sendo esta diferença significativa (0 (0%) Vs. 9 (17,3%); p=0,049). (Tabela 2) A taxa de mortalidade a 30 dias foi inferior no grupo EVAR, atingindo 31,6%, por oposição a 50% no grupo CA, mas não atingiu significância estatística (p>0,05). (Tabela 2)
Como fatores preditores intra-operatórios de outcome identificou-se o número de unidades de plasma fresco congelados transfundido intraoperatoriamente bem como as perdas sanguíneas intra-operatórias. (Tabela 3)
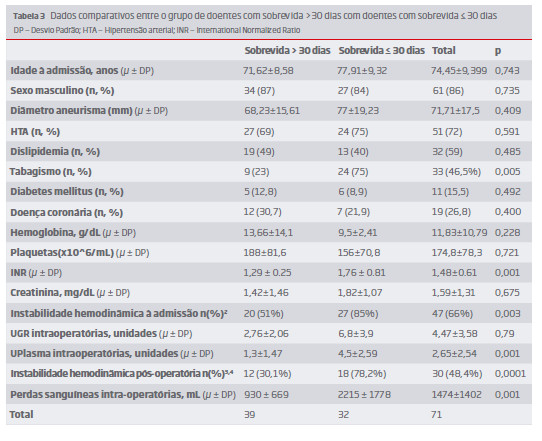
Como fatores preditores pós-operatórios de outcome identificou-se a instabilidade hemodinâmica pós-operatória(p<0,0001).
Vários preditores pré-operatórios de outcome propostos na literatura foram avaliados neste estudo, comparando-se o grupo de doentes com sobrevida >30 dias com doentes com sobrevida ≤30 dias. (Tabela 3) Constatou-se que tabagismo, elevação do International Normalized Ratio (INR) e instabilidade hemodinâmica à admissão, são fatores preditores de mau outcome neste grupo de doentes (p<0,05).
Após a análise univariada procedeu-se a uma regressão logística multivariada e constatou-se que a elevação do INR e a instabilidade hemodinâmica pós-operatória são fatores de risco independentes para mau prognostico (p=0,036 e p=0,043 respetivamente).
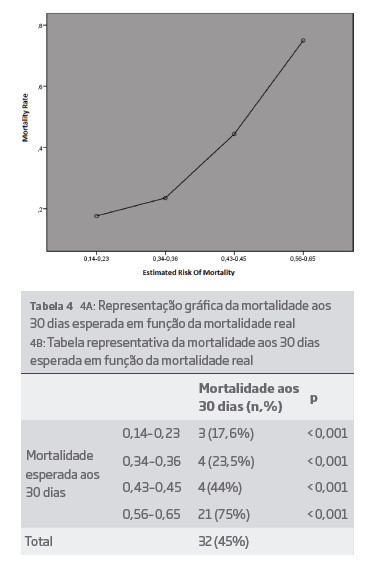
Recentemente, Healey et al propôs um algoritmo destinado a calcular a mortalidade esperada, com recurso a 3 parâmetros fáceis de obter na urgência, nomeadamente a idade, creatinina superior ou inferior a 1,5 mg/dL e pressão arterial sistólica inferior a 70 mmHg, calculando 4 categorias de risco, com o grupo de risco mais elevado situado entre 56–65%. Este modelo foi validado numa população submetida quer a cirurgia direta quer a cirurgia endovascular.6 Este algoritmo foi aplicado à nossa população, tendo-se obtido uma taxa de mortalidade esperada de 41%, muito semelhante à mortalidade real de 45%. A representação gráfica ilustra que à medida que o risco estimado aumenta, também aumenta a mortalidade real de forma significativa (p<0,001). No entanto, constata-se que no último patamar de risco (56-65%) a mortalidade real é muito superior. (Tabela 4)
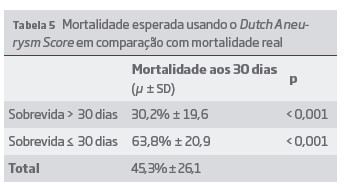
O Dutch Aneurysm Score tem uma fórmula de calculo complexa mas baseada em 4 parâmetros facilmente obtidos em contexto de urgência, nomeadamente idade, pressão arterial sistólica mais baixa avaliada a nível hospitalar no período pré-operatório, necessidade de ressuscitação cardiopulmonar e valor de hemoglobina à admissão.7 Este algoritmo foi aplicado à nossa população, tendo-se obtido uma taxa de mortalidade esperada de 45,3%, muito semelhante à mortalidade real de 45%, sendo a correlação estatisticamente significativa. (Tabela 5)
Comparando diretamente a aplicação de ambos os scores na nossa população recorrendo à correlação de Pearson, constatou-se que há uma correlação linear positiva entre ambos os scores com um valor de r elevado — 0.775 — com significância estatística (p<0,0001).
No entanto, o Dutch Aneurysm Score permite, por oposição ao score de Healey et al, identificar um grupo de risco esperado muito elevado (>80%). De facto, na nossa população constatou-se que 16,9% dos doentes (n=12) apresentavam risco esperado muito elevado com risco médio de 0,85± 0,042 (range 0,80–0,93) com uma taxa de mortalidade aos 30 dias de 91,7%. (Tabela 6)

DISCUSSÃO
O conceito teórico de estratificar risco de mortalidade em doentes com aneurisma da aorta abdominal em rotura não é um conceito novo. De facto, na era pré-EVAR múltiplos algoritmos de previsão de risco de mortalidade foram propostos. No entanto, apenas o GAS sofreu uma atualização com a introdução da variável de tipo de tratamento (EVAR Vs. CA).8 Segundo Thompson et al, nenhum desses scores, incluindo o GAS modificado, apresenta utilidade na prática clínica para definir um subgrupo de doentes com muito baixa probabilidade de sucesso do tratamento. A maioria dos doentes com AAAr não foi classificado no grupo de risco muito elevado por estes algoritmos, e por outro lado, no grupo de doentes de mais alto risco a taxa de mortalidade foi sobrestimada.
A falta de especificidade destes algoritmos, aliado a diferenças na prática clínica entre diferentes centros levou a taxas de recusa de tratamento muito variáveis na literatura. O Improve Trial apresentou uma taxa de recusa que chegou a 23% por oposição a 9% no Ajax Trial.9-10 De facto, a decisão de recusar tratamento será sempre extremamente complexa, mas a existência de um bom modelo preditor poderá auxiliar nesta decisão.
Modelos preditores de mortalidade adaptados a uma realidade em que quer o EVAR quer a cirurgia direta são exequíveis são raros. Healey et al identificou as variáveis creatinina sérica à admissão, idade e instabilidade hemodinâmica como preditores de mau prognóstico a 30 dias.6 Noutro estudo foram identificadas as variáveis idade, perda de consciência e valor de hemoglobina à admissão como preditores de mau prognóstico.11 Em ambos os estudos as variáveis são facilmente obtidas em contexto de urgência. O Dutch Aneurysm Score (DAS) foi desenvolvido e validado numa coorte de doentes com uma elevada percentagem de doentes tratados por via endovascular (23,8%). Adicionalmente, é o primeiro score a identificar de forma fidedigna um grupo de risco muito elevado (>80%) nos quais se deve ponderar não oferecer tratamento.7
Na nossa experiência o EVAR tem-se tornado cada vez mais o procedimento de escolha em casos de AAA em rotura, sendo que apesar de a mortalidade aos 30 dias não ser significativamente diferente, há uma tendência no sentido de melhor outcome (taxa de mortalidade a 30 dias de 31,6 Vs. 50%, p=0,167).
Na nossa coorte o tabagismo, a instabilidade hemodinâmica à admissão e a elevação do INR à admissão foram identificados como fatores pré-operatórios de mau prognóstico, podendo ser tidos em conta na decisão de submeter ou não, a cirurgia de reparação de aneurisma em rotura.
As perdas sanguíneas intraoperatórias e o número de transfusões de plasma fresco congelado intraoperatórias foram identificados como fatores preditores intra-operatórios de mau outcome a 30 dias (p<0,05). Admite-se que a avaliação de perdas sanguíneas intra-operatórias no caso do EVAR seja falaciosa, uma vez que apenas se estimam as perdas durante a abordagem de acessos percutâneos, salvo se se realizar laparotomia descompressiva, ignorando-se assim o volume de hematoma intra-abdominal.
Por último identificou-se a instabilidade hemodinâmica pós-operatória como preditor de mau outcome pós-operatório (p<0,0001). Este último, juntamente com os preditores intra-operatórios de mau outcome podem auxiliar na decisão de não manter terapêuticas excecionais em doentes no pós-operatório imediato de reparação de aneurisma da aorta abdominal.
Na análise multivariada concluiu-se que a instabilidade hemodinâmica pós-operatória e elevação do INR são fatores preditores independentes de mau outcome a 30 dias (p<0,05).
Ambos os modelos preditores aplicados são de uso simples e previram a mortalidade esperada da população estudada adequadamente. O DAS conseguiu identificar um grupo considerável de doentes na nossa população com muito elevado risco (>80%), sendo neste pool de doentes que se deve ponderar não oferecer tratamento.
Admite-se como limitações a este estudo a sua natureza retrospetiva, o diminuto pool de doentes, a ausência de dados relativos a morte extra-hospitalar por AAAr.
Como conclusão, a definição objetiva de risco de mortalidade muito elevado em doentes com AAAr com recurso a algoritmos fiáveis de usar na prática clínica iria certamente ser um instrumento para auxiliar na decisão de recusar tratamento invasivo. No entanto a definição de limiares estritos para identificar doentes com muito baixa probabilidade de sucesso parece ser pouco realista dado que a decisão vai sempre depender da avaliação clinica subjetiva e das expectativas do doente e da sua família.
REFERÊNCIAS
1. Reimerink JJ, van der Laan MJ, Koelemay MJ, Balm R, Legemate Systematic review and meta-analysis of population-based mortality from ruptured abdominal aortic aneurysm. Br J Surg. 2013;100(11):1405–13. [ Links ]
2. van Beek SC, Conijn AP, Koelemay MJ, Balm R. Editor's Choice Endovascular aneurysm repair versus open repair for patients with a ruptured abdominal aortic aneurysm: a systematic review and meta-analysis of short-term Eur J Vasc Endovasc Surg. 2014;47(6):593–602. [ Links ]
3. Kantonen I, Lepantalo M, Brommels M, Luther M, Salenius JP, Ylonen. Mortality in ruptured abdominal aortic aneurysms. The Finnvasc Study Group. Eur J Vasc Endovasc Surg. 1999;17(3):208–12. [ Links ]
4. Moll FL, Powell JT, Fraedrich G, Verzini F, Haulon S, Waltham M, et al. Management of abdominal aortic aneurysms clinical practice guidelines of the European society for vascular Eur J Vasc Endovasc Surg. 2011;41 Suppl 1:S1–S58. [ Links ]
5. van Beek SC, Reimerink JJ, Vahl AC, Wisselink W, Peters RJ, Legemate DA, et al. Editor's Choice--External Validation of Models Predicting Survival After Ruptured Abdominal Aortic Aneurysm Eur J Vasc Endovasc Surg. 2015;49(1):10–6. [ Links ]
6. Healey CT, Neilson M, Clark D, Schanzer A, Robinson W, Vascular Study Group of New England N. Predicting Mortality of Ruptured Abdominal Aortic Aneurysms in the Era of Endovascular Repair. Ann Vasc Surg. 2017;38:59–63.
7. von Meijenfeldt GC, van Beek SC, Bastos Goncalves F, Verhagen HJ, Zeebregts CJ, Vahl AC, et al. Development and External Vali- dation of a Model Predicting Death After Surgery in Patients With a Ruptured Abdominal Aortic Aneurysm: The Dutch Aneurysm Score. Eur J Vasc Endovasc Surg. 2017;53(2):168–74.
8. Thompson PC, Dalman RL, Harris EJ, Chandra V, Lee JT, Mell MW. Predictive models for mortality after ruptured aortic aneurysm repair do not predict futility and are not useful for clinical decision making. J Vasc Surg. 2016;64(6):1617–22.
9. Investigators IT, Powell JT, Sweeting MJ, Thompson MM, Ashleigh R, Bell R, et al. Endovascular or open repair strategy for ruptured abdominal aortic aneurysm: 30 day outcomes from IMPROVE randomised trial. BMJ. 2014;348:f7661.
10. Reimerink JJ, Hoornweg LL, Vahl AC, Wisselink W, van den Broek TA, Legemate DA, et al. Endovascular repair versus open repair of ruptured abdominal aortic aneurysms: a multicenter randomized controlled trial. Ann Surg. 2013;258(2):248–56.
11. Acosta S, Lindblad B, Zdanowski Z. Predictors for outcome after open and endovascular repair of ruptured abdominal aortic aneurysms. Eur J Vasc Endovasc Surg. 2007;33(3):277–84.
Correio eletrónico: andreiasmpcoelho@gmail.com (A. Coelho).
Recebido a 16 de setembro de 2017
Aceite a 30 de janeiro de 2018














