Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
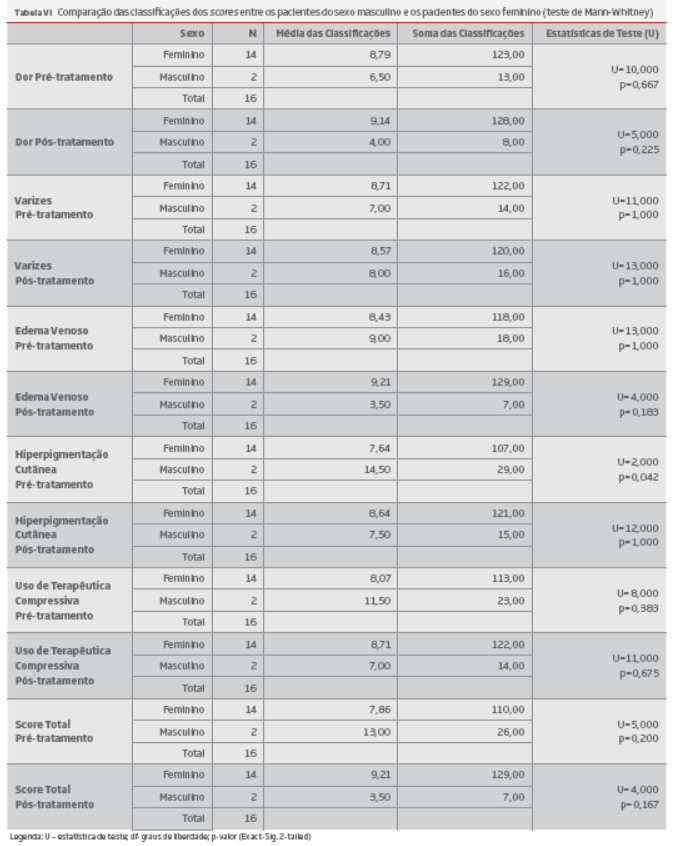
Angiologia e Cirurgia Vascular
versão impressa ISSN 1646-706X
Angiol Cir Vasc vol.14 no.1 Lisboa mar. 2018
ARTIGO ORIGINAL
Síndrome de may-thurner primário, resultados clínicos e seu tratamento endovascular. A nossa experiencia.
Primary may-thurner syndrome, clinical and endovascular surgical results. Our experience.
Miguel Machado1, Rui Machado1,2, Daniel Mendes2, Rui Almeida1,2
1Instituto de Ciências Biomédicas Abel Salazar - Universidade do Porto
2Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar Universitário do Porto
Autor para correspondência
RESUMO
Objetivo: Avaliar a nossa experiencia no tratamento cirúrgico endovascular da Síndrome de May-Thurner primaria (SMT).
Introdução: A Síndrome de May-Thurner resulta da compressão da veia ilíaca comum esquerda pela artéria ilíaca comum direita contra o corpo vertebral da quinta vértebra lombar.
Material e Métodos: Analise retrospectiva baseada nos registos clínicos e imagiológicas relativos a vinte e um doentes diagnosticados com a SMT primaria submetidos a tratamento cirúrgico endovascular . Foi usado o programa SPSS statistic 21 IBM para proceder à análise uni e bivariada bem como a realização do teste de hipóteses.
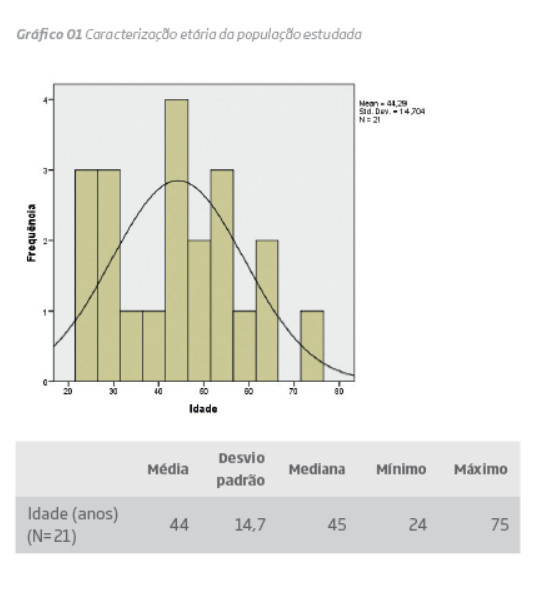
Resultados: A idade média da população foi 44 anos com dois picos de incidência, um na terceira década de vida e outro na quinta e sexta décadas de vida , com 90% dos doente do sexo feminino. O sintoma mais comum foi o edema do membro inferior esquerdo (85%), o tempo médio entre o inicio dos sintomas e o diagnostico foi 5,05 anos, e o tratamento foi o stenting primário em 90,5% dos casos, não tendo havido complicações per ou pós operatórias . Com um follow-up médio de 54,43 meses a patência primaria foi de 85,7% e a patência primaria assistida foi de 100%. Todos os casos em que foi realizada uma ATL simples necessitaram de re-intervenção com implantação posterior de stent. Foi possível avaliar dezasseis doentes aplicando o Venous Clinical Severity Score, tendo sido observado uma melhoria com significado estatístico nos scores pós operatórios relacionados com a dor ,com o edema do membro inferior esquerdo, e com o score global. Observou-se também uma correlação positiva e significativa entre o intervalo de tempo entre o inicio dos sintomas e o diagnóstico, e a variação do score de edema pós operatório.
Discussão/Conclusão: Observamos uma patência primaria assistida de 100% no tratamento endovascular do SMT primário, com uma taxa de complicações de 0%, reflectindo a eficácia e baixa agressividade do tratamento endovascular. O atraso no diagnóstico observado pode ser o resultado do desconhecimento clínico da síndrome e a dificuldade do seu diagnóstico , e foi associado a um pior resultado terapêutico .
Palavras-chave: Síndrome de May-Thurner, Síndrome de Cockett, Síndrome obstrutivo não trombótico da veia iliaca , stenting ílio-cava.
ABSTRACT
Objective: To evaluate the experience on endovascular treatment of primary May-Thurner Syndrome (MTS)
Introduction: Primary May-Thurner Syndrome, results from the compression of the left common iliac vein by the right common iliac artery and the 5fth vertebral body.
Methods and material: Retrospective analysis based on the clinical and imagiological records related to 21 patients diagnosed with non complicated May-Thurner Syndrome who underwent endovascular surgical treatment. The SPSS statistic 21 IBM was used to do a uni and bivariated descriptive analysis as so as the realization of the hypothesis test.
Results: The mean age was 44 years old, and 90% were female,with two peaks of incidence: one during the third decade of life, and the other during the fifth and sixth decades. The most common symptom was left inferior limb edema (85%), the mean time between the beginning of the symptoms and the diagnosis was 5,05 years and the treatment was primary stenting in 90,5% of the cases. With a mean follow-up of 54,43 months, the primary patency was 85,7% and the primary assisted patency was 100%. All patients submitted to angioplasty alone necessitate a stenting posteriorly. On the sixteen patients that were classified by the Venous Clinical Severity Score (VCSS), it was shown a statistically significant improvement on the post-operatory scores related to pain, the left inferior limb edema and the global score. There was a significant correlation between the time between the beginning of symptoms and diagnosis ,and the post-operatory edema score.
Discussion/Conclusion: An assisted primary patency of 100% was observed according to the published literature. The delayed diagnosis of the MTS may correspond to the lack of clinical knowledge and was associated with poor results.
Keywords: May-Thurner Syndrome, Cockett Syndrome, Non Thrombotic Iliac Vein Obstruction Syndrome, iliocaval stenting
INTRODUÇÃO
Esta síndrome foi descrita pela primeira vez por Virchow, em 1851, quando reparou que havia uma predominância da trombose venosa profunda (TVP) ílio-femoral do lado esquerdo, atingindo uma frequência 5 vezes superior, em relação ao membro inferior direito. Definiu a síndrome como uma compressão repetitiva e crónica da VICE pela AICD, com o consequente desenvolvimento de sinéquias dentro da VICE.1,2
Em 1908, Mc Murrich,3 num estudo cadavérico, observou adesões internas nas veias ilíacas e postulou que estas eram congénitas e responsáveis pela maior incidência de TVP.
Em 1943, Ehrich e Krumbhaar4 observaram que 23,8% dos adultos tinham lesões endovenosas na VICE e a análise histológica mostrava que eram constituídas por elastina e colagénio, demonstrando que as lesões eram adquiridas e não congénitas.
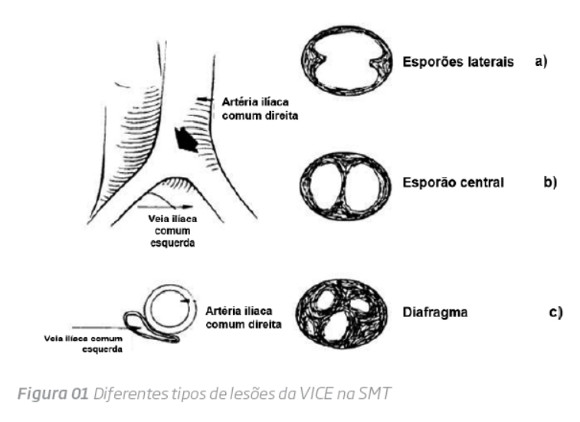
Em 1957, May e Thurner25 examinaram 457 cadáveres e observaram lesões na VICE em 22% dos casos, classificando-as como spurs (esporões), dividindo-os em 3 tipos (figura 1):
a) esporões laterais, ocorrendo de cada lado da VICE;
b) esporões centrais, ocorrendo antero-posteriormente na VICE;
c) esporões formando múltiplas fenestrações tipo rede.
Estes autores postularam que os esporões eram adquiridos e resultavam do traumatismo repetido induzido pela pulsação arterial na parede venosa, condicionando 2018 a irritação e proliferação do endotélio, levando à partição do lúmen venoso pelas lesões cicatriciais.
MATERIAL E MÉTODOS
Foi realizada uma análise retrospectiva observacional de vinte e um doentes tratados com o diagnóstico de síndrome de May-Thurner não complicado, no Serviço de Angiologia e Cirurgia Vascular do Hospital de Santo António no período de 1-2004 a 3-2017. Recorreu-se ao Statistical Package for the Social Sciences, Inc., Chicago, IL 21® da IBM, para proceder à análise descritiva univariada e bivariada, bem como à realização dos testes de hipóteses.
Foram analisadas as estatísticas de frequência (relativas e percentuais) das variáveis categóricas e as estatísticas descritivas das variáveis contínuas. Foi aplicado o Venous Clinical Severity Score (VCSS), a um conjunto de 16 doentes, no sentido de avaliar o grau de gravidade, antes e após o tratamento. Para determinar se o tratamento introduziu melhorias significativas, aplicou-se o teste de Wilcoxon (não paramétrico, dado que não foi verificada a normalidade da distribuição dos scores, pelo teste do Shapiro-Wilk (p<0,05). Este teste analisou as diferenças entre as condições pré-tratamento e pós-tratamento do mesmo grupo de sujeitos (amostras emparelhadas) e a hipótese nula (H0) estabelece que as pontuações são iguais entre o pré e o pós-tratamento. Considerou-se um nível de significância de 5% (α=0,05).
RESULTADOS
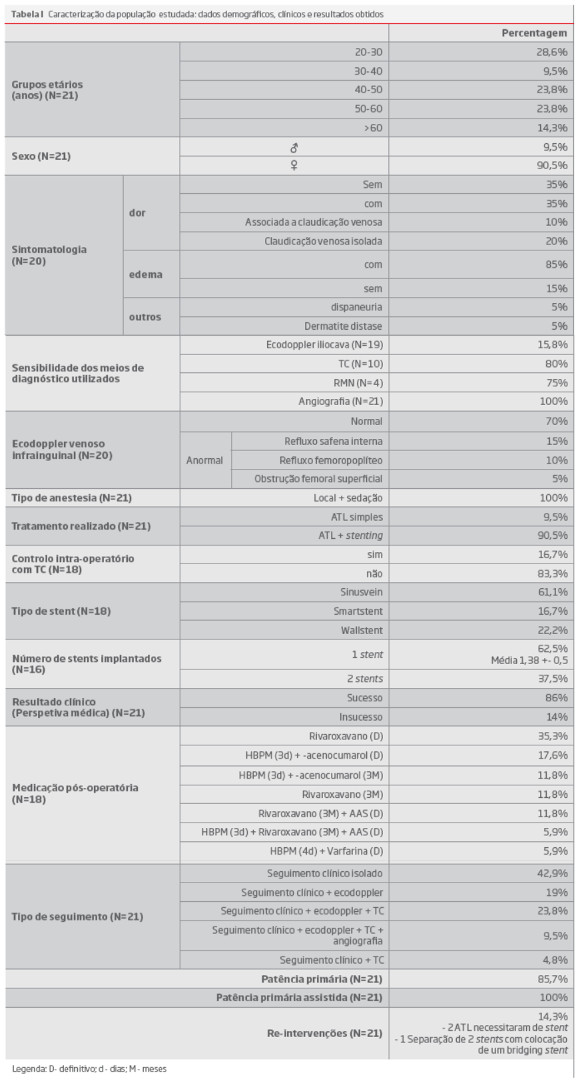
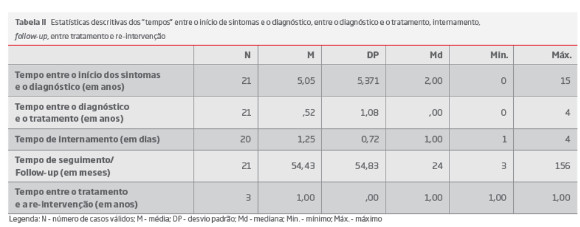
O Gráfico I e as tabelas I e tabelas II reportam as características clínicas, imagiológicas, tratamentos e resultados obtidos nos doentes com SMT.
O Gráfico II e as tabelas V a VIII reportam os resultados obtidos com a aplicação do questionário do VCSS pré e pós operatório .
Questionário Venous Clinical Severity Score (VCSS)
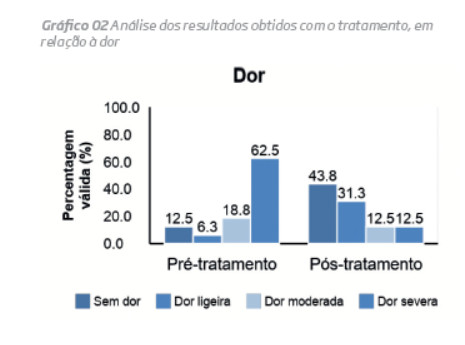
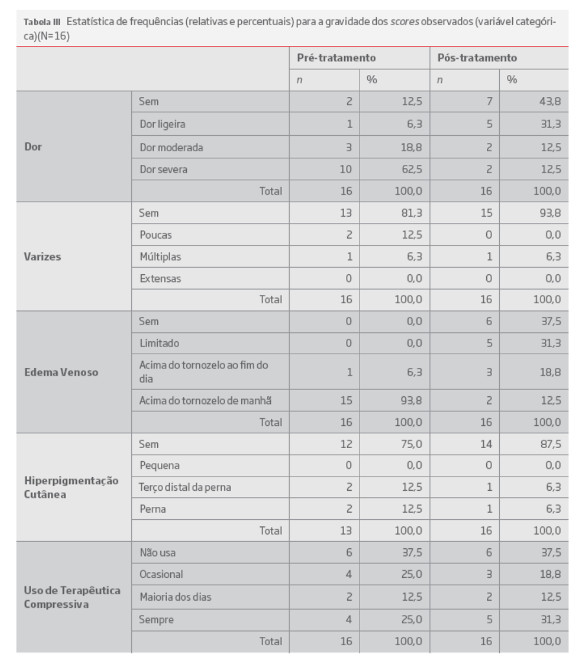
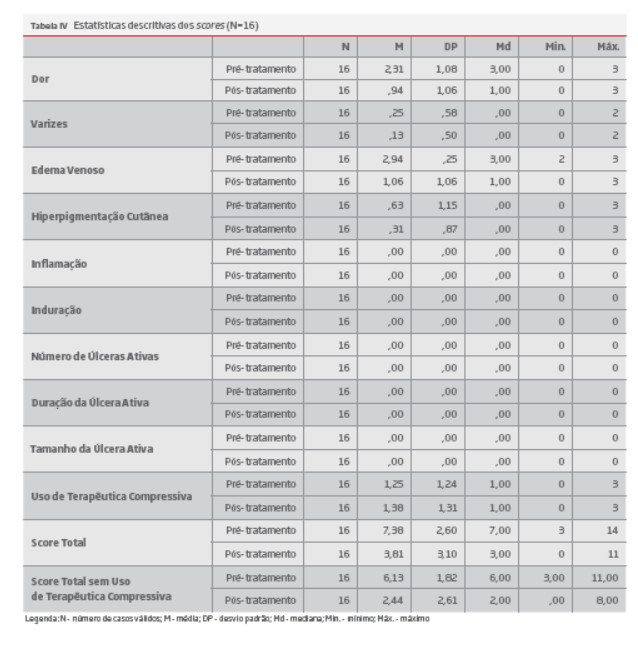
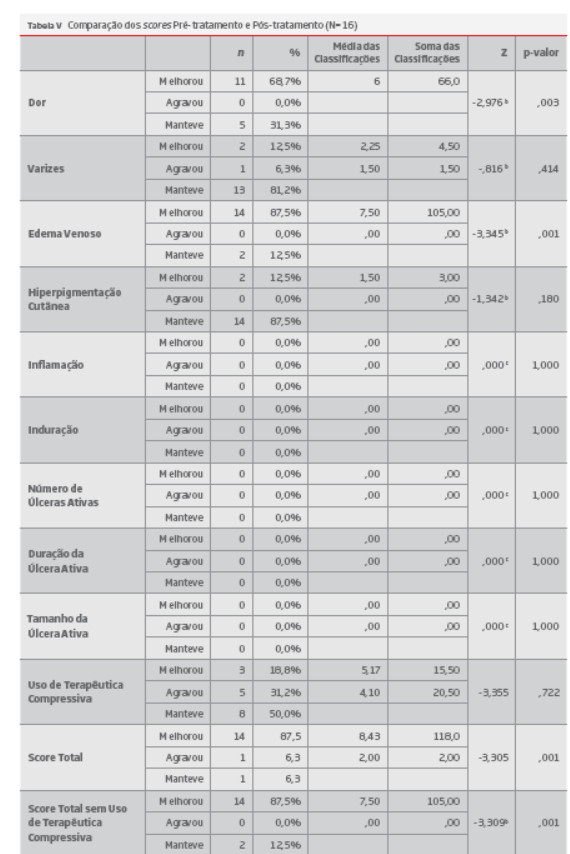
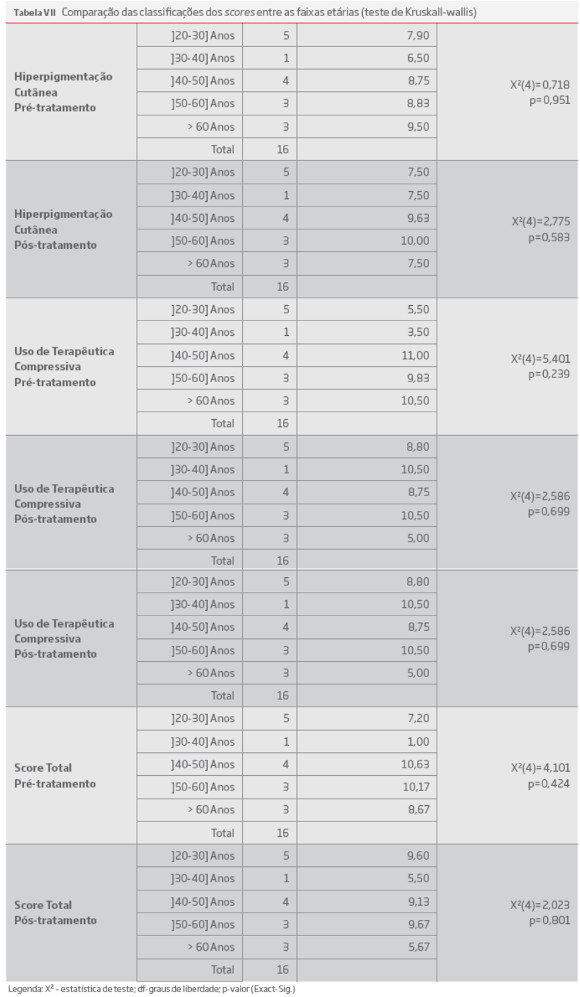
Foi possível obter a resposta de 16 doentes, ao questionário VCSS (tabelas III).
DISCUSSÃO E CONCLUSÃO
Em 1965, Cockett e Thomas6 descreveram a primeira série clínica de 57 doentes com TVP ílio-femoral aguda, secundária à compressão da VICE, pela AICD. Descreveram que as mulheres eram mais afectadas e que a idade de ocorrência mais comum era entre a segunda e a quarta década de vida. Observaram também que as intervenções cirúrgicas para tratamento de úlcera venosa ou de varizes não resolviam o problema clínico porque a compressão da veia ilíaca não era identificada e corrigida.
A SMT pode ter três formas de apresentação clínica:
a forma não complicada, provavelmente a mais comum e cujo diagnóstico é mais difícil pela sintomatologia ser comum às diferentes formas de doença venosa crónica e que resulta da compressão da VICE pela AICD;
a forma complicada trombótica aguda, na qual, em consequência da compressão e lesão da VICE, ocorre o desenvolvimento de uma TVP. Esta manifesta-se pelo aparecimento súbito de edema do membro inferior esquerdo, geralmente após situações promotoras de estase, como cirurgias complexas, viagens longas de avião ou automóvel, gravidez ou alectuamento; a forma complicada crónica pós trombótica, em que, na sequência da ocorrência de uma TVP, ocorre o desenvolvimento de uma síndrome pós-trombótica (SPT), associada a sequelas obstrutivas ou de disfunção valvular, podendo esta ser classificada como obstrutiva, refluxiva ou mista.
A sintomatologia da SMT na sua forma não complicada pode variar desde sintomas pouco exuberantes como dor, peso, cansaço, edema, prurido, perna inquieta (normalmente com agravamento vespertino e no verão), a sintomas muito incapacitantes como a claudicação venosa e alterações cutâneas na perna como dermatite, atrofia branca, lipodermatoesclerose e ulceração. No exame físico, podemos observar edema do membro inferior esquerdo com aumento do seu perímetro em relação ao direito, varizes em localizações atípicas, hiperpigmentação cutânea, dermatite de estase, atrofia branca, lipodermatoesclerose e ulceração, normalmente localizadas na região supramaleolar interna. Por vezes a associação a sintomas de congestão venosa pélvica é referida e explica-se pelo redirecionamento do sangue através da veia ilíaca interna esquerda para as veias ováricas, sendo que este aumento de fluxo pode tornar estas veias insuficientes e condicionar o desenvolvimento de estase.29
A anomalia anatómica isolada (Fenómeno de May-Thurner) poderá corresponder ao estadio I da doença sendo que a natureza assintomática desta impede o conhecimento exacto da verdadeira prevalência da doença. Taheri SA et al estimam que 24% da população geral tenha uma estenose superior a 50% da VICE, em estudo realizado com TC.7
O diagnóstico implica o conhecimento da síndrome e um alto grau de suspeição clínica, já que a etiologia dos sintomas pode ser multifatorial e envolver associadamente entidades clínicas como o refluxo venoso superficial, a síndrome pós-trombótica e o linfedema primário.8
O ecodoppler venoso dos membros inferiores é o exame de eleição para o estudo de veias por ser não invasivo e de realização simples. Contudo, se é um exame com grande sensibilidade e especificidade para o estudo das veias infra-inguinais, a visualização das veias ilíacas comuns é tecnicamente difícil, não sendo este exame suficientemente sensível para detectar a compressão da VICE ou os seus defeitos intraluminais. Pelo menos 20% dos estudos ultrassonográficos das veias ilíacas realizados não são diagnósticos, mesmo nos melhores laboratórios vasculares1 O grande valor do ecodoppler consiste na avaliação da doença venosa infra-inguinal, doença muito prevalente. Não sendo encontrada qualquer anomalia a este nível, deve efectuar-se o estudo do sector ílio-cava com TC ou RMN.
A TC9 e a RMN são os exames de eleição para o estudo da SMT. Além de permitirem efectuar a demonstração da compressão directa da VICE pela AICD e a existência de circulação colateral compensatória, podem também excluir compressões extrínsecas, como tumores, hematomas ou fibrose retroperitoneal. A TC, pela disponibilidade e rapidez de execução, é o exame mais utilizado no seu diagnóstico. A RMN é menos utilizada por ser menos disponível para a utilização de rotina. Contudo, esta demonstra com facilidade a área de compressão ou de obstrução e a existência de circulação colateral.10, 11, 12
A ultrassonografia endovascular (IVUS) é o exame com mais acuidade diagnóstica , podendo determinar o tamanho dos vasos, a morfologia interna do vaso e o grau de estenose, bem como facilitar a realização do stenting.9 Forauer et al 13 referem que o seu uso interferiu com o tratamento endovascular da SMT em 50% dos casos. A IVUS tem revelado uma utilidade crescente no diagnóstico e tratamento do SMT.14 Contudo, a sua disponibilidade e custo têm limitado a sua utilização.
A flebografia por punção de veia do pé é insuficiente para se obter uma boa visualização do sector venoso femuro-ílio-cava, sendo a flebografia por punção femoral o exame mais realizado para a confirmação do diagnóstico.
Esta, além de demonstrar a compressão da VICE, demonstra a circulação venosa colateral e permite determinar o gradiente de pressão induzido pela obstrução. Este gradiente deve ser superior a 2mmHg, em repouso, e a 3mmHg, após exercício15,16 Contudo, não existe actualmente nenhum teste hemodinamicamente credível para objectivar o grau de obstrução venosa e o resultado da melhoria hemodinâmica obtido com o stenting.
O objectivo do tratamento da SMT não complicada é melhorar a qualidade de vida do doente e prevenir o desenvolvimento da TVP e suas complicações (a embolia pulmonar e, posteriormente, a SPT).
O tratamento inicial da SMT é conservador, envolvendo a terapêutica compressiva, com meia elástica ou ligaduras elásticas, associado, em função das necessidades, a medicamentos flebotónicos, analgésicos e ou anti-inflamatórios. Nas formas resistentes ao tratamento médico e que interferem de forma considerável na qualidade de vida do doente, dispomos da terapêutica cirúrgica que dividiremos em convencional e endovascular.
A cirurgia convencional foi durante longos anos a única opção, tendo sido efetuadas pontagens venosas femuro-cava e ílio-cava que tinham patências primárias e secundárias aos dois anos, de 37% e 54% respectivamente.17
A pontagem femoro-femoral, utilizando a veia safena interna (operação de Palma), apresenta uma patência secundária aos 48 meses de 83%, contudo, quando realizada com prótese de PTFE a patência secundária no mesmo período é de 0%.18 Outras alternativas cirúrgicas foram realizadas, como a venoplastia com patch, as reconfigurações da aorta e artérias ilíacas e das veias do sector ílio-cava. Contudo, devido à sua agressividade e resultados insatisfatórios, raramente estas cirurgias foram consideradas uma opção terapêutica para uso de rotina.
A emergência da cirurgia endovascular revolucionou o tratamento da doença venosa obstrutiva, devido à sua baixa agressividade fisiológica, elevada segurança, boa eficácia e taxa de complicações major inferior a 2%.19, 20,21,22
Osman Ahmed et al,8 numa revisão recente da sua experiência no tratamento endovascular do SMT, referem um sucesso técnico de 100%, sem complicações major e uma taxa de complicações minor de 5%, um sucesso clínico de 68% e uma correlação positiva com o sexo feminino e com a presença de sintomas de congestão pélvica.
Wan-Yin Shi et al24 publicaram a sua experiência no tratamento endovascular da SMT em 233 doentes, referindo um sucesso técnico, na sua forma não complicada, de 98,5%, na forma associada a TVP aguda, 98,2% e, na forma associada a SPT, 91,2%. A patência primária e secundária aos 1, 3 e 5 anos foram de 93,2 e 100%, 84,3 e 93,3% e 74,5% e 92%, respectivamente, mas não fazem referência às patências relacionadas com as diferentes formas clínicas. Na análise multivariada, os factores preditores de obstrução in stent foram o uso de stents múltiplos e o uso irregular de meia elástica. A falência técnica foi de 3,4% e pareceu estar relacionada com a existência de longos segmentos venosos ocluídos.
Titus J M et al25 referem que apenas a causa trombótica da obstrução da VICE foi um factor preditivo de re-estenose e trombose in stent.
Knipp B S et al26 referem como factores associados á diminuição da patência primária, o sexo masculino, trauma recente, e idade inferior a 40 anos.
A patência primária assistida e a secundária foram superiores na SMT não complicada em relação à associada á SPT, tendo ocorrido a oclusão do stent apenas na SPT assim como uma maior frequência de re-estenose intra-stent superior a 50%.21
Na nossa experiencia observou-se uma clara predominância do sexo feminino (90%), com um pico de incidência na 3ª década de vida e um segundo pico na 5ª e 6ª décadas, de acordo com o publicado na literatura. 6
Os principais sintomas associados ao SMT não complicado foram no membro inferior esquerdo o edema (85%), e a dor nas suas diferentes variantes (65%), não tendo sido observada ulceração de perna. Um tempo médio de 5,05 anos, entre o início de sintomas e o diagnóstico, confirma o grande desconhecimento da SMT.
Um tempo elevado entre o diagnóstico e a realização do stenting (0,5 anos) traduz a necessidade da confirmação da associação dos sintomas à alteração imagiológica observada, que é comum na população em geral, e ao desconhecimento do comportamento dos stents a longo prazo, o que leva a atitudes conservadoras.
Em relação ao diagnóstico imagiológico, pudemos observar que o ecodoppler é um exame de pouca utilidade para o seu diagnóstico (18% de sensibilidade) e a TC e a RMN apresentam sensibilidades semelhantes (80 e 75%), que nos parecem baixas mas que poderão ser devidas ao pequeno tamanho da amostra. A flebografia confirmou o diagnóstico em todos os doentes, ,mas não podemos deixar de referir a importância que a ultrassonografia endovascular vem adquirindo, sendo mesmo referido como exame de eleição no diagnóstico desta síndrome.9,13,14
O tratamento foi sempre realizado com anestesia local associada a sedação, contrariando estudos publicados, que sugerem a necessidade da sua realização sob anestesia geral.
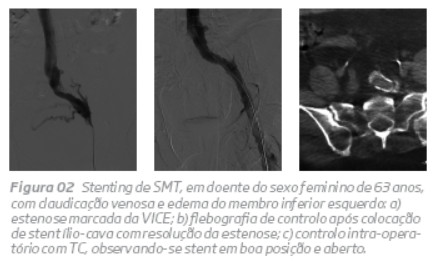
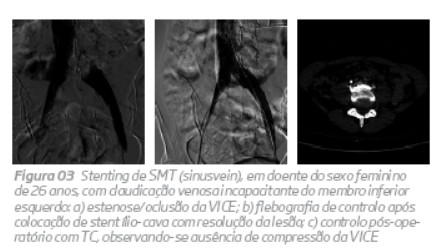
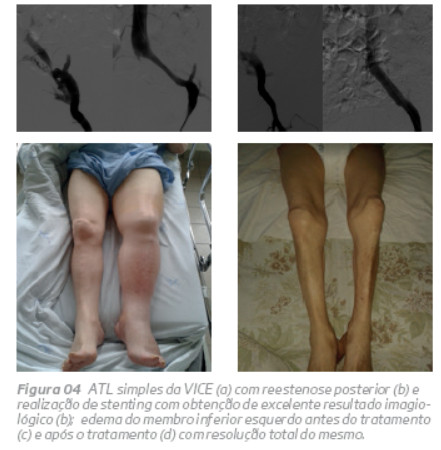
Com um follow-up médio de 54,4 meses, observou-se uma patência primária de 85% e uma patência primária assistida de 100%, com ausência de trombose do stent (figura 2 e 3). Nos dois casos em que foi efectuado uma ATL simples, observou-se uma re-estenose ao ano, que necessitou da realização de stenting secundário (figura 4). Esta observação levou-nos à não realização de ATL simples, o que está de acordo com o recomendado na literatura21
O tempo de internamento médio foi de 1,25 dias, traduzindo a baixa agressividade desta terapêutica.
Foi realizada uma avaliação crítica e quantitativa do impacto da SMT não complicada e seu tratamento, por parte do doente, aplicando o Venous Clinical Severity Score (VCSS). Este é um dos instrumentos desenvolvidos, avaliando nove características clínicas (dor, veias varicosas, edema venoso, pigmentação cutânea, inflamação, induração e número, duração e tamanho das úlceras ativas) classificadas de 0 a 3 e, adicionalmente, o uso de terapêutica compressiva, produzindo uma pontuação máxima de 30 pontos.27 Em 2010, foi publicada uma revisão do VCSS,28 tendo sido esta a versão utilizada, embora, na nossa opinião, apresente claras limitações na avaliação desta síndrome.
Observaram-se diferenças estatisticamente significativas no score da dor (p=,003), do edema venoso (p=,001) e do score total (p=,001) após o tratamento, com melhorias do edema venoso (87,5%), do score da dor (68,7%) e do score total (87,5%) (tabelas V)
Na análise da pontuação dos diferentes scores relacionados com a idade, grupos etários e sexo, apenas foram observadas diferenças estatisticamente significativas em relação à hiperpigmentação cutânea pré-tratamento entre os doentes do sexo feminino e masculino, tendo maior gravidade nestes últimos (p<0,05) (tabelas VI e tabelas VII).
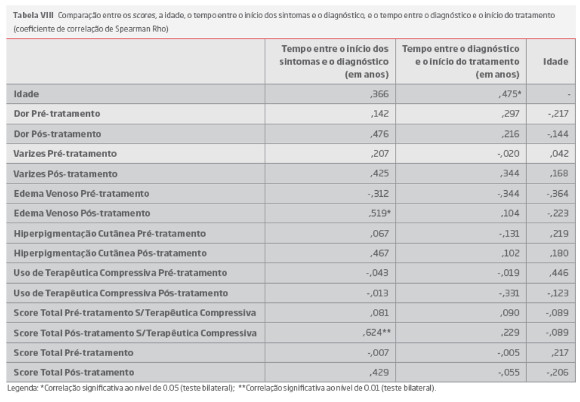
Em relação ao tempo que mediou entre o início de sintomas e o diagnóstico, este apresentou uma correlação positiva significativa com o edema venoso, após tratamento (r=0,519; p<0,05), indicando que o aumento do tempo para diagnóstico se associa a um pior resultado terapêutico (tabelas VIII).
O mesmo se verificou com o score total com exclusão do uso da terapêutica compressiva: o score total após tratamento apresentou uma correlação positiva significativa com o tempo entre o início dos sintomas e o diagnóstico (r=0,624; p<0,01), indicando que o aumento do tempo até ao diagnóstico se associa a um pior resultado terapêutico global, após tratamento.
Em relação ao tempo que mediou entre o diagnóstico e o tratamento, observou-se uma correlação positiva e significativa com a idade (r=0,475; p<0,05), indicando que os doentes com mais idade tendem a esperar mais pelo tratamento, após o seu diagnóstico (tabelas VIII).
BIBLIOGRAFIA
1. O'Sullivan, GJ, et al. Endovascular management of iliac vein compression (May-Thurner) syndrome. J Vasc Interv Radiol. 11, 2000, pp. 823-836. [ Links ]
2. Patel, NH, et al. Endovascular management of acute extensive iliofemoral deep venous thrombosis caused by May-Thurner syndrome. J Vasc Interv Radiol. 11, 2000, pp. 1297-302. [ Links ]
3. McMurrich, JP. The occurrence of congenital adhesions in the common iliac veins and their relation to thrombosis of the femoral and iliac veins. Am J Med Sci. 135, 1908, pp. 342-346. [ Links ]
4. Ehrich, WE e Krumbhaar, EB. A frequent obstructive anomaly of the mouth of the left common iliac vein. Am Heart J. 26, 1943, pp. 737-750. [ Links ]
5. May, R e Thurner, J. The cause of the predominantly sinistral occurrence of thrombosis of the pelvic veins. Angiology. 8, 1957, pp. 419-448. [ Links ]
6. Cockett, FB e Thomas, ML. The iliac compression syndrome. Br J Surg. 52, 1965, pp. 816-21. [ Links ]
7. Taheri, SA, et al. Iliocaval compression syndrome. Am J Surg. 154, 1987, pp. 169-172. [ Links ]
8. Ahmed, O, et al. Endovascular stent placement for May-Thurner syndrome in the absense of acute deep vein thrombosis. J Vasc Interv Radiol. 27, 2016, pp. 167-173. [ Links ]
9. Shebel, ND e Whalen, CC. Diagnosis and management of iliac vein compression syndrome. J Vasc Nurs. 23, 2005, pp. 10-17. [ Links ]
10. Hurst, DR, et al. Dagnosis and endovascular treatment of iliocaval compression syndrome. J Vasc Surg. 34, 2001, pp. 106-113. [ Links ]
11. Wolpert, LM, et al. Magnetic resonance venography in the diagnosis and management of May-Thurner syndrome. Vasc Endovascular Surg. 36, 2002, pp. 51-57. [ Links ]
12. Ley, EJ, et al. Endovascular management of iliac vein occlusive disease. Ann Vasc Surg. 18, 2004, pp. 228-233. [ Links ]
13. Forauer, AR, et al. Intravascular ultrasound in the diagnosis and treatment of iliac vein compression (May-Thurner) syndrome. J Vasc Interv Radiol. 13, 2002, pp. 523-527. [ Links ]
14. Neglén, P e Raju, S. Intravascular utltrasound scan evaluation of the obstructed vein. J vasc Surg. 35, 2002, pp. 694-700. [ Links ]
15. Rigas, A, Vomyoyannis, A e Tsardakas, E. Iliac compression syndrome: report of ten cases. J Cardiovasc Surg. 11, 1970, pp. 389-392. [ Links ]
16. Taheri, S, Taheri, P e Schultz, R. Iliocaval compression syndrome. Br J Surg. 40, 1992, pp. 9-15. [ Links ]
17. Gloviczki, P e Cho, JS. Surgical treatment of chronic occlusions of the ilicaval veins. [autor do livro] RB Rutherford. Rutherford's vascular surgery. Philadelphia: Elsevier, 2005, pp. 2303-2320. [ Links ]
18. Jost, CJ, et al. Surgical reconstruction of ilio-femoral veins and the inferior vena cava for nonmalignant occlusive disease. J Vasc Surg. 33, pp. 320-328. [ Links ]
19. Ye, K, et al. Long-term outcomes of stent placement for symptomatic nonthrombotic iliac vein compression lesions in chronic venous disease. J Vasc Interv Radiol. 23, 2012, Vol. 4, pp. 497-502. [ Links ]
20. Meng, QY, et al. Endovascular treatment of iliac vein compression syndrome. Chin Med J (Engl). 124, 2011, Vol. 20, pp. 3281-3284. [ Links ]
21. Neglen, P, et al. Stenting of the venous outflow in chronic venous disease: long-term stent-related outcome, clinical, and hemodynamic result. J Vasc Surg. 46, 2007, Vol. 5, pp. 979-990. [ Links ]
22. Raju, S, Ward, Jr M e Kirk, O. A modification of iliac vein stent technique. Ann Vasc Surg. 28, 2014, Vol. 6, pp. 1485-1492. [ Links ]
23. Mahnken, AH, et al. Cirse standars of practice guidelines on iliocaval stenting. Cardiovasc Intervent Radiol. 37, 2014, pp. 889-897. [ Links ]
24. Shi, WY, et al. Endovascular treatment for iliac vein compression syndrome with or without lower extremeity deep vein thrombosis: a retrospective study on mind-term-in-stent patency from a single center. European Journal of Radiology. 85, 2015, pp. 7-14. [ Links ]
25. Titus, JM, et al. Iliofemoral stenting for venous occlusive disease. J Vasc Surg. 53, 2011, pp. 706-712. [ Links ]
26. Knipp, BS, et al. Factors associated with outcome after interventional treatment of symptomatic iliac vein compression syndrome. J Vasc Surg. 46, 2007, pp. 743-749. [ Links ]
27. Lee, B-B, et al. Venous hemodynamic changes in lower limb venous disease: the UIP consensus according to scientific evidence. International Angiology. 35, 2016, Vol. 3, pp. 236-352. [ Links ]
28. Vasquez, MA, et al. Revision of the venous clinical severity score: Venous outcomes consensus statement: Special communication of the American Venous Forum Ad Hoc Outcomes Working Group. J Vasc Surg. 52, 2010, pp. 1387-96. [ Links ]
29. Machado M, Machado R, Mendes D, Almeida R. Síndrome de May-Thurner associado a um síndrome de nutcracker: caso cíinico e revisão da literatura. Angiologia e Cirurgia Vascular. 2. 2017. 13. 52-57 [ Links ]
Correio eletrónico: miguelvbmachado@gmail.com (M. Machado).
Recebido a 05 de dezembro de 2017
Aceite a 12 de abril de 2018














