Introdução
A administração de heparina tem o objetivo de diminuir o risco de eventos tromboembólicos, quer durante a clampagem carotídea na endarterectomia, quer durante o stenting, sendo considerada um passo standardizado na prática clínica1-3.
A protamina é um péptido catiónico que quando administrado por via endovenosa liga-se à heparina (anião), formando um complexo inativo e estável que inibe a ação da heparina e, por isso, as suas propriedades anticoagulantes. A protamina tem um tempo de ação rápido, neutralizando a heparina em cerca de 5 minutos após a sua administração, e uma semivida curta (10 minutos), sendo que 1 mg de protamina inibe, aproximadamente, 140 unidades de heparina4,5.
Paradoxalmente, quando administrada em dose excessiva, a protamina possui efeito anticoagulante, pela interação com a função plaquetária e interferência com a cascata de coagulação6.
O uso de protamina tem gerado controvérsia pela descrição de efeitos adversos, como trombose carotídea, enfarte ou AVC, bem como reações anafiláticas e hipertensão pulmonar. Por outro lado, os seus proponentes defendem que a sua utilização reduz os efeitos hemorrágicos adversos inerentes à heparina, sem aumentar o risco de AVC ou de outras complicações trombóticas7.
O objetivo desta revisão é avaliar a segurança e a eficácia da reversão com protamina durante a intervenção carotídea, com base na literatura publicada na última década.
Métodos
Pesquisa da Literatura Publicada
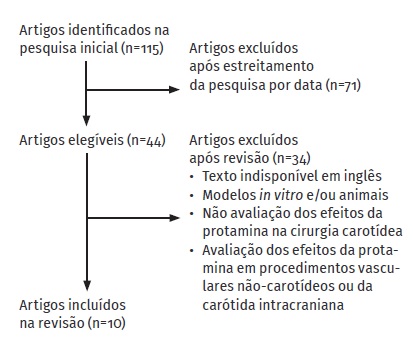
Com recurso à base de dados Pubmed pesquisaram-se artigos com as palavras-chave “carotid” e “protamine”, obtendo-se um total de 115 resultados publicados entre 1968 e 2021. Posteriormente, restringiram-se os critérios de pesquisa de modo a incluir apenas os artigos publicados na última década (janeiro 2010 até junho 2021), os quais foram considerados como constituindo uma representação daquilo que é a prática clínica e a evidência científica mais atual sobre este tema, obtendo-se um total de 44 artigos.
Critérios de Inclusão
Incluíram-se apenas estudos publicados em inglês. Após revisão dos artigos selecionados, com base no título e abstract, foram excluídos estudos com modelos in vitro e/ou em modelos animais.
Os estudos onde foi avaliado o efeito da reversão com protamina na cirurgia carotídea após administração de heparina, nomeadamente os relativos a complicações trombóticas ou hemorrágicas, risco de morte, AVC ou enfarte ou ainda taxa de reintervenção cirúrgica, foram submetidos a análise integral do texto. Após o processo de revisão foram incluídos neste trabalho 10 artigos, entre os quais duas meta-análises, uma revisão sistemática e seis estudos observacionais multicêntricos de larga escala.
Discussão e resultados
Da literatura publicada na última década houve um maior foco no estudo do papel da protamina na endarterectomia carotídea, sendo a informação relativa a procedimentos endovasculares (transcarotídeos e transfemorais) mais escassa. De entre os artigos selecionados, seis avaliaram os efeitos da protamina na endarterectomia carotídea, três no stenting carotídeo transfemoral e um no stenting transcarotídeo (TCAR).
Reversão comprotamina na endarterectomia carotídea
A administração sistémica de heparina durante a endarterectomia precede a clampagem da carótida, visando diminuir o risco de trombose e embolia arterial. No entanto, o timing da administração de protamina é menos consensual. Nos estudos em que é feita referência ao momento de administração de protamina, esta é realizada após a desclampagem da carótida.
Entre as principais complicações do uso da protamina analisadas estão a ocorrência de eventos tromboembólicos (AVC, morte ou enfarte) ou hemorrágicos e a necessidade de reintervenção cirúrgica.
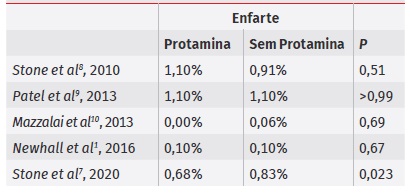
Todos os artigos selecionados avaliaram a incidência de AVC (0%-1,6% vs 0,5%-2%) e 5 estudos avaliaram a incidência de enfarte (0%-1,1% vs 0,06%-1,1%) e de morte intra-hospitalar (0%-1,2% vs 0%-1,7%), com ou sem reversão com protamina, respetivamente. Foram incluídos doentes com doença carotídea sintomática e assintomática, não tendo sido feita a distinção nos pesquisa inicial (n=115)
Não avaliação dos efeitos da protamina na cirurgia carotídea
Avaliação dos efeitos da protamina em procedimentos vasculares não-carotídeos ou da carótida intracraniana
estudos incluídos relativamente à técnica cirúrgica utilizada, nem ao modo de encerramento (direto vs patch carotídeo). Em nenhum destes estudos se identificaram diferenças estatisticamente significativas relativamente a estas complicações (Tabela 1, Tabela 2 e 3).
Por outro lado, todos os artigos demonstraram uma redução estatisticamente significativa no risco de complicações hemorrágicas após administração de protamina, nomeadamente na redução do número de reintervenções (0%-1,7% vs 1,4%-4,7%, com ou sem protamina, respetivamente) (Tabela 4). Dois estudos de (Stone D.H. et. al.), verificaram que, independentemente da administração de protamina, os doentes submetidos a reintervenções apresentavam maior risco de enfarte (4 a 7 vezes), AVC (7 a 8 vezes) e mortalidade hospitalar (13 a 30 vezes), além de uma duplicação no tempo de internamento7,8.
Tabela 4 Uso de protamina e risco de hemorragia com necessidade de reintervenção após endarterectomia carotídea
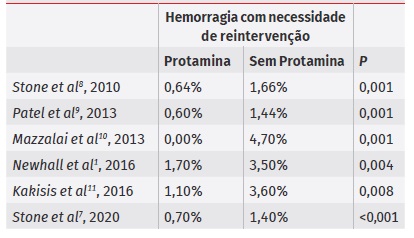
Dos estudos incluídos nesta revisão, três procuraram dividir os cirurgiões em 3 grupos: os que “raramente” utilizavam a reversão com protamina (<10% das intervenções), os que utilizavam de forma “seletiva” (10-80% das intervenções) e os que utilizavam de forma “rotineira” (>80% das intervenções) (Tabela 5). Numa análise de grupos, Patel R.B. et al. verificaram que os cirurgiões que utilizavam a reversão com protamina de forma “rotineira” tiveram uma redução, estatisticamente significativa (p<0,001), no número de complicações hemorrágicas a necessitar de reintervenção (0,5%), quando comparado com os cirurgiões que utilizavam a protamina “seletivamente” (1,4%) ou “raramente” (1,5%), não se identificando uma diferença estatisticamente significativa na incidência de enfarte, AVC ou morte entre os três grupos 9.
Como se pode observar na Tabela 5, de entre os estudos selecionados, houve um incremento na proporção de cirurgiões a utilizar a protamina de forma “seletiva” ou “rotineira” ao longo da última década. Tal é suportado pelo aumento do uso da protamina em cirurgiões norte-americanos de 43% em 2003 para 62% em 201012.
Reversão com protamina no stenting carotídeo
Com a evolução dos procedimentos endovasculares, também na patologia carotídea, houve um número crescente de casos de stenting. O stenting transfemoral geralmente é realizado via punção percutânea da artéria femoral, enquanto que o stenting transcarotídeo é realizado por abordagem cirúrgica da carótida comum.
Stenting carotídeo transfemoral
Apesar do stenting carotídeo transfemoral ser feito geralmente por via percutânea, complicações do acesso ocorrem em 2,4% dos doentes e ainda que as complicações hemorrágicas sejam relativamente baixas, sabe-se que os doentes que necessitam de transfusões sanguíneas no período perioperatório têm uma maior taxa de AVC2.
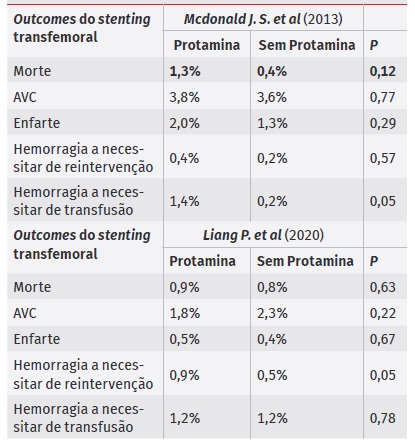
Tal como na endarterectomia carotídea, procurou-se analisar a incidência de complicações tromboembólicas com a administração de protamina (AVC, morte ou enfarte), bem como de complicações hemorrágicas. Dois dos estudos incluídos2,13 não relataram diferenças estatisticamente significativas a nível da incidência de AVC, morte ou enfarte, nem diferenças em termos de risco hemorrágico2,13 (Tabela 6) no entanto, um deles verificou um aumento no número de transfusões sanguíneas nos doentes que realizaram protamina. Os autores sugerem que este achado se deve ao facto da protamina ter sido administrada a doentes que já tinham uma complicação hemorrágica13
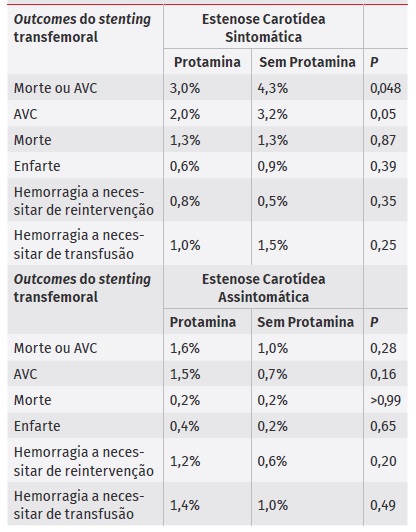
Numa sub-análise, Liang P. et al. avaliaram apenas os doentes com estenoses carotídeas sintomáticas, sendo que se obteve uma redução estatisticamente significativa na ocorrência de AVC (2% vs 3,2%) e de AVC ou morte (3% vs 4,3%) nos doentes com reversão com protamina ou sem reversão, respetivamente. Os autores não conseguiram justificar o motivo deste achado, uma vez que não se verificaram diferenças a nível do risco hemorrágico2).
Neste mesmo estudo, não foram identificadas diferenças significativas em termos de complicações tromboembólicas ou hemorrágicas nos doentes com estenoses assintomáticas (Tabela 7).
Tabela 7 Comparação do efeito da protamina entre doentes com estenose sintomática e assintomática no stenting carotídeo transfemoral
Dos artigos incluídos, apenas uma revisão sistemática considerou a administração de protamina como um fator de risco para AVC aos 30 dias, no entanto este trabalho teve em conta unicamente fatores de risco para AVC nos doentes submetidos a stenting carotídeo, não avaliando o risco hemorrágico ou de outras complicações após a reversão com protamina14. Uma das críticas feita em relação a alguns dos fatores que se consideraram como sendo de risco para AVC, foi o facto de não se conseguir precisar se este risco se deveu à exposição a estes fatores ou às circunstâncias da sua ocorrência, nomeadamente à administração de protamina em doentes com risco hemorrágico elevado ou à presença de múltiplas comorbilidades.
À semelhança do que se observou na endarterectomia carotídea, doentes com complicações hemorrágicas submetidos a reintervenção tiveram uma incidência três vezes superior de morte ou AVC2. Alguns autores advogam que na endarterectomia este facto se deva à isquemia cerebral durante a re-clampagem carotídea.
No stenting transfemoral as complicações hemorrágicas tipicamente ocorrem no local do acesso, pelo que a manipulação da carótida não é necessária durante uma reintervenção. Liang P. et al. verificaram que não só os doentes submetidos a reintervenção cirúrgica, mas também aqueles que tiveram necessidade de receber transfusões sanguíneas apresentavam um aumento da incidência de AVC, pelo que sugeriram que a anemia e a instabilidade hemodinâmica poderiam ser outras das causas que justificam um aumento de AVCs no período perioperatório.
Stenting transcarotídeo (TCAR)
No stenting carotídeo transfemoral é possível a utilização de dispositivos de proteção embólica, o que pode aumentar o risco de tromboembolização. O TCAR mudou o paradigma da abordagem endovascular da carótida evitar a manipulação do arco aórtico16.
Um estudo que comparou o stenting transcarotídeo com o stenting transfemoral verificou que o transcarotídeo está associado a uma diminuição significativa do risco de AVC ou morte, apesar de um maior risco de complicações do acesso que resultou num maior número de reintervenções cirúrgicas quando comparado com o transfemoral17.
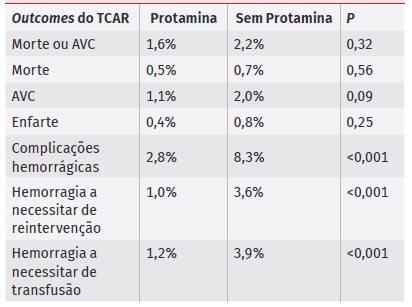
Da bibliografia publicada na última década, apenas um artigo de 2020 avaliou o impacto do uso da protamina no TCAR, verificando-se uma diminuição estatisticamente significativa nas complicações hemorrágicas, bem como nas hemorragias a necessitar de reintervenção ou transfusão16. Em relação ao risco de morte, AVC ou enfarte não se verificaram diferenças estatisticamente significativas com o uso da protamina, no entanto, à semelhança da endarterectomia carotídea, houve uma tendência para a diminuição do número de AVC, provavelmente decorrente da diminuição do risco hemorrágico e do número de reintervenções, embora esta não tenha atingido significância estatística (Tabela 8).
Verificou-se ainda que cirurgiões que utilizaram protamina de forma “rotineira” (>80%) apresentaram uma diminuição estatisticamente significativa nas complicações hemorrágicas do acesso (2,8% vs 5,3%; p<0,001) e das complicações hemorrágicas a necessitar de reintervenção (0,9% vs 2,1%; p<0,011), quando comparados aos cirurgiões que utilizaram a protaminade forma seletiva (<80%), respetivamente. Não houve diferença estatisticamente significativa entre estes dois grupos em termos de morte e AVC, nem de complicações hemorrágicas a carecer de transfusão16.
Conclusão
A bibliografia publicada na última década aponta no sentido da utilização rotineira da reversão com protamina, sobretudo durante procedimentos que envolvam abordagens cervicais como a endarterectomia carotídea e o TCAR, atendendo aos efeitos benéficos na diminuição do risco hemorrágico e no número de reintervenções, sem contribuir para um aumento nos eventos tromboembólicos ou na mortalidade. Deste modo, contraria-se a histórica controvérsia baseada em resultados institucionais de pequena dimensão.
Em relação ao stenting carotídeo transfemoral não se obtiveram diferenças estatisticamente significativas entre as complicações tromboembólicas e hemorrágicas com a reversão com protamina, provavelmente em resultado da ausência de necessidade de reabordar a carótida em caso de complicações do acesso. No entanto, os resultados do uso da protamina em doentes sintomáticos parece promissor na redução do risco de AVC, constituindo uma área de importância que deve ser analisada em estudos futuros.
Por último, importa salientar que a maioria dos artigos publicados consiste em estudos observacionais retrospetivos, pelo que a aparente eficácia e perfil de segurança da protamina poderão contribuir para que surjam mais estudos experimentais e prospetivos relativos a este tema, sobretudo na área da cirurgia endovascular onde a literatura é atualmente escassa.