Introdução
O fenómeno dos comportamentos aditivos e dependências representa um desafio para a sociedade atual, pelo forte impacto na qualidade de vida das pessoas em que este comportamento se torna um problema (Maglione et al., 2018), pelos recursos que são necessários para ajudar na recuperação e/ou minimizar as consequências e para fazer face ao impacto social que ele provoca (Diniz et al., 2015). Por vezes, a evolução e condição das pessoas tende para a cronicidade o que implica acompanhamento de saúde especializado com programas terapêuticos longos e complexos, com constantes adaptações a diversos níveis do quotidiano, procurando estimular estratégias diversas como o coping, a adesão terapêutica e controlo do impulso (Carew & Comiskey, 2018).
Perante uma população envelhecida, face ao fenómeno dos comportamentos aditivos há alguns anos atrás, com inúmeras comorbilidades físicas e psíquicas e com padrões de consumo múltiplos e de risco (Carew & Comiskey, 2018), as equipas terapêuticas procuram as melhores respostas e, algumas destas, dependem da abordagem dos profissionais que melhor respondam às necessidades e contactam com as pessoas permanentemente (Comiskey et al., 2019). A intervenção dos enfermeiros com as pessoas que têm comportamentos aditivos é imprescindível nos processos de adaptação para promover a ajuda necessária para lidar com os problemas associados, minimizar o seu impacto e melhorar a qualidade de vida (Comiskey et al., 2019; Noe & Keller, 2020).
Em resposta à dependência de múltiplas substâncias psicoativas, existem programas de base medicamentosa, ou numa terminologia mais internacional Medication Assisted treatment, com os fármacos de suporte mais comuns: o cloridrato de metadona, a buprenorfina alta dose e a naltrexona para os dependentes de opiáceos, a naltrexona e a medicação aversiva para a dependência alcoólica e ainda, um conjunto de psicofármacos de suporte para pessoas com dependências de outras substâncias.
Em Portugal, tal como em muitos outros países (Clancy al al., 2019) , os enfermeiros têm assumido parte da gestão dos programas medicamentosos, nomeadamente a administração da terapêutica agonista opiácea e / ou terapêutica aversiva para a problemática do álcool, contribuindo para a melhoria da qualidade de vida e minimizando as consequências do consumo de substâncias (Seabra et al., 2018). A diversificação das substâncias, os padrões de consumo e as comorbilidades associadas, traduzem-se em necessidades de cuidados que são desafios complexos (Lopes, 2012; Maglione et al., 2018).
Nos últimos anos tem surgido alguns trabalhos na área dos comportamentos aditivos e dependências que procuram caracterizar o papel da enfermagem, assim como os outcomes das intervenções da enfermagem. Em 2011, Go e colaboradores realizaram uma revisão sistemática sobre o papel dos enfermeiros em contextos onde são desenvolvidos programas farmacológicos com agonista opiáceo (metadona) e destacaram a escassa produção científica existente e salientavam a necessidade de esta ser uma área de interesse para futuras investigações. Os autores também destacaram na análise dos diferentes artigos o papel de advocacy dos enfermeiros assim como gestores de caso (Go et al., 2011).
Lopes em 2012 referiu que parece existir uma tendência transformadora e contextual que suscita uma participação diferente dos enfermeiros nos cuidados prestados com as pessoas com problemas de adição. O mesmo autor refere “que os cuidados de enfermagem com pessoas com problemas de adição têm como objetivo o desenvolvimento de transição no sentido da autonomia, assente na compreensão aprofundada das suas experiências de dependência às substâncias, das recaídas e do processo de recuperação.” (2012, p.45).
Seabra e colaboradores estudaram a efetividade dos cuidados de enfermagem e os resultados de saúde obtidos pelas pessoas com problema de adição. Salientavam que o foco de atenção para os enfermeiros, são os estados de menor bem-estar e sofrimento das pessoas, que um padrão mais uniforme de intervenção promove uma maior satisfação com os cuidados de enfermagem e que os enfermeiros intervêm de uma forma mais efetiva quando as pessoas apresentam maiores consequências da dependência de substâncias (Seabra et al., 2018). No estudo acima referido, conseguiu-se apurar que as intervenções de enfermagem contribuem 29% para a melhoria de um conjunto de resultados em saúde (qualidade de vida, saúde mental, consequências da dependência de substâncias, comorbilidades e substâncias consumidas). Outros estudos têm demonstrado que as técnicas de intervenção breve, realizadas por enfermeiros minimizam o consumo de álcool e níveis de risco (Patrício et al., 2016).
Ao mesmo tempo que são necessários mais estudos sobre o impacto dos programas de base medicamentosa na funcionalidade das pessoas (Maglione et al., 2018), é necessário sistematizar, demostrar e avaliar o contributo e o impacto da consulta de enfermagem integrada nestes programas. Perante a escassa evidência científica nacional e internacional sobre a efetividade das intervenções dos enfermeiros e quais os reais ganhos em saúde para as pessoas, propusemo-nos a realizar um trabalho com o objetivo de caracterizar o cuidado de enfermagem prestado a uma população com dependência de substâncias psicoativas numa Equipa Técnica Especializada de Tratamento, que se consubstancia nas seguintes questões de investigação:
Metodologia
Realizou-se um estudo transversal, observacional, analítico, de abordagem quantitativa.
O contexto em estudo foi numa Equipa Técnica Especializada de Tratamento (ETET), da Divisão de Intervenção para os Comportamentos Aditivos e Dependências da Administração Regional de Saúde de Lisboa e Vale do Tejo.
A recolha de dados foi realizada entre Dezembro de 2018 e Março de 2019, junto da população que recorre ao programa de base medicamentosa e é assistida na consulta de enfermagem. O processo de amostragem foi intencional por conveniência.
Instrumentos de recolha de dados:
Formulário para caracterização sociodemográfica, psicossocial e estado de saúde, elaborado pelos autores, questionando as seguintes variáveis: idade, género, estado civil, agregado familiar, existência de filhos, situação laboral e fonte de rendimento, consumo de substâncias psicoativas, tipo de programa farmacológico, comorbilidades, diagnósticos de enfermagem identificados na consulta de enfermagem e intervenções de enfermagem.
Escala Consequências da dependência de substâncias (Seabra, Amendoeira, Sá, & Capelas, 2018a). Tem 16 itens, com uma escala tipo likert com intervalo de resposta de 5 pontos, entre 1 grave e 5 nenhuma. Quanto maior o valor, menor a severidade. O intervalo possível de contabilização na escala total situa-se entre os 16-80, com o valor 48 referente a 50% do intervalo possível. Composta por quatro subescalas (fatores psico-familiares, fatores físicos e cognitivos, fatores económicos e laborais e fatores de autocuidado). A média de cada item pode ser obtida no intervalo 1-5, com o ponto médio 2,5. Em cada dimensão, apuramos a média ajustada ao número de itens.
Escala AUDIT (Cunha, 2012), avalia o grau de risco face ao consumo de álcool. Constituída por 10 itens com uma escala tipo likert com um intervalo de resposta entre 0-4, com uma contabilização possível entre 0-40. Os utentes com valores entre 0-7 são considerados sem risco, 8-15 em risco, 16-19 consumo nocivo, 20-40 dependência.
Aceitaram participar no estudo 162 pessoas com acompanhamento em consulta de enfermagem. No âmbito da consulta já era realizada uma história clínica e elaborado de um plano de cuidados em resposta aos diagnósticos de enfermagem. Esta avaliação já pressupunha a avaliação com o AUDIT aos utentes para avaliar o grau de risco face ao consumo de álcool. Com a realização deste estudo era aplicada, no momento da consulta de enfermagem a escala das Consequências da Dependência de Substâncias (CDS). Para sistematizar a avaliação feita na consulta e a elaboração do plano de cuidados, para o estudo, eram registados 2 diagnósticos prioritários e 2 intervenções prioritárias, recorrendo a Classificação Internacional para a Prática de Enfermagem (Ordem dos Enfermeiros, 2016).
Posteriormente os dados eram registados numa base de dados em formato Excel e posteriormente transcritos para uma base de dados Statistical Package for the Social Sciences (SPSS) versão 25 para Windows. Todos os dados foram anonimizados no momento de registo nessas bases de dados. Tratamento de dados quantitativos com recurso a análise estatística descritiva. Para a escolha dos testes de comparação de médias, testes de hipóteses e correlação, tal como as medidas de tendência central a apresentar, foi sempre avaliada previamente a normalidade de distribuição dos dados da variável e consoante esta, decidia-se os testes a utilizar (Marôco, 2018).
Foi obtido o parecer prévio da Comissão de Ética da Administração Regional de Saúde de Lisboa e Vale do Tejo (Referencia 111/CES/INV/2018). Aos utentes atendidos em consulta eram explicados os objetivos do estudo, solicitada a participação e pedido para assinarem o consentimento livre e esclarecido.
Resultados
Caracterização dos participantes
Os participantes tinham entre 26 e 76 anos, média de idade 46,96 ± 7,98 (média ± desvio padrão). Maioritariamente eram do género masculino (n=124; 76,5%) e solteiros (51,9%). São predominantemente desempregados (58,6%), sendo que a percentagem de desempregados é superior no género feminino (65,8%) face aos de género masculino (56,5%). Sobre o número de filhos apresentam uma média de 1,31 ± 1,55 com um intervalo entre zero e oito [0-8] (os de género feminino têm mais filhos). Quanto ao número de pessoas do agregado familiar apurou-se a média de 2,27 ± 1,15 [1-7]. Os dados apontam para que quanto maior a idade, menor o agregado familiar (rp=-0,143; p=0,070) e que os desempregados (46,69 ± 6,73), têm uma média de idades superior aos empregados (45,73 ± 7,89). Apurou-se que 60 participantes (27%), não tinham profissão. Quanto à fonte de rendimento, cerca de 49,4% dos participantes vive de apoio familiar e social e 35,2% do seu trabalho. Os de género masculino vivem mais do trabalho e os de género feminino de apoio social ou familiar, no entanto, não há diferenças estatísticas significativas (X2(mc)(gl=6)= 8,535; p=0,198).
Verifica-se que dois terços dos participantes consultados (n=109; 68,6%) estavam no programa farmacológico com agonista opiáceo - metadona, sendo que os restantes estão integrados em programa farmacológico com terapêutica aversiva para a problemática do álcool (n=42; 26,4%) e no programa com agonista parcial - Buprenorfina (n=7; 4,4%). Fazendo a análise face ao género não se verificam diferenças significativas, embora a distribuição dos participantes de género feminino no programa com aversivo (28,9%) seja superior aos de género masculino (25,6%). No que se refere à idade dos participantes em programa verifica-se que os que estão em aversivo são mais velhos (49,36 ± 9,58; Intervalo de Confiança (IC) 95% 46,37-52,34) que os que estão em metadona (46,49 ± 6,87; IC 95% 45,18-47,79). Verifica-se que 60 participantes (37%) faz toma medicamentosa presencial diária, 29 (17,9%) 2 vezes por semana, 47 (29%) semanal e 19 (11,7%) quinzenal.
Substâncias consumidas
Cada participante refere estar a consumir entre zero e cinco substâncias psicoativas, sendo a média 1,75 ± 0,99 e a moda=1. A substância que maior percentagem de participantes refere consumir é o álcool, seguida da nicotina e depois cannabis (Tabela 1).
Tabela 1 Distribuição dos participantes por substâncias psicoativas consumidas
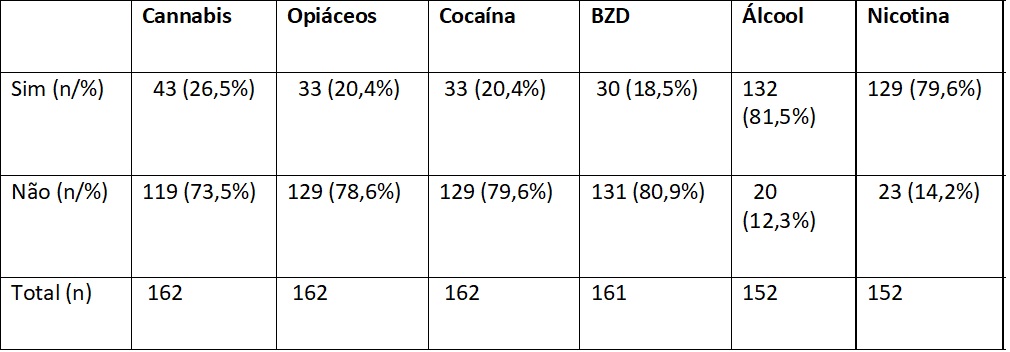
Legenda: BZD (Benzodiazepina)
Quanto ao consumo de álcool, valores de AUDIT, verificou-se nos participantes valores entre 0 (zero) e 36, com um valor médio de 11,85±10,68 (IC 95% 10,14-13,56). Este valor situa-se acima do ponto de corte a partir do qual se considera que existe um “consumo de risco”. Apesar do valor do AUDIT ser mais elevado nos de género masculino (12,71±10,59) que os de género feminino (9,26±10,68), a diferença não é estatisticamente significativa (t=1,734 (gl=150); p=0,085). A maioria (55,3%) dos participantes tem consumos de risco e destes, 34,9% com consumos nocivos e dependência. Verificamos ainda que não há relação estatisticamente significativa entre a idade e o consumo de álcool (rp=0,38; p=0,644). No que se refere à cannabis, os que consomem são mais novos (44,86±7,04) face aos que não consomem (47,83±8,26) (t=-2,308; gl=160; p=0,022). Os que consomem BZD e álcool são mais velhos que os que não consomem. Quanto à via de consumo, e por ordem decrescente de prevalência, apurou-se a via fumada (62,1%), oral (39,8%), inalada (7,4%) e injetável (3,1%).
Comorbilidades
No que se refere às infeções sexualmente transmissíveis, a mais prevalente é a infeção por Hepatite C (HCV) (47,2%) (Tabela 2).
Tabela 2 Distribuição dos participantes por Infeções sexualmente transmissíveis
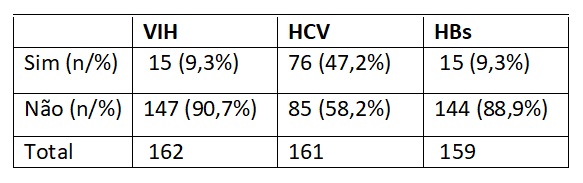
Legenda: Virus da Imunodeficiência Humana (VIH), Hepatite B (HBs), Hepatite C (HCV)
No que se refere às comorbilidades físicas, a mais prevalente é a patologia gástrica (35,8%) e patologia cardíaca (14,8%). Comorbilidades psicológicas - perturbação do humor (30,2%), perturbações da personalidade (13%) e perturbação psicótica (10,5%). Analisando as comorbilidades face às questões de género, verifica-se que os de género feminino têm mais patologia do humor (44,7%) comparativamente aos de género masculino (26%) (X2(1)=4,806;p=0,028).
Resultados da Escala das Consequências da Dependência de Substâncias (CDS)
Neste estudo a escala revelou boa confiabilidade (Alfa de Cronbach = 0,867) verificando-se uma forte correlação entre as subescalas e a escala total (entre rp=0,801 e 0,720; p<0,001). A média apurada foi 51,60 ± 12,66 [26-79]. Piores valores nos indicadores “ansiedade” (2,48), “dificuldade em manter um emprego” (2,68), “tristeza” (2,71), “dificuldade em manter-se financeiramente” (2,71) e “problemas no relacionamento familiar” (2,82) (por ordem decrescente de severidade). Os indicadores com menor severidade foram “participação em atividades ilícitas” (4,12), “função cognitiva prejudicada” (3,93), “dificuldade em cuidar da casa” (3,82), “dificuldade em memorizar acontecimentos da vida diária” (3,81) e “manutenção de policonsumo” (3,25).
A subescala fatores psico-familiares é aquela onde os participantes têm maior severidade das consequências da dependência de substâncias (2,74 ± 1,07), seguida da subescala fatores económicos e laborais (2,76 ± 1,53), subescala fatores de autocuidado (3,40 ± 0,91) e a subescala fatores físicos e cognitivos (3,73 ± 0,92). Verifica-se que 70 participantes (43,2%) encontram-se num nível de severidade inferior a 48 e 92 (56,8%) igual ou acima desse valor.
No que se refere à análise das comorbilidades face às CDS, não há diferenças estatisticamente significativas na escala total (t(160)=-0,640;p=0,523) e nas subescalas entre os que têm e os que não têm infeção por VIH. Verifica-se que quem tem infeção por HCV tem mais severidade na escala total (t(159)=-2,221;p=0,028) e na subescala psico-familiares (t(159)=-2,357;p=0,020). Verifica-se que quem tem infeção por HBs tem mais severidade na escala total (t(157)=-2,192;p=0,030) e na subescala autocuidado t(157)=-2,183;p=0,031 (Tabela 3). Quanto maior o numero de comorbilidades que uma pessoa apresenta, mais severidade das CDS (rp=- 0,247;P=0,008), numa correlação moderada e estatisticamente significativa.
Tabela 3 Distribuição dos participantes pelos valores de CDS face às comorbilidades
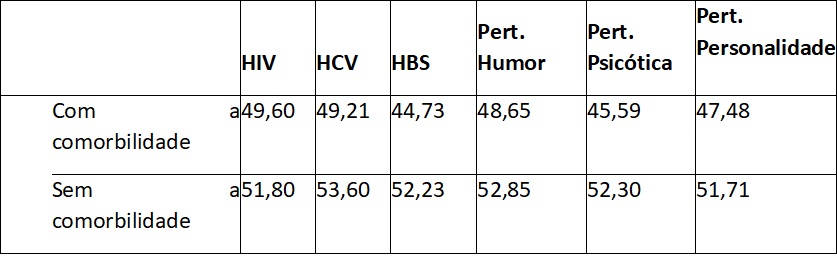
Legenda: Pert. (perturbação)
Perante o tipo de substância consumida, os participantes que consomem cannabis têm mais severidade na escala total (t(160)=-2,332; p=0,021) e na subescala autocuidado (t(160)=-4,325; p=<0,001). Os que consomem opiáceos têm mais severidade na subescala fatores de autocuidado (t(160)=-2,774; p=0,006). Os que consomem cocaína têm mais severidade na escala total (t(160)=-2,097; p=0,038) e na subescala fatores de autocuidado (t(160)=-5,245; p<0,001). Os que consomem BZD têm mais severidade na subescala fatores psico-familiares (t(159)=-2,500; p=0,013) e na subescala fatores físicos e cognitivos (t(159)=-2,452; p=0,015). Não foi encontrada diferença estatisticamente significativa na severidade, naqueles que assumiram consumir álcool, face aos que não consomem. Quem tem mais severidade são os que consomem cocaína e menos severidade os consumidores de álcool. No geral os dados são apresentados na tabela 4.
Tabela 4 Distribuição dos participantes pelos valores de CDS face ao consumo de diferentes substâncias
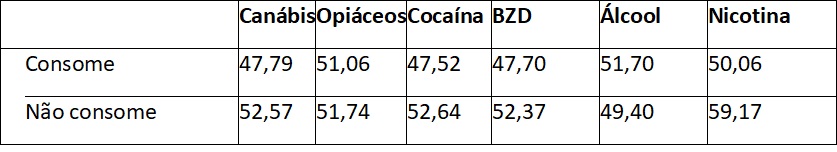
Quanto maior o número de substâncias consumidas pela mesma pessoa, mais severidade têm as pessoas no geral das CDS (rp=-0,220; p=0,007), na subescala fatores de autocuidado (rp=0,-405; p<0,001) e na subescala fatores económicos e laborais (rp=-0,182; p=0,026).
Diagnósticos e intervenções de Enfermagem
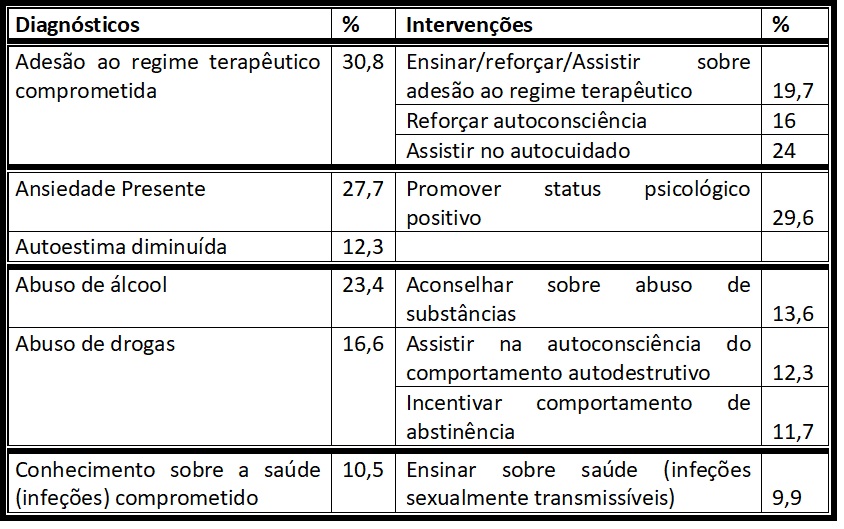
No âmbito das consultas de enfermagem realizadas aos 162 participantes e no que se refere aos diagnósticos de enfermagem, verifica-se que em 30,8% das pessoas foi diagnosticado “adesão ao regime terapêutico comprometida”, 27,7% “ansiedade presente”, 23,4% “abuso de álcool”, 16,6% “abuso de drogas”, 12,3% “autoestima diminuída” e 10,5% “conhecimento sobre a saúde (infeções) diminuído”.
Relativamente às intervenções de enfermagem mais realizadas verificou-se que as principais foram, “promover status psicológico positivo” com 29,6% dos utentes, “assistir no autocuidado” (24%), “ensinar/reforçar/assistir sobre adesão ao regime terapêutico” (19,7%), “reforçar a autoconsciência da doença” (16%), “aconselhar sobre abuso de substâncias”(13,6%), “assistir na autoconsciência do comportamento autodestrutivo” (12,3%), “incentivar comportamento de abstinência” (11,7%), “ensinar sobre saúde (infeções sexualmente transmissíveis)” (9,9%) (agrupamos as que tinham verbos de ação com um significado teórico aproximado).
Indutivamente apresenta-se a possível relação entre diagnósticos e intervenções (Tabela 5).
Discussão
Os participantes no estudo, pessoas acompanhadas na consulta de enfermagem num programa farmacológico em ambulatório, caracterizam-se em termos sociodemográficos como uma população com a média de 47 anos de idade, maioritariamente homens, solteiros, desempregados, com baixa qualificação profissional (27% não tem nenhuma profissão), a viver de apoios familiares ou sociais (apenas 35,2% vive do seu trabalho). Os participantes de género feminino têm maior prevalência no estado civil divorciados/separados, no que se refere ao número de filhos e no que se refere ao desemprego. Estes dados surgem na linha do que vem sendo relatado em estudos com populações consumidoras de substâncias psicoativas (incluindo álcool), com um aumento progressivo da média de idades dos seus participantes (Diniz et al., 2015; Wakeman et al., 2020) e com muitos fatores de aproximação à exclusão social como desemprego e a viverem de apoios sociais (Bizzarri et al., 2016). Em alguns estudos ainda surgem dados de utentes com médias de idade ligeiramente mais baixas (Bizzarri et al., 2016). Outros fatores de exclusão que podem ser apontados são, o isolamento, pois os dados apontam que quanto maior a idade, menor o agregado, tal como noutros estudos em outros contextos (Bizzarri et al., 2016) e o facto dos desempregados serem mais velhos que os empregados.
Ainda na caracterização desta população, a substância mais consumida é o álcool, sendo este consumo um problema de grande prevalência nas pessoas em programa de metadona (Kleykamp et al., 2015). Estes participantes estão maioritariamente em programas de metadona onde os tempos de permanência são superiores aos programas com medicação antagonista para a dependência de álcool (Katzman et al., 2020). Tal como noutros estudos com populações em programas medicamentosos, esta, tem elevadas taxas de doenças sexualmente transmissíveis e outras comorbilidades físicas e psíquicas (Seabra et al., 2018). Sobre as consequências da dependência de substâncias importa dizer que os resultados são significativos, com 43,5% dos participantes com nível de severidade elevado, o que vem sendo relacionado na literatura, com problemas no relacionamento familiar e sofrimento psíquico (Lander et al., 2013; Ólafsdóttir et al., 2018), com manutenção de consumo de substâncias e com mais comorbilidade (Diniz et al., 2015).
Em resposta a caracterização do cuidado de enfermagem, o processo de construção diagnóstica por parte dos enfermeiros pode ser refletido a partir do que foi a seleção dos diagnósticos para o estudo. Podemos complementarmente fazer a reflexão a partir do que alguns indicadores da escala das consequências da dependência de substâncias sugerem e também a partir das intervenções que os enfermeiros elegem para modificar esses mesmos diagnósticos. Verifica-se que a percentagem de utentes em que se diagnostica “adesão ao regime terapêutico comprometida” é aproximada daqueles a quem se identificou severidade significativa nos itens “manutenção de policonsumo” e “falta de motivação para a abstinência”. Se refletirmos com base noutro grupo de diagnósticos “abuso de álcool” e “abuso de drogas”, verificamos que estão numa percentagem aproximada ao diagnóstico da “adesão ao regime terapêutica comprometida”. Já sobre o conjunto de intervenções associadas a estes dois diagnósticos, são igualmente proporcionais, o que nos leva a pensar que este foco da adesão terapêutica e o consumo de substâncias são centrais na avaliação diagnóstica dos enfermeiros e com intervenções estruturadas para isso. Esta reposta efetiva a estes diagnósticos surge na linha de outros estudos em que nos programas de base medicamentosa os enfermeiros estão seguros, têm meios, recursos e têm uma “expertise” relevante para intervir face a estes diagnósticos (Comiskey et al., 2019).
Já no que se refere aos diagnósticos “ansiedade presente” e “autoestima diminuída” estes foram diagnosticados claramente abaixo do que alguns indicadores da escala CDS poderiam sugerir, nomeadamente “tristeza”, “Isolamento / solidão” e “ansiedade”, com uma taxa de resposta em termos de intervenções sobreponível à taxa de diagnóstico. Estes dados podem ser refletidos de duas formas: por um lado, a centralidade nas questões relacionadas com os consumos e o cumprimento com regras estabelecidas nos programas medicamentosos; por outro lado, refletindo sobre a dificuldade em centrar a intervenção em dimensões que efetivamente são de maior complexidade (ansiedade, autoestima) em que os enfermeiros parecem ter menos recursos terapêuticos, tal como em outros estudos se verificou (Comiskey et al., 2019; Neville & Roan, 2014).
Analisando os restantes indicadores de severidade da escala CDS, podemos refletir sobre a informação que estes fornecem e que poderá não ter correspondência nos diagnósticos de enfermagem. Veja-se “problemas no relacionamento familiar”, “dificuldades para manter o emprego” e “dificuldades para manter-se financeiramente”, que sugerem dificuldades e sofrimento na relação familiar, tal como em outros estudos (Lander et al., 2013; Seabra et al., 2018a) e destaca o impacto dos problemas socio laborais causados pela dependência de substâncias (Gorey et al., 2019) que os aproxima cada vez mais da exclusão social e dificulta a sua readaptação a uma vida sem substâncias (Ólafsdóttir et al., 2018). A realidade é que os diagnósticos, incluindo os que integram a família, talvez sejam de difícil operacionalização por parte dos enfermeiros junto desta população pois, muitas vezes, é um recurso já exausto, distante e de difícil integração no plano de cuidados (Ólafsdóttir et al., 2018). Por outro lado, os problemas socio económicos são de difícil intervenção direta, acreditando os enfermeiros que as suas intervenções contribuem em última instância também para estas necessidades. A complexidade dos limites na intervenção nestes domínios surge igualmente noutros estudos que estudam abordagens intercolaborativas (Naegle & Fougere, 2017).
Recorde-se que tudo vai ser observável nos resultados obtidos pelas pessoas, ou seja, os planos de cuidados devem-se focar naquilo que são os resultados sensíveis aos cuidados de enfermagem, que alguma investigação com esta população afirma serem, o conhecimento necessário sobre a patologia aditiva e o seu tratamento, a capacidade de gerir os sintomas da sua doença, os resultados dos consumos e da abstinência; a funcionalidade do dia-a-dia; o autocuidado relacionado com a gestão do regime terapêutico; o tempo de permanência em programa e a perceção do papel dos enfermeiros, ou ainda a qualidade de vida, a saúde mental, as consequências da dependência de substâncias e a satisfação com os cuidados de enfermagem (Lukewich et al., 2019; Seabra et al., 2018).
Conclusão
Neste contexto, as unidades especializadas para tratamento das pessoas com CAD, os enfermeiros procuram desenvolver com as pessoas uma relação de confiança mútua, compreensão aprofundada das suas necessidades, a sua independência e a possibilidade de estas fazerem escolhas informadas no seu percurso de recuperação. Esta investigação permitiu caracterizar a população atendida pelos enfermeiros e o cuidado de enfermagem da equipa onde decorreu o estudo. Os dados apontam para uma correspondência entre a formulação diagnóstica e as diferentes dimensões da escala CDS que apresentam maior severidade, e assim, levar-nos a considerar este instrumento como eficaz na consulta de enfermagem, suportando uma avaliação mais sistematizada. Os dados evidenciaram que aquilo que se pode considerar o foco principal da intervenção, seja a adesão terapêutica, a minimização dos consumos ou o autocuidado com o seu estado de saúde, estão a ser diagnosticados de forma efetiva e com as intervenções adequadas. Outros diagnósticos mais ligados ao sofrimento psíquico, agora mais sinalizados com a utilização da escala das consequências da dependência de substâncias, poderão a estar a ser sub diagnosticados, tal como diagnósticos ligados aos problemas sociais e económicos.
Podemos considerar, após a realização deste estudo, que é evidente a necessidade de se avaliarem os resultados da prestação de cuidados e demonstrar que os cuidados que se prestam trazem melhores resultados para as pessoas cuidadas. Os cuidados de enfermagem com a população com comportamentos aditivos e dependências poderão ter um impacto no desenvolvimento, nos processos de transição, no sentido da autonomia da pessoa e na capacidade de gestão da sua patologia aditiva. Este foi um ponto de partida do que parece ser hoje um desafio de estruturar programas de intervenção de enfermagem para as diferentes dimensões da severidade das consequências da dependência de substâncias e da necessidade de avaliar o impacto da intervenção da enfermagem, na qualidade de vida e na capacidade de autogestão dos problemas relacionados com o consumo de substâncias psicoativas. Este estudo tem a limitação ser um estudo observacional e transversal que apenas permite refletir a relação entre as variáveis em estudo e limita a inferência das relações de causa efeito. Outra limitação é ter sido realizado em apenas um contexto e com uma amostra por conveniência, o que não permite nenhuma generalização.
Implicações para a prática clínica e recomendações para a investigação
As implicações deste estudo, remetem para a continuidade de um processo sistematizado de avaliação da intervenção da enfermagem, introduzindo instrumentos de suporte à decisão clínica e mecanismos que ajudem os enfermeiros a priorizar os diagnósticos que efetivamente correspondam às necessidades sentidas pela pessoa.
Este estudo aponta para a necessidade de um olhar mais profundo, uma discussão alargada sobre as principais áreas de ação da enfermagem na intervenção diária com as pessoas com comportamentos aditivos e dependências. Reforça a necessidade da criação de espaços de supervisão e/ou intervisão para a melhoria de práticas através da discussão de casos que permita aos elementos das equipas validar com os seus pares a forma como faz a avaliação e a intervenção com os seus utentes.
Este estudo demonstra a necessidade de mais estudos com sistematização da avaliação de enfermagem com instrumentos uniformizados e validados, em mais contextos de prestação de cuidados e com amostras maiores. Aponta ainda a necessidade de estudos longitudinais onde seja possível mensurar o efeito das intervenções.