Introdução
A esquizofrenia é uma perturbação mental grave e debilitante, que afeta pessoas a nível global, com impacto transversal a todas as raças e classes sociais (Queirós et al., 2019). É referida pela Organização Mundial da Saúde como uma das dez doenças mais incapacitantes. Sendo uma perturbação complexa e de caráter crónico, carateriza-se pela deterioração significativa do pensamento, da perceção, das emoções e do comportamento, comprometendo gravemente o funcionamento social e a qualidade de vida das pessoas afetadas (Ustun & Kucuk, 2019).
Do ponto de vista nosológico, a esquizofrenia carateriza-se por um conjunto de sinais e sintomas heterogéneos, organizados com base nas funções mentais envolvidas: a) sintomas positivos - são os sintomas mais visíveis nas fases de descompensação aguda da doença. Resultam de um aumento das funções padrão, englobando alucinações, ideias delirantes, aceleração e desorganização do discurso e do comportamento; b) sintomas negativos - resultam de uma perda das funções mentais padrão, refletindo um estado deficitário ao nível da motivação, das emoções, do discurso, do pensamento e das relações interpessoais, observáveis pela incapacidade em dirigir e manter a atenção e a concentração, pelo empobrecimento do discurso, pela dificuldade em iniciar e terminar tarefas e sentir interesse e prazer nas experiências do quotidiano, bem como na expressão de emoções e na relação interpessoal (Queirós et al., 2019; Canotilho, 2017).
Com este percurso clínico complexo, mesmo quando existe algum insight, a pessoa com esquizofrenia mantém comprometidas as estratégias de coping e a capacidade de resolução de problemas, o que lhe causa sofrimento, insatisfação e perda de energia volitiva, resultando em relacionamentos sociais e afetivos deficitários (Melo-Dias et al., 2019; Palmeira, 2018; Melo-Dias, 2015).
Embora o tratamento farmacológico seja eficaz na atenuação dos sintomas positivos da esquizofrenia, a sua eficácia é limitada no que respeita à mitigação dos défices cognitivos e sociais, os quais constituem barreiras significativas ao envolvimento comunitário e à recuperação funcional das pessoas afetadas (Schutt et al., 2022). Os resultados de uma revisão sistemática recente mostram que, para otimizar os resultados clínicos, é fundamental integrar a terapêutica farmacológica com intervenções psicossociais estruturadas, que demonstram eficácia na redução das taxas de recaída e na promoção de uma recuperação funcional mais abrangente e sustentada (Melo et al., 2024).
Cerca de dois terços das pessoas com Esquizofrenia evidenciam défices de competências sociais, estando também prejudicadas em um ou vários domínios cognitivos (Turner et al., 2018), o que limita a taxa de resposta ao tratamento psicossocial e restringe as perspetivas de recuperação funcional.
Deste modo, nos processos de transição da pessoa com esquizofrenia, as oportunidades de ajustamento melhoram com a participação em programas de reabilitação psicossocial, que vão desde o treino de habilidades sociais e estimulação cognitiva, até às atividades de reabilitação ocupacional e psicoeducação, visando a aquisição e desenvolvimento de atitudes e comportamentos apropriados às diversas situações pessoais e sociais, facilitando a construção de relações e o crescimento interpessoal satisfatório (Melo-Dias, 2015; Canotilho, 2017).
Para Del Prette e Del Prette (2017), as habilidades sociais podem ser entendidas como diferentes classes do comportamento social que ajudam os indivíduos nos processos de interação, contribuindo para um desempenho socialmente competente em tarefas interpessoais.
Independentemente da gravidade da sintomatologia, a pessoa pode adquirir habilidades físicas, emocionais e intelectuais, pela integração em programas de treino de habilidades sociais. Estas ferramentas suportam a construção de respostas às necessidades das pessoas com esquizofrenia, na gestão da sintomatologia negativa da doença, na adesão e gestão dos tratamentos e no funcionamento pessoal específico e global de cada sujeito (Mucci et al., 2020; Melo-Dias, 2015).
A unidade onde se realizou o presente estudo recebe pessoas com esquizofrenia resistente ao tratamento, inseridas num programa de tratamento farmacológico e de reabilitação psicossocial, destinados a promover a melhoria clínica e a recuperação funcional, dotando a pessoa com as competências de assertividade e relacionamento interpessoal capazes de facilitar a passagem de um ambiente protegido, equilibrado e seguro para um ambiente imprevisível e por vezes desprotegido na comunidade (Melo-Dias et al., 2019; Melo-Dias, 2015).
Este estudo tem como objetivo analisar os dados relativos ao desempenho social e individual e à prática comunicacional assertiva em situações sociais, em pessoas com esquizofrenia.
Método
Participantes
Estudo descritivo-correlacional, realizado com uma amostra não probabilística de 19 utentes internados numa unidade hospitalar da região Centro, destinada ao acompanhamento de pessoas com Esquizofrenia resistente ao tratamento.
Instrumentos de colheita de dados
Para a realização do estudo foi utilizado um questionário composto por uma secção de caraterização sociodemográfica e clínica dos participantes e ainda as escalas ECI-R (Escala de Comportamento Interpessoal - versão reduzida); e PSP (Personal and Social Performance Scale).
A ECI-R (Vagos & Pereira, 2010), é um instrumento que avalia o desconforto emocional e a prática comportamental assertiva em vários tipos de situações sociais. A escala é composta por 25 itens apresentados numa escala de tipo Likert de 5 pontos e a sua estrutura interna é organizada em quatro dimensões que avaliam dois componentes gerais: ’intensidade do desconforto do indivíduo ao ser assertivo’ (1 - nada; 5 - extremamente); e ‘frequência da prática de comportamentos assertivos’ (1 - nunca”; 5 - sempre). A dimensão ‘demonstração de sentimentos negativos’ (DSN), refere-se à expressão de desacordo/ incómodo ou defesa dos próprios direitos; a dimensão ‘expressão e gestão de limitações pessoais’ (EGLP) está relacionada com a capacidade para admitir falhas pessoais e gerir críticas; a dimensão ‘assertividade de iniciativa’ (AI) avalia a capacidade de tomada de iniciativa e autoexpressão; e a dimensão ‘assertividade positiva’ (AP) avalia a capacidade de expressar e gerir sentimentos positivos. Na primeira componente, maior pontuação corresponde a maior nível de desconforto; na segunda componente, a uma maior pontuação corresponde maior frequência dos comportamentos assertivos (Vagos & Pereira, 2010).
As suas qualidades psicométricas (consistência interna, confiabilidade teste-reteste e validade de construto) têm sido analisadas e comprovadas em diversos estudos e com diferentes tipos de amostras (Vagos et al., 2014).
A PSP foi desenvolvida para avaliar o funcionamento social e pessoal, considerando quatro áreas de desempenho: atividades socialmente úteis, incluindo trabalho e estudo (ASU); relacionamento pessoal e social (RPS); autocuidado (AC); e comportamentos perturbadores e agressivos (CPA). No seu preenchimento deve ser assinalado o nível inicial de gravidade para cada área, numa escala de 6 ponto (ausente, leve, manifesto, marcada, severo ou muito severo). O resultado final é definido numa escala única, entre zero e 100% de funcionamento (Brissos et al., 2012).
Estudos realizados mostram que a PSP é um instrumento confiável e válido para avaliar o funcionamento social, independentemente da gravidade clínica ou do ambiente de tratamento (Kawata & Revicki, 2008, citados por Brissos et al., 2012).
Considerações éticas
O estudo foi aprovado pela Comissão de Ética do Centro Hospitalar e Universitário de Coimbra, com tramitação favorável do Conselho de Administração (Parecer nº CHUC-018-19). O estudo cumpriu todos os princípios relacionados com a investigação envolvendo seres humanos, expressos na Declaração de Helsínquia. Todos os participantes assinaram um termo de consentimento informado e autorizaram o uso dos dados para fins de investigação científica.
Análise estatística
Os dados foram analisados com o software IBM SPSS-24. De forma a dar resposta ao objetivo do estudo, calcularam-se as estatísticas resumo adequadas e as frequências absolutas e percentuais para as diferentes variáveis de caraterização e para as medidas de funcionamento pessoal e social e prática social assertiva. Para verificar a existência de correlação entre as componentes e as dimensões da ECI -R, foi utilizado o teste t da significância da correlação de Pearson, após verificação da normalidade das distribuições, realizada com recurso ao teste de Shapiro-Wilk (p>0,05).
Resultados
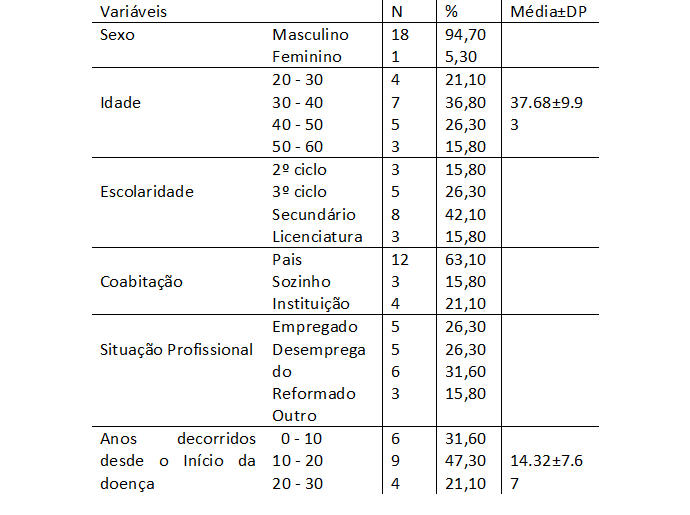
A amostra é constituída por 19 utentes, sendo 18 (94,70%) do sexo masculino. As idades variam entre 23 e 56 anos, com média de 37.68±9.93 anos. Verificou-se que a maioria tem o Ensino Secundário (42,10%), reside em meio urbano (42,10%) e com os pais (63,20%). Ao nível da situação profissional, 31,60% estão reformados por invalidez, 26,30% estão em situação de desemprego e igual percentagem desempenha uma atividade profissional. Relativamente ao número de anos decorridos desde o início da doença, obteve-se uma média a 14.32±7.67 anos, sendo o mínimo 3 e o máximo 32 anos.
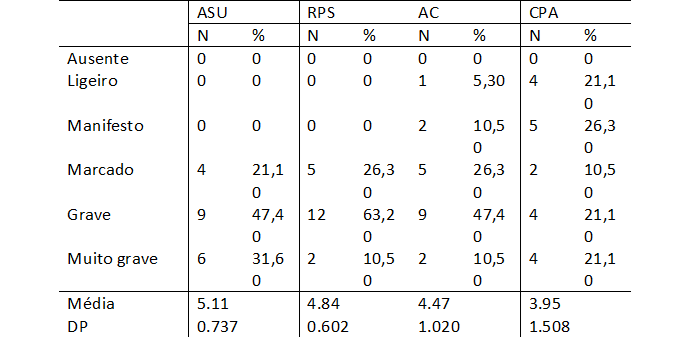
Relativamente ao funcionamento social e pessoal (tabela 2) verificou-se que no domínio ‘ASU’ as pontuações variam entre o grau de dificuldade “marcado” (4) e “muito grave” (6). A maioria dos participantes (47,40%) apresenta um grau de dificuldade “grave”, seguindo-se o grau “muito grave” com 31,60% e o grau “marcado” com 21,10% dos participantes. A média obtida é de 5.11±0.74 pontos. No domínio ‘RPS’, as pontuações variam também entre o grau de dificuldade “marcado” (4) e “muito grave” (6). O grau de dificuldade “grave” foi identificado em 63,20% dos participantes, seguindo-se o grau “marcado” (26,30%) e o “muito grave” com 10,50% dos participantes. Obteve-se uma pontuação média de 4.84±0.60 pontos. As pontuações obtidas no domínio ‘AC’ variaram entre o grau de dificuldade “ligeiro” (2) e “muito grave” (6). A maioria dos participantes apresenta o grau de dificuldade “grave” (47,40%) ou “marcado” (26,30%). Os restantes apresentam graus de dificuldade “manifesto” (10,50%); “muito grave” (10,50%); e “ligeiro” (5,30%) dos participantes. A pontuação média obtida foi de 4.47±1.02 pontos.
Finalmente, nos ‘CPA’, os resultados obtidos variam entre o grau de dificuldade “ligeiro” (2) e “muito grave” (6). A maioria dos participantes apresentava o grau de dificuldade “manifesto” (26,30%), seguindo-se os graus de dificuldade” ligeiro”, “grave” e “muito grave”, todos com percentagens de 21,10%. O grau “marcado” foi identificado em 10,50% dos participantes. Este domínio é o que apresentou a menor média e a maior dispersão (média: 3.95±1.51 pontos).
Os resultados obtidos permitem verificar dificuldades importantes nos quatro domínios, sendo mais significativas nos domínios ‘ASU’ e ‘RPS’, onde se verifica que a totalidade dos participantes apresentou dificuldades marcadas, graves ou muito graves.
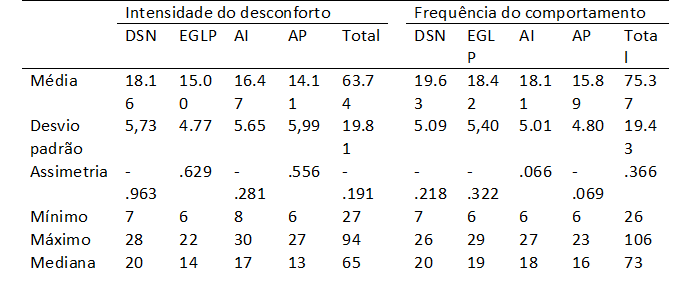
Na tabela 3 apresentam-se as estatísticas resumo da ECI, para as suas duas componentes e para as quatro dimensões. No que se refere especificamente à componente ‘intensidade do desconforto ou tensão sentida ao ser assertivo’, obtiveram-se pontuações médias de 63.74±19.81, mínimo 27 e máximo 94 pontos.
Ao nível das dimensões ‘DSN’, ‘EGLP’, ‘AI’ e ‘AP’, as pontuações variaram entre o mínimo de 6 e o máximo de 30 pontos, sendo que a pontuação mínima, bem como a pontuação média mais baixa (14.11±5.99 pontos), foram obtidas na dimensão ‘AP’ e a pontuação máxima, na dimensão ‘AI’. A maior pontuação média foi obtida na dimensão ‘DSN’ com 18.16±5.73 pontos.
As médias obtidas para o total da componente e para as dimensões ‘AI’ e ‘DSN’ são inferiores aos valores da mediana. Estes dados conjugados com a análise dos valores da assimetria, indicam uma tendência para os participantes pontuarem nos níveis mais elevados da medida, apontando para níveis de desconforto importantes nos comportamentos interpessoais.
No que se refere à frequência da prática de comportamentos assertivos, verificaram-se pontuações entre 26 e 106 pontos com uma média de 75.37±19.43.
Nas dimensões ‘DSN’, ‘EGLP’, ‘AI’ e ‘AP’, as pontuações variaram entre 6 e 29 pontos, sendo a pontuação mínima obtida nas dimensões ‘DSN’, ‘EGLP’ e ‘AI’. O score máximo foi obtido na dimensão ‘EGLP’ com uma pontuação de 29 pontos. As médias das pontuações nas dimensões variaram entre 15.89±4.80 pontos na ‘AP’ e 19.63±5.09 pontos na ‘DSN’.
Nesta componente verificou-se a existência de valores de assimetria negativos e ligeiros nas dimensões ‘DSN’, ‘EGLP’ e ‘AP’, e positivos também ligeiros na dimensão ‘AI’ e para o total da componente, observando-se que as médias se localizam em torno dos valores da mediana, tanto para as quatro dimensões como para o score total da componente. Deste modo, ainda que as médias sejam ligeiramente superiores às obtidas na componente ‘intensidade do desconforto ou tensão sentida ao ser assertivo’, os dados apontam também para a existência de dificuldades no que diz respeito à frequência da prática de comportamentos assertivos.
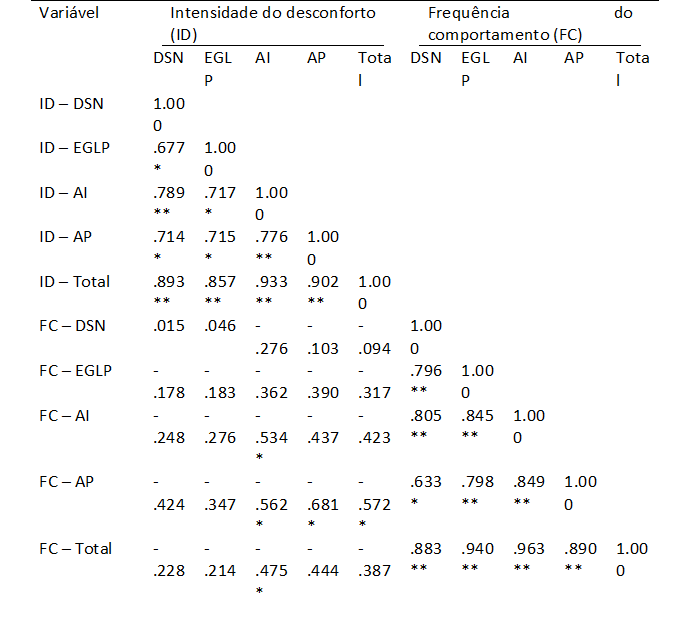
Na tabela 4 pode ser observada a matriz de correlações entre as componentes e as dimensões da ECI - R. Verifica-se a existência de uma correlação negativa ligeira e sem significado estatístico entre as duas componentes da escala (r= -387; p> 0,05), contudo, este valor de correlação indica uma tendência para que os participantes que apresentam maior desconforto e ansiedade nos comportamentos interpessoais, apresentem menor frequência de prática de comportamentos assertivos.
Relativamente às dimensões, verificou-se também a existência de correlações negativas entre as dimensões e o total da componente ‘intensidade do desconforto’ e as dimensões e o total da componente ‘frequência do comportamento’, por outro lado, as correlações entre as componentes e as suas dimensões são, na sua totalidade, moderadas a fortes, positivas e com significado estatístico (p< 0,05).
Discussão
Este estudo integra-se no âmbito de um projeto mais amplo de investigação e intervenção clínica para pessoas com Esquizofrenia (Vamos Conversar!), desenvolvido a partir de um programa estruturado de aprendizagem e treino de habilidades de comunicação/conversação, tendo como objetivo analisar os dados relativos às áreas de desempenho social e individual e à prática comportamental assertiva em situações sociais.
Os doentes com Perturbações do Espectro da Esquizofrenia demonstram um funcionamento social pobre (Dabit et al., 2021). Deste modo, a integração de intervenções farmacológicas e de reabilitação psicossocial, é recomendada para a recuperação da doença e para a melhoria do funcionamento social e da vida independente na comunidade (Bighelli et al., 2021).
Neste estudo, o funcionamento psicossocial foi avaliado, considerando os quatro domínios do desempenho pessoal e social da PSP: atividades socialmente úteis, incluindo trabalho e estudo; relações pessoais e sociais; autocuidado; e comportamento perturbador e agressivo. Os resultados obtidos remetem para um baixo funcionamento social, com dificuldades nos quatro domínios, sendo mais significativas nos domínios ‘ASU’ e ‘RPS’, onde se verifica que a totalidade dos participantes apresenta dificuldades marcadas, graves ou muito graves. Estes resultados indicam que, apesar dos avanços significativos no tratamento, com a melhoria do perfil de ação dos antipsicóticos e as intervenções de reabilitação psicossocial e neurocognitiva, a esquizofrenia mantém-se entre as principais causas de incapacidade, implicando um comprometimento significativo em áreas importantes da vida quotidiana, como sejam a vida independente, as atividades produtivas (trabalho ou escola) e os relacionamentos interpessoais (Harvey & Strassnig, 2012), bem como dificuldades em cumprir os papéis sociais e ocupacionais normativos, sendo que estas podem estar associados aos sintomas negativos e a prejuízos na cognição social (Madeira et al., 2016). No mesmo sentido, Blanchard et al. (2016) verificaram que pacientes com sintomas negativos mais graves (particularmente os relacionados com motivação e prazer) foram associados a habilidades sociais afiliativas mais pobres, sendo essa relação independente de habilidades instrumentais (não sociais), depressão ou sintomas positivos.
No presente estudo verificou-se que as pontuações obtidas no nível de desconforto associado à prática de comportamentos assertivos são elevadas, apontando para níveis de desconforto importantes nas relações interpessoais. Défices nas habilidades de assertividade são componentes importantes da disfunção social na esquizofrenia (Abd Elmonem et al., 2019). Há evidências que demonstram que pessoas com esquizofrenia têm dificuldades em agir de forma assertiva, não conseguem expressar os seus sentimentos e pensamentos de forma eficaz, têm problemas nas relações interpessoais e retraimento social, impactando na capacidade de desempenhar as suas tarefas de vida diária e o cumprimento dos seus papéis na comunidade (Ustun & Kucuk, 2019; Abd El Aziz et al., 2017).
As dificuldades observadas ao nível da assertividade nas relações interpessoais, podem estar relacionadas com o surgimento precoce da esquizofrenia, habitualmente em fases iniciais do desenvolvimento pessoal, sendo este um período crítico para a aquisição de habilidades sociais e papéis sociais adultos, causando prejuízo nas habilidades assertivas e na performance social (Abd-Elmonem et al., 2019).
Neste estudo, as dificuldades nos comportamentos interpessoais, expressas no desconforto sentido e na frequência da prática dos comportamentos assertivos, foram estudadas de acordo com quatro dimensões: ‘AN’, que visa a expressão de sentimentos negativos, como pedir a outros mudança de comportamento, expressar discordância, e defender os próprios direitos; ‘EGLP’, relacionada com a capacidade para lidar com a crítica ou para pedir ajuda face a falhas ou dificuldades; ‘AI’, que consiste em tomar a iniciativa em situações sociais; e ‘AP’, que respeita à expressão de sentimentos positivos, como afeto ou agradecimento (Vagos et al., 2014).
Verificaram-se níveis de comportamento assertivo superiores aos níveis de desconforto e ansiedade sentidos, o que sugere que os participantes, apesar do desconforto, vão tendo comportamentos assertivos, ainda que com maiores dificuldades na AP, relacionada com a expressão de afetos ou resposta emocional positiva. Na esquizofrenia, verifica-se uma disjunção entre a experiência (positiva) e a expressão de afeto, o que pode refletir um défice na regulação positiva de um comportamento expressivo da emoção, reduzindo substancialmente o potencial de funcionamento interpessoal eficaz (Henry et al., 2007). Por outro lado, as pessoas com esquizofrenia, devido à diminuição da capacidade de autoafirmação, são mais propensas a sentirem-se ansiosas nos relacionamentos interpessoais, o que, por sua vez, poderá estar relacionado com a recorrência ou agravamento dos sintomas (Saito & Suzuki, 2018). A maior dificuldade na prática assertiva relacionada com as dimensões que exigem o processamento de emoções negativas (e.g. expressão de sentimentos negativos) pode resultar do efeito acumulado de experiências negativas anteriores. Pessoas com esquizofrenia geralmente sofrem adversidades na primeira infância, estigmatização devido à perturbação psiquiátrica e marginalização devido ao seu menor status socioeconómico (Sweeney et al., 2015). É, pois, lógico, que as pessoas com esquizofrenia possam ter “aprendido” a esperar eventos negativos frequentes na vida, levando-os a antecipar emoções negativas em resposta a ocorrências futuras, particularmente em face da incerteza. Para além disso, a evidência científica indica que as pessoas com esquizofrenia têm dificuldades na compreensão e monitorização das emoções dos outros, sugerindo défices nas habilidades sociocognitivas complexas, como a empatia, limitando a capacidade de responder adequadamente aos outros (Lehmann et al., 2014).
Conforme poderia ser antecipado, as correlações entre as dimensões da ‘intensidade do desconforto’ e a ‘frequência do comportamento’ são negativas, indicando uma tendência para que as pessoas que apresentam maior desconforto e ansiedade nos comportamentos interpessoais, apresentem menor frequência de comportamentos assertivos.
De um modo geral, os resultados obtidos vêm corroborar a extensa literatura científica publicada sobre as dificuldades no relacionamento interpessoal e na prática de comportamentos assertivos das pessoas com esquizofrenia,
Este estudo apresenta algumas limitações, nomeadamente a reduzida dimensão amostral, o que pode comprometer o poder estatístico das análises realizadas e aumentar o risco de erro do tipo II. Acresce ainda o facto de se tratar de uma amostra não probabilística e com um forte desequilíbrio entre géneros, o que pode limitar a representatividade e a generalização dos resultados obtidos.
Conclusão
As pessoas com esquizofrenia apresentam défices significativos no funcionamento global, com particular relevância ao nível do desempenho social. A evidência aponta para a coexistência de reduzida motivação e competência social, fatores que podem influenciar negativamente os resultados sociais. De forma geral, estas pessoas tendem a experienciar isolamento social e a manifestar padrões comportamentais que dificultam a construção e manutenção de relações interpessoais estáveis. Observa-se frequentemente evitamento, tanto ativo como passivo, do contacto social, o que poderá estar associado a limitações acentuadas na capacidade de reconhecer e expressar emoções, identificar necessidades pessoais e adotar comportamentos interpessoais ajustados.
Implicações para a prática
A análise do desempenho social e da comunicação assertiva realizada neste estudo contribui para o avanço do conhecimento sobre fatores determinantes na recuperação funcional de pessoas com esquizofrenia resistente ao tratamento. Os resultados apresentam implicações diretas para o desenho de programas de reabilitação psicossocial, ao fornecer dados empíricos que podem sustentar intervenções mais eficazes, contextualizadas e centradas no treino de habilidades sociais e na promoção da assertividade, integradas numa abordagem terapêutica global e multidisciplinar.
Para além da terapêutica farmacológica, torna-se essencial integrar intervenções que reforcem a competência social, com o objetivo de preparar, de forma mais eficaz, as pessoas com esquizofrenia para a transição de contextos protegidos e estruturados para ambientes comunitários marcados por maior imprevisibilidade e exigência social.