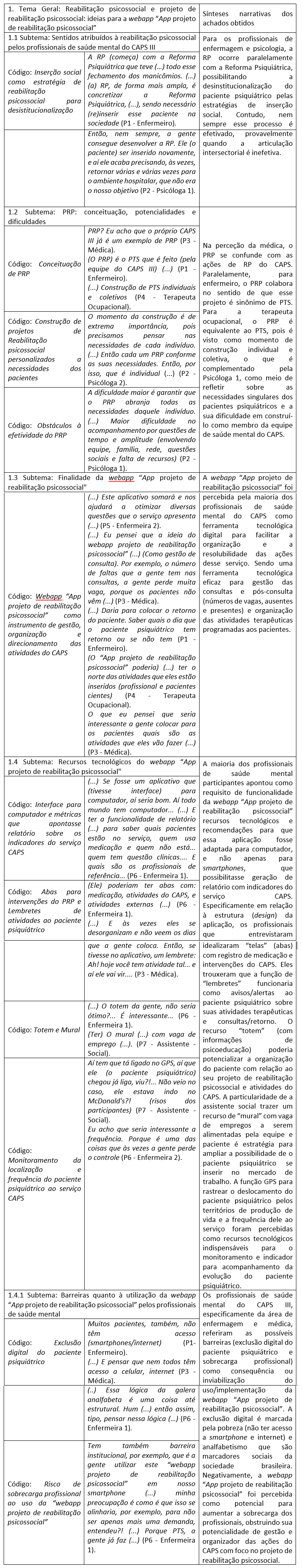
Introdução
O Projeto de Reabilitação Psicossocial (PRP) é um método de gestão do cuidado e assistência que permite ao profissional de saúde mental diagnosticar os problemas, necessidades psicossociais e exigências do paciente psiquiátrico (Campos et al., 2021; Godinho & Peixoto Junior, 2019).
Como instrumento sistemático de cuidado, o PRP estrutura-se nos conceitos teóricos da teoria da Reabilitação Psicossocial (RP), Case Management (CM) e Projeto Terapêutico Singular (PTS) (Campos et al., 2021; Campos et al., 2025a).
O PRP tem sido utilizado em serviços de saúde mental, especialmente nos Centros de Atenção Psicossocial (CAPS), que habitualmente desenvolvem o processo de Reabilitação Psicossocial (RP) em pacientes com transtornos mentais graves e persistentes (Moura et al., 2023).
No entanto, a literatura revista evidencia que, devido à diversidade de abordagens conceptuais e metodológicas do PRP, os profissionais de saúde mental têm dificuldades em relação à sua implementação no contexto de saúde mental brasileiro (Antonio et al., 2023; Campos et al., 2021).
Nesse sentido, as tecnologias digitais, por meio das apps (aplicações), podem ajudar os profissionais de saúde mental a dinamizar a sua prática, gerir o cuidado e solucionar as suas dificuldades, inclusive as relacionadas à implementação do PRP (Nardi et al., 2022).
Para o estudo, as tecnologias digitais aumentam o acesso e a acessibilidade aos serviços de saúde, a qualidade dos cuidados oferecidos, como também reduzem os custos e a distância do serviço aos pacientes (Currey & Torous, 2023; Vial et al., 2023).
Estudos demonstram que apps voltadas para o contexto e problemáticas envolvendo a saúde mental podem favorecer o rastreio da disgrafia (Dui et al., 2020) e o diagnóstico do transtorno do espectro autista (Honaker et al., 2023), ajudar a parar de fumar (Gowarty et al., 2021), aumentar a autoestima e a confortabilidade com a aparência (Kuck et al., 2022), melhorar a arquitetura e a qualidade do sono (Kawata et al., 2023) e monitorizar a dieta e a atividade física (Ruf et al., 2021).
Além disso, alguns estudos não perceberam apenas as utilidades das apps nos contextos da saúde mental, mas como riscos potenciais à discriminação dos pacientes psiquiátricos (Queiroz, 2022).
Contudo, emboras essas apps sejam aplicadas no contexto da saúde mental poucos trabalhos abordam apps sobre reabilitação psicossocial. Existem estudos relacionados ao processo de reabilitação psicossocial, embora focados na ludicidade como estratégia de adesão do paciente com transtorno mental grave (Lopes et al., 2021). De acordo com um estudo de revisão de literatura realizado em consulta a diversas bases de dados, como Literatura Latino-americana e do Caribe em Ciências da Saúde (Lilacs), Base de Dados de Enfermagem (BDENF), Literatura Internacional em Ciências da Saúde (PubMed), Scopus, Web of Science e PsycNet, não foram encontrados estudos nem apps com foco na construção de projetos de reabilitação psicossocial (Campos et al., 2025b).
Como também há estudo em que investigadores de tecnologia desenvolveram uma app (app) para a gestão da história clínica do paciente com a finalidade de facilitar o acesso à informação aos profissionais de saúde, sendo o seu desenvolvimento baseado na procura de requisitos de funcionalidade, priorizando que a app fosse adaptada ao contexto de saúde e tivesse um recurso tecnológico de busca de paciente e, principalmente, que atendesse as necessidades dos profissionais de saúde (Cobo Campo & Pérez-Uribe, 2016).
Portanto, é imprescindível o desenvolvimento de uma aplicação para facilitar e ajudar os profissionais de saúde mental na construção, gestão, monitorização, acompanhamento e avaliação de projetos de reabilitação psicossocial (Giovanelli et al., 2023), que priorizem a facilidade de uso, conteúdos com textos simples, claros e informativos e que garantam a segurança e privacidade de dados (Burn et al., 2022).
Sendo assim, para o desenvolvimento da webapp “App projeto de reabilitação psicossocial” é necessária a utilização de metodologias participativas com envolvimento dos profissionais de saúde mental, as quais permitam a obtenção de ideias convergentes e divergentes (Vial et al., 2023) entre os profissionais de saúde mental por meio da técnica de Grupo Focal (GF) (Cheng et al., 2016), com o objetivo de integrar os requisitos para subsidiar o protótipo da webapp “App projeto de reabilitação psicossocial” (Bezerra et al., 2023; Gusmão, 2019).
Sendo reforçado pelos estudos que, antes do processo de desenvolvimento de qualquer app sobre saúde mental, faz-se necessário que existam interação colaborativa entre profissionais de saúde mental, utilizadores finais e pesquisadores/desenvolvedores durante todo o processo de construção e ideação da aplicação (Giovanelli et al., 2023; Honaker et al., 2023).
Os recursos tecnológicos podem dinamizar a app e potencializar a sua aplicabilidade e usabilidade por facilitar a sua contextualização (Jakob et al., 2022). De forma que as apps sobre saúde mental, utilizadas por profissionais de saúde mental, sejam adaptadas e personalizadas às suas necessidades em relação ao seu contexto laboral (Currey & Torous, 2023).
Os profissionais de saúde mental buscam recursos tecnológicos que facilitem o suporte à decisão clínica em saúde mental com ferramenta de cadastro do paciente, sugestão de diagnóstico e dosagem de medicamentos, lembretes individuais e apoio profissional (Jakob et al., 2022), bem como o resgate rápido de informações clínicas dos pacientes sob seus cuidados (Costa, 2023). Além de recursos tecnológicos como uma função de partilha de informações sobre os seus pacientes (Pokhrel et al., 2021).
Desse modo, este artigo teve como objetivo identificar os requisitos para a prototipagem da webapp “App projeto de reabilitação psicossocial”.
Método
Estudo exploratório e descritivo, com abordagem qualitativa (Morgado et al., 2021), seguindo as recomendações do protocolo SRQR (Dossett et al., 2021). Este estudo faz parte de um projeto mais amplo, que teve como objetivo construir e validar uma aplicação para a elaboração, condução, monitorização e avaliação de projetos de reabilitação psicossocial por profissionais de saúde mental. O estudo foi aprovado pelo Comitê de Ética e Pesquisa da Escola de Enfermagem de Ribeirão Preto da Universidade de São Paulo (EERP-USP) mediante o Parecer nº 6.605.152, de 3 de janeiro de 2024 (CAAE: 75372623.5.0000.5393).
O estudo foi realizado em um CAPS, o principal dispositivo de reabilitação psicossocial da Rede de Atenção Psicossocial (RAPS) de um município do interior de São Paulo, Brasil. Esse CAPS funciona em regime de acolhimento ininterrupto durante 24 horas (nível 3), com serviços voltados para consultas e atendimentos individuais (psicoterapia, acompanhamento medicamentoso e acolhimento), atividades grupais (grupos terapêuticos e oficinas terapêuticas), visitas domiciliárias, atendimento familiar e atividades de inserção social e no mercado de trabalho (Antonio et al., 2023).
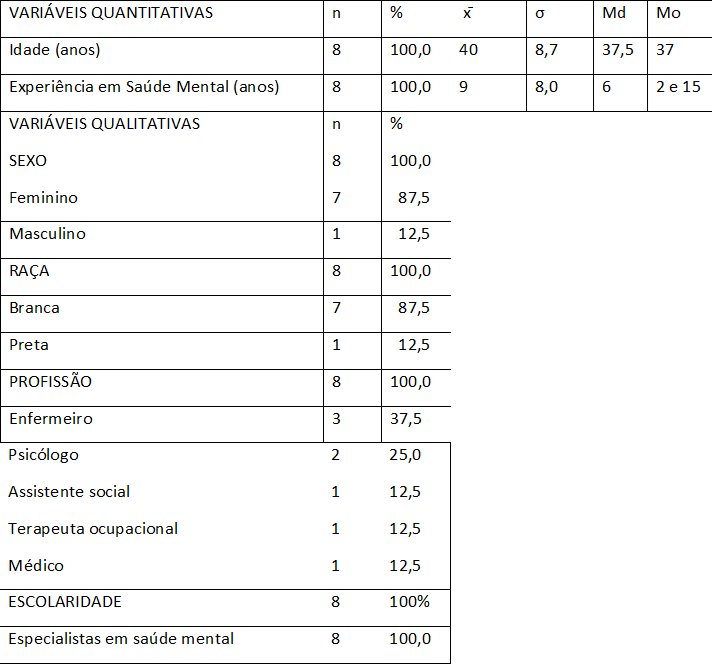
Previamente, os investigadores visitaram o CAPS em estudo para se apresentarem à sua coordenação e informarem sobre os objetivos e procedimentos da pesquisa (Gusmão, 2019). Nessa visita, foram agendados o dia e o horário (30 de janeiro de 2024, das 14h às 15h) em que o investigador principal realizaria o GF, com a participação de todos os profissionais presentes nesse dia. A coordenação comprometeu-se em convidar os profissionais para participar voluntariamente do GF, conforme os seguintes critérios de inclusão: ser profissional de saúde mental com nível superior e com tempo de atuação em saúde mental igual ou superior a 1 ano. Para a literatura, a experiência de pelo menos 1 ano em saúde mental é fundamental para que esses profissionais tenham vivenciado os desafios e a particularidade do trabalho em saúde (Campos et al., 2021). Como critério de exclusão, foram dispensados os profissionais que se encontrassem de férias ou licenças médicas (Tamashiro, 2019).
Segundo a literatura, o GF é uma técnica de pesquisa qualitativa derivada das entrevistas grupais que recolhe informações por meio da interação grupal (Bomfim, 2009). A literatura recomenda a participação de 8 a 10 profissionais de saúde mental (Aschidamini & Saupe, 2004) e uma duração de 45 a 60 minutos (Cheng et al., 2016). Os participantes do GF podem ser selecionados por meio de amostragem intencional e não probabilística (Thirycherques, 2009). A opção pela amostragem intencional e não probabilística justifica-se pela natureza exploratória e qualitativa desta investigação. A razão do estudo é compreender as experiências e perspetivas de um grupo específico de profissionais de saúde mental com experiência na elaboração de projetos de reabilitação psicossocial (Minayo, 2017; Vinuto, 2014). Nesta pesquisa, os participantes foram selecionados de um grupo de 11 profissionais de saúde mental com nível superior e com experiência prática na elaboração de projetos de reabilitação psicossocial a partir dos prontuários físicos dos pacientes (Gusmão, 2019; Minayo, 2017).
Assim sendo, oito profissionais de saúde mental participaram, em uma única sessão, de entrevista do GF. Essa entrevista, conduzida por um enfermeiro psiquiátrico, autor principal deste trabalho, foi realizada em um círculo à volta de uma mesa (com um gravador portátil ao centro), teve a duração de 1 hora e ocorreu em um ambiente acolhedor, climatizado e seguro, de forma a garantir a privacidade do momento (Aschidamini & Saupe, 2004).
De modo complementar, o enfermeiro psiquiátrico colocou as seguintes perguntas exploratórias (com pausas para as respostas de cada integrante do GF e intercalando as perguntas): 1) O que é RP? 2) O que seria um PRP? 3) Se fosse construir uma app de PRP, quais elementos seriam importantes na app? Após o término do GF, foram recolhidas as informações que caracterizavam os participantes (nome, idade, sexo, raça, escolaridade e experiência profissional).
O material gravado foi transcrito com o auxílio do software Transkriptor, que transcreve textos de vídeos e áudios gravados para o Microsoft Word (Romualdo, 2022). Em seguida, esse material foi lido minuciosamente no programa de computador Atlas Ti, software para gestão de dados qualitativos (Silva Junior & Leão, 2018). Para a análise desses dados, o investigador principal orientou-se pela análise temática (Braun & Clarke, 2006, 2022), descrita segundo as 6 etapas: 1. Familiarização com os dados; 2. Geração de códigos iniciais; 3. Busca de temas e subtemas; 4. Revisão dos temas e subtemas; 5. Definição e nomeação dos temas e subtemas; 6. Produção do relatório com resultados dos temas, subtemas e códigos (Braun & Clarke, 2006, 2022).
Além disso, para garantir o rigor deste estudo, durante a análise temática, esta foi auditada pelos outros investigadores, mantendo sempre os temas, códigos e excertos em que todos concordavam (Ng et al., 2019).
Ademais, o critério de saturação utilizado nesta investigação foi estrutural, considerando a representatividade da amostra, o tempo e o alcance dos objetivos da pesquisa em uma única sessão de grupo focal. Os requisitos para a prototipagem da webapp "App projeto de reabilitação psicossocial" foram obtidos em uma única entrevista de grupo focal, com a presença de mais de 70% dos profissionais de nível superior vinculados ao CAPS (Bomfim, 2009; Minayo, 2017).
Resultados
Tabela 1 Caracterização dos participantes do Grupo Focal realizado no CAPS do interior de São Paulo/Brasil (N= 8)
Discussão
Código: Inserção social com estratégia de reabilitação psicossocial para desinstitucionalização
Para o profissional enfermeiro e psicóloga 1, a inserção social é a principal estratégia da reabilitação psicossocial para desinstitucionalização do paciente psiquiátrico. A literatura demonstra que, para a efetivação da reinserção social, é imprescindível o trabalho em equipe em contexto colaborativo, com a participação efetiva (e comprometida) de cada dispositivo da RAPS (e seus profissionais responsáveis), quando necessário, para atender e suprir as necessidades biopsicossociais do paciente psiquiátrico, protagonista do PRP construído pela equipe do CAPS (Antonio et al., 2023).
O CAPS é dispositivo da RAPS protagonista do cuidado em saúde mental em regime comunitário. É modelo de referência para a desinstitucionalização do paciente psiquiátrico, consolidado pelo movimento da reforma psiquiátrica, e para reabilitação psicossocial por meio de projetos de reabilitação psicossocial (Zubiaurre et al., 2023).
Código: Conceituação de PRP
O Projeto de Reabilitação Psicossocial (PRP) é o instrumento sistemático do processo de reabilitação psicossocial, orientado para desinstitucionalização, cidadania plena e reinserção social (Godinho & Peixoto Junior, 2019). Esse projeto se fundamenta nos conceitos e pressupostos da teoria da reabilitação psicossocial, princípios da gestão de casos do case management, e tem suas estruturas focadas nas etapas do Projeto Terapêutico Singular, sendo compostas de avaliação em saúde mental, metas terapêuticas, intervenções e divisão de responsabilidades e (re)avaliação (Campos et al., 2021; Campos et al., 2025a; Moura et al., 2023).
A evidência de a médica e enfermeira considerarem as ações e intervenções do PRP convergentes com a própria razão de existência do CAPS é coerente com a literatura por enfatizar o PRP como forma de organização do cuidado, com articulação intra e intersectorial direcionadas intencionalmente ao paciente psiquiátrico do serviço CAPS, de forma que ele possa protagonizar sua vida, reforçar e desenvolver a autonomia e o exercício da sua cidadania (Kinoshita et al., 2020).
Código: Construção de projetos de Reabilitação psicossocial personalizados a necessidades dos pacientes
O PRP é um instrumento de cuidado que deve ser construído sempre com a presença do paciente psiquiátrico, seja com a participação apenas do seu profissional responsável ou em colaboração com a equipe multidisciplinar de saúde mental (Zubiaurre et al., 2023). A presença do paciente psiquiátrico resgata seu protagonismo e autonomia, em um diálogo contratual no qual se respeitem as suas escolhas, decisões, desejos e sonhos de vida (Antonio et al., 2023; Babinski & Hirdes, 2004).
A literatura enfatiza que quando os pacientes psiquiátricos não são envolvidos e “escutados”, tendo intervenções e direcionamentos do PRP arbitrários as suas vontades e necessidades, o cuidado em saúde mental é despersonalizado, e o PRP destoa das necessidades psicossociais “reais” do paciente psiquiátrico, comprometendo sua eficiência por não adesão do paciente psiquiátrico (Carvalho e Silva et al., 2022; Zubiaurre et al., 2023).
Código: Obstáculos à efetividade do PRP
De acordo com o discurso da psicóloga 1, há a perceção da equipe do CAPS em estudo que o PRP, como instrumento de cuidado que deve abarcar toda a necessidade e promover sentidos de vida, torna-se complexo e difícil de implementar, devido a sua amplitude no processo de existir e viver do paciente, devendo pragmaticamente produzir autorrealização, felicidade e qualidade de vida (Kinoshita et al., 2020).
A literatura considera que não existe projeto de reabilitação psicossocial “ideal”. Podemos ter projetos “reais” contextualizados conforme necessidades, desejos, sonhos e “tempos” do paciente psiquiátrico a fim de que se desenvolvam seus recursos individuais e exerça sua cidadania plena (Campos et al., 2021; Godinho & Peixoto Junior, 2019; Hirdes, 2009a, 2009b).
Além disso, os profissionais de saúde mental precisam compreender que o PRP é um “planejamento da vida do paciente psiquiátrico” e a qualquer momento o que se planejou pode mudar, desde que essa mudança tenha como protagonismo o paciente, visto que o processo de viver é marcado pela imprevisibilidade e tomadas de decisões para atender aos desejos e vontades próprias de cada indivíduo, conforme este desenvolve (e experimenta) a autonomia. Todavia, isso não significa que o “projeto” falhou, e sim o contrário, que o paciente psiquiátrico está exercendo e fortalecendo sua autonomia e trilhando suas próprias orientações de forma a construir sentidos de vida (Godinho & Peixoto Junior, 2019; Hirdes, 2009a, 2009b).
Código: “App projeto de reabilitação psicossocial” como instrumento de gestão, organização e direcionamento das atividades do CAPS
Os profissionais deste estudo reforçam a importância da webapp “App projeto de reabilitação psicossocial” como ferramenta tecnológica condutora, orientadora e coordenadora do cuidado em saúde mental voltado ao processo de RP, direcionando as ações e intervenções em benefício da saúde mental e da qualidade de vida do paciente psiquiátrico (Antonio et al., 2023; Campos et al., 2021).
Para a literatura, esses profissionais esperam e buscam nas apps recursos e funcionalidades que facilitem e dinamizem sua prática, seja na assistência e gestão, e principalmente que solucionem suas dificuldades nas construções de projetos de reabilitação psicossocial (Campos et al., 2021; Hanssen et al., 2020). Os recursos tecnológicos dinamizam as apps sobre saúde mental e podem potencializar sua utilização e implementação nos serviços de saúde mental (Jakob et al., 2022).
Código: Interface para computador e métricas que apontasse relatório sobre os indicadores do serviço
A enfermeira 1 deste estudo reforça que a webapp “App projeto de reabilitação psicossocial” tenha adaptabilidade não apenas para dispositivos móveis, mas para computadores. A adaptabilidade dos dispositivos tecnológicos se alinha com a crítica na literatura voltada à tecnologia, a qual enfatiza que desenvolvedores e pesquisadores precisam priorizar que suas tecnologias sejam inclusivas, sem restrição a softwares ou hardwares. Nesse sentido, as webapps são programas que, por serem acessados por um link operacionalizado por rede de internet, não se restringem a hardwares e sistemas operacionais, permitindo, assim, maior inclusão dos seus usuários e diminuição de custos para os desenvolvedores e pesquisadores que não necessitam hospedar nas lojas virtuais (Hariman et al., 2019).
O recurso “relatório” permite se obter métricas, dados refinados ou brutos sobre as tarefas e atividades realizadas em apps. Além disso, pode colaborar com a mensuração do trabalho e conhecimentos dos indicadores, dimensionamento, potencialidade e vulnerabilidades do serviço pelos profissionais e gestores na monitoração do PRP e ações do serviço CAPS (Hanssen et al., 2020).
Código: Abas para intervenções do PRP e Lembretes de atividades ao paciente psiquiátrico
A intervenção é uma parte importantíssima para a funcionalidade do projeto de reabilitação psicossocial. Por meio dela o profissional de saúde mental implementa ações que podem trazer benefício ao desenvolvimento pessoal e social do paciente psiquiátrico (Campos et al., 2021). Nas intervenções também são mobilizados recursos pela articulação dos setores que compõem a rede de cuidado em saúde mental (Quinderé, Jorge & Franco, 2014).
Nesse sentido, a função de “lembretes” é ferramenta potencial para avisar o paciente psiquiátrico sobre suas responsabilidades com relação a cumprir as intervenções propostas no seu projeto de reabilitação psicossocial (Birrell et al., 2022; Quintana et al., 2020). Corroborando com a literatura que informa que a função “lembretes” é muito desejada pelos profissionais de saúde/mental como recurso tecnológico para compor apps sobre saúde mental (Birrell et al., 2022).
Além disso, essa função pode potencializar a adesão dos pacientes psiquiátricos às intervenções e serviços oferecidos ao CAPS, em consonância com o seu projeto de reabilitação psicossocial, favorecendo a frequência às consultas, com seguimento aos retornos, como desejado pela médica e enfermeiro participantes desta pesquisa (Quintana et al., 2020).
Código: Totem e Mural
O Totem é uma estrutura que possui a finalidade de transmitir conteúdos e informações de forma rápida (muitas vezes chamado de chatbot ou programado em parceria com esse recurso), pré-programada e que induza sua leitura, como também orienta, aconselha ou dá feedbacks aos pacientes psiquiátricos (Michel et al., 2021). Ele pode ser usado na “App projeto de reabilitação psicossocial” como estratégia de psicoeducação, porém é um recurso caro e exige maior amadurecimento da funcionalidade, usabilidade, ação e viabilidade social e econômica de uma app (Bianco et al., 2021; Michel et al., 2021).
O Mural surge como uma ideia única de conectar pacientes psiquiátricos às oportunidades de atividades culturais e ofertas de trabalhos ou serviços. A ideia se parece com um “post” que pode ser visualizado e alimentado simultaneamente por seus usuários, com anúncios e informações de interesse dos usuários (Souza & Ximenes Carneiro da Cunha, 2019. Sendo uma possibilidade de divulgar ofertas de trabalho, como proposto pela assistente social, de forma a fomentar oportunidades de vivências socioafetivas, proporcionando ao paciente psiquiátrico o “cultivo” e o fortalecimento do sentimento de valorização social (Carvalho e Silva et al., 2022; Godinho & Peixoto Junior, 2019; Moura et al., 2023).
Código: Monitoramento da localização e frequência do paciente psiquiátrico ao serviço CAPS
A função GPS, eliciada da fala da assistente social, e “frequência ao serviço” (recurso apontado pela enfermeira 2) como ferramentas de “monitoramento” são compartilhadas pelo grupo como ação “benéfica” para vigiar e controlar a vida social e a evolução do paciente psiquiátrico (Queiroz, 2022). A prática de vigiar o ser humano ao ter o acesso aos seus dados pessoais e processo de vida, dividindo os pacientes nos grupos dos vigiados e profissionais de saúde observadores, tem sido uma preocupação evidente para pesquisadores da bioética (Queiroz, 2022; Torous & Roberts, 2017). Considera-se uma ação perigosa e violadora de direitos humanos, pois os dados sensíveis em saúde mental e psiquiatria podem ser usados a favor ou contra o paciente psiquiátrico, removendo-lhe o seu direito de escolha “autonomamente”, em condições favoráveis de liberdade (Currey & Torous, 2023; Queiroz, 2022; Torous & Vaidyam, 2020).
Barreiras quanto à Utilização da Webapp “App Projeto de Reabilitação Psicossocial” pelos Profissionais de Saúde Mental
Código: Exclusão digital do paciente psiquiátrico
A exclusão digital dos pacientes psiquiátricos quanto ao uso de smartphones e internet pode estar relacionada às iatrogenias físicas e cognitivas que o transtorno mental provoca, potencializadas por atraso no diagnóstico e tratamentos inespecíficos, bem como ausência de políticas públicas inclusivas e focadas na dignidade e possibilidade de desenvolvimento pessoal e profissional de pacientes psiquiátricos, como o acesso à educação, o que removeria a barreira do analfabetismo e literacia (Connolly et al., 2021).
Além disso, a pobreza pode ser um marcador social que impede o paciente psiquiátrico de ter acesso à compra e contratação de smartphones e planos de internet (Ramos et al., 2021). Esses achados validam o discurso da enfermeira 1 e evidenciam um segmento particular de pacientes atendidos pela equipe de saúde mental do CAPS em estudo. Corroborando com o estudo de Connolly que aponta que 19% dos pacientes usuários de serviço de saúde não possuem smartphones.
Código: Risco de sobrecarga profissional ao uso da “webapp projeto de reabilitação psicossocial”
Em continuidade, a enfermeira 1 também desabafou enfaticamente que a webapp “App projeto de reabilitação psicossocial” poderia precarizar ainda mais o trabalho dos profissionais em saúde mental do serviço CAPS. Estudos consideram que os serviços de saúde mental brasileiros, há anos, são subfinanciados pelo governo federal e estaduais, comprometendo a qualidade e a efetividade das ações de saúde mental realizadas, em muitos lugares, escarrando o sucateamento e deficit profissional (Cruz et al., 2020).
De acordo com estudo diferente da realidade brasileira, as apps são valorizadas como ferramenta de apoio à decisão clínica, e não uma barreira à utilização dos smartphones pessoais por seus profissionais (Pokhrel et al., 2021). Por isso, a literatura é enfática ao determinar que os pesquisadores e desenvolvedores de apps sobre saúde mental interajam de forma colaborativa com os profissionais de saúde mental durante todo o processo de idealização, protatipação e desenvolvimento das apps sobre saúde mental (Giovanelli et al., 2023; Honaker et al., 2023), de forma a deixá-las contextualizadas, aplicáveis e úteis às necessidades desses profissionais, e não mais uma app inútil e com potencial para dificultar o processo de trabalho em saúde mental, que por si só já é marcado pela complexidade e sutileza de ser compreender o ser humano (Miralles & Granell, 2019).
Conclusão
O grupo focal foi fundamental para identificar requisitos iniciais para a protatipação do webapp “App projeto de reabilitação psicossocial”. Essa técnica permitiu compreender os significados e aproximações a respeito do PRP como instrumento de cuidado, que sistematiza ações de reabilitação psicossocial que beneficiam o paciente psiquiátrico, proporcionando sua integração social, independência, dignidade e maior qualidade de vida. Ademais, permeou e expôs as dificuldades e barreiras que prejudicam as ações de reinserção social, independência e desinstitucionalização de ambientes manicomiais a fim de garantir os princípios da reforma psiquiátrica brasileira.
A técnica de grupo focal também permitiu que o pesquisador principal deste trabalho fosse protagonista de participação como codesign do prototipo da webapp “App projeto de reabilitação psicossocial”, por meio das sugestões de recursos tecnológicos, que permitem capturar os requisitos para seu protótipo.
Essa aproximação e intersecção entre a tecnologia e os saberes dos profissionais de saúde mental quanto ao PRP é oportunidade crucial para que a aplicação não apenas facilite a construção e a gestão dos projetos de reabilitação psicossocial, mas também atenda às necessidades práticas da assistência em saúde mental em serviços com foco no processo de reabilitação psicossocial, como o CAPS.
As próximas etapas, principalmente a de protatipação, vão exigir habilidades colaborativas e decisões difíceis para “traduzir” esses requisitos ao design do prototipo, de forma a priorizar sua usabilidade e utilidade contextualizada com as necessidades e realidades dos profissionais, gestores e pacientes psiquiátricos dos serviços CAPS. Pois, os autores deste trabalho acreditam que para o sucesso, a usabilidade e a garantia para que esse app não se torne obsoleto e produza “sobrecarga” aos profissionais, durante suas próximas etapas (protatipação e desenvolvimentos), faz-se necessário continuar incluindo profissionais de saúde mental como profissionais participantes do processo de desenvolvimento, com sugestões de melhorias e aperfeiçoamento.
Por fim, os achados evidenciados, neste artigo, não podem ser generalizados para todos os contextos dos serviços de saúde mental, exceto para os serviços CAPS, com características sociodemográficas semelhante às descritas nesse trabalho.