INTRODUÇÃO
Atualmente verifica-se um aumento do número de doentes sob terapêutica antitrombótica, nomeadamente anticoagulantes e antiagregantes plaquetários (AAP).1 Estes doentes têm risco trombótico associado às suas comorbilidades mas, também, maior risco hemorrágico espontâneo e associado a procedimentos invasivos. Paralelamente, temos assistido a um número crescente de procedimentos cirúrgicos cutâneos associado ao contínuo aumento da incidência do cancro cutâneo.2 Também se verifica que quase metade dos doentes submetidos a cirurgia dermatológica oncológica está sob alguma terapêutica antitrombótica.3,4
É, por isso, importante ponderar, face aos diferentes tipos de manobras invasivas/ intervenções cirúrgicas a que o doente vai ser submetido, a necessidade ou não de suspender a terapêutica antitrombótica, no período perioperatório, de acordo com o risco trombótico e hemorrágico individual e o risco hemorrágico de cada intervenção cirúrgica.5 É fortemente recomendada a existência de uma política hospitalar para a gestão da terapêutica antitrombótica no período perioperatório em cada contexto cirúrgico, que esteja disponível e seja amplamente divulgada.6 No entanto, as normas de orientação clínica dirigidas à prática dermatológica são insuficientes. No panorama nacional, desde a publicação por Brinca et al em 2015 de recomendações para a gestão de antiagregantes e anticoagulantes na prática cirúrgica dermatológica, não existiu nenhuma atualização.
De forma a clarificar e sistematizar a gestão de doentes sob anticoagulação e/ou antiagregação na nossa instituição, foi criado um protocolo orientador da prática clínica no Serviço de Dermatologia e Venereologia e Serviço de Imunohemoterapia do Centro Hospitalar Universitário São João (CHUSJ). Para tal realizou-se uma revisão das recomendações e consensos internacionais mais atuais.
1. Consulta pré-operatória
A consulta pré-operatória num doente sob terapêutica antitrombótica é mandatória.7
Assim, na avaliação pré-operatória é fundamental determinar o risco trombótico do doente e o risco hemorrágico da intervenção, e avaliar o tipo de terapêutica antitrombótica em curso, ponderando o risco/benefício da suspensão da mesma. Uma interrupção, mesmo que breve, pode levar a graves complicações trombóticas; no entanto, manter essa terapêutica pode contribuir para hemorragias durante o período operatório e pós-operatório, com possíveis complicações cirúrgicas (formação de hematoma, deiscência da sutura e necrose do retalho ou enxerto).4,8Embora estas complicações geralmente não impliquem risco de vida, podem estar associadas a perda de função ou condicionar deformações permanentes, com consequente morbilidade e impacto na qualidade de vida dos pacientes.
O dermatologista deve informar-se do tipo de terapêutica em curso, esquema posológico, bem como a indicação clínica que motiva o seu uso, a história hemorrágica e trombótica prévias e restantes antecedentes patológicos, nomeadamente fatores de risco cardiovasculares, insuficiência hepática ou renal.7,9
Também nessa consulta, terá oportunidade de observar a lesão e planear a melhor abordagem cirúrgica. Após possuir todos estas informações, o cirurgião dermatológico determina a melhor estratégia a adotar para a gestão dos fármacos antitrombóticos, no período perioperatório, e comunica-a ao doente, de forma oral e escrita. Em muitos casos, nomeadamente em doentes sob antagonistas da vitamina K (AVK), o doente deve ser encaminhado, com a informação escrita, a uma consulta de doenças tromboembólicas para que seja elaborado o plano de terapêutica anticoagulante no período perioperatório. No caso de doentes sob dupla antiagregação, é importante contactar o médico prescritor, para decidir se é possível suspender ou substituir algum desses fármacos ou se, por outro lado, é preferível adiar o procedimento cirúrgico.3
1.1. Avaliação do risco trombótico
Existem várias causas pelas quais os doentes estão sob terapêutica anticoagulante ou antiagregante, associadas a diferente risco trombótico.
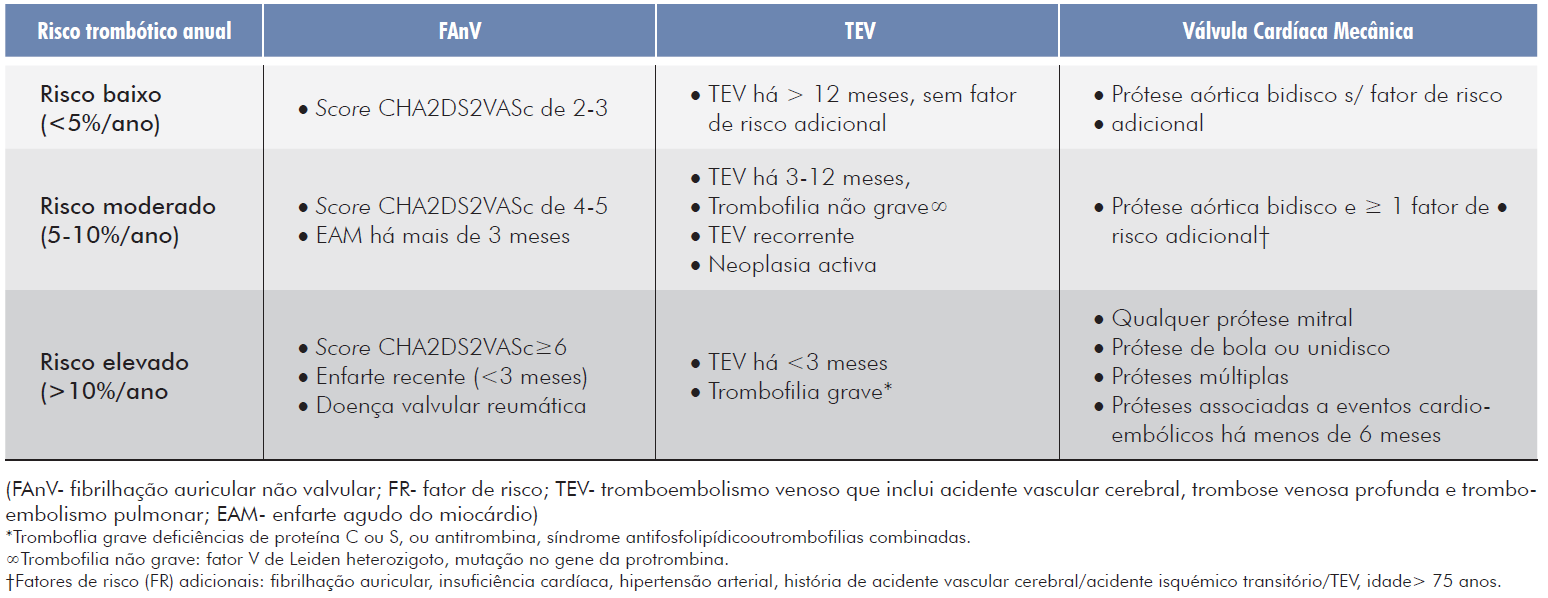
Os motivos mais comuns são a fibrilhação auricular não valvular (FAnV), o tromboembolismo venoso (TEV) e a existência de uma válvula cardíaca mecânica, estando associados a diferentes riscos trombóticos (Tabela 1).5,10
A trombose arterial pode surgir devido à rotura de placas ateroescleróticas ou devido à formação de trombos de origem intracardíaca (caso de doentes com válvulas mecânicas ou com FAnV). No caso de doentes com válvulas cardíacas mecânicas, estes têm risco aumentado de embolização sistémica e formação de trombos oclusivos no orifício da válvula prostética.11
O TEV tem várias manifestações clínicas, sendo as principais a ztrombose venosa profunda (TVP) e o tromboembolismo pulmonar (TEP). O risco de recorrência do TEV deve ser sempre avaliado, tendo em conta o intervalo de tempo que decorreu desde o evento trombótico e a situação clínica em que surgiu, com factores de risco adquiridos associados, transitórios ou não (neoplasia ativa, trombofilias hereditárias ou adquiridas).
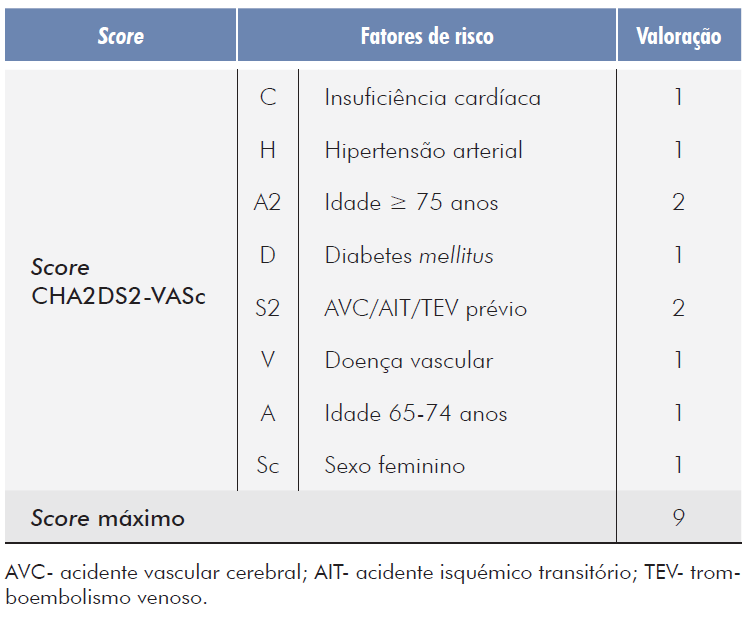
Relativamente à anticoagulação por FAnV, é utilizado o score CHA2DS2VASc para aferir o risco trombótico individual (Tabela 2).12
Tal como a maioria dos scores baseados na valoração de diferentes fatores de risco, o score CHA2DS2VASc é uma ferramenta considerada apenas razoável a prever eventos tromboembólicos em doentes de alto risco trombótico, mas aqueles doentes classificados como possuindo baixo risco trombótico (score CHA2DS2VASc com pontuação de 0- sexo masculino, ou pontuação de 1- sexo feminino) têm consistentemente taxas reduzidas de eventos trombóticos e mortalidade (<1%/ano) e não necessitam de terapêutica de prevenção trombótica.13
1.2. Avaliação do risco hemorrágico individual
Todos os fármacos antiagregantes e anticoagulantes estão associados a um aumento do risco hemorrágico. No entanto, este risco varia de acordo com o tipo de fármaco e comorbilidades do doente.
Na avaliação inicial do doente, é necessário questioná-lo acerca de fatores de risco associados a hemorragia e recomendar medidas para reduzir os fatores de risco hemorrágico modificáveis (Tabela 3).13 Dever-se-á também ter em consideração outros fatores individuais como a baixa probabilidade de cumprir repouso ou ausência de apoio domiciliário em caso de hemorragia.
A pressão arterial elevada é um fator de risco major para complicações hemorrágicas na cirurgia cutânea. Um dos primeiros exemplos desse princípio foi descrito por Straithet et al, na década de 1970, num estudo em que demonstraram que pacientes com pressão arterial igual ou superior a 150/100 mmHg tinham um risco 2,6 vezes maior de hematomas pós-operatórios, em relação a pacientes com pressão arterial normal.14 Neste contexto, na consulta pré-operatória, deve ser reforçada a necessidade de o doente manter a sua medicação anti-hipertensora habitual ou, em caso de dúvida do controlo da sua hipertensão arterial, deverá ser orientado para reavaliação desta terapêutica.15
No caso de doentes com insuficiência hepática ou renal conhecida, a avaliação da sua função deverá ser realizada previamente ao procedimento. A doença hepática e renal crónica podem afetar a função plaquetária, interferir com a metabolização dos antitrombóticos e com a hemostase do doente, aumentando o risco hemorrágico.15
O fator social com maior impacto sobre o risco hemorrágico é o consumo de álcool, uma vez que este inibe a função plaquetária, leva a alterações hepáticas com impacto na coagulação e aumenta a fibrinólise.16 Portanto, é imperativo para os cirurgiões dermatológicos, abordar o consumo de álcool com os seus pacientes. Estes deverão evitar a sua ingestão nas 48 horas prévias e posteriores à cirurgia cutânea.15
Alguns alimentos, suplementos nutricionais, remédios caseiros e produtos de venda livre em ervanárias podem, também, interferir na coagulação, como é o caso do gengibre, alho, ginseng ou gingko biloba. Assim, é importante inquirir os doentes especificamente sobre o uso destes produtos, o qual deve ser suspenso pelo menos uma semana antes da cirurgia.8,15
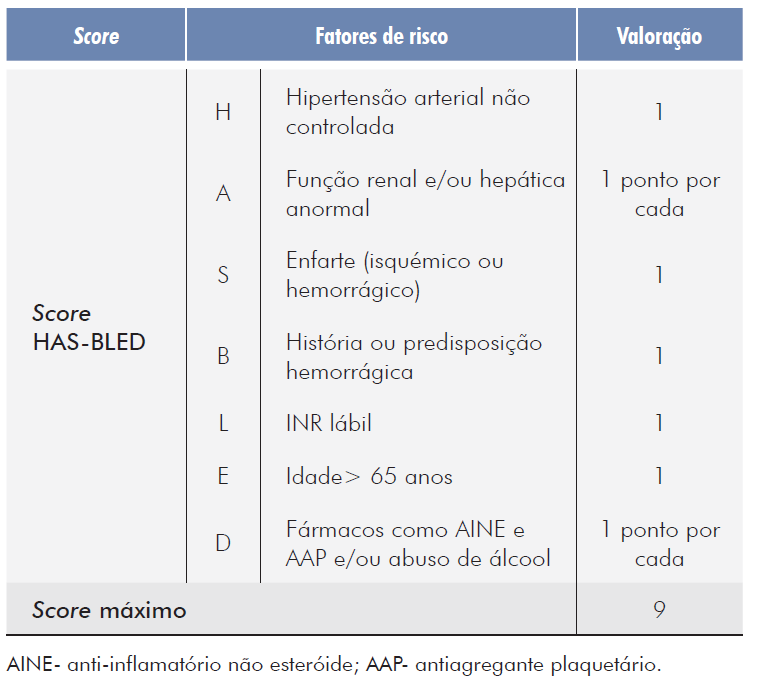
Atualmente, considera-se que a avaliação do risco hemorrágico, baseada apenas nos fatores de risco hemorrágico modificáveis, é uma estratégia inferior comparativamente a uma avaliação formal recorrendo a um score de risco hemorrágico, embora tendo sempre em conta a interacção entre fatores de risco hemorrágico modificáveis e não modificáveis. O score HAS-BLED é um dos instrumentos mais utilizados para calcular o risco hemorrágico individual em doentes com FAnV (Tabela 4).13
Tabela 3 Fatores de risco hemorrágico modificáveis e não modificáveis em doentes sob terapêutica anticoagulante e/ou antiagregante plaquetária.
| Fatores de risco hemorrágico modificáveis |
|---|
| Hipertensão arterial/pressão sistólica elevada |
| INR lábil |
| Terapêutica concomitante com AAP, AINE |
| Não adesão aos anticoagulantes orais |
| Emprego/hobby com alto risco traumático |
| Bridging com heparina |
| Escolha apropriada do anticoagulante oral e dose correta |
| Abuso de álcool |
| Fatores de risco hemorrágico potencialmente modificáveis |
| Anemia |
| Diminuição da autonomia para as atividades de vida diária ± risco excessivo de quedas |
| Disfunção renal com ClCr <60 mL/min |
| Estratégia de monitorização dos AVK |
| Número ou função plaquetária diminuída |
| Fatores de risco hemorrágico não modificáveis |
| Idade> 65 anos |
| História prévia de hemorragia major ou de evento tromboembólico |
| Doente em hemodiálise ou transplantado renal |
| Diabetes mellitus |
| Cirrose |
| Neoplasia |
| Fatores genéticos |
| Demência/impairment cognitivo |
AVC- acidente vascular cerebral; AIT- acidente isquémico transitório; TEV- tromboembolismo venoso
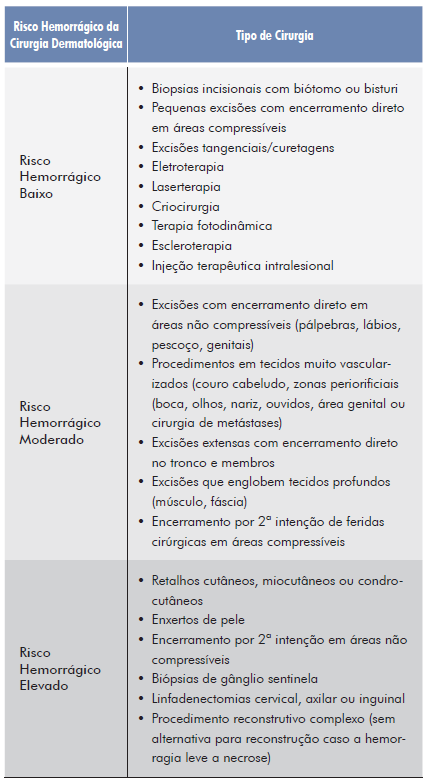
1.3. Avaliação do risco hemorrágico da cirurgia dermatológica
Os procedimentos cirúrgicos dermatológicos variam amplamente na sua complexidade e acarretam diferentes graus de risco hemorrágico.
A maioria deles é considerada de baixo risco hemorrágico. No entanto, procedimentos complexos como retalhos cutâneos, miocutâneos e condrocutâneos, enxertos de pele, excisões radicais de tumores com margens amplas ou com envolvimento de diferentes camadas tecidulares (pele, fáscia muscular e músculo versus apenas pele) apresentam maior risco hemorrágico. Torna-se, por isso, pertinente estratificar o risco hemorrágico dos procedimentos dermatológicos mais comummente realizados (Tabela 5).4,8,9,17
2. Abordagem da terapêutica antitrombótica
A abordagem da terapêutica antitrombótica varia com o(s) tipo(s) de fármaco(s) que o doente toma.
2.1. Antiagregantes plaquetários
Estes fármacos atuam por diferentes mecanismos:
1) Antagonista do tromboxano A2 (TXA2): Ácido acetilsalicílico (Aspirina®, Tromalyt®, AAS®, Cartia®, ASP®);
2) Inibidor do recetor P2Y12: clopidogrel (Plavix®), prasugrel (Efient®), ticlopidina (Ticlodix®), ticagrelor (Brilique®)
3) Inibidor da fosfodiesterase: dipiridamol (Persantin®).
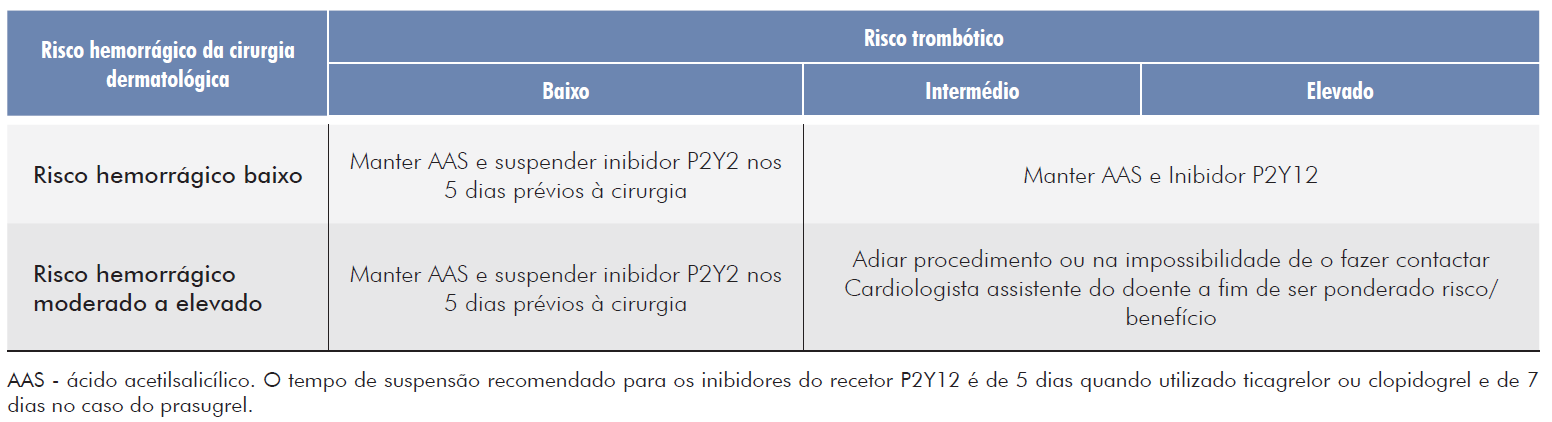
As recomendações para a gestão destes fármacos no perioperatório têm em conta o facto de a antiagregação ser em monoterapia ou dupla antiagregação, o risco hemorrágico e o risco trombótico (Tabelas 6 e 7).10,18
O dipiridamol, em monoterapia, pode ser mantido durante o período peripoeratório. Quando usado em combinação com ácido acetilsalicílico (Aggrenox®), não está documentado na literatura a necessidade de suspensão dos fármacos antes da cirurgia, uma vez que não existe contra-indicação para a sua realização em caso de administração de forma isolada. Porém, a associação de fármacos antiagregantes implica maior risco hemorrágico, pelo que aconselha-se um procedimento perioperatório equivalente ao utilizado no caso de inibidores P2Y12 em associação com ácido acetilsalicílico.18
Nos doentes sob dupla antiagregação com alto risco trombótico, as cirurgias dermatológicas com risco hemorrágico moderado/elevado devem ser adiadas, sempre que possível. Quando não é possível o diferimento, nomeadamente no caso de cirurgia oncológica, dever-se-á contactar o médico prescritor desta terapêutica para definir a estratégia mais adequada.3 Uma possível estratégia é suspender o clopidogrel, mantendo o AAS ou administrar inibidor do recetor plaquetário
glicoproteína (GP) IIb/IIIa (em Portugal estão comercializados os fármacos tirofibano e eptifibatida).18
No caso de hemorragia associada à administração de antiagregantes e sem controlo hemostático local, é utilizada a transfusão de plaquetas embora com evidência científica limitada.19,20
O reinício dos AAP deve ser feito logo que estejam asseguradas as condições hemostáticas adequadas.
Tabela 6 Abordagem da terapêutica antiagregante plaquetária em monoterapia na cirurgia dermatológica conforme o risco hemorrágico associado.35
| Risco hemorrágico da cirurgia dermatológica | AAS | Inibidor P2Y12 |
| Risco hemorrágico baixo | Manter | Manter |
| Risco hemorrágico moderado a elevado | Manter | Suspender por 2 a 3 dias (substituir por AAS) |
AAS - ácido acetilsalicílico. O tempo de suspensão recomendado para os inibidores do recetor P2Y12 é de 5 dias quando utilizado ticagrelor ou clopidogrel e de 7 dias no caso do prasugrel.
Tabela 7 Abordagem da terapêutica antiagregante plaquetária em dupla anti-agregação (AAS e inibidor P2Y12) na cirurgia dermatológica conforme o risco hemorrágico associado.10
2.2. Anticoagulantes orais
Estes fármacos atuam por inibição da formação de trombina e fibrina. Existem dois grandes grupos: os antagonistas da vitamina K (AVK) e os anticoagulantes orais não antagonistas da vitamina K (NOAC).
2.2.1. Antagonistas da vitamina K (AVK): varfarina (Varfine®) e acenocumarol (Sintrom®)
A varfarina e o acenocumarol apresentam tempos de semi-vida diferentes, o que justifica os períodos de suspensão recomendados serem distintos. Para a monitorização do seu efeito anticoagulante é utilizado o INR (international normalized ratio). Em caso de hemorragia associada à toma destes fármacos, os agentes de reversão utilizados são a vitamina K e o concentrado de complexo protrombínico (Tabela 8).19,20
Tabela 8 Agentes de reversão/hemostáticos recomendados em caso de hemorragia associada à toma de fármacos anticoagulantes e antiagregantes plaquetários.19,20

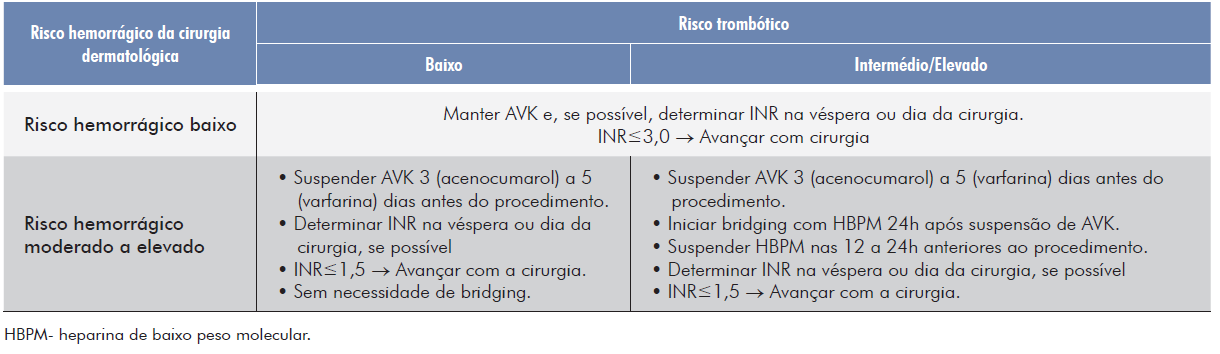
2.2.1.1. Cirurgias de risco hemorrágico baixo
Nas cirurgias de risco hemorrágico baixo, está recomendado não suspender os AVKs, obter o valor de INR na véspera ou no dia do procedimento (se possível) e avançar com a cirurgia se o INR≤3,0.
No pós-operatório, deve-se tomar medidas locais de hemostase e, se necessário, poder-se-á recorrer a agentes anti-fibrinolíticos.1,5,10,21
2.2.1.2. Cirurgias de risco hemorrágico moderado a elevado
a. Risco trombótico baixo
Nas cirurgias de risco hemorrágico elevado em doentes com riscovtrombótico baixo, deve-se suspender a toma de AVKs (acenocumarol - 3 dias; varfarina - 5 dias) antes da cirurgia. O controlo do INR deverá ser realizado no dia da cirurgia ou no dia anterior (se possível) e, caso o doente tenha INR≤1,5, pode realizar-se a cirurgia (Tabela 9). Se o INR estiver entre 1,6-2,0, deve-se avaliar o risco/benefício de realizar a cirurgia e, se necessário, administrar vitamina K. Se o INR for superior a 2,0, o mais indicado será adiar a cirurgia ou administrar vitamina K. O reinício da toma de AVK poderá ser nas 12-24 horas após a cirurgia, na dose que o doente tomava previamente à cirurgia, se a hemorragia estiver controlada. Nestes casos em que o risco trombótico é baixo, não há necessidade de bridging com heparina.1,5,10
b. Risco trombótico elevado
Nas cirurgias de risco hemorrágico moderado a elevado em doentes com risco trombótico elevado, deve-se suspender a toma de AVKs (acenocumarol - 3 dias; varfarina - 5 dias) antes da cirurgia.
Deve ser efectuado bridging com heparina de baixo peso molecular (HBPM): a dose utilizada deve ser adaptada ao risco trombótico do doente e à sua função renal. A HBPM é iniciada 24 horas após a suspensão de AVK e deve ser suspensa 12 horas antes do procedimento, se em dose profilática, ou 24 horas antes, se em dose terapêutica.
O controlo do INR deverá ser realizado no dia da cirurgia ou no dia anterior (se possível), e as atitudes a tomar são dependentes do valor de INR de forma semelhante às cirurgias de risco hemorrágico elevado em doentes de baixo risco trombótico, explicado anteriormente (Tabela 9). Os AVKs devem ser reiniciados nas 12-24 horas após a cirurgia na dose que o doente realizava previamente à cirurgia, e a HBPM nas 48 a 72 horas após a cirurgia, sempre com a premissa que a hemostase esteja controlada. Após 3 dias de reinício de AVK, o doente deve realizar o controlo de INR para que seja feito o ajuste terapêutico adequado.1,5,10
Tabela 9 Abordagem dos antagonistas da vitamina K (AVK) no período pré-operatório, consoante o risco hemorrágico e o risco trombótico.10
2.2.2. Anticoagulantes orais de ação direta ou não antagonistas da vitamina K (NOAC): dabigatrano (Pradaxa®), apixabano (Eliquis®), edoxabano (Lixiana®) e rivaroxabano (Xarelto®).
O termo NOAC, anticoagulantes orais não antagonistas da vitamina K, (também conhecidos por DOAC- anticoagulantes orais de ação direta) diz respeito a fármacos inibidores diretos do fator Xaapixabano, edoxabano e rivaroxabano- e ao inibidor direto da trombina-dabigatrano. Comparativamente aos AVK, estes fármacos têm uma melhor relação eficácia/segurança, um efeito anticoagulante previsível sem necessidade de monitorização de rotina e menos interacções medicamentosas ou com alimentos. Além disso, apresentam uma semi-vida mais curta do que os AVK e um efeito anticoagulante quase imediato.6
O único fármaco desta classe com agente de reversão específico aprovado em Portugal é o dabigatrano, sendo o antídoto o idarucizumab. Para a reversão do efeito anticoagulante dos restantes
NOAC, é utilizado o concentrado de complexo protrombínico ou o complexo protrombínico parcialmente ativado, agentes de reversão não específico.20
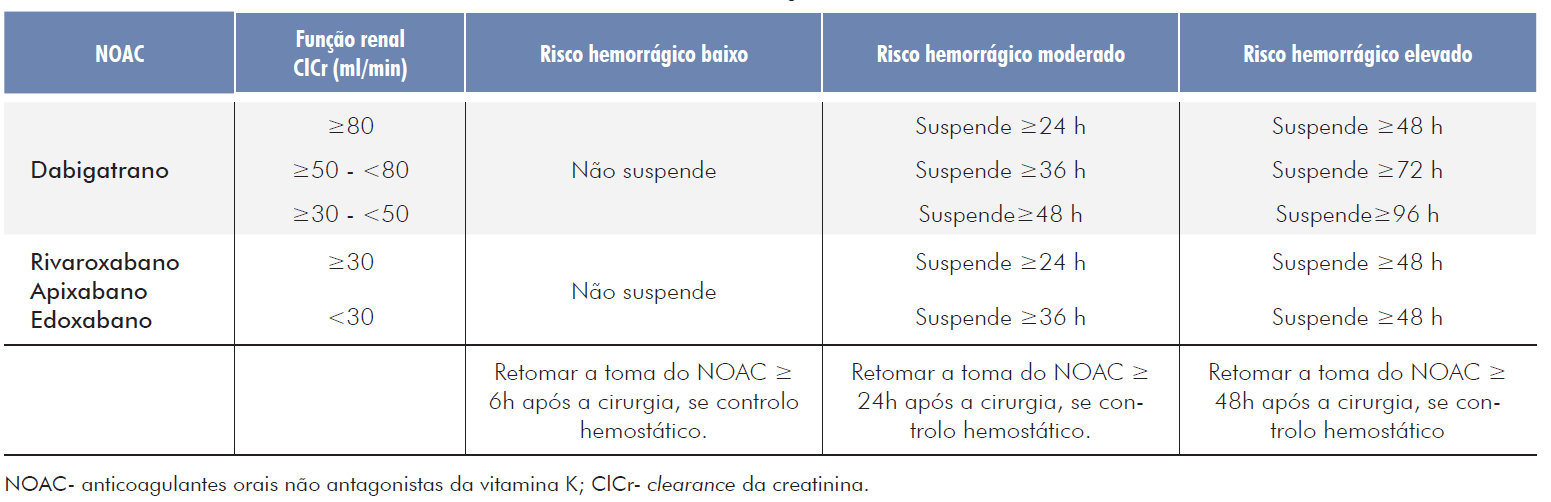
A gestão dos NOAC no período perioperatório das cirurgias dermatológicas está descrita na tabela 10.6
Nas cirurgias dermatológicas de risco hemorrágico baixo não está recomendada a suspensão dos NOAC.
Nas cirurgias de risco hemorrágico moderado ou elevado, o tempo de suspensão dos NOAC depende do fármaco utilizado e da função renal do doente. Os tempos de suspensão recomendados e os períodos para reinício da terapêutica anticoagulante podem ser consultados na tabela 10.6
Tabela 10 Tempo de suspensão dos NOAC de acordo com o fármaco, função renal do doente e tipo de cirurgia.6
2.3. Anticoagulantes parentéricos- Heparina não fracionada (HNF) e heparinas de baixo peso molecular (HBPM): enoxaparina (Lovenox®), tinzaparina (Innohep®) e dalteparina (Fragmin®).
Caso o doente esteja sob terapêutica com HNF, deve suspender a sua administração nas 4 a 6 horas anteriores à cirurgia e retomar 4 horas após a cirurgia, desde que a hemostase esteja assegurada.22
Relativamente à suspensão das HBPM, esta deve ser realizada de acordo com a dose prescrita: se em dose profilática, suspende 12 horas antes da cirurgia, se em dose terapêutica suspende 24 horas antes da cirurgia. O doente deve reiniciar a toma 24 horas após procedimento (se existir alto risco hemorrágico, o reinício deve ser adiado para as 48-72 horas após a cirurgia).10,22
Caso seja necessária a reversão destes fármacos anticoagulantes, o agente adequado é o sulfato de protamina (Tabela 8).19,20
3. Planeamento perioperatório
Um bom planeamento é fundamental para minimizar intercorrências inerentes ao procedimento cirúrgico.
Na verdade, as complicações hemorrágicas não dependem apenas da terapêutica anticoagulante, nem da patologia do doente. Fatores como má técnica cirúrgica, trauma excessivo dos tecidos, má adesão do doente às recomendações e utilização inadequada de analgesia no período pós-operatório, também influenciam este risco pelo que devem ser tomadas medidas de forma a minimizar o seu impacto.7
Deve ser alocado um período de tempo adequado à complexidade da intervenção cirúrgica. Os procedimentos associados a maior risco hemorrágico devem ser agendados para o início da manhã, preferencialmente no início da semana, de forma a estar garantido o acompanhamento médico adequado caso ocorra uma hemorragia nas 24h ou 48 horas após o procedimento.7
O doente deverá ser questionado no dia da cirurgia sobre o cumprimento das recomendações prévias, relativamente à sua terapêutica antitrombótica.
4. Gestão da hemorragia
Existem várias opções de gestão da hemorragia, dependendo do timing, dinâmica e etiologia. A hemorragia pode surgir durante o procedimento cirúrgico ou após o mesmo.
4.1. Medidas intraoperatórias
Previamente ao início da intervenção, os sinais vitais do doente deverão ser avaliados e monitorizados durante a duração da mesma.
Em caso de hipertensão significativa, poderá ser administrado um anti-hipertensor previamente à cirurgia, de forma a minimizar o risco hemorrágico.23 É importante lembrar que a ansiedade em relação ao procedimento e/ou o fenómeno de “hipertensão de bata branca” também pode contribuir para o aumento da pressão arterial de um paciente.
Falar calmamente, de modo reconfortante durante a cirurgia, música relaxante e, em casos selecionados, ansiolíticos podem ajudar a mitigar essas dinâmicas durante a cirurgia.15
Robinson et al24 descrevem três "zonas de perigo" para sangramento arterial na cirurgia dermatológica, todos localizados na cabeça: (i) o ramo frontal da artéria temporal; (ii) a artéria facial no ponto em que cruza o bordo da mandíbula; e (iii) a artéria angular, adjacente ao nariz. Por outro lado, procedimentos em tecidos muito vascularizados como couro cabeludo, zonas periorificiais (boca, olhos, nariz, ouvidos) ou cirurgia de metástases ou que impliquem descolamentos de grandes áreas envolvem elevado risco hemorrágico.
A hemorragia nestas áreas anatómicas depende sobretudo da microvasculatura e não de grandes vasos potencialmente laqueáveis pelo que o controlo hemostático assume particular relevância.8 É essencial ao cirurgião dermatológico conhecer e entender a anatomia das áreas com alta vascularização, bem como fazer as incisões com a profundidade adequada e descolar os planos corretos evitando trauma excessivo dos tecidos de forma a minimizar as complicações hemorrágicas.29
Adicionalmente, é importante garantir uma adequada iluminação e, se possível, elevar a área da intervenção acima do nível do coração.7,15
Uma das estratégias mais comuns para minimizar a hemorragia intraoperatória é a utilização de anestésicos locais com adrenalina (tipicamente numa concentração de 1:100'000 ou 1:200'000).
Esta medida não só diminui o risco hemorrágico (via vasoconstrição), como prolonga o efeito anestésico. Contraindicações à sua utilização incluem o feocromocitoma e o hipertiroidismo não controlado.25No entanto, é importante salientar que este efeito vasoconstritor é transitório e pode limitar a avaliação intra-operatória da hemorragia proveniente da microvasculatura. Após a metabolização da adrenalina, o efeito vasoconstritor é perdido e pode ocorrer hemorragia pós-operatória proveniente destes pequenos vasos quando revascularizados. Assim, em casos de elevado risco hemorrágico, a utilização deste vasoconstritor deve ser cuidadosamente ponderada.
Uma hemorragia abundante no campo operatório pode complicar a cirurgia e prejudicar o resultado final.26 Métodos para melhorar a visibilidade do campo cirúrgico podem facilitar a gestão da hemorragia (ou a hemostase durante a cirurgia). Estes incluem o uso de ganchos para elevar os bordos sem trauma e verificar se há hemorragia distante da incisão ou sob um retalho, uso de bastões de ponta de algodão, pressão manual fora da ferida, descolamento adicional para encontrar o vaso sangrante e dispositivos de sucção.15,27Após o controlo da hemorragia, é essencial suturar e fechar qualquer espaço morto para minimizar o risco de formação de hematoma. Ocasionalmente, um cirurgião encontra um paciente cuja ferida cirúrgica escorre ou continua a sangrar, apesar de várias tentativas de controlo local da hemostase. Nesse caso, pode ser necessário deixar a ferida parcialmente aberta e colocar um dreno.15
4.2 Medidas pós-operatórias
No pós-operatório imediato, o uso de pensos compressivos e a aplicação indireta de gelo sobre o local intervencionado durante períodos de 10 minutos podem ser úteis na prevenção de complicações hemorrágicas.7,28
No caso de feridas abertas, deve ser utilizado um penso de alginato, para absorver o exsudado e auxiliar na hemostase. Nas situações em que o risco hemorrágico é mais elevado, recomenda-se que os doentes permaneçam pelo menos uma hora no recobro ou que sejam internados para vigilância.29,30
A maioria das hemorragias que surgem em doentes sob terapêutica antitrombótica após cirurgias dermatológicas é passível de controlo através de medidas hemostáticas locais relativamente simples, tais como compressão local (aplicar pressão na área intervencionada com uma compressa durante cerca de 15 a 30 minutos até a hemorragia cessar), eletrocirurgia (eletrodissecação ou eletrocoagulação) e, em casos de feridas de pequena dimensão e superficiais, aplicação local de agentes tópicos como ácido tricloroacético, cloreto de alumínio ou nitrato de prata.25,31Uma opção adicional disponível para ajudar a controlar pequenas hemorragias consiste no uso de agentes hemostáticos tópicos não cáusticos. Estes incluem esponja de gelatina reabsorvível (Spongostan®, Gelfoam®, etc) e malhas de celulose oxidada (Surgicel®, etc).15,25,30No caso de hemorragias a partir de vasos de maior calibre, é recomendável a laqueação dos mesmos com suturas absorvíveis.
Quanto aos fármacos prescritos no pós-operatório, deve-se ter em atenção que a administração concomitante de anti-inflamatórios não esteróides pode aumentar o risco hemorrágico, já que interferem com a função plaquetária. Assim, é preferível optar por paracetamol ou tramadol para o controlo da dor (em detrimento da aspirina, ibuprofeno, diclofenac, naproxeno, etc).7,32Do mesmo modo, alguns antibióticos apresentam interações com fármacos anticoagulantes, pelo que a sua administração profilática deverá ser ponderada caso a caso.
Finalmente, é importante fornecer a todos os doentes sob terapêutica antitrombótica um esquema claro, por escrito, com as indicações relativas à reintrodução desta terapêutica (se aplicável), bem como cuidados gerais a ter após uma intervenção cirúrgica.15 Estes últimos incluem a necessidade de repouso durante um período mínimo de 24-48 horas, idealmente com elevação da área intervencionada, nos casos de intervenções associadas a risco hemorrágico moderado a
elevado. A abstinência alcoólica está indicada por igual período. O doente também deverá ser informado da probabilidade de equimose, que se poderá estender muito para além da área intervencionada.7,15
Caso se verifique hemorragia após a alta, o doente deverá recorrer ao Serviço de Dermatologia onde decorreu a intervenção ou, em alternativa, ao Serviço de Urgência, onde poderão ser revistas as medidas hemostáticas locais. Numa minoria de casos, pode ser necessária uma nova intervenção cirúrgica para controlar a hemorragia.
Em situações de hemorragias de difícil controlo e/ou associadas a instabilidade hemodinâmica durante ou após a cirurgia, terão que ser fornecidas medidas de suporte. No caso de doentes que estão sob terapêutica antitrombótica, deve ser contactado o Serviço de Imunohemoterapia para ponderar a administração de terapia de reversão indicada para o(s) antitrombótico(s) em causa (Tabela 8).
Estas medidas são válidas para hemorragias intra e pós-operatórias.
CONCLUSÃO
Na cirurgia dermatológica de um doente sob terapêutica antitrombótica, o planeamento prévio deve ser rigoroso. Em primeiro lugar, é fulcral que o procedimento seja antecedido de uma consulta pré-operatória. Nessa consulta, deve-se colher uma história clínica completa do doente, dando particular ênfase aos motivos de antiagregação/ anticoagulação, quais os fármacos que toma, patologias pré-existentes e história prévia de hemorragias. A partir desses dados, do risco hemorrágico da cirurgia a efetuar e de acordo com o tratamento antitrombótico em curso, pondera-se a suspensão da terapêutica antitrombótica (Fig. 1). A decisão relativamente à estratégia de gestão dos antiagregantes/anticoagulantes deve ser comunicada oralmente e de forma escrita ao doente.
A abordagem cirúrgica deve ser planeada para minimizar o risco hemorrágico e o agendamento da cirurgia dos doentes sob terapêutica antitrombótica deve ser cuidadoso. Em caso de hemorragia no período perioperatório, medidas hemostáticas locais como o uso de pensos compressivos, aplicação indireta de gelo ou a sutura do vaso sangrante, demonstram, na maior parte das situações, eficácia no seu controlo.
Com uma prática clínica ajustada ao risco trombótico e hemorrágico individual destes doentes, poderemos obter melhores resultados cirúrgicos e minimizar as complicações trombóticas e hemorrágicas perioperatórias.
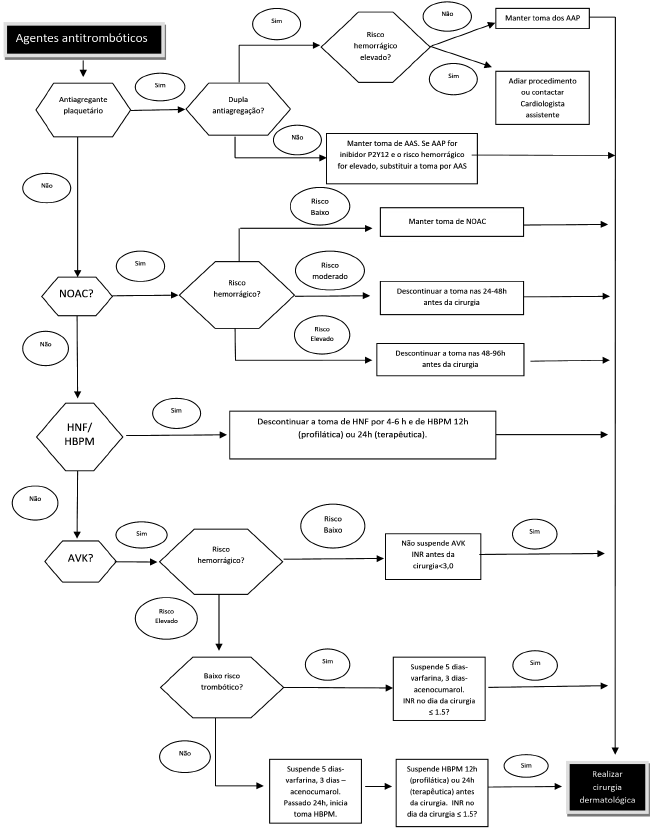
Figure 1 Algoritmo de decisão para a suspensão dos fármacos antitrombóticos. AAS- ácido acetilsalicílico; AAP- antiagregantes plaquetários; AVK- antagonistas da vitamina K; HBPM- heparina de baixo peso molecular; HNF- heparina não fracionada; NOAC- anticoagulantes orais não antagonistas da vitamina K