Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Medicina Geral e Familiar
versão impressa ISSN 2182-5173
Rev Port Med Geral Fam vol.33 no.5 Lisboa out. 2017
ARTIGOS BREVES
Quando a cor é um problema: reação ao pigmento vermelho de tatuagem. Um relato de caso
When the color is a problem: reaction to the red tattoo pigment (a case report)
Joana Carneiro,* Ana Calafate,** Ana Menezes**
*USF Felgaria Rubeans, ACeS Vale Sousa Norte
**USF Garcia de Orta, ACeS Porto Ocidental - ARS Norte
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
A arte corporal, incluindo a tatuagem, é uma prática ancestral cada vez mais popular no mundo contemporâneo. Apesar do crescente interesse por esta técnica de embelezamento, há que estar alerta sobre os riscos passíveis de ocorrerem com a sua execução. Descreve-se, de seguida, o relato de caso de um indivíduo do género masculino, de 35 anos, sem antecedentes pessoais de relevo, que recorre à consulta por reação inflamatória e pruriginosa intensa na porção anterior do antebraço esquerdo, 48h após realização de tatuagem na mesma zona. Ao exame objetivo identifica-se região com extenso eritema e tecido exsudativo, confinada à zona da tatuagem com pigmento vermelho e integridade cutânea na restante coloração. É instituído esquema com antibioterapia, anti-histamínico e cuidados de penso com resolução do quadro infecioso. Verifica-se desenvolvimento posterior de zona liquenificada na região com pigmento vermelho, atenuada após ciclo com corticoterapia oral e tópica. É assumido tratar-se de um quadro de dermatite alérgica de contacto, com padrão de eczema agudo e infeção secundária.
Comentário: São várias as complicações que podem resultar do processo de tatuagem, sendo a reação ao pigmento uma das muitas descritas. O intervalo de tempo em que ocorre a reação cutânea ao pigmento é variável, podendo surgir entre dias, semanas a anos. Entre os componentes da tinta, o pigmento vermelho é o principal envolvido. Este caso destaca a importância do conhecimento prévio, por parte da população em geral/profissionais de saúde, da origem e tipo de pigmentos utilizados nas tatuagens, bem como as potenciais complicações desta arte corporal.
Palavras-chave: Tatuagem; Pigmento; Reações cutâneas; Relato de caso.
ABSTRACT
The body art, including the tattoo, is a rising popular practice in the contemporary world. Though the growing interest in this practice, one should be aware of this technique's risks. This article reports a case of a 35 year old man, with no relevant prior diseases, who schedules an appointment with an exuberant pruritic inflammatory reaction in the anterior forearm of the left upper limb, 48h after tattooing the same area. At physical examination, there was a wide exudative erythematous surface restricted to the red pigment area of the tattoo and skin integrity on other colors areas. A scheme of antibiotic therapy and wound care was instituted, with infection resolution but with lichenified texture restricted to the red pigment color area. An oral and topical corticosteroid regimen was performed with improvement of the condition.
Comment: there are various complications described in response to tattoos. The pigment reaction is one of the many. The evolution of the skin's reaction to the tattoo's ink can be variable and it can manifest in days, weeks or years. The red paint compounds are the most implicated in these kind of reactions. This case emphasizes the importance of general population/health professionals knowledge of the potential complications of this practice as well as the kind and origin of the ink pigments used to make it.
Keywords: Tattoo; Tattoo's ink; Cutaneous reactions; Case report.
Introdução
A arte corporal, incluindo a tatuagem, é uma prática ancestral cada vez mais popular no mundo contemporâneo. Segundo inquéritos demográficos nos Estados Unidos da América, cerca de 24% da população em geral tem, pelo menos, uma tatuagem, enquanto na Europa chega aos 10%.1-2 Vários estudos publicados mostram que a prevalência é mais expressiva no adulto jovem, estando presente em cerca de 20 a 40% dos indivíduos entre os 18 e os 29 anos de idade. Esta variação é sobretudo demarcada pela região demográfica, etnia e cultura. Estudos que avaliam a associação entre tatuagem e comportamentos de alto risco apresentam resultados inconsistentes.3
Embora as complicações resultantes de tatuagens decorativas sejam raras, estudos indicam que a sua incidência está a aumentar, embora não esteja quantificada.4-6 Tal facto deve-se à crescente popularidade desta «pintura corporal» que levou à notificação das mais diversas reações associadas ao processo de tatuagem. Complicações a curto prazo, como desconforto, eritema e edema no local da tatuagem são relativamente comuns apresentando resolução espontânea em poucos dias/semanas. Outras complicações cutâneas comuns a curto prazo incluem reações locais do tipo alérgico e ainda infeções superficiais. Ironicamente, o efeito adverso mais relatado a longo prazo é o arrependimento (16,2 a 21,2%).6
Em 2008, o Conselho Europeu expediu uma resolução determinando um controlo mais rigoroso dos produtos para tatuagens o que fez com que muitos países implementassem leis e regulamentação em conformidade.7
No seguimento destas mesmas orientações, a FDA (Food and Drug Administration) identificou uma série de infrações relacionadas com o fabrico e comercialização das tintas de uso doméstico. No decorrer desta investigação verificou-se que a maioria dos pigmentos contrastantes usados correspondia a tintas para fins industriais, desenvolvidas especialmente para cartuchos de impressora e automóveis, sem nunca serem testadas para aplicação subcutânea. No amplo número de produtos testados, apenas uma ínfima parte destas substâncias cumpriam os requisitos para uso humano. De referir também que em algumas das tintas foi identificada contaminação bacteriana. O mesmo se aplica aos outros componentes da tatuagem, como solventes, espessantes, conservantes, cuja segurança não se encontra ainda demonstrada e regulamentada.8
Desconhece-se ainda quais os potenciais riscos destas substâncias a longo prazo. Especialistas presumem que algumas delas sejam cancerígenas, não existindo ainda estudos suficientes para afirmar uma relação causa-efeito.6-8
Descrição de caso
E. é um jovem adulto de 35 anos, caucasiano, a residir no concelho do Porto e com o 9º ano de escolaridade. É casado e tem dois filhos, encontrando-se na fase IV do ciclo de Duvall. A sua família pertence à classe IV de Graffar, sendo a sua profissão atual vigilante noturno. O utente não detém antecedentes pessoais de relevo, medicação habitual ou alergias prévias.
O utente recorre à consulta aberta da Unidade em março de 2015 por reação inflamatória pruriginosa intensa na porção anterior do antebraço esquerdo, 48h após realização de tatuagem na mesma zona. Ao exame objetivo identificou-se região com extenso eritema e tecido exsudativo, confinado à zona da tatuagem com pigmento vermelho, com integridade cutânea na restante coloração (Figura 1). A mesma área apresentava ainda edema, dor, calor, rubor local e prurido intenso. No contexto clínico é assumida dermatite de contacto alérgica com padrão de eczema agudo e infeção bacteriana secundária. Opta-se pela instituição de antibioterapia com flucloxacilina 500mg de 8/8h durante oito dias, anti-histamínico (hidroxizina 25mg à noite durante cinco dias) e cuidados de penso por enfermagem. O doente assegura condições de assepsia e ausência de exposição solar direta.
Seguimento do caso
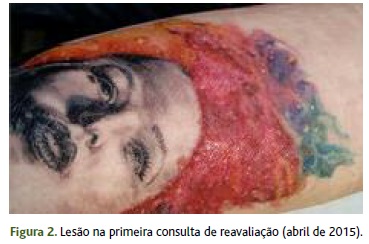
Quatro semanas após a resolução do processo infecioso (Figura 2) verifica-se o desenvolvimento de placas liquenificadas com escoriações sobre a área de pigmento vermelho. O doente é submetido a tratamento com corticóide oral (prednisolona 20mg - dois comprimidos de manhã - cinco dias; um comprimido de manhã - quatro dias; e mais quatro em dias alternados) e tópico (dipropionato de betametasona 1x/dia, cinco dias), com melhoria do quadro clínico três semanas depois, exceto na região restrita ao pigmento vermelho, que mantinha uma área escoriada e com relevo (Figura 3). No mesmo território é evidente o esbatimento da tatuagem e distorção do desenho. O doente é referenciado para consulta de dermatologia para realização de testes epicutâneos ao pigmento de tatuagem utilizado pelo tatuador para eventual identificação do alergénio e posterior evicção (não realizada por indisponibilidade do mesmo).
Comentário
São várias as complicações que podem resultar do processo de tatuagem. Estas podem ser imediatas ou surgir semanas, meses e mesmo anos após a sua execução. Entre as reações mais frequentes enumeram-se: a reação inflamatória local (resultado do traumatismo pelas agulhas), a infeção local (dos quais são exemplo o impetigo, erisipela, celulite, fasceíte necrosante ou gangrena), reação granulomatosa, reação alérgica ao pigmento, reação por fotoindução, cicatriz e/ou queloide.9-12
A dermatite de contacto alérgica, com padrão de eczema agudo ou de eczema liquenificado posterior, é uma ocorrência relativamente bem descrita em relação aos pigmentos de tatuagens.9-12 No que respeita à dermatite de contacto alérgica, com padrão de eczema agudo, sabe-se que apresenta resolução completa em duas ou três semanas, na maioria dos casos. Destacam-se, contudo, casos com pior prognóstico nas tatuagens com pigmentos de cor, em comparação com as tatuagens mais usuais, de tinta preta.12 A cor vermelha é o pigmento mais implicado em reações desta natureza. A reação liquenoide ocorre, frequentemente, dias a semanas após a realização da tatuagem, por reação de hipersensibilidade tipo IV, do tipo retardada.6
No que respeita ao risco de infeção local, poderão estar envolvidas três potenciais origens: primeiro, por contaminação de microrganismos patogénicos presentes nas tintas; segundo, não ter sido efetuada correta desinfeção do local a tatuar; e, terceiro, durante o processo de cicatrização do tecido lesionado após a tatuagem, ocorrer infeção secundária.12
Os microrganismos identificados nas infeções bacterianas mais frequentemente relacionadas com a tatuagem compreendem, sobretudo, o Streptococcus pyogenes, responsável por quadros de impetigo, erisipela e até mesmo septicemia. Estão ainda descritos casos raros de Síndroma de Choque Tóxico por Staphylococcus aureus e infeções da pele e tecidos moles, causadas por Staphylococcus aureus resistente à meticilina (MRSA).12
A utilização de agulhas não esterilizadas e pigmentos contaminados estão ainda implicados no risco de infeções como a hepatite B, C, VIH, herpes simplex, tétano, tuberculose cutânea, lepra, sífilis, molusco contagioso e HPV.10-12
A endocardite bacteriana (EB) é uma complicação rara. No entanto, os profissionais de saúde devem considerar a possibilidade de EB em qualquer utente que apresente eventos clínicos incomuns (febre inexplicada, fraqueza, mialgia, artralgia, letargia ou mal-estar) entre uma semana a dois meses após a tatuagem.3
A pesquisa mostrou também que o género não desempenhou nenhum papel para o risco de desenvolver infeções bacterianas, embora haja um ligeiro predomínio de complicações nos homens. Relativamente à localização, as tatuagens realizadas nas extremidades são mais frequentemente envolvidas em infeções bacterianas do que as do tronco.12
O aparecimento de verrugas vulgares na área tatuada e infeções micóticas (tinha/zigomicose) estão igualmente descritas na literatura. Poderão ainda ocorrer reações cutâneas locais, como morfeia, lesões psoriasiformes e líquen plano. O fenómeno de Köebner pode ainda surgir em tatuagens realizadas em doentes com líquen plano, vitiligo e psoríase.10-14
No que respeita às afeções cutâneas tardias descrevem-se casos raros de pseudolinfoma e hiperplasia pseudoepiteliomatosa (HPE).15-16
As reações pseudolinfomatosas estão raramente associadas a tatuagens, correspondem a hiperplasia linfóide do tipo reativo na derme superficial e média e ocorrem por um período de tempo que pode ir de semanas a meses.15
A HPE, por sua vez, é definida como uma combinação de hiperplasia pseudoepiteliomatosa e hiperqueratose folicular, associada a um infiltrado inflamatório misto. Refere-se a um padrão histológico de reação cutânea associado a uma série de estímulos lesivos, como irritação crónica, trauma, crioterapia e linfedema crónico. Também é relatada associada a infeções e infestações de protozoários, vírus, bactérias, micobactérias, fungos e principalmente com neoplasias cutâneas, como nevo de Spitz, melanoma, tumor de células granulares e linfoma de células T. A associação de HPE com tatuagem raramente é descrita. O processo de tatuagem normal inclui uma inflamação que se resolve espontaneamente, com total regeneração epidérmica dentro de duas semanas. A reação de HPE na pele ocorre num curto período de tempo, geralmente entre duas semanas e três meses. Esta condição surge com maior frequência nas zonas de deposição de pigmento vermelho exógeno. Apesar de ambas as entidades serem benignas, é obrigatório realizar exame histológico para confirmação do diagnóstico.15-16
A evolução neoplásica, sob a forma de queratoacantoma, linfoma cutâneo, carcinoma espinocelular, basocelular ou melanoma (MM), parece ser rara mas encontra-se igualmente descrita na bibliografia.9-12 O MM, por exemplo, foi identificado em tatuagens, cicatrizes de vacinação e locais de tatuagem utilizados para marcação do campo de radioterapia. Estão apenas descritos oito casos de MM após tatuagem na literatura médica no período 1991-2011, embora haja vários relatos de pigmento da tatuagem em biópsias de gânglios sentinela que mimetizam o MM. Em todos estes casos de migração de pigmento de tatuagem via drenagem linfática foi inicialmente assumido presença de tumor metastático até ao exame histopatológico definitivo.12
Tendo em vista o grande número de pessoas que têm tatuagens e os poucos casos de lesões malignas que foram relatados até agora, a sua coexistência pode ser apenas coincidente. Assumindo uma possível associação, pensa-se que vários fatores poderão estar envolvidos, incluindo a injeção intradérmica de substâncias potencialmente cancerígenas, a exposição à radiação UV e componente genética.10-12
O problema do pigmento
O intervalo de tempo em que ocorre a reação cutânea ao pigmento de tatuagem é altamente variável, sendo os componentes da tinta vermelha os principais envolvidos. Em 1927, Broose foi o primeiro a descrever um fenómeno irritativo nos locais com este pigmento. Já em 1957, Beerman e Lane reviram 18 casos de reação de hipersensibilidade (reação tipo IV de Gell e Coombs) ao pigmento vermelho.10,15
Os pigmentos são compostos tanto de sais e metais inorgânicos - como o mercúrio (vermelho), o cromo (verde), o manganês (lilás), o cobalto (azul), o cádmio (amarelo), o hidrato de ferro (ocre) - quanto de preparações orgânicas - como o sândalo (vermelho) e o pau-brasil (vermelho) - e têm sido associados a várias dermatoses. A principal causa tem sido o sulfeto de mercúrio.10-12,16-18
Apesar do uso limitado de pigmentos contendo mercúrio, as reações aos corantes vermelhos mais recentes (inclusive de origem orgânica) continuam a ocorrer por razões não esclarecidas. Na Europa, alguns pigmentos azoicos empregues em tatuagens [e.g., pigmento Red 22 (PR 22)] deixaram de ser permitidos para uso cosmético. Esta proibição baseia-se no pressuposto de que tais pigmentos, ao serem decompostos, possam produzir aminas cancerígenas. Outros riscos podem resultar ainda da possível decomposição dos pigmentos pela luz. A parte ultravioleta do espectro da luz solar pode decompor determinados pigmentos de tatuagem provocando uma reação foto induzida.19
Diferente do pigmento vermelho, as tatuagens azuis, verdes e pretas são as que menos frequentemente se associam a reações adversas. De referir, no entanto, que determinados componentes da tinta preta de tatuagem podem conter compostos tóxicos, mutagénicos e cancerígenos. Os mais estudados têm sido os pigmentos com carbono negro, hidrocarbonetos aromáticos policíclicos (PAHs) e fenóis.19
Acrescenta-se ainda o risco inerente ao pigmento das próprias tatuagens temporárias, como é o caso das henna. A esta tinta é, muitas vezes, adicionada ilegalmente a parafenilenediamina para alcançar uma secagem mais rápida e uma cor negra mais intensa. Este aditivo é suscetível de desencadear reações alérgicas graves (e.g., eczema alérgico) e pode também estar na origem de polissensibilização a outros produtos, como tintas capilares, filtros solares e certas roupas ou calçado.3,20
Perante situações reativas do tipo inflamatório e prurido intenso sem infeção secundária é recomendada a aplicação de corticoide tópico com potência e duração variável, consoante gravidade e extensão da lesão. Nestes casos de hipersensibilidade, quer do tipo imediato ou retardado, está também preconizado o recurso a anti-histamínico. Na suspeita de uma reação alérgica, é recomendada a referenciação dos utentes para a consulta de dermatologia para estudo da sensibilização, através da realização de testes epicutâneos.10
Caso sejam identificadas lesões tardias mais raras, como é o caso do pseudolinfoma e da hiperplasia pseudoepiteliomatosa, está aconselhado o recurso à corticoterapia oral, depois da sua confirmação histológica.15 Para erupções cutâneas refratárias ao tratamento clínico, o tratamento cirúrgico (através de excisão com ou sem enxerto) ou via laser devem ser considerados.16 De referir também que pode haver uma diferença de resposta à terapia com laser, caso se tratem de novas tatuagens ou antigas. Não existem, no entanto, estudos clínicos em que esta questão tenha sido objeto de investigação. Sabe-se que as cores de tatuagem podem desaparecer dentro de anos devido à exposição à radiação UV e ao transporte linfático. Assumindo-se que a quantidade de pigmento de tatuagem na pele é menor nas tatuagens mais antigas, espera-se uma melhor resposta ao laser. Tal condição não deve, contudo, alterar o mecanismo básico de interação do laser ao pigmento.17-18
O papel do médico de família (MF)
Este caso revela a necessidade dos profissionais de saúde estarem informados acerca dos potenciais riscos das tatuagens, permitindo que estes possam prestar o conhecimento necessário à população de interesse e atuar de forma pronta e efetiva perante situações clinicas decorrentes desta prática.
Várias publicações têm destacado o papel decisivo dos cuidados de saúde primários em fornecer aos seus pacientes informações factuais que permitam a tomada de decisão informada em saúde.3
Os MF devem fornecer educação direcionada e repetida sempre que algum utente mostre interesse nesta arte corporal. Dar especial atenção aos adolescentes, a população mais interessada e aquela também que a pratica de forma menos refletida.3
Em Portugal, a atividade de aplicação de tatuagens, bem como os produtos utilizados na mesma, não se encontram regulamentados, mas existem boas práticas que devem ser observadas pelos profissionais e exigidas pelos consumidores.20
Os MF devem fornecer folhetos, vídeos de educação em saúde e sites adicionais de forma a consolidar e esclarecer os seus utentes. Após a decisão definitiva, e antes da execução da tatuagem, poderão ser ainda disponibilizadas recomendações chave. São elas: optar por um estabelecimento que garanta o cumprimento das normas de higiene e a prevenção de riscos de transmissão de agentes infeciosos; procurar conhecer trabalhos realizados por diversos profissionais e comparar a qualidade e o tipo de desenhos aplicados; escolher o desenho sem precipitações; solicitar informação sobre a rotulagem dos produtos a aplicar, as condições de utilização, as precauções e a garantia de esterilidade; confirmar se o profissional usa luvas, máscara e material descartável; assegurar que a tatuagem é aplicada em pele saudável; seguir todas as recomendações do profissional quanto aos cuidados a ter após a aplicação da tatuagem; observar regularmente a zona tatuada e consultar o médico em caso de ocorrência de alguma reação anómala.20
Acrescenta-se ainda o risco acrescido nos doentes com risco de EB. Embora as guidelines internacionais não recomendem a profilaxia antibiótica de EB, estão descritos casos de EB após tatuagem e piercing. Neste contexto recomenda-se que estes procedimentos sejam desencorajados na população em risco; quando executados, recomenda-se o respeito pelas condições máximas de assepsia e que seja avaliada, pelo médico assistente, a necessidade de profilaxia antibiótica.21
Conclusão
O caso apresentado destaca a importância do conhecimento prévio da origem e tipo de pigmentos utilizados nas tatuagens por parte dos comerciantes e do público em geral. Os profissionais de saúde devem ser ainda incentivados a relatar todo o tipo de reação causada pela execução de tatuagem.
Indivíduos com história de alergias, morbilidade ou afeções cutâneas deverão solicitar opinião médica antes de realizar qualquer tipo de tatuagem, seja ela temporária ou permanente. O mesmo é aplicável à recente maquilhagem permanente.
Embora a população em geral assuma que existe regulamentação para as tintas de tatuagem, como existe para outros produtos cosméticos, tal pressuposto não é verdadeiro, devendo o cidadão comum aconselhar-se junto do seu médico assistente ou dermatologista e informar-se sobre a segurança dos produtos aquando da realização da tatuagem.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Laumann AE, Derick AJ. Tattoos and body piercings in the United States: a national data set. J Am Acad Dermatol. 2006;55(3):413-21. [ Links ]
2. Engel E, Santarelli F, Vasold R, Ulrich H, Maisch T, König B, et al. Establishment of an ex-traction method for the recovery of tattoo pigments from human skin using HPLC diode array detector technology. Anal Chem. 2006;78(18):6440-7. [ Links ]
3. Schmidt RM, Armb ML. Tattooing in adolescents and young adults. UpToDate.com [homepage]. 2014 Oct [updated 2017 May 20]. Available from: http://cursoenarm.net/UPTODATE/contents/mobipreview.htm?38/60/39872?source=HISTORY [ Links ]
4. Sanghavi SA, Dongre AM, Khopkar US. Tattoo reactions-an epidemic on the surge: report of 3 cases. Indian J Dermatol Venereol Leprol. 2013;79(2):231-4. [ Links ]
5. Ortiz AE, Alster TS. Rising concern over cosmetic tattoos. Dermatol Surg. 2012;38(3):424-9. [ Links ]
6. Islam PS, Chang C, Selmi C, Generali E, Huntley A, Teuber SS, et al. Medical complications of tattoos: a comprehensive review. Clin Rev Allergy Immunol. 2016;50(2):273-86. [ Links ]
7. Council of Europe. Resolution ResAP(2008)1 on requirements and criteria for the safety of tattoos and permanent make-up (superseding Resolution ResAP(2003)2 on tattoos and permanent make-up): adopted by the Committee of Ministers on 20 February 2008 at the 1018th meeting of the Ministers' Deputies [Internet]. Strasbourg: Council of Europe; 2008. Available from: https://search.coe.int/cm/Pages/result_details.aspx?ObjectID=09000016805d3dc4 [ Links ]
8. U.S. Food and Drug Administration. Think before you ink: are tattoos safe? Silver Spring, MD: U.S. Food and Drug Administration; 2007 [updated 2017 May 2; cited 2015 May]. Available from: https://www.fda.gov/ForConsumers/ConsumerUpdates/ucm048919.htm [ Links ]
9. Cruz FA, Lage D, Frigério RM, Zaniboni MC, Arruda LH. Reactions to the different pigments in tattoos: a report of two cases. An Bras Dermatol. 2010;85(5):708-11. [ Links ]
10. Bassi A, Campolmi P, Cannarozzo G, Conti R, Bruscino R, Gola M, et al. Tattoo-associated skin reaction: the importance of an early diagnosis and proper treatment. BioMed Res Int. 2014;2014:ID354608. [ Links ]
11. Mataix J, Silvestre JF. Cutaneous adverse reactions to tattoos and piercings. Actas Der-mosifiliogr. 2009;100(8):643-56. [ Links ]
12. Wenzel SM, Rittmann I, Landthaler M, Bäumler W. Adverse reactions after tattooing: re-view of the literature and comparison to results of a survey. Dermatology. 2013;226(2):138-47. [ Links ]
13. Bimbi C. Lichenoid reactions in red tattoo: report of 2 cases. Our Dermatol Online. 2011;5(1):40-1. [ Links ]
14. Winkelmann RK, Harris RB. Lichenoid delayed hypersensitivity reactions in tattoos. J Cutan Pathol. 1979;6(1):59-65. [ Links ]
15. Hostalácio IF, Tranquillini G, Villa RT, Catalano SP, Bedin V, Leitão R. Hiperplasia pseudoepiteliomatosa: uma reação rara à tatuagem [Pseudoepitheliomatous hyperplasia: a rare reaction to tattoo]. Med Cutan Iber Lat Am. 2011;39(6):272-4. Portuguese
16. Ergin C, Bitacci AO, Karagün E, Gönül M, Arikök A. Pseudoepitheliomatous hyperplasia appeared on a tattoo. J Turk Acad Dermatol. 2015;9(2):1592c3. [ Links ]
17. Vasold R, Engel E, König B, Landthaler M, Bäumler W. Health risks of tattoo colors. Anal Bioanal Chem. 2008;391(1):9-13. [ Links ]
18. Ono MC, Balbinot P, Morais RL, Freitas RS. Reações ao pigmento vermelho [Reactions to red pigment]. Surg Cosmet Dermatol. 2014;6(1):82-5. Portuguese
19. Engel E, Santarelli F, Vasold R, Maisch T, Ulrich H, Prantl L, et al. Modern tattoos cause high concentrations of hazardous pigments in skin. Contact Dermatitis. 2008;58(4):228-33. [ Links ]
20. INFARMED, Direção-Geral do Consumidor. Tatuagens: o que deve saber antes... Lisboa: Direção-Geral da Educação; 2013. Available from: http://www.dge.mec.pt/sites/default/files/ficheiros/tatuagens_final.pdf [ Links ]
21. Direção-Geral da Saúde. Profilaxia da endocardite bacteriana na idade pediátrica: norma nº 006/2012, de 16/12/2012. Lisboa: DGS; 2012. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Joana Carneiro
Rua João Fernandes nº70 4º DTO, Senhora da Hora 4460-329.
E-mail: medjoanacarneiro@gmail.com
Conflito de interesses
As autoras declaram não ter quaisquer conflitos de interesse.
Recebido em 12-09-2016
Aceite para publicação em 14-10-2017