Introdução
As doenças cardiovasculares (DCV) são uma importante causa de morte e incapacidade a nível mundial, sendo que a hipertensão arterial (HTA) contribui para 45% do total de mortes por doenças cardíacas e até 51% das mortes por acidente vascular cerebral.1
Em Portugal, as DCV são a principal causa de mortalidade e uma das causas primordiais de morbilidade, incapacidade e de perda de anos potenciais de vida. O Programa nacional para as doenças cérebro-cardiovasculares visa atuar a fim de reduzir a mortalidade prematura por DCV como também reduzir a incapacidade que estas causam, nomeadamente através do controlo dos fatores de risco modificáveis, com particular enfoque na HTA.2
Estima-se que a HTA tenha sido responsável por 9,4 milhões de mortes e por uma carga de doença de 7% em 2010.3 Em Portugal, em 2014, o Instituto Nacional de Estatística estimou uma prevalência de HTA de 24,5%.4-5
Os benefícios do controlo da HTA estão documentados e resultam numa importante redução do risco de DCV. O controlo da HTA pode ser conseguido através de um esquema terapêutico farmacológico e/ou não farmacológico eficaz.
O tratamento da HTA com terapêutica anti-hipertensora (TAH) revelou um impacto positivo na saúde dos pacientes, alcançando uma redução de eventos em cerca de 20 a 25% nas síndromas coronárias agudas, 30 a 35% em acidentes vasculares cerebrais e 50% de insuficiência cardíaca.6 Embora tenham sido feitos importantes avanços no seu tratamento farmacológico, as taxas de controlo desta doença permanecem baixas e a fraca adesão à TAH é considerada como uma das principais causas deste controlo limitado. A adesão medicamentosa é definida na literatura como o grau em que um paciente cumpre a dosagem, a frequência e a posologia dos fármacos prescritos.7-8 A não adesão contribui ainda para o aumento dos custos em saúde relacionados com medicamentos, tratamentos e cuidados adequados.6
Os métodos usados para aferir a adesão são muito heterogéneos e foram, por isso, já reportados valores de adesão que variam de 20 a 80% consoante diferentes estudos.6 Uma revisão de 2016 apurou que cerca de 45% dos hipertensos estudados não cumpriam o plano terapêutico.8 Estes dados vêm mais uma vez reforçar o quão significativo é o problema da falta de adesão à TAH.
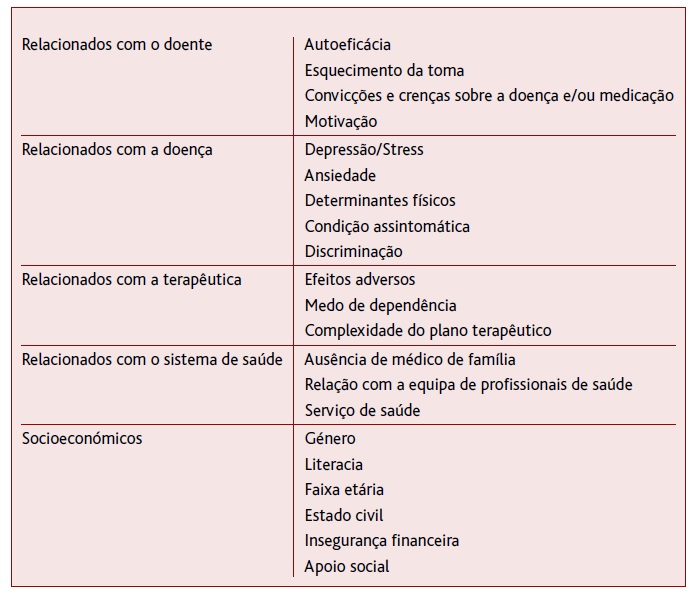
Diferentes estudos revelam uma associação entre este problema e as crenças dos pacientes, características biológicas e socioculturais, representações da doença e do tratamento, relação entre profissional de saúde e utente, suporte familiar, acesso ao sistema de saúde, estatuto socioeconómico, conhecimentos de saúde, raça, etnia, entre outros (Tabela 1).6
O acompanhamento rotineiro destes doentes por equipas multidisciplinares, onde o médico de medicina geral e familiar desenvolve um trabalho fundamental, tem um papel importante na promoção da adesão ao tratamento. Diversos estudos têm demonstrado que programas de acompanhamento de hipertensos, maior assiduidade e número de consultas estão associados a uma melhor adesão e a um melhor controlo da PA. É no decorrer deste seguimento que são implementadas as diversas modalidades de intervenção, podendo ser dirigidas aos diferentes tipos de fatores que comprometem a adesão: ao nível do paciente, do profissional de saúde ou do sistema de saúde.9-14
A pandemia COVID-19 veio comprometer o acompanhamento periódico de grande parte dos doentes hipertensos em diversos aspetos: desde a desmarcação de consultas de vigilância, redução de disponibilidade de contacto com a equipa de saúde, até aos procedimentos burocráticos mais complexos para renovação de medicação. Por outro lado, pela incerteza do futuro, verificou-se que muitos doentes adquiriram a medicação crónica para vários meses, sendo prejudicial na medida em que a TAH pode, a qualquer momento, ser modificada, caso se verifique alteração da sua doença. Por ser uma doença recente e pouco estudada, e dada a facilidade de circulação de informação, surgiu a hipótese de que algumas das TAH pudessem tornar estes doentes mais suscetíveis a infeções graves por este vírus. Apesar deste argumento ter sido posteriormente desmentido pela evidência científica, houve doentes que, com receio de prejuízo para a sua saúde, suspenderam a terapêutica.15-18
Apesar do panorama, a adaptação dos médicos de família e respetivos utentes a esta nova realidade foi quase imediata, tendo sido privilegiadas e reforçadas as estratégias de telessaúde. Esta pode definir-se como a prestação de cuidados de saúde à distância através do uso de telecomunicações, sendo que pode variar de intervenções simples, como um contacto telefónico entre o paciente e o profissional de saúde, ou algo mais elaborado como o uso de novas tecnologias que promovem a autogestão.19-20
A OMS define autogestão como a capacidade dos indivíduos de gerir os seus próprios problemas de saúde, com ou sem o apoio de profissionais ou recursos de saúde.21 Os métodos de autogestão incluem a educação para a saúde, monitorização dos próprios dados clínicos e comportamentais (e.g., dieta, exercício, tabagismo e consumo de álcool), titulação do contacto com recursos de saúde e suporte na adesão ao plano terapêutico.22
Surgiu uma nova plataforma que já mostrou benefícios na promoção da autogestão em diversas doenças crónicas: a mHealth. A OMS definiu, pela primeira vez, o termo mHealth em 2010 como a promoção da autogestão através de dispositivos eletrónicos móveis, como telemóveis, smartphones, dispositivos de monitorização de pacientes e dispositivos sem fio.23 Desde então, a tecnologia mHealth tem-se tornado cada vez mais amplamente disponível e sofisticada.24-25
A mHealth, por empregar uma variedade de diferentes recursos, incluindo mensagens de texto convencional (SMS - Short Message System), e-mails, telefonemas e aplicações para telemóvel, possibilita a superação de barreiras geográficas, aumentando, assim, o acesso e prestação de serviços de saúde a populações e comunidades carentes. Porém, não existe informação significativa que comprove o seu nível de efetividade.26-28
O objetivo deste estudo foi realizar uma revisão sistemática baseada na evidência sobre o papel das plataformas através do telemóvel ou smartphone na adesão de indivíduos com HTA ao plano terapêutico proposto.
Métodos
Esta revisão sistemática foi estruturada de acordo com o modelo Preferred reporting items for systematic reviews and meta-analyses (PRISMA) e a atribuição dos níveis de evidência (NE) e forças de recomendação segundo a escala Strength of Recommendation Taxonomy (SORT).29-30
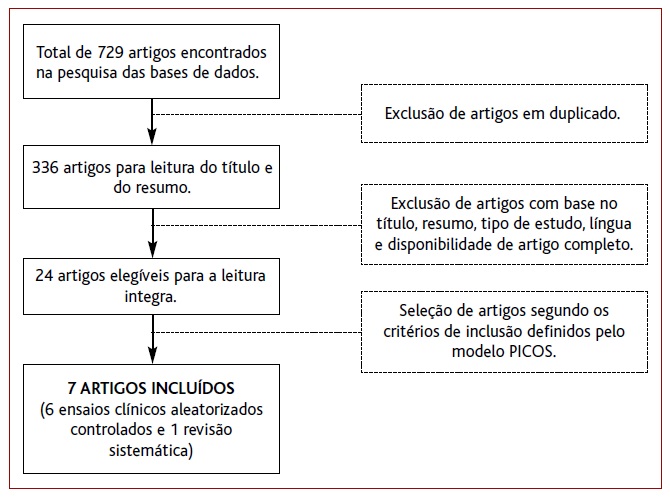
A pesquisa bibliográfica foi realizada durante os meses de maio e junho de 2020, através das seguintes bases de dados ou plataformas eletrónicas: National Guideline Clearinghouse, National Institute for Health and Care Excellence Guidelines Finder, Direção-Geral da Saúde, The Database of Abstracts of Reviews of Effects (DARE), The Cochrane Library, Turning Research Into Practice Database e MEDLINE. A pesquisa incidiu sobre artigos publicados nos últimos cinco anos. Adicionalmente foram analisadas as referências bibliográficas de alguns artigos, de forma a identificar bibliografia relevante. Durante a pesquisa aplicaram-se os termos MeSH mobile, phone, hypertension e adherence e foram incluídos os estudos publicados nos idiomas inglês ou português. Após este processo foram obtidos um total de 729 artigos.
Após a eliminação de artigos em duplicado procedeu-se à seleção dos artigos cujo título ou resumo apresentavam conteúdo relevante para a revisão em causa.
Relativamente aos critérios de elegibilidade utilizou-se o modelo PICOS (Population, Intervention, Comparison, Outcome, Studies) para listar e definir todas as variáveis procuradas nos vários estudos analisados: (1) a população-alvo deste estudo foi a dos indivíduos adultos com diagnóstico de HTA, a realizar pelo menos um fármaco anti-hipertensor; (2) a intervenção correspondeu a um plano terapêutico reforçado com recurso ao telemóvel, telefone fixo ou smartphone; (3) a comparação foi realizada com o plano terapêutico implementado de modo padrão em ambiente de consulta presencial (usual ou standard care); (4) o outcome avaliado incidiu sobre alterações na adesão ao plano terapêutico proposto; (5) o tipo de estudo incluído para este trabalho foram as revisões sistemáticas (RS) e os ensaios clínicos aleatorizados controlados (ECAC). Não foi definido um período mínimo de follow-up para a inclusão dos estudos.
Excluíram-se os artigos cujo propósito não fosse a avaliação da adesão ao plano terapêutico e aqueles em que apenas o resumo estava disponível para consulta.
A avaliação da qualidade metodológica dos artigos foi debatida entre os autores e apresentada de forma descritiva, tendo em conta as características da amostra, da intervenção e do comparador, o método de aleatorização e ocultação, o tempo de seguimento e a medição da adesão e dos resultados. Os processos de pesquisa, seleção e recolha dos dados importantes dos estudos incluídos foram realizados exclusivamente pelos autores.
Resultados
Características gerais dos estudos
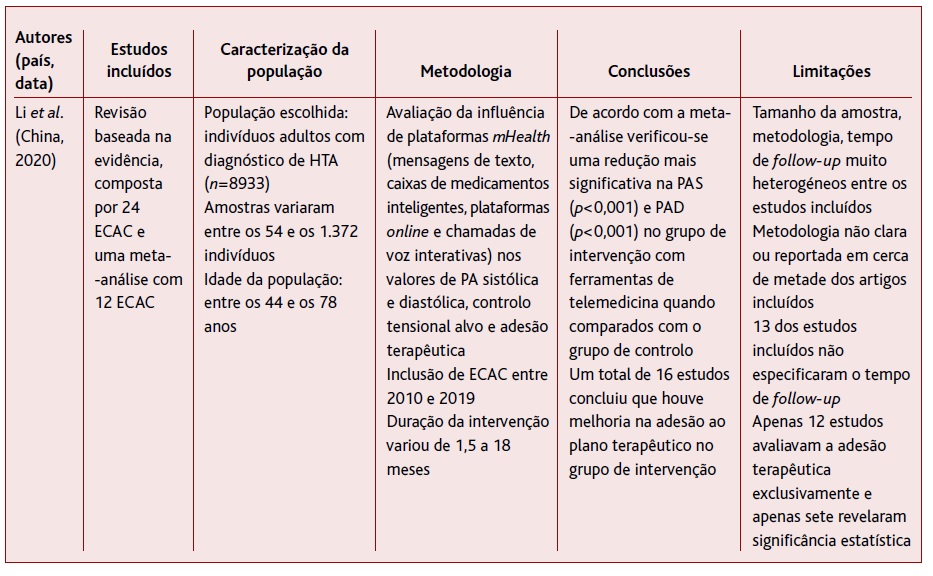
Dos 729 artigos iniciais foram incluídos apenas sete estudos para a realização desta revisão: uma RS31 e seis ECAC32-37 escritos em inglês e realizados nos Estados Unidos da América (EUA), Chile, Gana, África do Sul e China entre 2015 e 2020. O processo de seleção dos estudos apresenta-se no fluxograma da Figura 1 e o resumo das respetivas características, bem como o nível de evidência atribuído segundo a escala SORT, apresentam-se nas Tabelas 2 e 3, respetivamente.
TABELA 2 Resumo das características dos ensaios clínicos aleatorizados controlados (ECAC) incluídos nesta revisão32-37
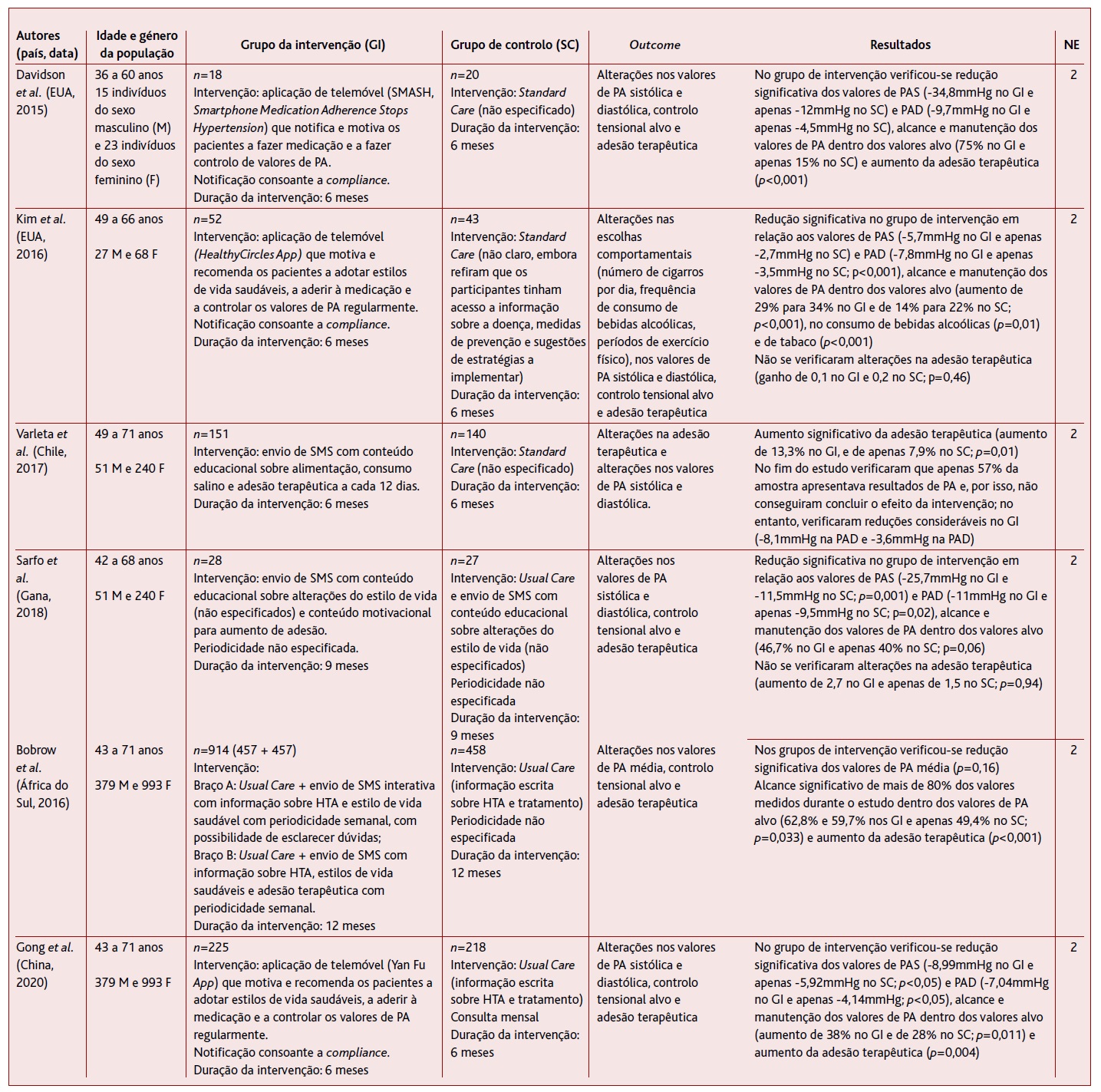
A população amostral total foi de 10.321 pessoas, variando entre 18 e 8.933 indivíduos entre estudos. Verificou-se que em todos os estudos havia predomínio de mulheres. A idade dos pacientes nos sete artigos variou de 36 a 78 anos. A duração conjunta da intervenção e follow-up variou de seis semanas a 18 meses. Metade dos projetos durou menos de seis meses.
Todos os estudos recorreram a intervenções através de plataformas telefónicas como ferramentas para aumentar a adesão terapêutica em doentes hipertensos.
A intervenção no grupo de controlo adotada foi a de usual ou standard care, não sendo especificada em grande parte dos estudos.
Em termos de outcome, seis dos estudos avaliaram simultaneamente alterações nos valores de PA sistólica (PAS) e diastólica (PAD), controlo tensional alvo e adesão terapêutica. Apenas Varleta e colaboradores (2017)34 avaliaram exclusivamente a adesão terapêutica.
Características das intervenções
Verificaram-se diversos tipos de intervenções através de diferentes plataformas móveis - SMS, aplicações de smartphones, dispositivos externos ligados ao telemóvel - que permitem monitorização. Através destes meios, os investigadores proporcionaram educação para a saúde, fornecendo desde informação sobre a HTA, a importância e estratégias de mudança de estilo de vida (alimentação, consumos nocivos, exercício físico) até à motivação e alerta sobre os benefícios de uma boa compliance terapêutica. Por outro lado, estas plataformas permitiam um registo dos valores de PA, fornecendo em tempo real feedback positivo e lembretes sobre o cumprimento adequado do plano terapêutico. Em alguns dos estudos, estas plataformas permitiam uma interação entre o clínico e o indivíduo para esclarecimento de dúvidas.
A revisão realizada por Li e colaboradores, em 2020,31 incluiu um total de 17 estudos que recorreram à automonitorização da PA. Em dez desses estudos verificaram a utilização de plataformas mHealth com capacidade de alertar os participantes para melhorar a adesão à medicação; em quatro estudos foram fornecidas mensagem de motivação à autogestão do doente. Por outro lado, nesta revisão, seis dos estudos incluíram mais de um grupo de intervenção, dos quais três tentaram perceber se havia diferença na efetividade entre uma plataforma telefónica com e sem suporte interativo. Relativamente aos meios de transmissão de informação aos participantes, os autores verificaram que dez dos estudos recorreram ao uso de SMS, metade das quais eram geradas automaticamente consoante o feedback dos participantes.
Em termos da frequência da intervenção constatou-se grande heterogeneidade entre os estudos incluídos nesta revisão. Na generalidade, as mensagens com finalidade de fomentar a adesão terapêutica eram enviadas semanalmente.
Avaliação da adesão terapêutica
Os autores dos diversos ECAS incluídos avaliaram a adesão terapêutica de diferentes formas: frequência de dispensa do fármaco na farmácia, frequência de abertura da tampa de um dispensador de medicamentos eletrónico, através das medições e redução da PA, e através do questionário de adesão de Morisky. A maioria recorreu a métodos de self-report.
Dos seis ECAC incluídos nesta revisão verificou-se que quatro relataram uma melhoria estatisticamente significativa na adesão terapêutica após intervenção.32,34,36-37
Li e colaboradores,31 na sua revisão, verificaram que um total de sete artigos relatou significância estatística relativamente à melhoria na adesão terapêutica nos grupos de intervenção; e outros cinco estudos apresentaram resultados sugestivos de que a intervenção melhoraria a adesão terapêutica, apesar de terem obtidos resultados estatisticamente não significativos. O questionário de Morisky foi o método mais frequentemente utilizado entre os estudos incluídos na revisão destes autores. Em termos de melhoria de autogestão, todos os estudos que avaliaram este fenómeno revelaram efeitos positivos com a intervenção, contribuindo nomeadamente para o aumento da atividade física e para a adesão a uma dieta mais saudável.
Risco de viés e qualidade
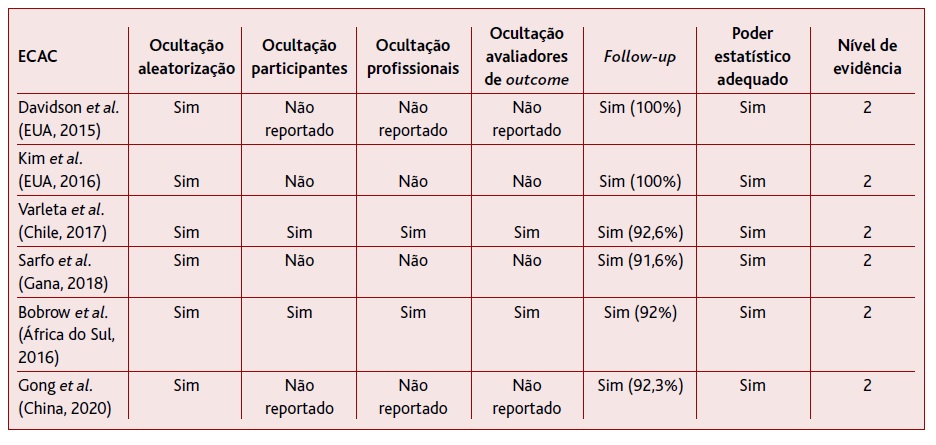
As Tabelas 4 e 5 apresentam a avaliação crítica dos estudos incluídos nesta revisão e a atribuição dos respetivos NE. Verificou-se que, no geral, o risco de viés foi relativamente alto, dado que nenhum estudo é absolutamente livre de viés.
Sessenta e seis por cento dos ECAC incluídos revelaram ausência ou não especificação dos métodos de ocultação, nomeadamente dos participantes, profissionais ou dos avaliadores de outcome (viés de performance). Verificou-se uma ocultação da aleatorização, follow-up adequado (variando entre 91,6 e 100%) e recurso a avaliação estatística adequada e clara em todos os artigos incluídos.32-37
Na revisão de Li e colaboradores,31 oito artigos incluídos foram classificados como baixo risco para viés de seleção; no entanto, os restantes apresentaram metodologia pouco clara ou não especificada, como os métodos de randomização e alocação, ocultação dos avaliadores ou a descrição do que constituía a intervenção realizada no grupo de controlo. Em oito dos estudos verificaram baixo risco de atrito (ou de perda de seguimento); no entanto, também registaram que quatro dos estudos incluídos constataram taxas de abandono superiores a 15%. Em termos de viés de relato (ou de resultados), os autores verificaram um baixo risco em 22 dos 24 artigos incluídos.
Conclusões
A problemática da adesão à TAH tem vindo a apresentar uma importância crescente ao influenciar o controlo da doença, a morbilidade e mortalidade associadas, a qualidade de vida dos pacientes e os custos em saúde. Esta revisão sistemática foi realizada com a finalidade de avaliar o impacto das novas plataformas na adesão terapêutica em doentes com HTA.
Os resultados, apesar de algo heterogéneos e inconsistentes, na generalidade apresentam resultados positivos e, por vezes, significativos, no sentido do aumento da adesão terapêutica.
A heterogeneidade de resultados pode ser explicada pela variabilidade de diversos parâmetros dos estudos: (1) características da amostra variam em termos de dimensão, género, naturalidade da população, situação social, económica e cultural do país na qual a amostra se insere; (2) apesar de todos os estudos cumprirem o critério de recorrerem a plataformas telefónicas e fomentarem o aumento de adesão terapêutica, as características de operacionalidade variaram consideravelmente entre elas; (3) a duração do estudo foi outro fator de flutuação; (4) a disparidade entre metodologias, recursos e materiais não permite uma adequada comparação e reprodução. A estratificação destas intervenções ajudará a produzir estimativas e conclusões mais precisas e úteis.
Noutro prisma, o forte poder estatístico, o follow-up adequado e as características consensuais de intervenção no grupo de controlo entre grande parte dos estudos são os pontos fortes e positivos dos estudos considerados nesta revisão. É de salientar que nenhum dos estudos relatou redução da adesão com este tipo de novas plataformas.
Ainda no ponto de vista metodológico, a maioria dos estudos recorreu a meios de self-report: escalas e questionários dirigidos aos doentes para a recolha dos dados sobre adesão à terapêutica. Tendo em conta que o fracasso da terapêutica se deve substancialmente à inadequada adesão ao tratamento, é importante a utilização de um instrumento válido e fiável de self-report. A utilização de escalas e questionários pode ser justificada pela sua simplicidade de aplicação e reduzidos custos. No entanto, trata-se de formas suscetíveis de viés de compliance porque podem ser altamente influenciados e facilmente distorcidos pelos participantes dada a sua subjetividade. São ainda métodos que não permitem obtenção fácil de informação quando a amostra é elevada, limitando a extrapolação dos resultados obtidos.
A versão mais recente da Morisky Medication Adherence Scale (MMAS) foi o método mais frequentemente utilizado na avaliação da adesão terapêutica nos estudos incluídos. Neste questionário de self-report, originalmente desenvolvido em 1986 num estudo que incluiu apenas doentes hipertensos e composto apenas por quatro itens de resposta dicotómica («Sim» ou «Não») para determinação da adesão à terapêutica, concluiu-se que apresentava uma sensibilidade de 43,6% e uma especificidade de 81,4%. O MMAS-8 é a versão atualizada e aperfeiçoada deste questionário, desenvolvido de forma a minimizar diversos vieses.38-39 Moon e colaboradores, em 2017,40 realizaram uma revisão sistemática com meta-análise da versão mais atual deste questionário e verificaram que, com a adição das novas questões, a sensibilidade e a especificidade alcançaram um valor sumário de 74% (95% IC 68% ~ 79%) e 43% (95% IC 32% ~ 53%) respetivamente. No entanto, na análise dos estudos que incluíram a sua revisão verificou-se que a sensibilidade variou entre 13% (95% IC 6% ~ 24%) e 94% (95% IC 74% ~ 99%) e a especificidade variou entre 55% (95% IC 46% ~ 65%) e 86% (95% IC 76% ~ 93%); e, mais especificamente no subgrupo dos doentes hipertensos, a sensibilidade foi de 43% (95% IC 26 ~ 61%) e a especificidade de 71% (95% IC 62% ~ 79%). Os autores concluíram que há necessidade de demonstração, adequação e validação para uma determinada população-alvo antes que se possa aplicar o MMAS-8. Por outro lado, o MMAS-8 não permite avaliar o uso incorreto da terapêutica, dado que não aborda o tempo ou a via de administração.40
Existe, portanto, uma necessidade de maior uniformização e adaptabilidade nos métodos de avaliação da adesão à terapêutica para aumentar a comparabilidade entre estudos e analisar a evolução e tendências numa determinada população.
Com esta revisão conclui-se que a evidência atual é de qualidade moderada, algo inconsistente e de difícil generalização, apesar de favorável à efetividade destas plataformas na adesão terapêutica em doentes hipertensos (força de recomendação B).
A evidência que suporta estas recomendações resume-se essencialmente a seis ECAC e uma RS, cuja qualidade é heterogénea e a generalização dos resultados e respetiva aplicabilidade é limitada. Esta fraqueza foi também fomentada pela restrição da pesquisa de artigos em inglês ou português e pela disponibilidade gratuita do texto integral dos artigos, reduzindo, assim, a diversidade dos estudos a analisar.
Após a realização desta revisão extensível a diversas plataformas de artigos científicos, os autores acreditam que esta é a primeira revisão sistemática nacional que avaliou esta temática. Os resultados positivos de efetividade na maioria destes ensaios devem ser motivo de reflexão, de forma a fomentar futuras investigações acerca da utilidade destas plataformas inovadoras como ferramentas adicionais de adesão terapêutica. É de salientar que estas plataformas são meras ferramentas adjuvantes ao trabalho desenvolvido pelo médico de família, sendo apenas um complemento a adotar no futuro no seguimento de doentes hipertensos.
No futuro, será necessário realizar novos estudos com estruturas e metodologia mais específicas, claras e consensuais, de forma a alcançar conclusões de qualidade: (1) ao nível da intervenção e outcome é pertinente analisar simultaneamente o custo-efetividade do método de intervenção, de forma a avaliar a exequibilidade da sua adoção generalizada; (2) ainda no campo do outcome, a adesão terapêutica deve ser qualificada/quantificada através de um método consensual de avaliação que, ao mesmo tempo, seja válido para a população-alvo e permita margem mínima para possíveis vieses.