Introdução
A glossite migratória benigna (GMB) é uma patologia crónica de base inflamatória que afeta a mucosa jugal, em especial o revestimento epitelial da língua e da região adjacente da cavidade oral, de etiologia ainda desconhecida, apesar de o primeiro caso ter sido descrito em 1831.1 Manifesta-se clinicamente através de um eritema migratório usualmente assintomático na face superior e bordos laterais do epitélio da língua, podendo estar associado a sensação de queimadura ou parestesias nas primeiras apresentações, causando desconforto e ansiedade nos doentes. As lesões são autolimitadas, ainda que com duração variável, podendo resolver em dias ou durar várias semanas - sendo frequente o desaparecimento e surgimento síncrono de áreas de eritema em locais diferentes.
Estima-se uma prevalência na população geral entre os 1 e os 3%,2,5-6 sendo que na população pediátrica a prevalência pode ser de até 14,3% e aumentando para níveis próximos dos 30% no estrato etário dos 20 aos 29 anos em alguns estudos,3 sendo também mais frequente em mulheres. A incidência parece ser também superior em pessoas com antecedentes de sintomas psicossomáticos, perturbações de ansiedade, manifestações de atopia e doenças autoimunes crónicas (com destaque para a psoríase). (2,4
Descrição do caso
Jovem adulto, do sexo masculino, 22 anos, com antecedentes pessoais de perturbação de ansiedade generalizada e ataques de pânico e múltiplos episódios de acorrência ao serviço de urgência por quadro de exacerbação aguda de ansiedade. Antecedentes familiares de hipotiroidismo materno, perturbação de ansiedade e depressão major (mãe e tias maternas) e hipertensão arterial (avô paterno). Não-fumador, nega medicação habitual ou alergias alimentares ou medicamentosas conhecidas.
É observado em consulta aberta (consulta de agudos) no centro de saúde da área de residência temporária, com queixas de surgimento de lesões na face superior e bordos laterais da língua com cerca de dois meses de evolução. Quando questionado refere associadamente sensação de “queimadura” com alimentos quentes ou mais condimentados - principalmente picantes - e evolução flutuante, com surgimento e desaparecimento das lesões ao longo das áreas afetadas.
Nega quaisquer sintomas sistémicos, nomeadamente constitucionais ou do foro gastrointestinal, infeções ou doenças recentes ou a toma de medicação de novo nos últimos meses. São desconhecidos igualmente consumos de substâncias ou comportamentos sexuais de risco. Afirma, contudo, que tem sentido um agravamento do quadro-base de ansiedade, que relaciona com a pressão académica e com a preocupação gerada pela presente situação clínica.
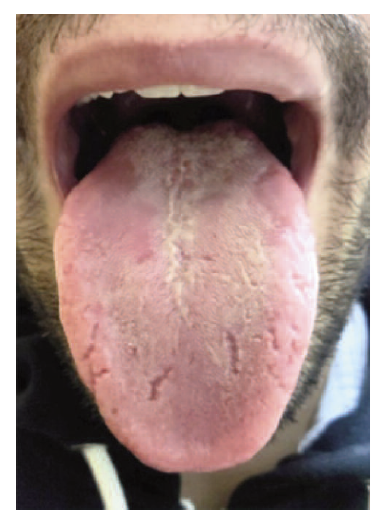
Ao exame objetivo é confirmada a existência de eritema descamativo do epitélio da face superior e dos bordos laterais da língua, com bordo esbranquiçado anular ligeiramente elevado e acompanhado de fissuras linguais na face superior com profundidade de 2-3 mm. Na face lateral da cavidade oral foi possível comprovar ainda fácil descamação da camada mais superficial da mucosa jugal, sem sangramento e sem dor, à passagem do retrator lingual. Não foram identificadas alterações adicionais ao exame objetivo, nomedamente no que concerne a alterações cutâneo-mucosas ou adenomegalias.
Por um quadro equiparável ao atual, o utente tinha já procurado ajuda médica há cerca de dois anos, tendo à data sido medicado com nistatina oral por suspeita de candidíase oral, sem que o tratamento tenha surtido qualquer efeito no aspeto ou evolução das lesões, que foram diminuíndo progressivamente ao longo de mais de seis meses. À data tinha realizado estudo analítico com hemograma, cinética do ferro, vitamina B9, vitamina B12, estudo hormonal tiroideu, função hepática e renal, ionograma, glicemia em jejum e perfil lipídico - que apresentou de novo nesta consulta -, sem alterações significativas.
Devido ao aspeto característico das lesões, a história clínica compatível, o quadro anterior similar com exclusão de causas secundárias frequentes e antecedentes pessoais de patologia do espectro da ansiedade e perfil psicossomático foi feito diagnóstico presuntivo de glossite migratória benigna. Tranquilizou-se o utente quanto à benignidade dos achados e à sua possível cronicidade, sem conhecimento atual de qualquer risco ou complicação a longo prazo da mesma. Foi medicado com benzocaína tópica para uso de curto prazo em SOS para controlo das queixas de sensação de “queimadura” e parestesias na fase aguda.
Comentário
A glossite migratória benigna (GMB) constitui um dos mais comuns achados benignos, autolimitados e sem complicações associadas de alterações da mucosa oral na população geral, com estimativas de prevalência de até 3%.2-3 Não existe consenso quanto à aparente maior prevalência em mulheres apontadas por alguns estudos, mas não corroboradas de forma sistemática noutras investigações. A incidência e prevalência da GMB tende a reduzir com a idade, atingindo maioritariamente crianças e jovens adultos com idade inferior aos 30 anos.
A GMB associa-se também a pessoas com tendência para queixas psicossomáticas recorrentes5 e com patologia do foro da saúde mental - em especial perturbações do espectro da ansiedade. Tem sido também descrita na literatura em anos recentes a possível ligação entre a GMB e diversas doenças crónicas, (6 em especial com base fisiopatológica autoimune com forte componente de atopia, nomeadamente dermatite atópica, asma alérgica ou psoríase. A GMB é, aliás, uma das principais manifestações de inflamação crónica da mucosa jugal em doentes diagnosticados com psoríase, (7 reforçando a possível relação fisiopatológica entre estas duas entidades clínicas. Também os achados histológicos e imunopatológicos são muito similares entre peças de biópsia da mucosa jugal/língua de GMB e amostras biológicas de mucosa afetada por lesões psoriáticas. Recentemente têm sido descritos casos de provável indução de lesões de glossite migratória benigna em pessoas sob terapêuticas imunosupressoras, em especial fármacos biológicos como anticorpos monoclonais. (8-9
O tabagismo parece ser um fator protetor, possivelmente relacionado com a diminuição da produção macrocitária de IL-6, IL-1 e TNF alfa, reduzindo o ambiente inflamatório crónico na mucosa oral exposta diretamente ao fumo do tabaco. (10
A associação com fissuras linguais11 de profundidade variável é comum e poderá contribuir para uma parte muito significativa dos casos minoritários, efetuando um exame objetivo que analise a GMB sintomática, na medida em que favorece um quadro inflamatório agravado, com maior sensibilidade a agentes irritativos alimentares. Por último, há evidência duma possível transmissibilidade hereditária poligenética, que atribua uma maior probabilidade de desenvolver GMB em casos de múltiplos familiares afetados. (11
O diagnóstico da GMB é clínico e de exclusão, devendo ser avaliada profusamente a história clínica (com destaque para antecedentes pessoais e familiares), efetuado um exame objetivo que analise as características das lesões e exclusão de diagnósticos diferenciais - nomeadamente através de estudo analítico com hemograma (com cinética do ferro, vitaminas B9 e B12, de acordo com a história clínica), função tiroideia, hepática e renal, ionograma e VS.
Os casos sintomáticos de GMB são relativamente raros e podem ser tratados12 com anestésicos tópicos ou corticoterapia tópica de baixa potência na fase de exacerbação aguda com vista a conforto sintomático. As lesões assintomáticas ou paucissintomáticas sem impacto sobre atividades de vida diária e qualidade de vida não requerem tratamento. É essencial a tranquilização dos doentes quanto à benignidade desta condição clínica e à ausência de qualquer tipo de complicação a longo prazo. Deve, contudo, ser dada especial atenção a alterações cutâneas ou mucosas suspeitas de psoríase.