Introdução
A medicina moderna assenta cada vez mais na premissa de que a relação médico-doente constitui a chave para o desenvolvimento de um ambiente de confiança mútua entre médico e doente, alicerçando uma aliança terapêutica com impacto positivo no prognóstico.1-3 Através da empatia, da comunicação eficaz e de processo de capacitação e empoderamento do doente, respeitando os princípios da medicina centrada na pessoa, a relação médico-doente permite a prestação de um cuidado mais focado nas necessidades do doente, com maior satisfação de ambas as partes envolvidas. 4-6 Apesar de frequentemente descritos como opostos, os conceitos da medicina centrada na pessoa e da medicina baseada na evidência complementam-se, potenciando a autonomia da pessoa na consulta e privilegiando a tomada partilhada de decisões no âmbito da relação médico-doente. 7 Estudos realizados em Portugal concluem que os doentes consideram que os médicos são empáticos e tendem a valorizar a continuidade de cuidados, estabelecendo com eles boa relação, julgando-os conhecedores do seu histórico médico, pessoal e familiar. 6,8-9
Com a introdução, nos anos 70, do conceito de medicina centrada na pessoa, verificou-se uma mudança de paradigma, começando a preterir-se o modelo biomédico e paternalista em favor de uma visão mais holística do doente, que compreende a pessoa nas suas várias dimensões e a enquadra no contexto em que está inserida. 1,3,10-11 A medicina centrada na pessoa reconhece a importância da partilha de poder dentro da relação médico-doente, indo ao encontro da vontade dos doentes de assumirem um papel cada vez mais ativo na determinação do caráter dessa mesma relação. 1 Ao torná-los parte integrante do processo terapêutico fomenta a autonomia através da toma partilhada de decisões e capacita-os para a gestão da sua própria doença, responsabilizando-os também para a promoção da sua saúde. 6,10 Com o objetivo de avaliar a perceção dos doentes quanto à prática da medicina centrada na pessoa em consulta de medicina geral e familiar (MGF) em Portugal foi criado o Questionário da Medicina Centrada na Pessoa em Portugal (MCP-PT), que mais tarde foi adaptado para medir também a perspetiva do médico. 10,12 Este modelo pode ser praticado quer com pessoas que apresentam quadro ou quadros patológicos quer com aquelas que recorrem a médico sem doença, na perspetiva de prevenção ou apenas de medo de doença.
São múltiplos os estudos que comprovam as vantagens da profundidade da relação médico-doente. 1,6,10 Os doentes sentem que o médico se preocupa realmente com o seu bem-estar físico e mental, o que facilita a compreensão e abordagem da sua queixa principal, possibilitando a discussão de um maior número de problemas bem como de questões emocionais e psicológicas durante a consulta, diminuindo a duração e severidade dos sintomas e a ansiedade associada, para além de potenciar a adesão e a eficácia do tratamento. 2-4,13-16 Tem também benefícios para os médicos, uma vez que se associa a maior realização pessoal, satisfação com o trabalho, redução das queixas de negligência, por maior tolerância ao erro médico inadvertido e menor suscetibilidade a depressão e burnout.5,13,17 O próprio sistema de saúde lucra com esta relação, pois as consultas tornam-se mais eficientes e os doentes sentem-se mais seguros com os cuidados prestados, dispensando consultas e internamentos recorrentes e desnecessários, associados a uma medicina defensiva, o que permite uma melhor gestão de recursos e a diminuição dos custos dos cuidados de saúde. 1-3,10,18
Estas razões motivaram, inclusive, uma proposta para o reconhecimento da relação médico-doente como Património Cultural Imaterial da Humanidade pela Organização das Nações Unidas para Educação e Cultural (UNESCO). 19
Enquanto forma de relacionamento humano, a relação médico-doente é um processo dinâmico que integra e interliga as perspetivas do médico e do doente, que se influenciam mutuamente e são moldadas por aspetos da própria personalidade, experiências prévias, expectativas e receios, antecedentes socio-culturais e fatores externos aos próprios intervenientes. 3-5,11,20-21 No entanto, para além da dificuldade na medição da profundidade da relação médico-doente, intrínseca à sua natureza empírica e pessoal, os resultados de estudos prévios são díspares, não havendo acordo sobre se a autoavaliação dos médicos se correlaciona ou não com a perceção da dos doentes. 22 Apesar de terem sido encontradas associações positivas entre a avaliação do médico sobre a sua prestação e os resultados dos doentes, 17 são vários os estudos que defendem que a perspetiva do médico está sujeita a viéses, sendo insuficiente para prever a qualidade da relação médico-doente. 5,14,17-18,22 Ainda assim, pouco se sabe sobre as expetativas que os médicos têm em relação ao papel e comportamento dos doentes e em que grau a visão do médico sobre o doente, ou a pessoa que ele é, influencia a construção da relação médico-doente. 11
Com o propósito de avaliar a profundidade da relação médico-doente, Ridd e colaboradores desenvolveram a escala Patient-Doctor Depth-of-Relationship (PDDR), instrumento a ser preenchido pelo doente após consulta de MGF. 20
Ao ter em consideração características como a confiança e a compreensão procura avaliar se o doente se sente compreendido pelo médico enquanto pessoa. 20
Dado o impacto que a relação médico-doente apresenta para o sucesso terapêutico é importante observá-la também pela ótica do médico, através de uma autoavaliação retrospetiva que, para além de promover a consciencialização para a necessidade de ver o doente enquanto pessoa, pode ter implicações na educação médica, na organização dos cuidados de saúde e na aquisição de uma abordagem cada vez mais centrada na pessoa. 3-5,17 Como para o conhecimento da consulta em medicina centrada na pessoa, existem dois instrumentos de avaliação, um na ótica da pessoa na consulta e outro na ótica do médico; faz sentido que a escala PDDR tenha também a capacidade de medir o assunto segundo a perspetiva de ambos os intervenientes na consulta.
Com este trabalho pretendeu-se adaptar culturalmente e validar concorrentemente a escala PDDR, 20 disponibilizando um novo instrumento em língua portuguesa, permitindo aos médicos internos e especialistas em MGF a avaliação da perceção que têm sobre a relação e sua profundidade, na consulta que realizaram, contribuindo para melhorar a compreensão da relação dinâmica entre médico e doente no âmbito da MGF.
Métodos
Após obtenção de parecer de Comissão de Ética e do autor da escala realizou-se a tradução para o português europeu por três nativos portugueses fluentes em inglês. Adaptaram-se as questões para a visão do médico por um conjunto de peritos, três médicos especialistas em MGF, uma socióloga e uma professora de enfermagem. A escala resultante foi depois retrotraduzida para Inglês para conhecimento de adequação e fidelidade ao sentido do original da escala PDDR. 20 Para garantia de qualidade avaliou-se a correlação em aplicação teste e reteste, com pelo menos vinte minutos de intervalo, primeiro em autopreenchimento e depois por leitura pela investigadora que anotou as respostas, numa amostra de conveniência de quinze médicos internos e especialistas em MGF de três Unidades de Saúde Familiar (USF) da região Centro - USF Coimbra Sul, USF Rainha Santa Isabel e USF Araceti -, especificamente convidadas a participar no presente estudo.
Seguiu-se a validação concorrente com a escala de MCP-PT para o médico12 enviando, por correio eletrónico, a médicos internos e especialistas em MGF da região Centro convite com o link de acesso ao formulário com ambas as escalas, alojado na plataforma Google forms. Garantiu-se apenas uma resposta por pessoa, salvaguardou-se o anonimato dos respondentes, cuja participação neste estudo foi voluntária e só possível se fosse assinalada caixa específica que permitia a continuação do preenchimento. Solicitou-se aos médicos participantes resposta após a primeira consulta do dia, de iniciativa da pessoa na consulta ou de iniciativa do médico, em dias especificados no correio enviado. O objetivo do estudo era explicado no início do formulário.
Na fase de validação, o convite eletrónico a médicos internos e especialistas em MGF de unidades formativas da região Centro foi coordenado pela Direção do Internato de Medicina Geral e Familiar do Centro e com a colaboração do Grupo de Estudos em Medicina Centrada na Pessoa da Associação Portuguesa de Medicina Geral e Familiar. O questionário foi aplicado entre os dias 23/janeiro e 18/fevereiro de 2023, sendo objetivo atingir uma amostra mínima de oitenta respondentes, um mínimo de dez respostas por cada pergunta do questionário em validação - o PDDR.
A escala PDDR para o médico é composta por uma primeira questão, que visa avaliar se o doente atendido é seguido habitualmente pelo médico respondente (Não, Sim e Não tenho a certeza), e por oito afirmações, a serem classificadas em escala tipo Likert com cinco opções de resposta (Discordo, Não concordo nem discordo, Concordo parcialmente, Concordo muito e Concordo totalmente). A cada opção de resposta é atribuída uma pontuação, de 0 a 4, sendo a pontuação mínima de 0 pontos e a máxima de 32 pontos. Uma melhor relação médico-doente segundo o ponto de vista do médico traduzir-se-á numa pontuação mais elevada, considerando-se ser, segundo Merriel e colaboradores,2 abaixo do percentil 33 a relação médico-doente superficial, acima de 66 profunda e entre os percentis os percentis 33 e 66 moderada.
Para caracterização de contexto da amostra estudaram-se também as variáveis sexo, grupo etário (≤35 anos, 36 a 45 anos, 46 a 55 anos e ≥56 anos), posição na carreira (Interno de especialidade, Especialista e Não quer responder) e tipo de consulta (MGF de iniciativa do doente, MGF de iniciativa do médico).
A validação concorrente foi feita com a escala MCP-PT para o médico, constituída por nove perguntas a serem respondidas em escala tipo Likert com quatro opções de resposta, podendo ser obtida pontuação global numérica entre 9 e 36, sendo tanto melhor quanto mais elevada a pontuação. 12
Para efeitos de escrita do presenta artigo considerou-se o termo doente, mesmo que algumas consultas possam ter acontecido com pessoas sem doença.
Os dados recolhidos foram codificados e armazenados em base de dados protegida por palavra-passe e a serem guardados por um período de três anos.
Para o tratamento e análise estatística dos dados recolhidos utilizou-se a versão 27 do software IBM® SPSS® Statistics. Realizou-se estatística descritiva e às variáveis numéricas foram aplicados os testes de Shapiro-Wilk ou Kolmogorov-Smirnov com a correção de Lilliefors para verificação da sua normalidade. Utilizou-se estatística inferencial entre variáveis com recurso ao teste de t-student, à ANOVA e ao teste de Mann-Whitney U. Foi ainda realizada estatística correlacional entre escalas, usando o teste de Spearman.
Definiu-se para verificação de diferença significativa o valor de diferença probabilística de p<0,05 e consideraram-se aceitáveis valores de alfa de Cronbach superiores a 0,7. 23
Resultados
Para a adaptação cultural aplicou-se a escala PDDR para o médico a uma amostra de conveniência de n=15 médicos, 66,7% (n=10) do sexo feminino, 73,3% (n=11) com idade inferior ou igual a 45 anos e 60% (n=9) especialistas em MGF, tendo-se verificado agradabilidade com o layout, elevado grau de compreensibilidade das questões, facilidade de resposta e relato de boa capacidade de medir o pretendido. O tempo médio de preenchimento foi de 46,4± 9,9 segundos. Entra as duas aplicações verificou-se uma correlação muto forte e significativa, Spearman ρ=0,914, p<0,001.
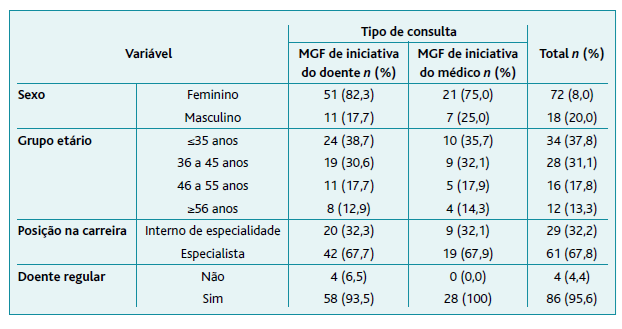
Na fase de validação responderam ao questionário para a validação concorrente 90 médicos, sendo 80% (n=72) mulheres, tendo 37,8% (n=34) idade igual ou inferior a 35 anos e sendo 67,8% (n=61) especialistas em MGF (Tabela 1). Das 90 consultas em estudo, 68,9% (n=62) foram de iniciativa do doente e 31,1% (n=28) de iniciativa do médico.
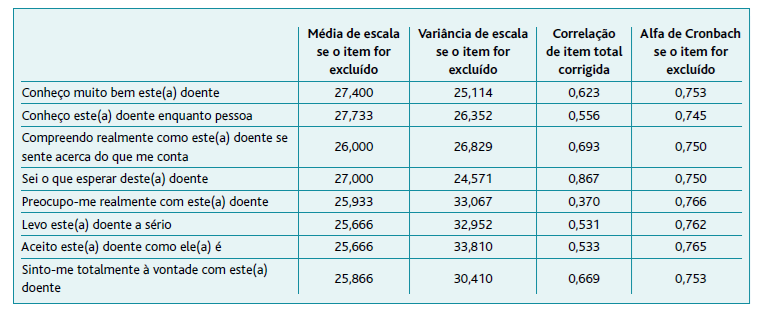
Analisou-se a confiabilidade da escala PDDR pelo coeficiente alfa de Cronbach, verificando-se α=0,781 global, todas as questões revelando α de Cronbach superior a 0,7 (Tabela 2). O coeficiente de correlação intraclasse foi de 0,781, intervalo de confiança de 95% [0,706; 0,843].
Realizou-se análise fatorial, obtendo-se com o teste de KMO p=0,476 e Bartlett p<0,001. A análise da variância total explicada, pela análise de componente principal, demonstrou que um componente representava 61,5% da variância total.
Pelo teste de Kolmogorov-Smirnov com correção de significância de Lilliefors verificou-se que a escala PDDR apresentava uma distribuição normal e que a escala MCP-PT não tinha normal distribuição, optando-se pela realização de testes não paramétricos para comparação.
A Tabela 3 revela os resultados das escalas PDDR e MCP-PT.
Tabela 3 Distribuição das respostas à Escala PDDR e à Escala MCP-PT para o médico
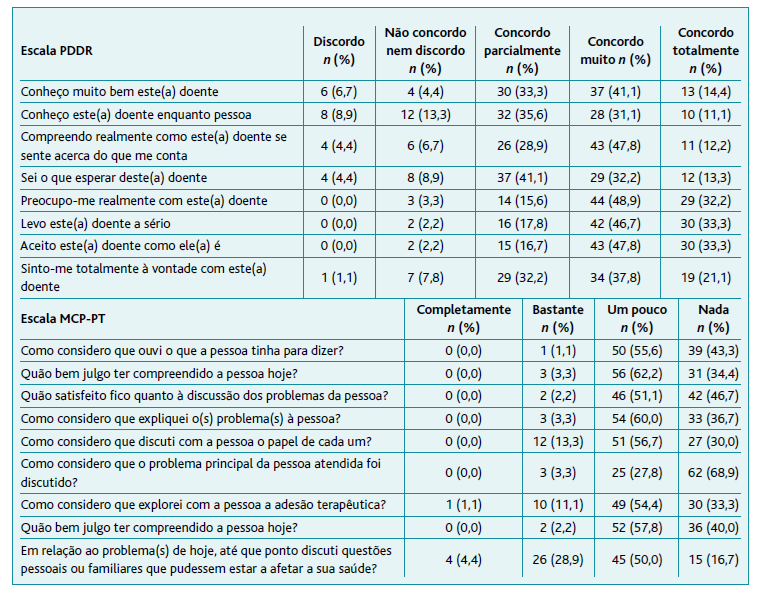
Escala MCP-PT: Itens 1, 3, 4, 5, 7 e 9: 1. Nada; 2. Um pouco; 3. Bem; 4. Completamente. Item 2: 1. Nada satisfeito; 2. Pouco satisfeito; 3. Satisfeito; 4. Muito satisfeito. Item 6: 1. Nada; 2. Satisfatório; 3. Bem; 4. Muito bem. Item 8: 1. Nada; 2. Pouco; 3. Bem; 4. Muito bem.
A pontuação média da escala PDDR foi de 21,8±5,5 pontos, a mediana de 22 pontos e a moda de 24 pontos, tendo-se registado um mínimo de cinco e um máximo de 32 pontos. Pela análise de percentis concluiu-se que 36,7% (n=33) estavam abaixo do percentil 33 (PDDR ≤20) e 42,2% (n=38) acima do percentil 66 (PDDR ≥24). Para a escala MCP-PT (α=0,835), cuja pontuação total pode variar entre nove e 36 pontos, a pontuação média foi de 29,7±3,51, a mediana de 30 pontos e a moda de 27 pontos, tendo o mínimo sido de 19 e o máximo de 36 pontos.
A correlação de Spearman, entre as pontuações das duas escalas, MCP-PT e PDDR, foi positiva moderada e significativa (ρ=0,458, p<0,001).
Não se observaram diferenças significativas por sexo, p=0,940, ou por tipo de consulta, p=0,796. Quanto ao grupo etário, pela ANOVA encontraram-se diferenças significativas entre as pontuações obtidas pelos médicos de diferentes faixas etárias, p=0,004. Testes post hoc usando Bonferroni para corrigir comparações múltiplas verificaram diferenças significativas entre o grupo com idade inferior ou igual a 35 anos e o grupo com idade entre 46 e 55 anos (p=0,021) e entre o grupo com idade inferior ou igual a 35 anos e o grupo com idade superior ou igual a 56 anos (p=0,015). Verificou-se ainda que a pontuação obtida por médicos internos foi significativamente diferente da pontuação obtida por médicos especialistas em MGF, p=0,011. Médicos que atenderam doentes que já seguiam regularmente também conseguiram pontuações significativamente diferentes das obtidas pelos médicos que não estavam a atender um doente habitual (p=0,018) (Tabela 4).
Tabela 4 Análise da pontuação da Escala PDDR de acordo com as variáveis
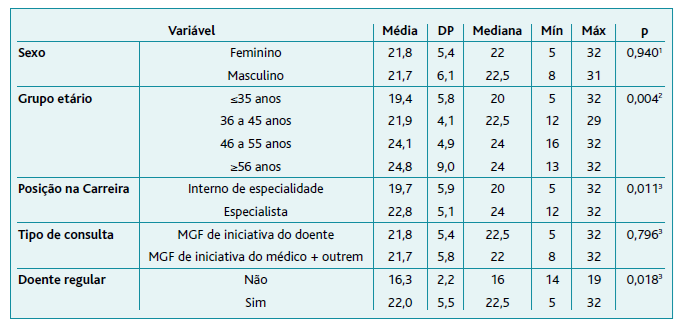
Legenda: 1 Teste t-student para amostras independentes; 2 ANOVA; 3 Teste de Mann-Whitney U; DP = Desvio-padrão; Máx = Máximo; MGF = Medicina geral e familiar; Mín = Mínimo, PDDR = Patient-Doctor Depth-of-Relationship.
Por tipo de PDDR, segundo a distribuição por percentis, observaram-se diferenças significativas para grupo etário (p=0,027) e doente da lista na consulta (p=0,010), observando-se valores mais elevados para médicos mais idosos e para pessoas da respetiva lista de utentes.
Discussão
Com a adoção de uma medicina cada vez mais centrada na pessoa e dada a evidência crescente sobre os seus múltiplos benefícios, a relação médico-doente tem ganho uma maior relevância na prática clínica. 1-3,6,10 Justifica-se, assim, a necessidade de realizar estudos que contribuam para a compreensão da dinâmica relacional entre médico e doente, de ambas as perspetivas, criando suporte científico que reforce a mais adequada formação em medicina centrada na pessoa e a implementação de medidas que visem a construção de uma relação médico-doente sólida.
Existem já em Portugal instrumentos devidamente adaptados e validados, 10,12 ou até criados especificamente para o efeito, 3 que possibilitam a análise de diversas áreas relacionadas com a medicina centrada na pessoa e a relação médico-doente. No entanto, faltava um que se debruçasse sobre o modo como o médico vê e compreende o doente e como tal impacta a profundidade da relação médico-doente estabelecida.
Assim, a adaptação cultural da escala PDDR20 e validação concorrente com a escala MCP-PT para o médico12 disponibiliza um instrumento em português europeu que, de uma forma rápida (tempo médio de preenchimento inferior a um minuto), permite a autoavaliação retrospetiva do desempenho do médico no âmbito da consulta de MGF.
A consistência interna (α=0,781), ligeiramente inferior ao originalmente descrito (α=0,895), 1-2 e para todas as questões superior a 0,7, bem como o ICC de 0,781, asseguram que todas as oito questões são necessárias. Assim, dada a consistência interna forte não se considerou necessária a exclusão de nenhum item. A comparação entre as aplicações por escrito e oralmente, com correlação muto forte e significativa (Spearman ρ=0,914, p<0,001) permitiu adaptação cultural, sendo o tempo médio de preenchimento de 46,4±9,9 segundos.
Na validação concorrente com a escala MCP-PT para o médico observou-se uma correlação positiva e moderada entre ambas as escalas (ρ=0,458, p<0,001), o que vem reforçar a lógica interligação entre uma abordagem centrada no doente e a profundidade da relação médico-doente. Tal facto pode significar sobreposição não completa entre o que ambas as escalas medem, sendo agora necessário perceber qual a dimensão primordial: a relação médico-doente como um atributo pessoal ou a MCP-PT como um atributo profissional.
Assumindo os percentis 33 e 67 como pontos de corte para a definição dos graus da relação médico-doente em superficial, moderada e profunda, 2 31,1% (n=28) dos médicos acreditam ter construído uma relação superficial com o doente (PDDR <27), 63,3% (n=57) uma moderada e 5,6% (n=5) uma relação profunda (PDDR=32).
Em termos de pontuação por pergunta, as questões 5 («Preocupo-me realmente com este(a) doente.»), 6 («Levo este(a) doente a sério.») e 7 («Aceito este(a) doente como ele(a) é.») foram aquelas em que mais vezes foram escolhidas as opções 4 («Concordo muito») e 5 («Concordo totalmente»). Estas três questões parecem refletir a dimensão mais empática da relação médico-doente, o que vem corroborar o estudo de 2021 desenvolvido por Simões e colaboradores, 6 que concluiu que os doentes em Portugal consideravam que os médicos tinham um bom grau de empatia.
Pelo contrário, as questões 2 («Conheço este(a) doente enquanto pessoa.») e 4 («Sei o que esperar deste(a) doente.») foram as que registaram mais baixas pontuações. Tendo em conta que são as mais relacionadas com a confiança e com a visão do doente enquanto pessoa, estes resultados sugerem que os médicos parecem compreender melhor os doentes no contexto da sua doença do que enquanto indivíduos. Segundo Berger, 1 a relação médico-doente pressupõe vulnerabilidade e confiança; no entanto, recentemente, He e colaboradores21 concluíram que são escassos os estudos sobre a confiança dos médicos, nomeadamente na sua dimensão cognitiva, o que reforça a necessidade da realização de mais trabalhos de investigação e sensibilização nesta área.
Contrariamente a outros estudos, nomeadamente ao da validação portuguesa da escala MCP-PT para o médico, 12 não se encontraram diferenças estatisticamente significativas entre os sexos masculino e feminino (p=0,940), o que sugere que médicos de ambos os sexos autoavaliam de forma semelhante o seu desempenho no contexto da relação médico-doente.
Foram encontradas diferenças significativas entre grupos etários (p=0,004) e entre posições na carreira (p=0,011), com médicos especialistas (pontuação média 22,8±5,1) a pontuar mais do que internos (pontuação média 19,7±5,9) e com pontuações médias crescentes com o avanço no grupo etário. Este facto pode, na verdade, ser o reflexo da prática de uma medicina mais impessoal e mecanicista pelas gerações mais jovens. 5 No entanto, é igualmente plausível que médicos mais velhos estejam não só mais cientes, pela sua experiência clínica, da importância da relação médico-doente como também que, pelo acompanhamento ao longo de vários anos das pessoas/doentes, percebam uma relação médico-doente mais profunda.
É, assim, possível perceber a importância na relação médico-doente o facto de o doente ser seguido regularmente (p=0,018) mais do que do tipo de consulta (p=0,796), o que vai ao encontro de outros estudos que evidenciam a relevância da continuidade de cuidados para a construção de uma relação que satisfaça médico e doente e, portanto, se associe a melhores resultados clínicos. 20 É paradigmático o caso das pontuações referentes a doentes que não eram habitualmente acompanhados pelo médico respondente, em que a pontuação média foi de 16,3±2,2 e a pontuação máxima registada foi de 19 em 32 pontos.
Uma das principais limitações deste estudo é o tamanho limitado da amostra (n=90) e o facto de apenas terem sido inquiridos médicos da região Centro onde, nos últimos anos, têm sido desenvolvidos diversos trabalhos que contribuem para a sensibilização da importância da temática da relação médico-doente. 3,6,10,12 No entanto, o tamanho da amostra é suficiente para validar os resultados obtidos. Mesmo assim, pode não ser possível extrapolar as conclusões para os médicos de todo o país, sendo necessários mais estudos.
Sendo este um questionário de preenchimento voluntário, é provável que médicos satisfeitos com a sua prestação na consulta se sentissem mais propensos a preencher o questionário. Da mesma forma, uma vez que este é um instrumento de autoavaliação, apesar de garantido o anonimato das respostas, é plausível uma tendência para a sobrevalorização do desempenho. A pontuação mais alta das questões 5, 6 e 7, relativas à preocupação, consideração e aceitação do doente, pode ter sido inflacionada, mesmo que inconscientemente, dado refletirem dimensões mais relacionadas com valores intrínsecos essenciais do médico enquanto indivíduo. No entanto, o viés foi sistemático.
Outra limitação a apontar prende-se com o facto de a autoavaliação do médico poder não refletir a opinião do doente sobre a profundidade da relação médico-doente e sobre a qualidade da consulta. 5,17-18 Para melhor entendimento desta dinâmica dever-se-á proceder a estudos comparativos entre a escala validada e a PDDR para o doente, com posterior correlação entre as pontuações atribuídas por doentes e médicos.
Apesar de um longo caminho ter sido já percorrido no que se refere à abordagem centrada no doente, sobra ainda muito por explorar, tendo sempre como meta a construção de uma medicina humanizada que assegure o melhor cuidado holístico aos doentes, não descurando o bem-estar dos seus profissionais. Sobressai, assim, a necessidade de serem realizados mais estudos, com amostras maiores e de diversas regiões, bem como de serem ampliados os campos de investigação dentro desta temática, por exemplo, aos estudantes do Mestrado Integrado em Medicina. Para além disso, dado que a importância da relação médico-doente é transversal a todas as especialidades, será interessante dinamizar também estudos nessas áreas, assim como a validação deste e de outros instrumentos fora da MGF.
Conclusão
Foi possível realizar a adaptação cultural da escala PDDR para o médico de MGF, que demonstrou ser um instrumento com boa consistência interna, fiável e válido, permitindo a análise da profundidade da relação médico-doente pela autoavaliação retrospetiva do desempenho do médico.
A relação médico-doente é, de facto, uma base essencial para uma boa prática clínica, pelo que é necessário proceder à realização de mais estudos que permitam compreender melhor a dinâmica entre médico e doente e fortalecer este instrumento.
Agradecimentos
A todos os médicos que responderam a este questionário, assim permitindo a realização do presente estudo.
Contributo dos autores
Conceptualização, BM, LMS e JAS; metodologia, BM, LMS e JAS; software, BM e LMS; validação, BM e LMS; análise formal, BM e LMS; investigação, BM, LMS e JAS; recursos, BM, LMS e JAS; curadoria de dados, BM, LMS e JAS; redação do draft original, BM, LMS e JAS; revisão, validação e edição do texto final, BM, LMS e JAS; visualização, BM, LMS e JAS; supervisão, LMS e JAS; administração do projeto, BM, LMS e JAS. Todos os autores reviram o texto e aprovaram-no. Nenhum conflito de interesses é declarável para este trabalho que é inédito e foi integralmente suportado pelos autores.