Introdução
Portugal é um dos países da Europa com maior índice de envelhecimento.1 Em 2050, o número de idosos deverá atingir o valor mais elevado de sempre. Em 2030, 24% das pessoas terão 65 ou mais anos. 2 Dos idosos portugueses, mais de 90% tem mais do que uma doença crónica, o que é designado de multimorbilidade. 3 De forma a diminuir o impacto destas doenças muitas vezes recorre-se à polifarmacoterapia. Esta é definida como a toma de cinco ou mais fármacos em simultâneo ou o uso de fármacos não indicados, ineficientes ou que levam a duplicação terapêutica. 4 Em 2018, 77% dos idosos seguidos nos cuidados de saúde primários em Portugal estavam sujeitos a polifarmacoterapia. 5 Para além da multimorbilidade, outros fatores podem contribuir para a polifarmacoterapia, como o seguimento por médicos de diversas especialidades, a presença de doenças mentais crónicas, a residência em instituições de cuidados a longo termo, a não atualização da ficha clínica e as prescrições realizadas de forma não presencial. 6 A polifarmacoterapia acarreta determinados riscos, como o consumo de medicamentos potencialmente inadequados, em que os malefícios da sua toma são superiores aos benefícios, existindo uma alternativa mais segura disponível. 7 Também pode haver prescrições potencialmente inapropriadas associadas à dosagem, duração ou por não estarem de acordo com as necessidades do doente. 3 Devido a alterações na farmacodinâmica e farmacocinética causadas pelo envelhecimento e à elevada quantidade de fármacos que consomem, os idosos têm maior probabilidade de ter interações medicamentosas, em especial se as prescrições não forem as mais adequadas, o que pode aumentar o risco de reações adversas, hospitalizações, morbilidade e mortalidade. 8 De entre as classes farmacológicas que mostraram causar efeitos adversos mais graves encontram-se os anticolinérgicos, benzodiazepinas, antipsicóticos e opioides. 9
Assim sendo, são necessárias estratégias para garantir que as pessoas estão medicadas de forma adequada. O seu objetivo é a redução de custos de saúde sociais e do doente e o aumento de ganhos de saúde, através da redução do risco de interações medicamentosas e melhor adesão terapêutica, também pelo reduzido uso de medicamentos potencialmente inapropriados e diminuição da mortalidade. 11-12 A desprescrição de fármacos é uma abordagem para gerir a polifarmacoterapia, que se define como o processo de paragem ou redução de medicamentos inapropriados, supervisionada por um profissional de saúde. 11 Como outras estratégias, a desprescrição tem os seus riscos, dos quais podem destacar-se síndromas de abstinência, retorno dos sintomas e alterações no metabolismo dos fármacos com que o doente continua a ser medicado. 9 Os internos de medicina geral e familiar (MGF), após a conclusão da sua formação específica, acompanharão os doentes sujeitos a polifarmacoterapia mais regularmente nos anos seguintes e acabarão por prescrever e gerir a toma da maior parte dos fármacos. Existem diversos estudos em Portugal sobre o tema de desprescrição de determinados fármacos ou usando certos modelos computacionais, mas nenhum a nível nacional nos últimos dez anos, em que a população alvo sejam os internos de MGF.
Assim, com este estudo pretende-se saber a perceção dos internos de MGF sobre a temática da desprescrição. Elaborou-se um questionário para estudo transversal, que pretende saber se o tema já foi discutido em alguma fase do seu percurso profissional, que conhecimentos possuem sobre desprescrição e quais as dificuldades, riscos e benefícios que consideram existir quando esta é mencionada, de modo a melhor informar, desenvolver e otimizar intervenções para a desprescrição.
Métodos
Desenho do estudo
Foi realizado um estudo transversal quali-quantitativo com três questões abertas, vinte e duas afirmações para classificar de acordo com uma escala de Likert de cinco pontos e cinco questões de escolha múltipla sobre o género, faixa etária, ano de internato e se a desprescrição foi um tópico discutido e em que fase do percurso profissional.
Amostra do estudo e recrutamento dos participantes
De forma a determinar o tamanho da amostra foram contactadas as coordenações de internato das zonas Norte, Centro, Lisboa e Vale do Tejo, Alentejo, Algarve, Madeira e Açores no sentido de aferir o número de internos da especialidade. Obteve-se um total de 1.332 internos de MGF, que inclui 428 da zona Centro, 745 da zona Norte, 62 do Algarve, 48 da Madeira e 49 dos Açores. Face à ausência de resposta, e considerando que as vagas da zona de Lisboa e Vale do Tejo são semelhantes às da zona Norte e as do Alentejo às do Algarve, pode-se estimar um total de 2.139 internos de MGF a nível nacional.
A amostra foi constituída por conveniência, sendo o seu valor-alvo de 241 para uma margem de erro de 5% e um intervalo de confiança de 90%.
O questionário foi enviado a todas as coordenações de internato de MGF de Portugal Continental e Regiões Autónomas e a todos os coordenadores do internato de MGF das mesmas zonas, que ajudaram na divulgação do questionário junto dos internos da especialidade a nível nacional, através dos respetivos correios eletrónicos com um Google Forms®. Os participantes cumpriam os critérios de inclusão desde que fossem internos de MGF entre o primeiro e o quarto ano a exercer em Portugal Continental, Madeira ou Açores, com domínio da língua portuguesa. Não foram definidos critérios de exclusão.
Recolha e análise de dados
A recolha de dados foi feita entre novembro/2022 e janeiro/2023, através de um questionário constituído por quatro partes: uma primeira parte com perguntas sobre características dos respondentes (género, idade, ano de formação); uma segunda parte constituída por duas perguntas sobre desprescrição, sendo que a primeira era de uma única opção e a segunda podia ter várias hipóteses de escolha; uma terceira parte, que consistia em 22 afirmações sobre dificuldades, benefícios e obstáculos à desprescrição para o médico classificar de acordo com o grau de concordância, segundo uma escala de Likert de 5 pontos (1 = Discordo totalmente; 2 = Discordo parcialmente; 3 = Neutro; 4 = Concordo parcialmente; 5 = Concordo totalmente). A última parte era constituída por três perguntas abertas, em que o médico tinha espaço para referir alguma barreira/dificuldade que não tivesse sido mencionada no questionário, formas através das quais a desprescrição poderia ser um tema a discutir em consultas e a importância que achavam que a temática teria no seu futuro como especialistas. As diferentes partes do questionário foram apresentadas na mesma página.
Antes do questionário encontrava-se um texto introdutório onde era explicado o objetivo do estudo e garantido o caráter voluntário e anónimo do questionário. O presente estudo teve parecer favorável da Comissão de Ética para a Saúde da Administração Regional de Saúde (ARS) do Centro.
Para a análise quantitativa descritiva dos dados utilizou-se os dados fornecidos pelo Google Forms®. Quanto aos dados qualitativos, um investigador codificou as respostas dos participantes, resumindo o seu conteúdo, que foram posteriormente agrupados, por análise de conteúdo. Não foi realizada nenhuma análise estatística para estes dados.
Resultados
Do número estimado de 2.139 internos de MGF, 106 completaram o questionário. O número de participantes representa aproximadamente 5% da totalidade de internos de MGF em Portugal.
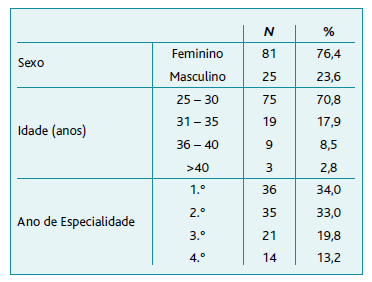
A Tabela 1 apresenta as características dos participantes, sendo que dos 106 elementos, 81 eram do sexo feminino (76,4%), 75 (70,8%) tinham entre 25 e 30 anos, 36 (34%) encontravam-se no 1.º ano da especialidade e 35 (33%) no 2.º ano.
Já tinham abordado o tema «Desprescrição» 95 participantes (89,6%), sendo que apenas 11 não o tinham (10,4%). Para 56 dos participantes (58,9%) ocorreu durante o curso de medicina, para 29 (30,5%) no internato geral/ano comum/formação geral e para 85 (89,5%) no internato da especialidade. Dois dos inquiridos (2,2%) selecionaram a opção «Outro», tendo discutido este tema em “formações que procuraram fazer sobre o tema” e na “prática médica privada”. Na pergunta sobre em que etapa discutiram o tema «Desprescrição», os inquiridos podiam selecionar mais do que uma opção.
Na segunda parte do questionário existiam 22 afirmações sobre desprescrição que foram classificadas de 1 a 5 (1 = Discordo totalmente; 2 = Discordo parcialmente; 3 = Neutro; 4 = Concordo parcialmente; 5 = Concordo totalmente). Na Tabela 2 encontram-se as afirmações do questionário por ordem decrescente de concordância, estando discriminadas as suas frequências e percentagens em cada ponto da escala de Likert.
Tabela 2 Afirmações do questionário por ordem decrescente de concordância, frequências e percentagens de cada ponto da escala de Likert
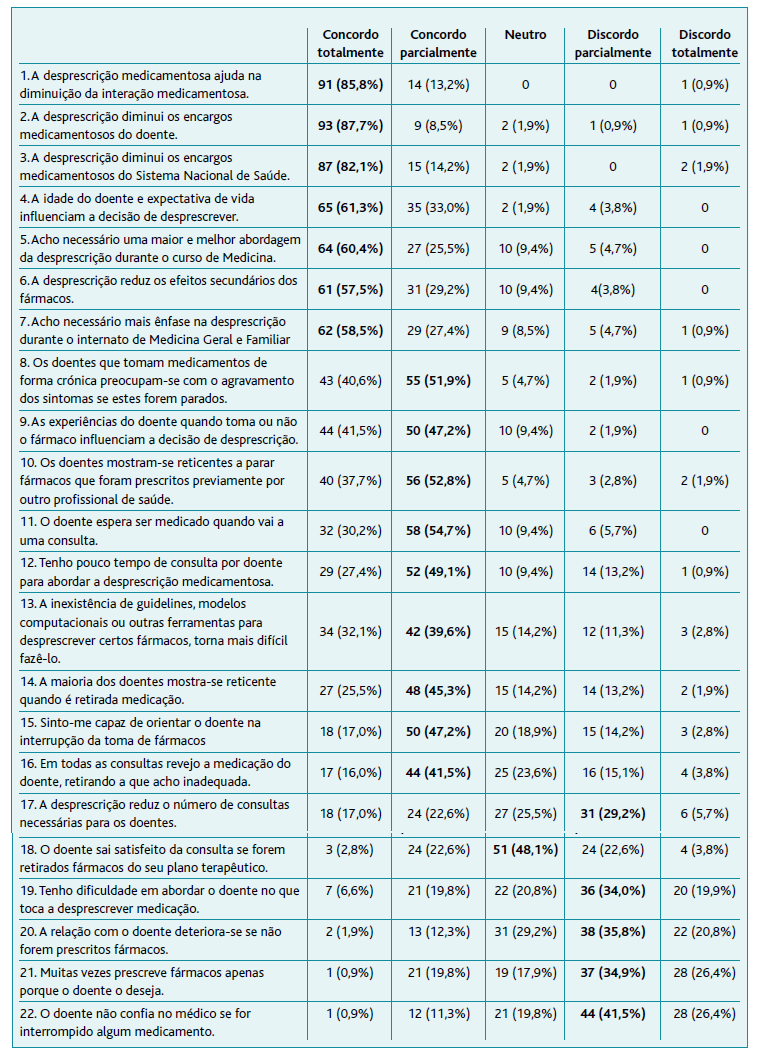
As 17 primeiras afirmações apresentam uma maior percentagem de concordância. Estas afirmações são referentes a temas como efeitos da desprescrição, fatores que influenciam a decisão de desprescrever, maior abordagem do tema nas diferentes etapas, expectativas e receios dos doentes, consultas (tempo necessário, revisão do plano terapêutico, orientação do tema, número de consultas) e impacto de ferramentas, guidelines ou modelos computacionais que auxiliem o processo. A maioria discorda com as últimas quatro afirmações, podendo não discordar totalmente. Estas relacionam-se com a relação médico-doente e o efeito da desprescrição nessa relação. A afirmação 18, que questiona sobre a satisfação do doente após ser retirado um fármaco, teve como opção mais escolhida aquela que não concorda nem discorda com o descrito.
Barreiras/dificuldades na desprescrição
A maior parte dos participantes não revelou nenhuma barreira/dificuldade que não tenha sido mencionada nas vinte e duas afirmações previamente mencionadas. Muitos reforçaram algumas dificuldades mencionadas, como: tempo de consulta insuficiente; falta de formação e ferramentas/não dominar o tema (especialmente no que se refere à relação risco/benefício nos idosos); literacia em saúde dos doentes, nomeadamente a sua reticência na paragem da toma de fármacos; seguimento e prescrições por diferentes médicos sem abordagem multidisciplinar sobre a gestão do doente (foi referido em específico a falta de informação sobre o início de certos medicamentos e a represcrição de medicamentos que tinham sido retirados) e a relação médico-doente.
Outras barreiras, mencionadas por uma minoria, incluem a inexistência de consulta própria de gestão do doente sujeito a polifarmacoterapia para se conseguir avaliar a necessidade de desprescrição, a influência dos familiares, especialmente se cuidadores, e a necessidade de mais estudos que demonstrem/quantifiquem o benefício da desprescrição.
Introdução do tema «Desprescrição» na consulta
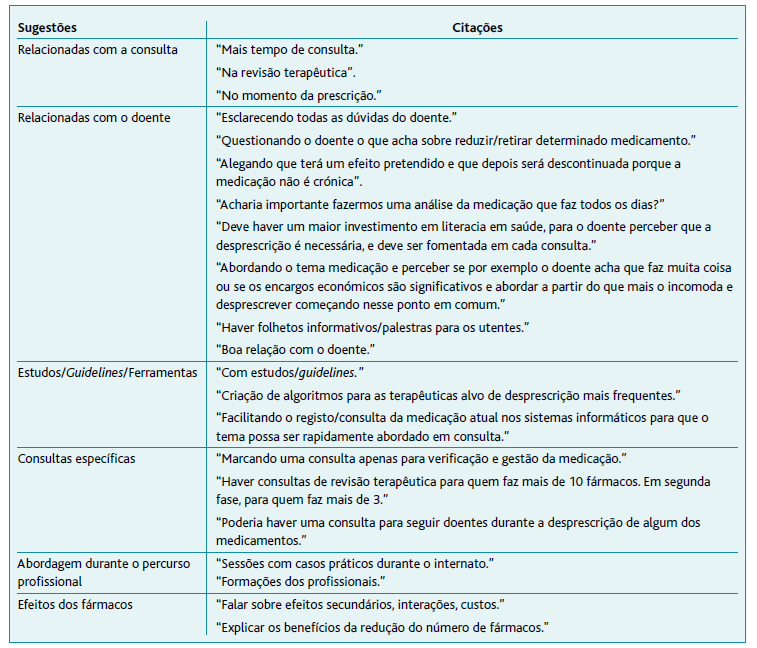
As sugestões dos respondentes sobre a introdução ao tema «desprescrição» na consulta passaram por combater muitas das dificuldades referidas. As formas mais mencionadas pelos internos incluem: o aumento do tempo de consulta, a existência de ferramentas/guidelines/estudos para auxílio e a revisão da terapêutica em todas as consultas. Relativamente a ferramentas são sugeridos sistemas informáticos que facilitem o registo e consulta da medicação atual. De forma a ultrapassar a dificuldade do não domínio do tema são também sugeridas “sessões com casos práticos durante o internato”.
Alguns internos também consideram importante a introdução de consultas específicas, por exemplo, para seguimento dos doentes durante a desprescrição de certos medicamentos ou consultas de revisão terapêutica para os doentes sujeitos a polifarmacoterapia.
Muitas respostas estão associadas à relação médico-doente, nomeadamente a explicação dos motivos e benefícios da desprescrição (diminuição dos efeitos secundários, interações, custos); a repetição e normalização do assunto nas consultas; a abordagem através da perspetiva do utente, tendo em conta os seus receios e dúvidas; a promoção da capacitação do doente para que seja este a introduzir o tema. Também foi sugerido o uso de folhetos informativos, palestras, aplicações ou formulários sobre desprescrição.
Outras sugestões incluem a prática da desprescrição por todos os médicos e não apenas pelas “gerações mais novas”, “análises sanguíneas” e “abordagem do tema quando é feita a prescrição”.
Algumas citações das respostas a esta perguntam encontram-se na Tabela 3.
Importância da desprescrição no futuro como especialista
Muitos dos inquiridos concordam que a desprescrição será muito importante no seu futuro como especialista para “melhorar os cuidados prestados aos utentes”. Acreditam que através da desprescrição é possível reduzir custos em saúde, efeitos adversos, interações medicamentosas, “realizar uma prevenção quaternária” e “melhorar a adesão à terapia e confiança do doente no médico”.
Uma minoria dá uma importância relativa à desprescrição ou acha que “não é aplicável”. Um dos candidatos considera que tem uma importância “mediana”, pois “não pode ser vista sem olhar à otimização terapêutica, estabelecendo objetivos realísticos para a abordagem do utente e apoiando a decisão nessas metas, partilhadas com o utente e mutuamente consentidas”.
Discussão
No presente estudo foram avaliados os conhecimentos e opiniões sobre desprescrição de uma amostra de internos de MGF em Portugal, nomeadamente se o tema foi discutido em alguma fase do percurso profissional, importância, dificuldades e barreiras e abordagem do tema com o doente.
Expectativas do doente
No que se refere à prescrição, a maior parte dos inquiridos concorda que o doente espera ser medicado quando vai a uma consulta, mas admite não prescrever fármacos apenas por essa razão. Esta atitude por parte dos médicos pode levar à diminuição da futilidade terapêutica.
Efeitos no número de consultas
Ao terem menos fármacos nos seus planos terapêuticos, teoricamente, o número de consultas poderia ser reduzido pois muitas interações e efeitos secundários não seriam problemas. Apesar disso, os utentes continuam a ter patologias que necessitam de vigilância e com a desprescrição possivelmente ainda mais, para além de novas queixas, prescrições e avaliação de exames complementares de diagnóstico.
Falta de tempo por consulta e formas de mitigar este obstáculo
A falta de tempo por consulta referida neste estudo e pela American Academy of Family Physicians pode levar os médicos a continuarem a prescrever a medicação habitual do doente, sem fazerem uma revisão terapêutica adequada que passa por inferir a indicação de cada medicamento. Pode ser uma justificação para que a percentagem de inquiridos a concordar que faz a revisão terapêutica em cada consulta não seja maior. Uma forma de ultrapassar esta barreira seria aumentar o tempo de consulta, o que nem sempre poderá resultar, pois outros assuntos importantes para o doente podem ocupar o tempo dedicado à revisão terapêutica. Outra sugestão mencionada pelos internos, e mais passível de obter resultados positivos apesar de logisticamente mais difícil, passa pela criação de consultas para o acompanhamento durante a desprescrição ou consultas específicas para a revisão terapêutica do doente sujeito a polifarmacoterapia. Sendo o médico de família a realizar esta consulta, o número deste tipo de consultas pode até aumentar se a desprescrição for mais adotada na prática clínica. Para além desse entrave era necessário estabelecer quais os critérios de inclusão dos utentes para aceder a esta consulta. A melhor hipótese poderá passar por conciliar a agenda do doente e do médico, onde deve estar incluída a desprescrição, com o tempo atribuído a cada consulta. E, tal como são marcadas consultas para reavaliação dos sintomas após início de terapêutica, o mesmo deverá ser feito quando é feita a desprescrição. Para ter espaço na agenda do médico poder-se-ia pensar em reduzir o número de doentes por cada médico.
Abordagem multidisciplinar
A inexistência de uma abordagem multidisciplinar relativamente à gestão terapêutica é uma barreira à desprescrição mencionada por muitos internos. Para tornar a desprescrição mais fácil seria importante melhorar os sistemas de comunicação entre os médicos de família e outros especialistas.
Literacia dos utentes sobre desprescrição
A baixa literacia em saúde dos doentes, nomeadamente sobre os efeitos benéficos e riscos dos fármacos, condiciona a desprescrição. Estes mostram-se reticentes à suspensão de fármacos, especialmente porque se preocupam com o agravamento dos sintomas ou porque os fármacos foram prescritos por outro profissional de saúde.
Uma forma de ultrapassar este obstáculo passa por capacitar o doente sobre a desprescrição, por exemplo, com folhetos ou fazendo uso de uma boa relação médico-doente, em que este último se sinta confortável a expor os seus receios e dúvidas. Ambas as sugestões têm como objetivo fazer com que o doente sinta que a paragem de certo medicamento é o que lhe traz maior ganho de saúde. Seria ainda interessante fazer mais estudos de desprescrição da perspetiva do doente, de forma a saber o seu verdadeiro conhecimento do tema, dúvidas, crenças e expectativas e comparar com estudos cuja população alvo são médicos.
Ferramentas de apoio inexistentes ou inadequadas
Tendo em conta a análise quantitativa, alguns médicos internos sentem-se capazes de orientar o doente na interrupção da toma de fármacos e outros não. Uma das grandes dificuldades detetada aquando da análise qualitativa, e com algum grau de concordância na análise quantitativa, passa pela falta de guidelines ou ferramentas que auxiliem nesse processo. Esta dificuldade poderá ser o motivo da insegurança de alguns internos na desprescrição.
Muitos negam dificuldades em abordar o doente no que toca à desprescrição. Apesar disso, entre as afirmações com maior grau de concordância encontram-se aquelas em é necessário uma melhor e maior abordagem da desprescrição durante o curso de medicina e durante o internato de MGF de modo a capacitar os médicos. Será importante o investimento em ferramentas comunicacionais, palestras, folhetos ou disponibilização de estudos sobre desprescrição e criação de guidelines de desprescrição para os fármacos mais comummente indevidamente prescritos para que os internos se sintam confiantes em introduzir o tema «desprescrição» e orientar o doente durante este processo.
Alguns internos referem, na pergunta aberta, a necessidade de mais estudos que demonstrem o benefício da desprescrição. Será importante a divulgação de mais estudos que abordem este tema, que mostrem claro benefício ou não inferioridade. Uma vez que 87,7% e 82,1%, respetivamente, concordam que os custos para o doente e para o Sistema Nacional de Saúde são reduzidos com a desprescrição, estudos que demonstram não inferioridade são suficientes para provar que desprescrever é mais eficiente do que não o fazer. Este benefício também é um dos encontrados pela American Academy of Family Physicians.
Num outro estudo, que pretendia saber as práticas de desprescrição, hábitos e atitudes de especialistas e internos de geriatria por toda a Europa, foram encontradas as mesmas barreiras mencionadas pela American Academy of Family Physicians, e outras também encontradas neste estudo, como a falta de guidelines ou ferramentas específicas e uma abordagem insuficiente da desprescrição durante o percurso profissional. 13
Como linhas futuras de investigação seria importante a realização de trabalhos sobre medicamentos potencialmente inapropriados em Portugal e continuar a monitorizar a sua prescrição. Outra possibilidade seria a aplicação das opiniões mencionadas no presente estudo para auxiliar na abordagem da desprescrição.
Pontos fortes e limitações
O questionário não foi validado formalmente, o que torna difícil a comparação com estudos atuais e futuros. Não foi adotada uma metodologia que permitisse a dupla ocultação, o que também constitui uma forte limitação do estudo. Este foi respondido de forma anónima e sem nenhum método identificativo da resposta. Deste modo, não se pode ter a certeza de que um indivíduo apenas submeteu uma vez o formulário, nem que as suas respostas foram a sua própria opinião e não apenas aquilo que é considerado socialmente mais aceite. Apesar de ter sido divulgado através do correio eletrónico da coordenação de internato, também não é possível garantir que apenas internos participaram. Uma vez que não se atingiu o tamanho amostral alvo não é possível generalizar os resultados para a população. Esta amostra poderia ter sido atingida, usando outros meios de difusão do formulário, através de redes sociais ou questionários em papel. O alargamento do prazo para a colheita de respostas poderia ter sido outra medida tomada. Foi usada uma amostra de conveniência, o que pode introduzir um viés de seleção. Para além disso, apesar das diversas tentativas de difusão do questionário, o número de respostas depende sempre do interesse do interno no seu preenchimento.
Até onde é possível saber, este estudo representa o primeiro estudo sobre desprescrição que envolve apenas o parecer dos médicos em formação. Sendo estes os médicos que representam muitas vezes o primeiro contacto dos doentes é importante saber as suas opiniões neste momento, pois a maioria destas poderá manter-se. Para além disso, tendo a noção das atitudes dos internos é possível identificar os pontos que devem ser melhorados para que a desprescrição seja mais usada na prática clínica e, consequentemente, obter um melhor tratamento dos doentes.
Conclusão
O presente estudo permitiu aferir as perspetivas dos internos relativamente à desprescrição: expectativas do doente, relacionamento médico-doente, dificuldades especialmente no que se refere ao tempo de consulta e de ferramentas/informação disponíveis, benefícios, fatores que influenciam a tomada de decisões e a necessidade de abordagem multidisciplinar. Através deste estudo é possível concluir que a desprescrição é algo considerado importante para os futuros médicos especialistas de MGF, porque o consideram benéfico para os doentes.
Os resultados obtidos sublinham a importância na adoção de estratégias para aumentar a desprescrição e diminuir a polifarmacoterapia inadequada. Por conseguinte, deve ser feito um investimento na formação dos médicos, mesmo durante o curso de medicina, e dos doentes para que melhore a literacia sobre este tema. Será igualmente importante a criação de sistemas que facilitem a comunicação entre profissionais de saúde para uma melhor gestão do plano terapêutico do doente. A elaboração de guidelines para a desprescrição de alguns medicamentos ou normas de abordagem e tratamento de diversas patologias que mencionem quando e como deve ser reduzida a intensidade terapêutica parecem ser também uma estratégia adequada.
Contributo dos autores
Conceptualização, MGA, IR e LM; metodologia, MGA, IR e LM; análise formal, MGA; investigação, MGA, IR, LM e PS; redação do draft original, MGA; revisão, validação e edição do texto final, MGA, IR, LM e PS; supervisão, IR, LM e PS. Todos os autores leram e concordaram com a versão final do manuscrito.