Introdução
A vigilância do estado de saúde de uma população é um dos pilares dos cuidados antecipatórios e preventivos. Assim sendo, a não utilização dos cuidados de saúde primários é uma problemática que deve ser estudada.
Um estudo publicado em 2013 avaliou o perfil do utente hiperfrequentador de um centro de saúde no distrito do Porto.1 O hiperfrequentador típico deste centro de saúde era um indivíduo do género feminino, na sexta década de vida, com baixa escolaridade, casado ou em união de facto, pertencente a uma família nuclear e geralmente com doença crónica.
Embora não haja um consenso nem uma definição bem estabelecida, vários estudos referem o limiar de três anos para um utente ser considerado como hipoutilizador, 2-4 algo que confere com o Bilhete de Identidade dos Indicadores dos Cuidados de Saúde Primários (BI-CSP) em Portugal, o qual inclui o indicador 006 que monitoriza a adesão às consultas pela taxa de utilização global de consultas médicas nos últimos três anos. 5 Até à data, não é do conhecimento dos autores nenhum estudo português publicado que tenha avaliado o perfil ou os motivos dos hipoutilizadores.
Existem poucos estudos que tenham explorado o perfil dos utentes hipoutilizadores e o seu estado de saúde. Existem dados que apontam para que este grupo de utentes não apresente uma condição de saúde preocupante; no entanto, essa não identificação de um problema poderá resultar da não utilização dos cuidados de saúde. 2,6-9 Isto poderá acarretar consequências a longo prazo, visto associar-se a uma menor participação em programas de rastreio, como é o caso dos rastreios concológicos (e.g., neoplasia da mama, colo do útero ou colorretal), rastreio da hipertensão arterial, dislipidemia e diabetes mellitus, com implicações para o tratamento e prognóstico destas doenças. 3,6 Um estudo constatou que a população hipoutilizadora era constituída por mulheres mais velhas; 6 contudo, a maioria dos estudos parece evidenciar que os homens jovens e solteiros, de estratos socioeconómicos mais baixos e com menos habilitações literárias, são os utentes mais típicos desta população. 4,10-12
Quanto ao estado de saúde, os estudos mostram que esta população tem um risco cardiovascular mais elevado do que os utilizadores regulares, nomeadamente face ao consumo de tabaco ou à presença de obesidade. 10,13 Uma investigação que comparou hipoutilizadores com utilizadores verificou que a prevalência de hipertensão arterial e doença arterial coronária era semelhante nos dois grupos. 4
Algumas das razões encontradas para a não utilização dos cuidados de saúde primários são: a mudança de morada; a consulta médica disponibilizada pelo local de trabalho; o medo de ser diagnosticado algum problema grave; a pouca confiança nos rastreios populacionais; terem melhor sensação de saúde; o reconhecimento por parte dos utentes que não têm hábitos saudáveis e não quererem mudá-los; as crenças e medos pessoais; a procura de aconselhamento com um farmacêutico; a preferência em consultar um especialista numa área específica em vez de um médico de medicina geral e familiar; uma relação médico-doente insatisfatória. 3,10-11,14-15
Além do prejuízo para a própria saúde, pela interrupção na continuidade dos cuidados que lhe são prestados, a população de hipoutilizadores, pela não comparência às consultas, é responsável por tempos de consulta perdidos, prejudicando o acesso de outros utentes aos cuidados de saúde primários e implicando gastos em saúde. 12,16-19
Os autores da presente investigação pretendem caracterizar o perfil sociodemográfico e clínico, bem como os motivos da não utilização da consulta médica presencial numa Unidade de Saúde Familiar na cidade do Porto - a Unidade de Saúde Familiar Arca D’Água (USF AA). Com um melhor diagnóstico das razões que levam ao abandono (ou talvez ausência de consumo) da consulta médica presencial pretende-se contribuir para a introdução de possíveis medidas corretoras no futuro. Estas concorrerão para uma maior eficiência dos cuidados de saúde primários, num ciclo de melhoria contínua da qualidade.
Métodos
Realizou-se um estudo observacional transversal e descritivo com uma componente analítica.
A população alvo de estudo foram todos os utentes com 18 anos ou mais, com médico de família atribuído na USF AA (sete médicos no total) e que não utilizaram a consulta médica presencial (programada ou não programada) pelo menos nos últimos três anos, ou seja, entre outubro/2019 e outubro/2022.
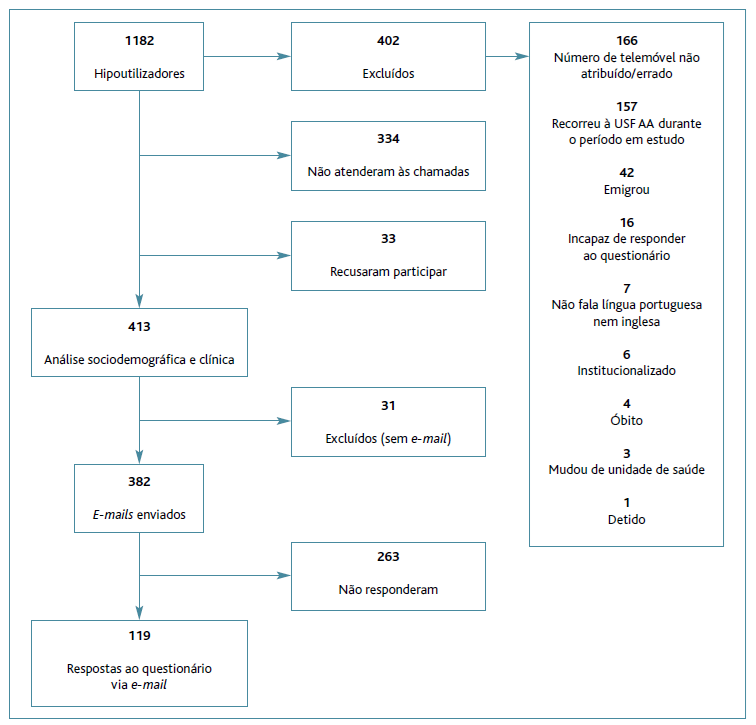
Foram excluídos utentes menores de 18 anos, óbitos, utentes incapazes de responder ao questionário aplicado, utentes cujo número de telefone não estava atribuído/estava errado, utentes que recusaram a participação, utentes institucionalizados, presidiários, utentes que não falavam língua portuguesa ou inglesa, utentes que mudaram de unidade de saúde durante o período em estudo, utentes emigrados, utentes que recorreram a consulta médica durante o período em estudo e utentes que nunca atenderam o telefone. Não foram contabilizadas as consultas não presenciais nem a consulta telefónica.
A recolha de dados foi efetuada entre novembro/2022 e março/2023 na USF AA.
Na primeira parte do estudo, a recolha de dados foi realizada tendo por base um questionário (Anexo) construído pelos investigadores que permitiu recolher informação relativa à idade, sexo, estado civil (solteiro/união de facto, casado, viúvo, divorciado/separado), escolaridade (<4 anos, 4.º ano, 6.º ano, 9.º ano, 11.º ano, 12.º ano, curso superior) e situação profissional (trabalhador no ativo, desempregado, reformado, trabalhador não ativo, estudante). Foi recolhida também informação relativa ao tipo de família (família nuclear, família alargada, família unitária, família monoparental, família reconstruída ou outras). Os utentes foram questionados também relativamente à existência de doença física ou psiquiátrica. Foram consideradas as doenças crónicas, físicas ou psicológicas, verbalizadas pelos utentes ou registadas no processo clínico eletrónico.
Na segunda parte do estudo foi aplicado, anonimamente e via e-mail, um segundo questionário criado pelos autores relativo aos possíveis motivos pelos quais os utentes não frequentam a consulta médica presencial da USF AA há mais de três anos.
Os utentes foram contactados telefonicamente pelos investigadores até um máximo de duas tentativas e, após explicação da finalidade do estudo, foram questionados relativamente à sua vontade de participar no mesmo. Depois da obtenção verbal do consentimento, os utentes foram solicitados a responder oralmente à primeira parte do questionário referido anteriormente. A todos os utentes que consentissem e fornecessem endereço eletrónico foi também enviado um formulário Google®, via e-mail, onde poderiam responder de forma anónima à segunda parte do estudo. Toda a informação foi registada na folha de recolha de dados. O questionário foi sujeito a um teste piloto.
Análise estatística
Após o período de recolha de dados efetuou-se a sua codificação e registo numa base de dados em Microsoft Office Excel 2019®, protegida por palavra-passe para garantia da confidencialidade dos dados.
Foram determinados resultados referentes à estatística descritiva relativamente ao perfil sociodemográfico e clínico dos hipoutilizadores, bem como dos motivos pelos quais não utilizam a consulta médica presencial da USF AA. Para comparação da presença de patologia por sexo nos hipoutilizadores foi determinada a estatística inferencial utilizando o teste qui-quadrado (Fisher’s Exact Test ou Continuity Correction, consoante o mais adequado). Para comparação da presença de patologia por idade foi determinada a estatística inferencial utilizando o teste Mann-Whitney.
A análise de dados foi feita utilizando o programa IBM® SPSS® Statistics, v. 26.
Considerações éticas
O protocolo foi aprovado pela Comissão de Ética da Administração Regional de Saúde do Norte (referência n.º CE/2022/88). Os utentes abordados apenas preencheram o questionário após o seu explícito consentimento verbal, tendo sido assegurada a total confidencialidade dos dados facultados.
Resultados
Perfil sociodemográfico e clínico da população
Da população inicial de 1.182 indivíduos que não utilizaram, pelo menos uma vez, a consulta médica presencial da USF AA nos últimos três anos, 334 não atenderam a chamada, 33 recusaram participar e 402 foram excluídos (Tabela 1). Foi caracterizado o perfil sociodemográfico e clínico de 413 hipoutilizadores (34,94%) e enviados 382 e-mails (32,31%) (31 dos utentes que aceitaram participar no estudo informaram não ter endereço eletrónico para envio do formulário) (Figura 1).
Tabela 1 Número de utentes excluídos do estudo em valor absoluto (n) e relativo (n=%) e respetivo motivo da exclusão
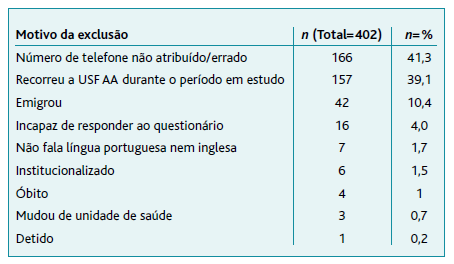
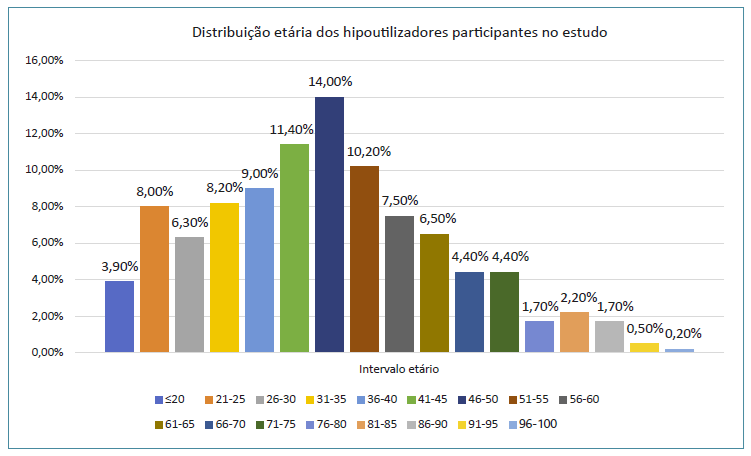
Figura 2 Distribuição etária dos 413 hipoutilizadores que aceitaram participar no estudo, em percentagem.
Duzentos e cinquenta e um (60,8%) indivíduos eram do género masculino. A média de idades foi de 47,3 anos (mulheres 51,8; homens 44,5), com uma idade mínima de 18 anos e máxima de 96 anos [± desvio-padrão(min-max) = 47,3±17,0(18-96)]. Na Figura 2 é possível observar a distribuição etária. A maioria dos hipoutilizadores tinha curso superior (59,8%) ou 12.º ano (21,5%). O número de utentes casados foi semelhante ao número de utentes solteiros/em união de facto, perfazendo um total de 85,2%; 294 (71,2%) são profissionalmente ativos e 64 (15,5%) reformados. Verificou-se ainda que 69% dos indivíduos faziam parte de uma família nuclear (Tabela 2).
Tabela 2 Características sociodemográficas e clínicas dos hipoutilizadores e quantificação absoluta (n) e relativa (n=%) das mesmas
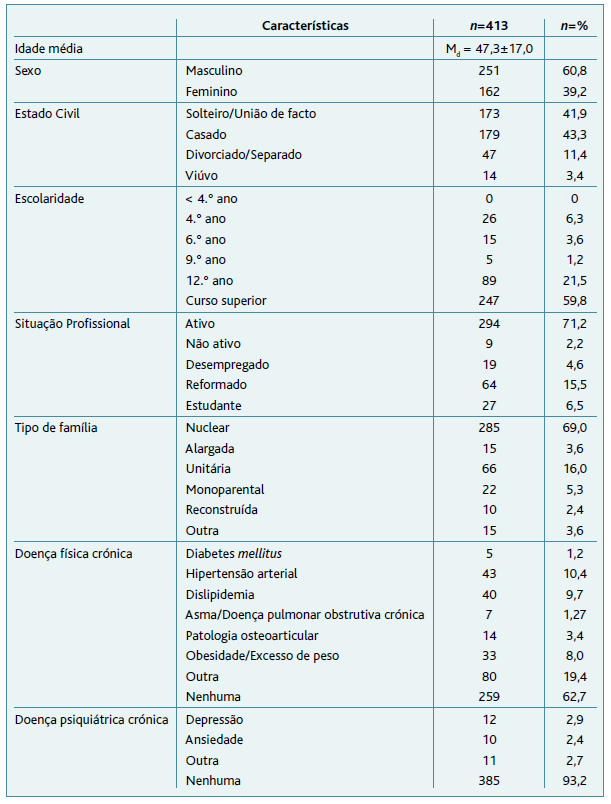
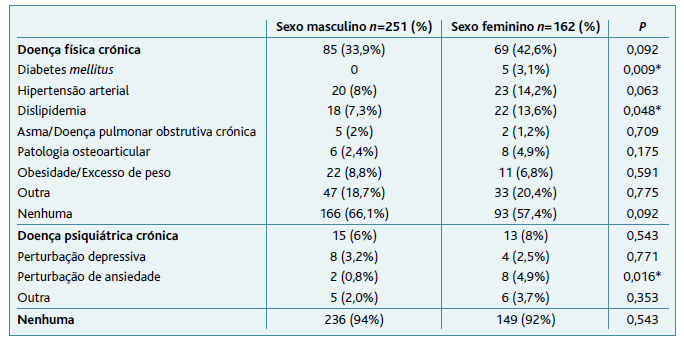
Trinta e sete por cento dos hipoutilizadores avaliados tinham patologia física crónica e 28% patologia psiquiátrica crónica. Os indivíduos com doença física crónica eram mais velhos (idade média: 56,4 anos±17,4 vs 42,0 anos±14,2; p<0,001), tal como os indivíduos com doença psiquiátrica crónica (idade média: 57,1±20,0 vs 46,6±16,6; p=0,004). Não se registaram diferenças significativas por género em relação à presença de doenças física ou psiquiátrica crónicas. Analisando por tipo de doença física verificou-se, no entanto, que uma maior proporção de mulheres tinha diabetes mellitus (p=0,009) e dislipidemia (p=0,048). Como na doença física, a doença psiquiátrica foi mais frequente nas mulheres do que nos homens, embora a diferença não seja estatisticamente significativa em nenhum dos casos. Verificou-se que a perturbação de ansiedade era significativamente superior nas mulheres (p=0,016) (Tabela 3).
Motivos para a não utilização da consulta médica nos últimos três anos
Dos 382 e-mails enviados obtiveram-se 119 respostas ao questionário (31,15% de taxa de resposta). No que diz respeito aos motivos da não utilização da consulta percebeu-se que os principais motivos, independentes uns dos outros, são: sensação de saúde (73,9%), ter seguimento em consulta por outra especialidade no setor público ou privado (48,7%), não considerar ter problemas de saúde importantes nos próximos três a cinco anos (40%), o seguimento regular/por rotina por um(a) médico(a) especialista em medicina geral e familiar no setor privado (36,1%), ter seguimento em consulta médica regular no local de trabalho (32%), insuficiente relação com o médico de família (28,5%), ser atendido por diferentes médicos em substituição do seu médico de família (17,6%) e mudança de residência (16,7%) (Tabela 4).
Tabela 4 Principais motivos para a não utilização da consulta médica da unidade de saúde familiar há mais de três anos
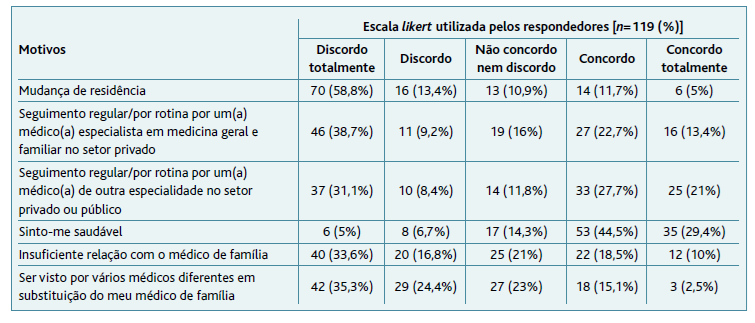
A maioria dos utentes não demonstra recear ser diagnosticado com alguma doença grave (91%) nem ter falta de confiança nos rastreios oncológicos ou serviços prestados pelas USFs (89% e 85%, respetivamente). Apenas uma minoria dos utentes (6%) se mostra descontente com o espaço físico/apresentação da unidade de saúde.
Vinte e nove participantes responderam na secção «Outros». Desses comentários, 16 confirmaram algum motivo de hipoutilização dos cuidados de saúde já mencionado nas perguntas do questionário. Quatro eram comentários simples relativos aos cuidados de saúde primários. Nove eram relativos à dificuldade em agendar consulta em tempo considerado útil pelo utente.
Discussão
Os resultados encontrados quanto ao sexo estão de acordo com a evidência anterior, 4,10-12 demonstrando que os homens são os principais hipoutilizadores (60,8%). No entanto, o estado civil destes hipoutilizadores divide-se, na sua maioria, entre casados (43,4%) e solteiros/em união de facto (41,9%) e a maioria concluiu pelo menos o 12.º ano de escolaridade (81,3%), ao contrário da maioria de indivíduos solteiros e com baixa escolaridade encontrada em estudos anteriores. Não obstante o referido anteriormente, é de referir o facto das mulheres serem uma população particularmente vulnerável, não só porque demonstraram mais patologia física e psiquiátrica crónica, com especial ênfase na dislipidemia e diabetes mellitus (importantes fatores de risco cardiovascular) e perturbação de ansiedade, mas também por serem a população com mais rastreios oncológicos a realizar na faixa etária em questão.
Os autores consideram que a hipoutilização da consulta médica da USF AA pode dever-se a uma menor noção de risco pessoal de doença e/ou uma maior literacia em saúde entre estes utentes, que acabam por gerir a sua doença (especialmente a aguda ligeira) de forma autónoma, sem necessidade de recorrer à USF, ou então a uma maior oportunidade/acesso para recorrer a consulta a título particular. No primeiro caso importa considerar que nem sempre uma maior noção de conhecimento em saúde corresponde a uma verdadeira maior literacia em saúde. Esta premissa gera maior inquietação quando se verifica que 74% dos utentes referiram a sensação de saúde como motivo para não recorrer a consulta médica e 40% não consideravam que pudessem ter problemas de saúde importantes nos próximos três a cinco anos. No segundo caso está de acordo com a constatação de que uma percentagem importante de utentes referiu ter seguimento em consulta médica de medicina geral e familiar ou outra especialidade, tanto no setor privado/público como no local de trabalho.
Apesar de não ser a maioria, cerca de um terço da população hipoutilizadora apresenta doença física ou psiquiátrica crónicas (37% e 28%, respetivamente), integrando esta, na sua maioria, utentes mais velhos. Verificou-se que 10% da população em estudo tinha hipertensão arterial diagnosticada e uma maior proporção de mulheres com diabetes mellitus, dislipidemia e perturbação de ansiedade, o que chama a atenção para a importância destes utentes recorrerem aos serviços médicos da USF AA, deixando o alerta para uma maior necessidade de intervenção junto desta população.
Destaque-se que 21,6% dos utentes excluídos do estudo tinham os contactos telefónicos desatualizados e 5,5% emigraram, questões a debater sobre a verdadeira necessidade destes utentes em manter o médico de família na USF AA; estas vagas poderiam ser preenchidas por outros utentes, provavelmente com maior necessidade de integrar a lista de um médico de família no Serviço Nacional de Saúde. Em linha com esta questão, verifica-se também que 17% dos utentes concordaram que a mudança de residência era um motivo para não utilizar os serviços médicos da USF. Este facto levou o grupo de estudo a questionar-se se o motivo para estes utentes manterem a sua inscrição ativa na USF AA se relaciona com a dificuldade em integrar listas de médicos de família em unidades de saúde mais próximas do seu local de residência.
Cerca de um terço dos utentes referiu uma relação insuficiente com o médico de família como motivo para não utilizar as consultas médicas da USF, o que demonstrou uma necessidade de investimento em sessões formativas de técnicas de comunicação e aprendizagem relacional pela equipa. Relativamente ao facto de 18% referir não pretender ser atendido por diferentes médicos em substituição do seu médico de família, esta representa uma lacuna difícil de colmatar em casos de ausências por doença ou por acumulação de cargos de gestão/coordenação/orientação de internos de formação especializada.
Na questão relativa à sensação de saúde, 12% dos utentes responderam «Discordo» ou «Discordo Totalmente», o que deixa os autores com dúvida se esta questão estaria bem formulada/explícita. Fica a dú-vida se o utente não se sente saudável ou se sentir-se saudável é um motivo para não utilizar a consulta na unidade.
Com o decorrer do estudo foi possível identificar algumas limitações. Não estando o termo «hipoutilizador» definido de uma forma clara e oficial, os autores podem ter incorrido num viés de seleção. No entanto, adotou-se a definição usada na evidência anterior e de acordo com o indicador 006 do BI-CSP em Portugal, que avalia a taxa de utilização global de consultas médicas nos últimos três anos.2-5 Um viés de resposta poderá estar presente em casos em que a doença física e psiquiátrica informada não corresponda ao estado de saúde real do utente, seja por desconhecimento seja por desvalorização da doença. Em relação à doença psiquiátrica pode haver mesmo algum estigma na sua declaração. Além disso, os utentes que não responderam ao questionário poderão ser diferentes/ter opiniões diferentes dos que responderam, questão desde logo notória na diferença verificada na distribuição etária dos utentes incluídos (Figura 2). Importa também salientar que no presente estudo foram analisados utentes hipoutilizadores de sete médicos de família de uma unidade, não se podendo extrapolar os resultados para a generalidade da população. É possível que exista efeito de confundimento, uma vez que pode ter ocorrido outro motivo temporário da não utilização, como, por exemplo, a instalação da pandemia por COVID-19 em 2020 que, por um lado, contribuiu para a diminuição da procura de consulta presencial por receio do utente, mas, por outro, aumentou os contactos médicos não presenciais devido ao seguimento dos utentes infetados na plataforma Trace-COVID.
O conhecimento das características sociodemográficas e patológicas dos hipoutilizadores, bem como a identificação dos motivos para a não utilização da consulta médica presencial da USF AA, contribuirá para uma melhor qualidade da intervenção junto desta população, bem como na melhoria das carências do serviço prestado.
Sendo a medicina preventiva um pilar fundamental do estado de saúde das populações, no futuro, seria pertinente um estudo que incluísse mais unidades de saúde para que existisse uma amostra representativa da população hipoutilizadora portuguesa.
Conclusão
O hipoutilizador típico da população estudada é um indivíduo do género masculino, no início da quinta década de vida, com curso superior, casado ou solteiro/em união de facto, profissionalmente ativo, que pertence a uma família nuclear, sem doença crónica/psiquiátrica.
Os principais motivos encontrados para a não utilização da consulta médica são: sensação de saúde, ter seguimento em consulta por outra especialidade no setor público ou privado, não considerar ter problemas de saúde importantes nos próximos três a cinco anos, ter seguimento regular por medicina geral e familiar no setor privado, ter seguimento em consulta médica regular no local de trabalho, uma insuficiente relação com o médico de família, ser atendido por diferentes médicos em substituição do seu médico de família e mudança de residência.
Contributo dos autores
Conceptualização, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; metodologia, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; investigação, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; recursos, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; redação do draft original, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; revisão, edição e validação do texto final, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; visualização, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; supervisão, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA; administração do projeto, TCF, MB, LFS, NMP, PFT, FM, GF, MM e MA.