Introdução
Sendo a cirurgia, sempre que possível, o tratamento standard para o sarcoma, a autogestão de sintomas decorrentes deste tratamento torna-se um foco fundamental para o controlo da doença e bem-estar da pessoa. Numa realidade de internamentos cada vez mais curtos, é prioritário a capacitação da pessoa para a autogestão da sua condição de saúde, durante a transição do ambiente hospitalar para o seu domicílio1,2. Desta forma, a gestão eficaz da dor pós-operatória, assim como a prevenção de complicações relacionada com a ferida cirúrgica, no período após alta hospitalar, são fundamentais para o tratamento e reabilitação do doente, prevenção de readmissões hospitalares e, de uma forma mais global, para a promoção de Qualidade de Vida Relacionada com a Saúde (QdVRS). Assim, o período de tempo decorrido entre a alta hospitalar e a primeira consulta pós-operatória representa uma oportunidade crucial para a deteção precoce de potenciais problemas, permitindo uma autogestão eficaz dos sintomas e evitando complicações e readmissões hospitalares4. Para alcançar eficácia na autogestão, é imperativo capacitar a pessoa, fornecendo-lhes informações detalhadas e orientações específicas sobre os cuidados necessários na resposta aos sintomas associados à cirurgia. Esse empoderamento deve incluir educação sobre o reconhecimento dos sintomas esperados durante o período pós-operatório, bem como sinais de alerta que possam indicar complicações ou necessidade de intervenção médica imediata. Portanto, a abordagem da autogestão dos sintomas após cirurgia não apenas promove a participação ativa do paciente no seu processo de recuperação, mas também se revela como uma estratégia eficaz para a promoção da segurança e qualidade dos cuidados, contribuindo para resultados clínicos mais favoráveis e uma melhor experiência do paciente no contexto hospitalar. Neste contexto, após a identificação de um conjunto de orientações terapêuticas de suporte à autogestão dos sintomas dor pós-operatória e cuidados a ter com a ferida cirúrgica na pessoa com doença oncológica submetida a cirurgia, no período após a alta hospitalar5, surge a necessidade de as operacionalizar em conteúdos passíveis de serem incluídos numa ferramenta de suporte à autogestão da pessoa com doença oncológica. Assim, o presente estudo visou consensualizar, com um grupo de peritos e através da técnica de Delphi, as orientações terapêuticas de suporte à autogestão da dor pós-operatória e dos sintomas relacionados com a ferida cirúrgica, no período pós-alta hospitalar de pessoas com sarcoma submetidas a cirurgia.
Enquadramento
A cirurgia é o tratamento eletivo na grande maioria de subtipos histológicos de sarcoma6-8. As técnicas cirúrgicas têm vindo a tornar-se menos invasivas, o que em associação a outro tipo de avanços científicos e tecnológicos, resulta em períodos de internamento cada vez mais curtos. No entanto, no período após a alta hospitalar, a pessoa com sarcoma e sua família são incumbidos de desempenhar um papel essencial na monitorização e gestão de sintomas associados ao tratamento cirúrgico. Neste sentido, é fundamental a sua capacitação na promoção da autogestão da doença e dos sintomas associados à cirurgia9,10. É reconhecido que o uso de novas tecnologias, nomeadamente de aplicativos informáticos, é uma mais-valia no processo de capacitação em saúde11, e um método eficaz para permitir esta gestão fora do contexto hospitalar. Um exemplo deste tipo de tecnologia é a app iGestSaúde. Esta insere-se num projeto cujo objetivo principal apoiar o processo de autogestão das pessoas com doença crónica, com recurso a aplicações informáticas móveis. Os objetivos incluem promover comportamentos de autocuidado e de adesão às indicações terapêuticas, gerir os sintomas ou complicações, privilegiando ainda a comunicação entre doentes e profissionais de saúde. O projeto conta já com um módulo focado no tratamento com quimioterapia12. A plataforma tem uma série de funcionalidades que ativam alertas para a toma da terapêutica prescrita e regista a administração de medicamentos, permite também o registo de sintomas e de parâmetros clínicos (ex. temperatura, peso) e integra ainda um conjunto de instrumentos específicos para avaliar e monitorizar os vários sintomas associados aos tratamentos de quimioterapia. A aplicação permite, ainda, o contacto com o profissional de saúde, nas situações em que o doente reporta algum sintoma ou dado considerado de “alerta máximo”12.
Com base nos resultados de um estudo anterior foi possível identificar as orientações terapêuticas de suporte à autogestão de sintomas associados à cirurgia oncológica5. Considerou-se poder colaborar com o projeto iGestSaúde na construção de um módulo destinado à pessoa com sarcoma submetida a cirurgia. E para dar início a essa tarefa procurou-se desenvolver as orientações terapêuticas relativas à dor pós-operatória e aos sintomas relacionados com a ferida cirúrgica, duas áreas importantes associadas ao tratamento cirúrgico.
Assim, o presente estudo visou consensualizar, com um grupo de peritos, as orientações terapêuticas de suporte à autogestão da dor pós-operatória e ferida cirúrgica, no período pós-alta de pessoas com sarcoma submetidas a cirurgia.
Metodologia
Este estudo de consensos fez-se com recurso à técnica de Delphi13,14. Com base num estudo de identificação de orientações terapêuticas de suporte à autogestão de sintomas associados à cirurgia oncológica5, procedeu-se à adaptação e organização das orientações terapêuticas para a autogestão da dor pós-operatória e dos sintomas associados à ferida cirúrgica, alinhadas com o projeto iGestSaúde. Para as duas áreas em estudo foram estabelecidos critérios de gravidade que permitiram a sua classificação em três níveis de alerta de sintomatologia, usando a simbologia de um semáforo (verde, amarelo e vermelho). No nível de alerta verde, o sintoma está presente, exigindo uma intervenção de autogestão pouco complexa, com orientações terapêuticas que assegurem a prevenção do agravamento do sintoma. O nível de alerta amarelo corresponde a uma intervenção focada no tratamento da sintomatologia. Neste nível, o sintoma está presente, sendo necessária uma intervenção mais específica, de forma a evitar não só o agravamento do mesmo, como também prevenir outras possíveis complicações. Nos níveis de alerta verde e amarelo pretende-se que a pessoa utilize as orientações terapêuticas fornecidas, com vista a uma melhor e mais adequada autogestão do sintoma. O nível de alerta vermelho corresponde a situações graves ou potencialmente graves, que exigem recorrer ao serviço de saúde e contactar com o médico e/ou enfermeiro, ou serviço de urgência. As medidas do nível de alerta vermelho não são consideradas de autogestão, pois requerem a presença de um profissional, assim, não fizeram parte da análise do grupo de peritos.
O estudo de Delphi decorreu entre março e julho de 2023. Foram estabelecidos critérios para a escolha do grupo de peritos, nomeadamente: ser enfermeiro com experiência profissional em oncologia e nos cuidados à pessoa com sarcoma; ter pelo menos dois anos de exercício profissional na área, ou de lecionação e/ou investigação na área da oncologia; e/ou fazer parte da equipa do projeto iGestSaúde. A amostra deste estudo foi constituída por oito enfermeiros, dos quais seis estavam a exercer funções num hospital especializado em doenças oncológicas, na Clínica da Pele, Tecidos Moles e Osso e possuíam uma longa experiência profissional na área do sarcoma e dois eram membros do projeto iGestSaúde. Tinham idades compreendidas entre os 30 e os 63 anos, quatro possuíam o curso de licenciatura em enfermagem, dois um curso de especialização numa área de enfermagem e os restantes doutoramento.
Foi solicitado aos peritos a opinião relativamente: aos critérios de diagnóstico para cada um dos sintomas, às orientações por nível de gravidade e à importância de cada uma das orientações terapêuticas referentes à dor pós-operatória e aos sintomas relacionados com a ferida cirúrgica.
Respeitaram-se todas as questões éticas inerentes à investigação clínica que envolva dados sensíveis em saúde. Os peritos escolheram se pretendiam receber a informação a analisar por via digital ou em papel e foram informados do objetivo e metodologia do estudo. Foi solicitado ao perito que manifestasse o seu grau de concordância com cada orientação terapêutica apresentada, tendo por base uma escala tipo Likert de cinco pontos, que variava entre “concordo totalmente” a “discordo totalmente”, com uma posição neutra (sem opinião). No final de cada orientação terapêutica, o perito dispunha de um espaço para fazer comentários e/ou sugestões.
No final da primeira ronda foi calculado o Índice de Validade de Conteúdo para cada unidade de análise (I-IVC) e analisados os comentários e/ou sugestões dos peritos15. Na segunda ronda foram enviadas as recomendações que não obtiveram um mínimo de 0,78 de I-IVC (78% de consenso) na primeira ronda, fundamentadas com a evidência científica disponível. Para além do cálculo do I-IVC, foi calculado o índice de validade global (S-IVC) seguido as recomendações de Yusoff (2019). Um índice de validade de conteúdo aceitável deve ser de no mínimo 0.78 para I-IVC e 0.80 para S-IVC embora preferencialmente, maior que 0.9015. No final da primeira ronda, os peritos foram novamente solicitados a realizar um novo parecer em relação aos itens que não obtiveram consenso, sendo possível manter ou modificar o seu parecer. Este processo deve-se repetir até se obter consenso total ou o investigador considerar terminar por falta de consenso13,14.
Resultados
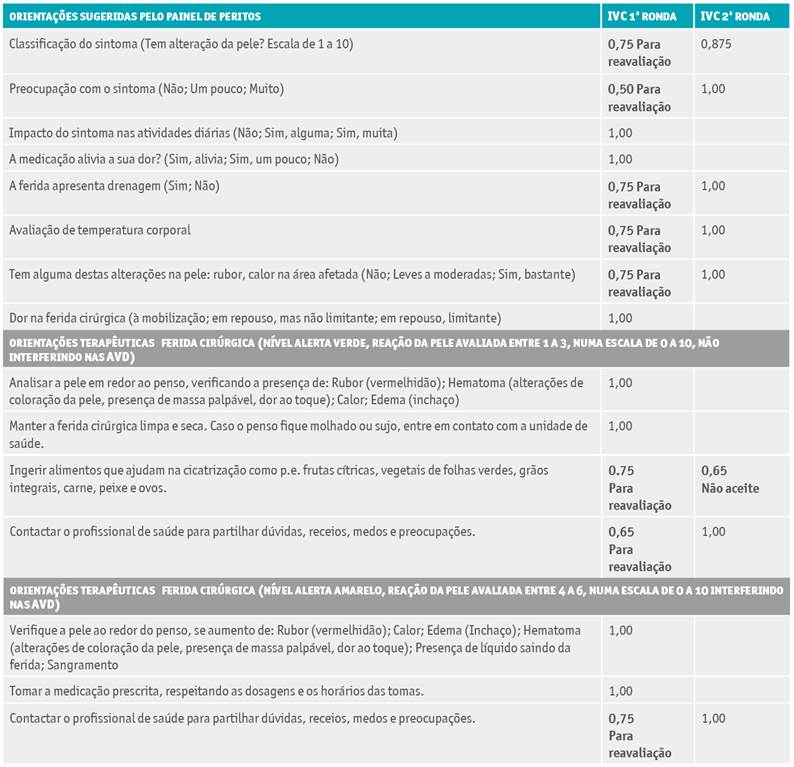
Na primeira ronda foram alcançados resultados que indicam uma grande concordância entre os especialistas para a maioria dos itens, conforme se pode observar na Tabela 1. As quatro orientações terapêuticas para o sintoma dor pós-operatória que não obtiveram consenso estão assinaladas na tabela 1. Para os sintomas relacionados com a ferida cirurgia, seis das 15 orientações terapêuticas não obtiveram consenso (assinaladas na Tabela 2).
Os resultados com as orientações que não obtiveram o consenso mínimo de 78% foram reenviados novamente ao grupo de peritos, com uma súmula da apresentação dos resultados da 1.ª ronda, para uma nova apreciação. De relembrar que os peritos foram instruídos que era possível na próxima ronda manter ou modificar o seu parecer sobre a informação em análise. Assim, na segunda ronda o grupo de peritos teve de se pronunciar sobre quatro orientações relativas à dor pós-operatória, e seis relacionadas com a ferida cirúrgica.
Na segunda ronda a maioria das orientações obtiveram consenso, apenas duas orientações relacionadas com a dor pós-operatória e uma com a ferida cirúrgica não tiveram acordo (Tabela 1 e 2). A justificação da exclusão, prendia-se com o facto de alguns peritos não terem uma opinião fundamentada sobre a relevância da intervenção (ou seja, escolheram a resposta sem opinião). As três orientações que não obtiveram consenso foram analisadas pelos autores para decisão de inclusão ou exclusão do instrumento final.
Tabela 1 Resultados das orientações terapêuticas submetidas ao grupo de peritos nas duas rondas para o sintoma dor pós-operatória.
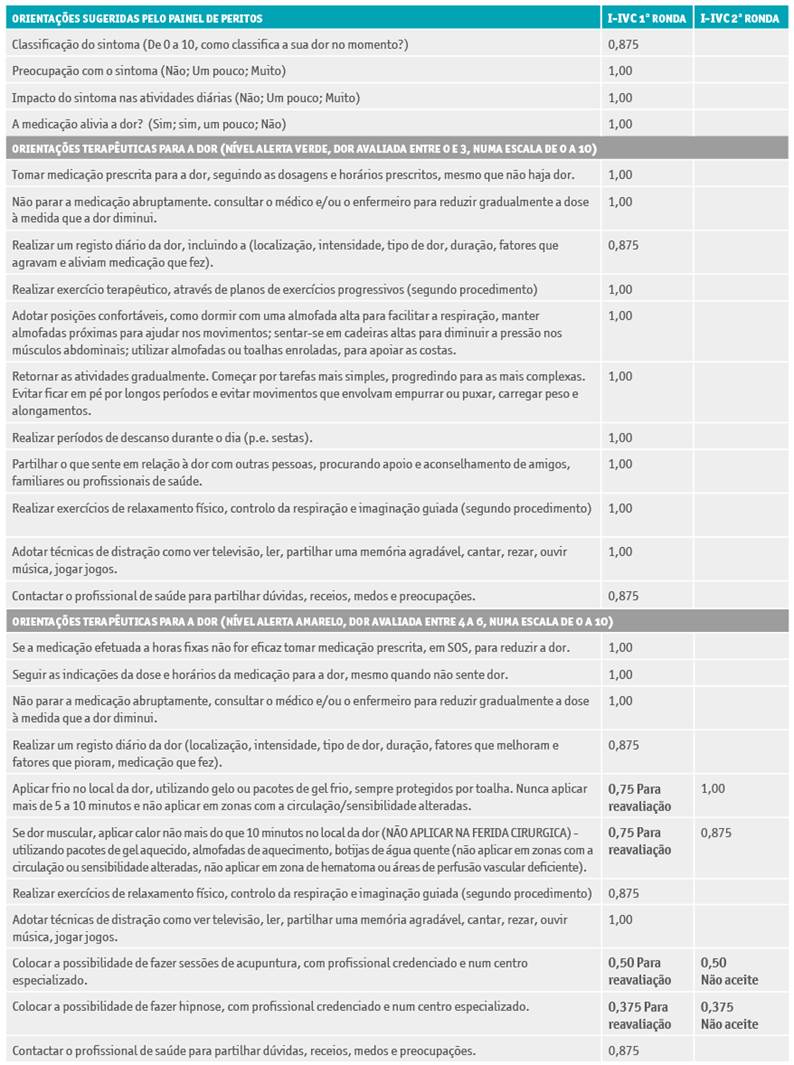
Tabela 2 Resultados das orientações terapêuticas submetidas ao grupo de peritos nas duas rondas para os sintomas relacionados com a ferida cirúrgica.
Os resultados globais de validade de conteúdo para a dor pós-operatória foi de 0,963 e de 0,991 para a ferida cirúrgica, demonstrando valores de elevado consenso entre as opiniões dos peritos relativamente às orientações propostas.
Discussão
O presente estudo visou chegar a uma versão de consenso sobre as orientações terapêuticas de suporte à autogestão da dor pós-operatória e cuidados com a ferida cirúrgica, para pessoas com sarcoma submetidas a cirurgia oncológica. Através do recurso à técnica de Delphi, foi possível sistematizar um conjunto de orientações que poderão ser integradas num novo módulo destinado a pessoas com sarcoma, no aplicativo iGestSaúde.
O facto de se realizar apenas duas rondas neste estudo sugere que a maioria dos peritos estão alinhados nas orientações de autogestão relativos aos sintomas estudados. A técnica de Delphi é uma técnica eficaz para criar consenso em grupos de especialistas. Como as reflexões de cada perito são realizados individualmente, ajuda a reduzir o viés de informação característico de outros métodos que usam a interação, sendo particularmente útil quando se trata de tomar decisões complexas. Também a técnica é projetada para minimizar a influência de fatores externos não relacionados ao tópico em discussão, ajudando a manter o foco na questão principal16.
A dor pós-operatória é o sintoma mais comum e que mais preocupa a pessoa que foi submetida a uma cirurgia. Se a dor pós-operatória não for controlada compromete o bem-estar e pode levar ao desenvolvimento de dor crónica17,18. As orientações terapêuticas propostas para este sintoma obtiveram percentagens de consenso elevadas entre o painel de peritos, logo na primeira ronda. As orientações terapêuticas "aplicação de calor" e "aplicação de frio" apenas obtiveram consenso na segunda ronda. Estas orientações terapêuticas reportam-se a técnicas com indicações particulares, sendo necessário um conhecimento específico para avaliar se a situação é mais adequada à aplicação de calor ou de frio.
Entre as duas rondas, as orientações terapêuticas relativas à utilização da acupunctura e hipnose mantiveram valores percentuais de concordância, dado que a maioria dos peritos selecionaram sempre o item “sem opinião”. Com base nestes resultados, conclui-se que não seria pertinente efetuar nova ronda, com o objetivo de obter consenso, uma vez que não houve qualquer diferença no índice de concordância relativamente a este assunto.
A evidência sugere o uso de uma abordagem multimodal na gestão da dor pós-operatória, com terapias farmacológicas combinadas com estratégias não farmacológicas. A analgesia multimodal, definida como o uso de uma variedade de medicação analgésica, que visam diferentes mecanismos de ação no SNC e periférico, pode ser combinada com intervenções não farmacológicas, potenciando o alívio da dor17,19,20. Diferentes combinações podem ser aplicadas dependendo do tipo de cirurgia, fatores clínicos individuais ou das preferências da pessoa21.
Nas orientações da American Pain Society22, sobre a gestão da dor pós-operatória, não existe uma recomendação clara sobre modalidades de intervenção físicas, como por exemplo a acupunctura, na qualidade de terapia adjuvante a outros tratamentos da dor pós-operatória, por falta de evidência. Embora estas terapias sejam geralmente consideradas seguras, a evidência sobre a sua eficácia enquanto terapias adjuvantes de um sistema multimodal para a gestão da dor pós-operatória não tem tido grande consistência23.
Relativamente à hipnose, também não há grande evidência científica, fazendo com que a sua recomendação seja pouco ponderada17. A par deste facto e talvez por não usarem estas técnicas no seu dia-a-dia, os peritos não reconheceram estas orientações como essenciais.
Relativamente às orientações terapêuticas de suporte à autogestão da ferida cirúrgica também se obtiveram percentagens de consenso elevadas entre o painel de peritos logo na primeira ronda. Aspetos relacionados com a monitorização da ferida cirúrgica foram integrados na segunda ronda, com exceção de uma relacionada com a ingestão de determinados nutrientes.
Relativamente à orientação que não obteve consenso, mais especificamente em relação à a ingestão de alimentos que favorecem o processo cicatricial, embora exista evidência que a suporta24, os peritos divergiram dando respostas entre” concordo plenamente” e “sem opinião”. A evidência demonstra que a formação de novos tecidos e a melhoria da cicatrização são processos intrinsecamente ligados à ingestão adequada de nutrientes. A nutrição exerce influência em todas as fases do processo de cicatrização, desempenhando um papel fundamental23. Uma terapia nutricional apropriada contribui para a eficácia do sistema imunológico, reduzindo o risco de infeção25. Portanto, a adequada nutrição desempenha um papel vital na otimização do processo de cicatrização e na prevenção de complicações associadas. Uma vez que a evidência suporta esta orientação e nenhum perito apresentou respostas do tipo “discordo”, decidiu-se manter esta orientação terapêutica.
Em suma, este estudo de Delphi, que procurou consensualizar orientações terapêuticas junto de peritos na área de enfermagem que prestam cuidados à pessoa com sarcoma, oferece diretrizes a integrar nos cuidados a prestar a estes dentes quando submetidos a cirurgia, atendendo às suas necessidades específicas durante todo o processo de tratamento, incluindo os períodos fora do contexto hospitalar. Na pessoa com sarcoma submetida a cirurgia, essa necessidade pode ser ainda mais acentuada, dada a complexidade dos procedimentos normalmente instituídos e do seu impacto negativo na qualidade de vida, no período pós-operatório6,7. Além disso, parece destacar-se uma necessidade de desenvolver mais pesquisa nesta área no sentido de estudar a efetividade das orientações terapêuticas especificamente adaptadas às necessidades pós-cirúrgicas destes doentes.
Conclusão
A aplicação da técnica Delphi revelou-se útil na obtenção de consenso em relação às orientações terapêuticas propostas, viabilizando a análise destas no contexto dos sintomas em estudo. Verificou-se a validação da maioria das orientações propostas. No entanto, é importante destacar que as orientações terapêuticas, especialmente aquelas relacionadas às terapias integrativas e complementares, carecem ainda de evidências mais robustas para garantir uma eficaz gestão dos sintomas durante o período pós-operatório, exigindo assim uma atenção especial e a realização de estudos adicionais para fortalecer a base de evidências nessas áreas específicas.















