Introdução
O sofrimento do doente em fim de vida constitui uma parte íntima e indivisível do “Eu”, já que se relaciona com o seu todo1,2. Exige-se, assim, aos profissionais de saúde, nomeadamente aos enfermeiros, intervenções focadas na multidimensionalidade do doente3,4. A OMS (2022)5 define cuidados paliativos (CP) como cuidados ativos, centrados no doente, com o objetivo de aliviar o sofrimento, nas dimensões física, psicológica, social e espiritual.
É fundamental explorar o conceito de sofrimento. Este é descrito de forma simples e objetiva, considerando-se como tudo o que o doente perceciona como tal6. Define-se ainda a dor total, que ultrapassa a dor física, envolvendo a dor emocional, dor espiritual e dor social6.
O sofrimento é, deste modo, mais abrangente do que a dor, sendo influenciado por diversos fatores e dimensões, o que o torna global4,7 - 9. É então possível que o doente com dor não se encontre a sofrer, se aceitar a sua condição, aprendendo a reforçar o seu sentido da vida10.
Assim, de modo lato, o sofrimento pode considerar-se um estado de aflição severa, uma ameaça à integridade da pessoa e com os contextos que a afetam, envolvendo as emoções e tendo efeitos nas suas relações pessoais e no seu corpo, exigindo consciência de si, que emerge do funcionamento holístico do ser humano1,11. A pessoa pode também sofrer mesmo sem sentir essa ameaça à integridade física12.
Segundo outra perspetiva o sofrimento não representa algo em si, mas sim a ausência desse algo, tal como a escuridão representa a ausência da luz13. E esse algo que se encontra ausente ou limitado na pessoa que sofre, é a habilidade de se expressar fisicamente, psicologicamente, socialmente ou existencialmente. O sofrimento seria entendido como a perda, limitação ou distorção de uma dimensão particular da atividade de cada um.
O sofrimento pode, ainda, ser categorizado em somático e em não somático, apesar de não existir uma definição clara sobre o que constitui sofrimento não somático, dada a sua caracterização diversa1.
Quando se aborda o conceito de sofrimento, destacam-se algumas dimensões, nomeadamente o sofrimento físico, o sofrimento psicológico, o sofrimento socio-relacional e o sofrimento existencial4,14-17. O sofrimento espiritual também é descrito por alguns autores, como uma dimensão individual e de relevância4,16,18-20.
Para além disso, o sofrimento não consiste apenas na dor física ou na dor mental, mas no declínio, ou até na destruição da capacidade de agir, na potência vivenciada como uma ameaça à integridade do eu21.
Efetivamente, o sofrimento experienciado pelo doente em fim de vida atinge a sua integralidade e pode ser variável4,22, encontrando-se sujeito à influência da compreensão dos padrões e valores culturais, crenças e significâncias, pois este é vivido por pessoas e não apenas pelos seus corpos23, é de cada ser humano e de mais ninguém24.
No contexto de CP, o sofrimento agravado pela progressão da doença pode levar ao sentimento de abandono enquanto pessoa, conduzindo-a a retirar-se de si própria e a desistir de viver25. Isso contribui para o esgotamento dos recursos pessoais e psicossociais que permitiam enfrentar o processo que o originou, resultando numa situação indefesa, de solidão afetiva e de debilidade e vazio emocional4.
Quando existe uma doença crónica, progressiva e terminal, o sofrimento assola o doente e a família, pois ao perder autonomia, sentem que são um fardo para os seus familiares e, por sua vez, estes sentem-se impotentes e por vezes incapazes de enfrentar a degradação do estado de saúde do seu ente querido7.
O sofrimento pode, assim, ser devastador, sendo necessária a ajuda da família e da equipa multidisciplinar, mas também a mobilização de recursos internos para gerir o sofrimento. Tudo isso deve culminar na aceitação, adaptação e re(encontro) de um sentido para a doença, para o sofrimento e para a vida25.
Face às modalidades do sofrimento, existem variadas respostas vivenciais à situação de doença ou sua reincidência, que podem evocar-se sob a forma de desespero existencial. Este agrega reações vivenciais de relevo, nomeadamente o sentimento de desmoralização (com duas variáveis: o desânimo e o desapego), a incerteza, o medo e o terror7.
Deste modo, para permitir uma avaliação e intervenção holística do doente é fundamental compreender a perceção do seu sofrimento em CP3.
Dada a amplitude do que pode ser considerado sofrimento, elegeu-se a realização de uma scoping review, seguindo as orientações preconizadas pelo Joanna Briggs Institute (JBI)26, com o objetivo de mapear a literatura acerca do sofrimento do doente em CP, por meio da análise de estudos primários que abordem a perceção de sofrimento do doente, apresentando os dados identificados e o modo como estes foram apurados.
Método
Optou-se pela realização de uma scoping review, já que esta estratégia permite mapear conceitos chave que sustentam uma área de pesquisa, bem como esclarecer as definições de trabalho ou os limites conceptuais de um tópico. Pode ainda ser usada de modo independente para examinar áreas amplas, para identificar falhas na evidência, clarificar conceitos e para reportar os tipos de evidência que baseiam a prática numa área específica26,27.
Com base na estratégia PCC (População, Conceito e Contexto), proposta pelo JBI26,28, construímos a questão de partida: Como o doente em CP perceciona o seu sofrimento?”. Sendo a População - doentes com necessidade de CP, com idade igual ou superior a 18 anos; Conceito - Sofrimento; Contexto - Cuidados Paliativos.
Selecionamos como fontes estudos quantitativos, qualitativos e de design misto, disponíveis em texto completo, em português, inglês e espanhol. Foi considerado como horizonte temporal, para inclusão na presente scoping review, estudos publicados entre 01 de janeiro de 2017 e 12 de outubro de 2022, inclusive, pelo interesse em apenas se mapear a evidência mais recente. Cartas ao editor, cartazes, resumos de conferências e protocolos de revisão não foram incluídos, dado cederem pouca informação para este estudo de revisão. Os estudos identificados foram exportados para o gestor de referências EndNote.
Não foi efetuada avaliação da qualidade metodológica dos estudos incluídos dado que a scoping review apenas pretende mapear a evidência científica existente acerca da temática28.
Estratégia de Pesquisa
A pesquisa foi realizada de 11 de setembro a 12 de outubro de 2022, tendo sido utilizada uma estratégia de pesquisa de três etapas26. Como primeiro passo foi realizada uma busca inicial na plataforma EBSCO, nas bases de dados CINAHL, Pubmed e ISI Web of Knowledge (Web of Science), por opção dos autores, que facilitou a identificação dos termos mais utilizados no título e no resumo dos artigos, assim como os termos de indexação, Medical Subject Headings (MeSH) e Descritores em Ciências da Saúde (DeCS). No segundo passo, foi realizada uma pesquisa usando todas as palavras-chave identificadas na plataforma EBSCO, nas bases de dados acima assinaladas, utilizando a seguinte equação booleana: (suffering OR distress OR “total pain”) AND dimensions AND (“palliative care” OR “end of life” OR “terminal care”) como se encontra explanado no Quadro 1. O termo "dimensions" foi utilizado por associação às dimensões do sofrimento e após se verificar que interferia na qualidade dos resultados. Num terceiro momento foi revista, pelos três autores, a lista das referências bibliográficas dos artigos selecionados para pesquisa, para inclusão na revisão.
Extração de Dados
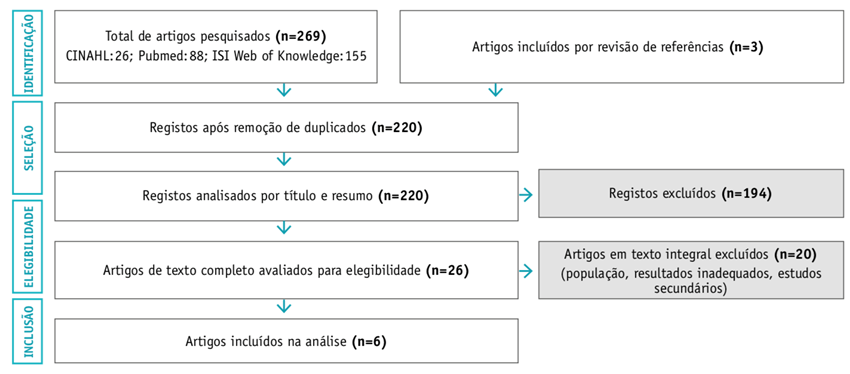
Os dados foram extraídos e analisados pelos três autores, e as diferenças de opinião foram ultrapassadas de forma consensual, com a finalidade de validar a elegibilidade de determinado artigo. Na Figura 1 apresenta-se o processo de seleção de estudos, pelo fluxograma PRISMA, adaptado do JBI26.
Apresentação dos Resultados
Na pesquisa realizada, após a remoção de registos duplicados, foram identificados 220 artigos. Após a leitura do título e resumo foram selecionados, através da aplicação dos critérios de inclusão, 26 artigos, que foram alvo de leitura integral. Destes, 6 corresponderam aos critérios de inclusão já descritos. Foram excluídos 20 artigos por não apresentarem uma população com necessidade de CP, 3 artigos por terem resultados não associados ao conceito de sofrimento e 10 por se tratarem de estudos secundários.
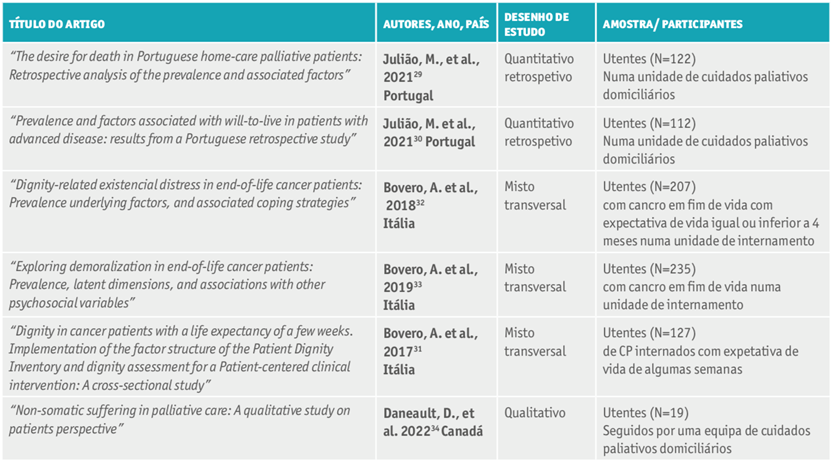
De entre os artigos selecionados, publicados nos últimos 5 anos, dois dos estudos foram realizados em Portugal29,30três em Itália31-33e um no Canadá34. Foi publicado um artigo, respetivamente, nos anos 2017, 2018, 2019 e 2022, e dois no ano de 2021.
No que concerne ao contexto em que foram realizados, três foram concluídos em serviços de internamento de CP e os outros três em equipas de CP domiciliárias.
Quanto às opções metodológicas nos artigos incluídos, utilizou-se, em um, a metodologia qualitativa, em dois, a metodologia quantitativa, e em três, a metodologia mista.
Para compilação da informação recolhida foi elaborado um quadro resumo com as caraterísticas chave de cada um dos artigos constantes na amostra (Quadro 2)
Interpretação dos Resultados e Conclusão
No que concerne ao mapeamento da literatura existente sobre perceções de sofrimento do doente em CP, foram incluídos para discussão 6 dos 269 artigos iniciais. De seguida procede-se à discussão dos resultados de acordo com a melhor e mais atual evidência científica e o objetivo definido previamente.
Perceção do Sofrimento pelo Doente em CP
A perceção do sofrimento pelo doente em CP assume um carácter holístico e variável na sua tipologia, intensidade e evolução. Os artigos incluídos neste estudo descrevem perspetivas diferentes sobre o sofrimento e sobre as suas dimensões.
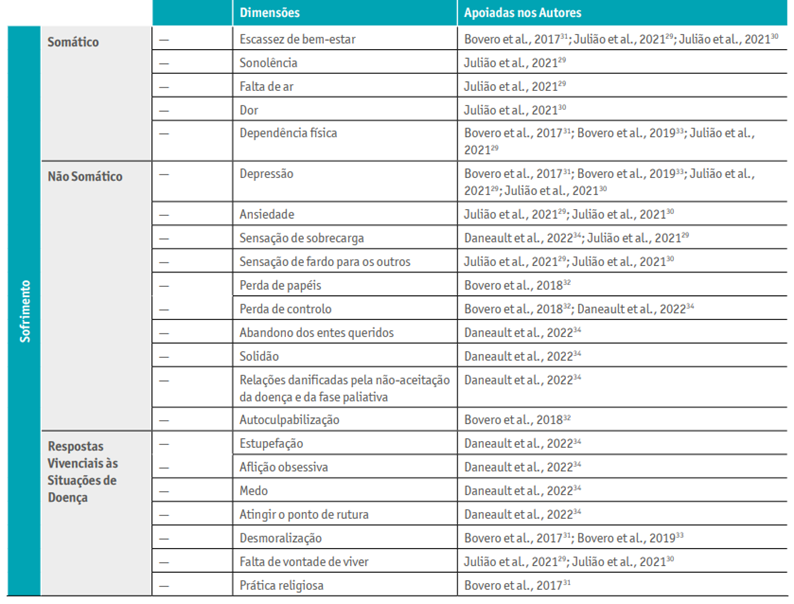
Após a análise dos resultados de cada estudo, de forma a melhor organizar os dados e a facilitar a sua discussão, optou-se por promover uma divisão em três partes distintas, de acordo com a evidência existente sobre o assunto: o sofrimento somático, o sofrimento não somático e as respostas vivenciais à situação de doença. Esta foi a organização definida, com a ressalva que cada dimensão do sofrimento interfere com as demais, como se pôde verificar através da análise dos artigos incluídos no estudo.
Sofrimento Somático
Esta tipologia de sofrimento advém da presença de sintomas ou transtornos sobre o corpo e a sua normal funcionalidade. De entre os sintomas físicos, os que foram considerados mais relevantes para a caracterização do sofrimento físico foram a escassez de bem-estar, a sonolência, a falta de ar e a dor.
A dimensão de bem-estar, frequentemente avaliada pela Edmonton Symptom Assessment System (ESAS), relaciona-se com a escassez de bem-estar. Os autores incluídos na scoping review concluem que a escassez de bem-estar contribui para o desejo de morte29, acontecendo de igual modo nos doentes com vontade de viver fraca30. Por outro lado, outros autores31 estabelecem a relação entre essa dimensão e a perda de dignidade, afirmando que a escassez de bem-estar físico e emocional é um preditor de perda de dignidade. A dimensão de escassez de bem-estar emerge em vários estudos como uma dimensão importante do sofrimento no doente35,36. Para além disso, também se conclui que a escassez de bem-estar aumenta dramaticamente nos últimos três a quatro meses de vida, o que se reflete no aumento do sofrimento por descontrolo sintomático, dependência funcional, ansiedade e depressão37.
No que respeita à presença de sonolência e falta de ar, ambos se encontram descritos como associados ao desejo de morte29; e a dor como um dos sintomas presentes em quem tem uma vontade de viver diminuída 15,30. Em outro estudo identificam a falta de ar, a dor e a sonolência como os sintomas mais presentes nos doentes em CP em situações de agudização38.
Relativamente à generalidade dos sintomas avaliados pela ESAS apurou-se que quanto maior a sua pontuação, maior o risco de desenvolver desmoralização31 e a sua gravidade33,39. E que, a intensidade dos sintomas físicos associa-se positivamente ao risco de perda do senso de dignidade31,40.
Desta forma, é aceite que os sintomas físicos condicionam a presença de dependência física33. Esta é descrita como associada ao desejo de morte29, para além de que quanto maior a dependência, maior a perda de propósito e de significado31. Este sintoma foi considerado como uma causa de sofrimento intolerável35 e uma condição devastadora por condicionar as atividades do dia-a-dia do doente4,41.
O sofrimento somático, nomeadamente o que advém dos sintomas relacionados com a condição paliativa e a dependência, foram dois dos principais motivos enumerados para o pedido de morte assistida no Canadá42.
Sofrimento Não Somático
A doença incurável e/ou grave, progressiva e avançada pode resultar em perda de controlo, perda de dignidade, perda de identidade e alienação do corpo, do seu eu, que se reflete num sentimento de aprisionamento, como se a condição física restringisse a capacidade de agir de acordo com o seu eu e de modo a dotar as suas vidas de significado43. A progressão da doença resulta em sofrimento não somático.
Este tipo de sofrimento foi analisado pelos vários autores, apesar de um estudo o ter exposto de forma diferente34. Este aborda o conceito apresentando um modelo de conceptualização do sofrimento não somático que sugere três categorias distintas e inter-relacionadas: o ser que sofre, o ser cuja capacidade de agir é comprometida e o ser em relacionamento com os outros. Para estes autores34, o sofrimento não somático pode ser entendido como uma oscilação entre agir e ser alvo de ação, pelo que se torna útil integrar a relação com o outro. É possível pressupor que o ser que não está a agir é referente ao ser que está a sofrer, assumindo a presunção de que a ação previne o sofrimento.
Os restantes autores abordam o sofrimento nas suas várias dimensões, emergindo conceitos diversos que foram agrupados de acordo com a evidência científica29-33.
No sofrimento não somático destacam-se as dimensões de sofrimento psicológico, sócio-relacional e existencial.
No que concerne ao sofrimento psicológico, nos artigos incluídos para estudo identificaram-se as dimensões depressão, ansiedade e sensação de sobrecarga.
A depressão encontra-se presente em 100% dos doentes com desejo de morte29, sendo também comum naqueles com vontade de viver diminuída30,44. Encontrou-se ainda uma associação entre altos níveis de depressão e a alta desmoralização (presente em 66% dos doentes com alta desmoralização). Isto, apesar dos autores considerarem que esta associação se deveria a depressão não diagnosticada em estadios iniciais da doença, já que depressão e desmoralização são conceitos distintos33,45,46. Para além disso, a depressão foi considerada um preditor significativo de perda de dignidade31 e como tendo uma relação positiva e significativa com a falta de significado na vida47.
No que concerne à ansiedade, esta também foi descrita em 62,5% a 76,9% dos doentes com desejo de morte29, acontecendo também nos doentes com vontade de viver diminuída30. A ansiedade relacionada com a morte foi ainda identificada em doentes com insuficiência cardíaca avançada48.
A sensação de sobrecarga, associada ao desejo de morte, também foi descrita por se encontrar presente por vezes nestes doentes29, sendo a sobrecarga autopercebida considerada relevante49. A sensação de sobrecarga é por vezes tão intensa que leva os doentes a desejarem a própria morte, exasperados pelos inúmeros tratamentos a que tiveram de se submeter34.
Os mesmos autores34 afirmam que, dado o ser humano ser gregário, sofrendo com e por meio do outro, o sofrimento percecionado pelo doente em CP encontra-se alicerçado nas suas interações com os que o rodeiam, as quais podem ser suprimidas ou transformadas de forma indesejada.
Nas dimensões do sofrimento sócio-relacional e do sofrimento existencial foram identificadas sete condições presentes no doente em situação paliativa, nomeadamente, a sensação de fardo para os outros, a perda de papéis, a perda de controlo, o abandono dos entes queridos, a solidão, as relações danificadas pela não-aceitação da doença e da fase paliativa e a autoculpabilização.
A perceção de representar um fardo identificou-se em 95,7% dos doentes com desejo de morte29, e em doentes com vontade de viver diminuída30. Em alguns estudos estabeleceu-se uma ligação entre a sensação de ser um fardo e o desejo de morte50,51. Este sentimento condiciona angústia existencial e desmoralização em doentes em fim de vida33,52.
No que se refere à perda de papéis e à perda de controlo, estes foram considerados como preocupações existenciais relacionadas à dignidade, denotando-se que os mais jovens apresentam uma maior vulnerabilidade ao sofrimento existencial devido à perda de papéis32, sendo corroborado por outros autores53. A sua importância foi reiterada por vários autores que identificam a perda de papéis e de controlo como causadores de sofrimento35,54, relacionando a perda de papéis familiares e sociais e o desejo de morte55.
O conceito de perda de controlo foi ainda identificado nesta pesquisa34. O doente que age com ações tangíveis, com pensamentos, emoções e com o trabalho da mente, quando em situação paliativa, é colocada a contragosto num estado de impossibilidade de agir, que a aprisiona no seu corpo, tornando-se incapaz de pensar e fazer, mesmo em tarefas simples como na escolha do que comer. O sofrimento existencial pode ainda advir da incapacidade de realizar uma escolha livre, levando alguns doentes a encarar a vida como algo sem valor. Outros participantes no estudo estabeleceram relação entre a incapacidade de agir e o seu papel social e útil, afirmando que a perda de controlo na sua ação os forçava a viver uma vida diferente da que tinham antes da doença34. As sensações de impotência e despersonalização foram também identificadas como duas das grandes áreas do sofrimento da pessoa por outros autores13.
Já o abandono dos entes queridos foi identificado como uma fonte de sofrimento intimamente relacionado à perspetiva de desaparecimento34,35,56.
Destacou-se também o sentimento de solidão, que foi caracterizado como podendo ultrapassar o limiar do mundo físico, já que pode surgir em pessoas cercadas por outras, podendo tornar-se intolerável4,35. Um estudo34 identifica nas respostas dos participantes duas formas diferentes de solidão, a solidão física e a solidão moral. O isolamento existencial e a solidão podem surgir quando alguém se encontrar seriamente doente56.
A solidão descrita pode extrapolar-se para as relações danificadas pela não-aceitação da doença e da fase paliativa34. Este dano pode ser compreendido pela forma como os entes queridos reagem à morte iminente de um dos elementos próximos; sentindo-se indesejados nessa fase, o que poderia conduzir ao isolamento; essa mudança percebida poderia causar sofrimento no doente em CP. A solidão foi identificada como causa de sofrimento espiritual em doentes oncológicos19.
Já no que respeita à autoculpabilização, esta é incluída no sofrimento existencial relacionado com a dignidade, denotando-se que os doentes que não partilham as suas preocupações são mais propensos a culpar-se, aumentando o risco de depressão32,57. A autoculpa foi também considerada um preditor significativo de perda de dignidade, sendo conhecida a sua presença em doentes em situação paliativa58.
O nível de bem-estar dos que padecem de sofrimento existencial tende a melhorar com a atribuição de um novo significado para a vida32, o que foi considerado crítico para viver com uma doença oncológica19 e definido como uma estratégia do doente em fim de vida e a sua família que permite reequacionar objetivos de vida e prioridades4.
Num dos estudos em análise33 concluiu-se que, em doentes em fase terminal, a não existência de informação sobre questões de fim de vida, a perda de controlo, o não envolvimento na tomada de decisão e não ser visto como um ser humano na relação com os profissionais de saúde, poderia contribuir para o aumento do sofrimento existencial, o que foi confirmado por outros autores19. Por outro lado, concluiu-se que a aproximação do fim de vida se associava ao aumento do sofrimento existencial37.
Para além disso, a autoculpa, a escassez de bem-estar emocional, a escassez de bem-estar físico e a depressão foram considerados preditores significativos da perda de dignidade. A dignidade pode considerar-se ligada a aspetos existenciais e espirituais. Logo, constata-se que ter experiências espirituais diárias e sentir-se perto de Deus é particularmente benéfico para o sofrimento psicológico relacionado à dignidade31. Reconhece-se que a espiritualidade e a religião podem resultar em efeitos positivos e adaptativos ou negativos e não adaptativos sobre o sofrimento20.
Respostas vivenciais à situação de doença
Na categoria das respostas vivenciais à situação de doença, foram identificados alguns conceitos nos artigos sujeitos a análise, nomeadamente a estupefação, a aflição obsessiva, o medo, o atingimento do ponto de rutura, a desmoralização e a falta de vontade de viver.
Alguns dos autores34 sugeriram a categoria “o ser que sofre” no seu modelo de conceptualização do sofrimento. Nesta identificou quatro dimensões: a estupefação, a aflição obsessiva, o medo e atingir o ponto de rutura. Na primeira dimensão identificada, a estupefação é descrita como uma sensação de irrealidade, da não-aceitação ou da recusa do sofrimento, como um choque que induz um bloqueio das capacidades do doente, como se estivesse petrificado. O confronto direto com a morte e a própria finitude provoca uma reviravolta com incapacitação na vida afetiva, que se deve à necessidade de proteção para não sentir angústia. Num estudo com doentes em unidades de CP em fim de vida, 52,5% destes apresentavam-se em negação face à sua situação clínica de fim de vida59.
No caso da dimensão "aflição obsessiva", esta refere-se a pensamentos focados continuamente na doença, durante períodos de tristeza ou luto. Estes pensamentos angustiantes persistem direcionados ao vazio, dado que a obsessão é pela própria morte34,54.
No que diz respeito à dimensão "medo", esta relaciona-se ao medo de morrer, do desconhecido e de perder o controlo de si, dado que a morte representa a aniquilação. Existe também o medo do sofrimento em si, que foi enumerado como um motivo para o pedido de morte assistida42 e considerado um aspeto intolerável do sofrimento35.
Por último, é também descrita a dimensão de "atingir o ponto de rutura" como um novo constituinte do sofrimento, que representa o limite da tolerância, com sensação de sobrecarga extrema, com a noção de que não existe capacidade para suportar mais a própria experiência, atingindo um estado limite do suportável34.
Por outro lado, em outro estudo analisou-se a desmoralização em doentes com cancro em fim de vida, concluindo que 72,8% dos participantes no estudo apresentavam média ou elevada desmoralização33. A desmoralização define-se como a autoperceção de ser incapaz de enfrentar uma doença progressiva, associada ao sentimento de desânimo, de sentir que não vale a pena, à sensação de prisão e tristeza. A desmoralização pode persistir quando o doente é confrontado com a sua mortalidade60.
Constituindo a desmoralização uma manifestação do desespero existencial, apresenta vários componentes, sendo que a angústia espiritual e a incapacidade de enfrentar constituem os aspetos mais salientes da mesma. Identificam-se também outras dimensões como a perda de propósito e de significado da vida, a inutilidade, a sensação de fracasso e a disforia. De facto, um estudo realizado com doentes com expectativa de vida de algumas semanas31 confirmou a presença de desânimo em relação à vida, fracasso (com perda de valor e orgulho na vida), ausência de sentido (perda de papéis e de propósito na vida) e disforia (sentimentos de sofrimento psicológico)61.
Alguns autores33 sugerem que o decurso da desmoralização pode iniciar-se com a incapacidade de lidar com a situação de doença, seguindo-se o sofrimento psicológico, que pode culminar em disforia. Esse sofrimento psicológico pode conduzir a uma sensação de fracasso e à perda de valor anunciada, gerando uma crise mais espiritual e existencial caracterizada por sentimentos que representam a perda de propósito e significado. A desmoralização seria assim a última etapa de um processo devido ao confronto com uma doença debilitante46.
O estudo sugere ainda que a prevalência da desmoralização possa ser tanto maior quanto mais se aproxima o processo de fim de vida. Subentende-se uma ligação entre dignidade, desmoralização e problemas físicos, dado que os sintomas físicos podem comprometer o sentido de dignidade do doente, com sentimentos de dependência ou de ser um fardo, aumentando a angústia existencial e, por conseguinte, a desmoralização31,33,40.
O desejo de morte29 e a vontade de viver diminuída30 podem surgir como consequência do descontrolo de sintomas, como a escassez de bem-estar, de se sentir um fardo perante os outros44,49,62 ou da não adaptação à doença. O desejo de morte foi destacado como um fenómeno reativo e inseparável das várias dimensões de sofrimento, nomeadamente a dimensão física, psicológica/ emocional, social e existencial que afetam a noção do eu, a dignidade e o significado da vida do doente50.
De acordo um dos estudos em análise, o sofrimento existe quando é atingido o ponto de rutura, que se traduz numa alteração da temporalidade, pelo que o doente que sofre pode vir a preferir a morte à vida, uma vez que a vida parece ser mais impossível que a morte34. De acordo com essa premissa, estabeleceu-se uma associação entre a vontade de viver diminuída e a não adaptação a uma condição terminal, com sofrimento psicológico e turbulência emocional30. Concluiu-se que os fatores associados ao desejo de morte são complexos e multicausais63, porém as causas psicológicas existenciais e sociais sobrepõem-se aos sintomas físicos64.
A prática religiosa foi também identificada como um recurso de enfrentamento, sendo mais utilizada por doentes com aumento do sofrimento por sintomas físicos, perda de autonomia ou autodeterminação31. Esta prática é considerada como uma estratégia de coping utilizada por doentes oncológicos65 e como uma necessidade da pessoa em sofrimento que procura alguém para desabafar e partilhar angústias4. As estratégias de coping enumeradas assumem especial relevância devido à conclusão do mesmo estudo31, que verificou que um enfrentamento disfuncional pode ser um fator causador de sofrimento psicológico e existencial.
Alguns autores destacaram que a personalidade pode representar um filtro através do qual o sofrimento de fim de vida pode ser modulado, influenciando tanto a experiência subjetiva como as respostas de enfrentamento ao sofrimento66.
Dado que todos os estudos foram concretizados em contexto de CP, prevalecem as causas não somáticas sobre as causas somáticas de sofrimento, o que foi reafirmado por participantes num estudo 34, referindo que a sua dor se encontrava controlada pelos cuidados prestados pela equipa especializada, atribuindo uma maior importância ao sofrimento não somático quando comparado com o sofrimento somático. Também se verificou que o sofrimento se associa, na sua maioria, a causas não físicas. Pelo que se subentende que o sofrimento somático diminui com um controlo de sintomas ajustado por uma equipa especializada em CP67.
Para além disso, num estudo com doentes seguidos por uma equipa de CP domiciliários sugere-se que a passagem da gestão ativa para os CP poderá alterar profundamente o limiar do sofrimento considerado intolerável, sendo que os doentes sofrem exatamente devido a essa condição34. Afirmação corroborada por uma conclusão anterior que refere que o sofrimento existencial é precedido pela confrontação com a própria mortalidade ou morte eminente56.
O propósito do presente estudo prendeu-se com o mapeamento da literatura acerca do sofrimento do doente em CP, na perspetiva do mesmo. Para isso, foram analisados apenas artigos de estudos primários que cumpriram os critérios de inclusão, publicados nos últimos 5 anos, o que resultou na inclusão de 6 artigos. Por essa razão, os achados encontram-se limitados aos estudos realizados num período temporal restrito, alguns destes publicados pelos mesmos autores. Para além disso, todos os artigos foram publicados em inglês, o que acarretou uma maior exigência no que concerne à tradução adequada dos conceitos.
Como pontos fortes desta scoping review podem referir-se a caracterização ampla e extensa que foi feita das perceções do sofrimento do doente em CP e a distribuição equitativa dos contextos de CP, entre internamento e domicílio, bem como, se focarem evidências mais atuais.
Como reflexão final, sugere-se a realização de novos estudos primários no que concerne às perceções do sofrimento no doente em CP, nos vários contextos, internamento, consulta e domicílio.
Por outro lado, uma vez que se trata de uma scoping review, em que não se tem em consideração a qualidade metodológica dos estudos incluídos, não serão apresentadas implicações para a prática clínica.
Conclusão
As perceções do sofrimento do doente em CP são únicas e indissociáveis de cada ser, já que o sofrimento se trata de um fenómeno complexo, multicausal e multifatorial, afetando qualquer dimensão que se relacione com a pessoa e com a sua doença.
Nos artigos incluídos, identificou-se o predomínio do sofrimento não somático sobre o sofrimento somático, o que se pode justificar pelo mais fácil controlo deste último por equipas especializadas em CP. Por outro lado, a intensidade do sofrimento encontra-se diretamente relacionada ao modo como o doente vivencia e integra as suas experiências, as consequências da sua doença e a degradação do seu estado no dia-a-dia.
É, assim, fundamental considerar cada doente como único, independentemente do seu diagnóstico e presença ou ausência de sintomas, dado que o sofrimento ultrapassa inequivocamente a dor, para abranger o todo do doente, que deve ser cuidado como alguém que chega até nós, profissionais de saúde, com uma história de vida, com papéis sociais e familiares, com necessidades, com deveres, com expectativas e com constructos que são colocados em cheque, quando existe uma situação de doença incurável e/ou grave, progressiva e avançada.
Torna-se relevante a realização de mais estudos que avaliem a perspetiva individual do doente em CP, para alcançar um maior entendimento e caracterização do sofrimento e dos fatores que o possam potenciar ou contribuir para a sua prevenção ou controlo, de modo a tornar a intervenção das equipas especializadas em CP mais dirigida e eficaz no alívio do sofrimento, parte da sua missão.