INTRODUÇÃO
A dermatite de contacto (DC) é uma patologia prevalente e em crescimento, particularmente nos países industrializados. Na vertente ocupacional, é a causa mais frequente de doença cutânea, representando 90 a 95% deste tipo de patologias (1). Calcula-se que as dermatoses ocupacionais (DO) custam à União Europeia (UE) 600 milhões de euros por ano, resultando em cerca de três milhões de dias de trabalho perdidos (2). Afetam virtualmente todos os setores da indústria e do comércio, obrigando inúmeros trabalhadores a optar por outras situações de trabalho ou à reconversão profissional (2).
A DC é definida por uma reação inflamatória da pele causada por uma substância exógena. Existem dois tipos principais: irritativa (DCI) e alérgica (DCA). Entre as DO, ambas se destacam pela sua frequência, acometendo mais frequentemente homens entre a terceira e a quarta década de vida (1) (3).
A DCI tem uma etiologia multifatorial, estando frequentemente implicados fatores endógenos e exógenos (químicos e/ou físicos). Esta patologia não necessita de uma sensibilização prévia e, na maioria dos casos, resulta da exposição cumulativa a irritantes leves em produtos comuns, nomeadamente sabões, champôs ou detergentes. Como dermatose ocupacional, geralmente afeta indivíduos em que o trabalho húmido está presente nas suas ocupações de rotina ou durante a atividade profissional (1) (4). A DCA, requer sensibilização cutânea a um alergénio específico, manifestando-se sob a forma de uma reação eczematosa por hipersensibilidade tardia mediada por linfócitos T memória (tipo IV). Ao contrário das reações irritativas, concentrações relativamente pequenas do alergénio podem ser suficientes para desencadear uma reação alérgica (1). Neste contexto, a DCI pode ser um fator de risco para o desenvolvimento de DCA, particularmente em trabalhadores regularmente expostos a líquidos e/ou água, que pode resultar em enfraquecimento da barreira natural de proteção da pele (1). A história clínica, o exame físico e os testes epicutâneos são os principais recursos que permitem realizar o diagnóstico diferencial entre DCI e DCA.
Este caso clínico expõe uma DCA a várias isotiazolinonas, substâncias amplamente utilizadas como conservantes e biocidas em produtos industriais, domésticos e cosméticos. A DCA foi diagnosticada através de testes epicutâneos positivos, corroborados pela história clínica e pela cronografia ocupacional.
Existem seis tipos principais de isotiazolinonas: metilisotiazolinona (MI), metilcloroisotiazolinona (MCI), benzisotiazolinona (BIT), octilisotiazolinona (OIT), diclorooctilisotiazolinona e butilbenzisotiazolinona (5). Em 1960, a BIT foi o primeiro derivado de isotiazolinonas a ser introduzido a nível industrial em tintas e ceras e em 1976 o primeiro relato de DCA ocupacional foi publicado no Reino Unido (5). Na década de 80, uma mistura de MCI/MI, na razão 3:1, comercializada com o nome Kathon CG®, foi introduzida em produtos cosméticos e os primeiros casos de DCA a este produto também começaram a ser relatados (5) (6) (7). É importante frisar que estes tipos de alergénios podem ser voláteis pelo que têm sido relatados casos de DCA de padrão “aerotransportado” (5).
A MI foi inicialmente considerada menos sensibilizante que a MCI, apesar de necessitar de concentrações mais elevadas para ser um biocida isolado eficaz. Foi introduzida como conservante isolado em produtos industriais em 2000 e em produtos cosméticos, tanto enxaguáveis como sem exanguamento, em 2005, na concentração máxima de 100 ppm (8). A utilização ampla e dispersa de MI isolada resultou rapidamente numa segunda epidemia de DCA, tendo sido reportada uma maior prevalência de sensibilização quando comparada a MCI/MI, atribuída possivelmente à necessidade de concentrações mais elevadas para conseguir uma eficácia adequada (8). Em 2013, a MI foi, inclusive, considerada o “Alergénio do Ano” pela Sociedade Americana de Dermatites de Contacto e foi adicionada à bateria padrão de testes epicutâneos da Europa (5) (9). As taxas de sensibilização continuavam altas, atingindo 6% em 2015 na Europa. Nos países ibéricos, as taxas relatadas eram ainda mais altas, sendo respetivamente de 10,9% a MI em Portugal (2013); e 19,6% a MI e 17,6% a MCI/ MI em Espanha (2017) (8).
Fruto da observação desta epidemia, o Comité Científico da Segurança dos Consumidores da Comissão Europeia (CE) começou a tomar medidas para conter este problema de saúde pública. Porém, o impacto económico era e continua a ser significativo, face à grande utilidade que estas substâncias têm para a indústria e a dificuldade crescente em obter substitutos igualmente eficazes. Em Portugal, os regulamentos legais usados para os produtos cosméticos seguem e obedecem as normas europeias. Em 2014, a CE alterou o regulamento nº 1223/2009, proibindo o uso de MCI/MI em produtos cosméticos sem enxaguamento, mas, permitindo o seu uso em produtos cosméticos enxaguáveis na concentração máxima de 15 ppm (9)(10)(11). Em 2016, após nova revisão, a CE proibiu o uso de MI em produtos cosméticos sem enxague e em 2017 limitou a concentração máxima em produtos cosméticos enxaguáveis para 15 ppm (5). Apesar deste passo importante, observou-se gradualmente uma diminuição de DCA a produtos cosméticos com MCI/MI ou MI, mas um aumento de relatos de DCA ocupacional, porque muitos produtos continuam a estar excluídos destes regulamentos ou não estão em conformidade com a legislação atualmente em vigor (particularmente produtos industriais cujas fichas de segurança estão incompletas ou ausentes) (5).
Mais recentemente, o Comité de Avaliação de Riscos da Agência Europeia de Substâncias Químicas, concluiu que a MI devia ser reconhecida como um sensibilizante cutâneo de categoria H317, 1A, com um limite de concentração máxima de 15ppm. Este regulamento, aprovado em 2018, determinou a imposição de rotulagem obrigatória destas substâncias em produtos domésticos e industriais (5). Ainda assim, a presença de todas as isotiazolinonas, independentemente da sua concentração, deveriam, idealmente, constar em todas as fichas de segurança e até nos rótulos de embalagens. De sublinhar que uma série de nomes comerciais estão autorizados para designar as isotiazolinonas, o que pode dificultar a correta identificação e evicção dos produtos pelos consumidores. Além disso, a utilização mais recente de outras isotiazolinonas, como a OIT e a BIT, em certos produtos industriais como tintas, colas e detergentes, expõe a possibilidade de recorrência ou agravamento da situação epidemiológica (5).
CASO CLÍNICO
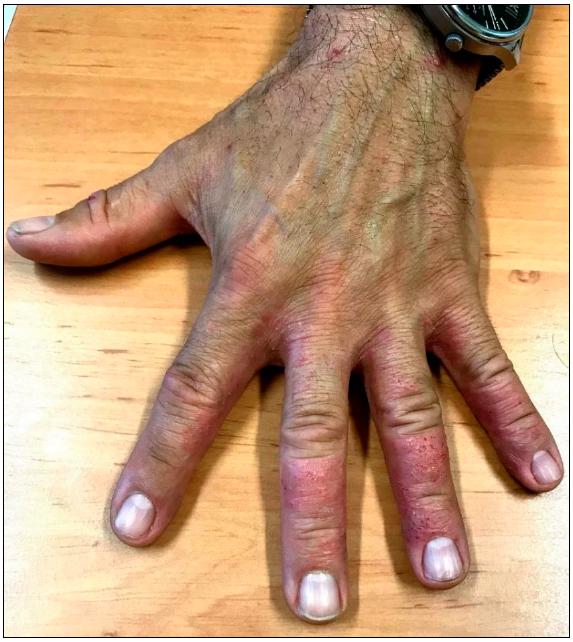
Trabalhador masculino, 47 anos de idade, técnico de manutenção elétrica industrial desde 1993 numa empresa metalomecânica de fabricação de reservatórios e recipientes metálicos para gás natural. Foi referenciado à consulta de Alergologia Cutânea, por apresentar lesões eritematosas, descamativas e pruriginosas recidivantes, com pelo menos cinco anos de evolução, localizadas principalmente no dorso dos dedos e mão direita (Figura 1).
O trabalhador negou antecedentes pessoais de relevo, nomeadamente história de atopia ou alergia a alimentos ou medicamentos, bem como, atividades de tempo livre de relevo como jardinagem ou bricolagem. A sua atividade profissional habitual consistia na manutenção corretiva e preventiva das instalações elétricas e mecânicas da unidade fabril, incluindo o desenvolvimento de especificações técnicas e requisitos operacionais para a execução das tarefas, para além da frequente limpeza das ferramentas e máquinas. O trabalhador relacionava o agravamento das lesões com o trabalho, nomeadamente com o uso de detergentes e notava melhoria durante os períodos de férias. Como tratamento inicial, recorreu à aplicação de cremes de barreira hidratantes. Contudo, as lesões subsistiram e rapidamente surgiram novas noutras zonas do corpo, como em pregas flexoras e no tronco, que relacionou com a utilização dos produtos de uso pessoal e domésticos, nomeadamente cremes da marca Nivea® e detergente da marca Fairy®.
Por suspeita de DCA, foram efetuados testes epicutâneos, com a série padrão do Grupo Português de Estudo das Dermatites de Contacto e três séries complementares - bateria de cosméticos, óleos de corte e conservantes. A leitura dos testes efetuada às 72h e revelou as seguintes reações positivas: metilIisotiazolinona (+++); Kathon CG® (+++) e octilisotiazolinona (+).
O trabalhador foi questionado sobre a utilização de equipamentos de proteção individual (EPI) durante a atividade profissional, tendo referido que a empresa sempre lhe facultou luvas de proteção. Contudo, depois de realizar a secagem de ferramentas com ar comprimido, o trabalhador referiu que necessitava de remover o EPI de modo a poder executar as tarefas mais minuciosas, tendo reconhecido que vestígios de água e detergente nas ferramentas acabavam por entrar em contacto direto com a pele. Em função da anamnese, do exame físico realizado e do resultado dos testes epicutâneos, foi assumido diagnóstico de dermatose ocupacional não exclusiva. Foi elaborado um relatório clínico para apresentar ao Médico do Trabalho.
No seguimento clínico do trabalhador, observou-se melhoria clínica com substituição de todos os produtos domésticos e cosméticos que continham biocidas na sua composição. Depois de ter sido observado pelo Médico do Trabalho da empresa, foi efetuada uma avaliação dos detergentes industriais que confirmaram a presença de isotiazolinonas na sua composição, tendo-se procedido à sua substituição.
DISCUSSÃO/CONCLUSÃO
As DO continuam a ser um problema atual e significativo com repercussões negativas na saúde dos trabalhadores, resultando em aumento de absentismo, incapacidade laboral, impedimento temporário, restrição indeterminada para certas atividades habituais do trabalho ou reconversão profissional.
Apesar das DCI serem as DO mais frequentes (70-80%), as DCA, responsáveis por 20 a 25% dos casos, apresentam um pior prognóstico (12). A hipersensibilidade a um alergénio, uma vez adquirida, é irreversível e a intensidade da exposição para desencadear sintomatologia, observa-se a níveis muito inferiores aos níveis de exposição necessários para a sensibilização inicial (13). Em populações expostas hipersuscetíveis por mecanismos biológicos individuais inalienáveis, os valores-limites legais propostos para um alergénio podem não ser suficientes para não se observar efeitos na saúde (13). Nesse contexto, a revisão contínua dos mesmos, consoante novas evidências científicas, é imperiosa.
No caso clínico descrito, verificou-se uma sensibilização forte a várias isotiazolinonas, sendo possível depreender que o trabalhador tinha história de exposição a estas substâncias por contacto direto, possivelmente ao longo de várias décadas, quer em contexto profissional, pelo uso de detergentes e limpa-superfícies, quer em contexto extraprofissional, com produtos de uso pessoal e doméstico. A referência do trabalhador, indicando uma melhoria das lesões nos períodos de descanso e férias, robusteceu a sua relação com o trabalho. Contudo, face à extensa utilização destas substâncias, as variáveis extraprofissionais e hábitos pessoais foram fatores adicionais que fortaleceram a componente não exclusiva da relação trabalho/doença.
No caso clínico descrito, admite-se que o trabalhador se sensibilizou às isotiazolinonas por exposição cumulativa prolongada e potencialmente exposto às substâncias a concentrações máximas superiores às atualmente permitidas por lei. Conquanto, está cada vez mais claro que os efeitos decorrentes da exposição a agentes sensibilizantes podem não ser completamente prevenidos, quer pelos valores limites de concentração (VLC) propostos para os níveis de exposição ambiental, quer por indicadores biológicos de exposição pois quantidades de uma substância, mesmo que muito reduzidas e inferiores aos VLC, poderão provocar uma reação alérgica em pessoas mais sensíveis. (13). É ainda expectável que o doente se tenha sensibilizado a diferentes isotiazolinonas, quer por exposição concomitante, quer por reação cruzada.
Na área da saúde ocupacional, as medidas de prevenção de DO são extremamente importantes. Existem diversas estratégias de prevenção de exposição, sendo a eliminação ou substituição do fator de risco, a medida mais eficaz. Quando esta medida é impraticável ou inexequível, devem ser adotadas outras medidas de prevenção coletiva, de modo a minimizar a exposição, introduzindo por exemplo, técnicas de ausência de contacto direto com os agentes, instalação de dispositivos como ventilação por extração localizada ou resguardos anti-salpicos. Quando estas medidas não suficientes para eliminar o risco para a saúde do trabalhador exposto é necessário o fornecimento de EPI apropriado, em conformidade com regulamentos da UE. Salienta-se ainda a relevância da promoção de boas práticas com a elaboração de um plano de proteção que inclua normas que visem a limpeza e os cuidados a ter durante e após o trabalho; instalação de zonas de lavagem nos postos de trabalho; verificação da diluição dos produtos químicos na proporção correta, entre outras ações consideradas convenientes neste contexto da saúde ocupacional (2). Neste caso, a entidade empregadora decidiu substituir integralmente os detergentes utilizados pelo trabalhador por outros, livres de isotiazolinonas.
No caso de suspeita de uma doença de pele relacionada com o trabalho, o trabalhador deverá comunicar esse facto imediatamente, devendo ser realizado um exame de saúde pelo Médico do Trabalho da empresa. Neste caso clínico, o trabalhador foi referenciado para um dermatologista da área de residência. Foi medicado com corticoide tópico e anti-histamínico oral. Enquanto o trabalhador aguardava o agendamento de consulta, após parecer do serviço de saúde ocupacional, foram substituídos pelo empregador os detergentes e limpa-superfícies industriais, resultando na melhoria gradual da dermatose. Posteriormente, com base nos resultados dos testes epicutâneos, foi ainda possível confirmar a presença de MI nos produtos até então utilizados no local de trabalho.
Salienta-se a importância dos serviços de Saúde Ocupacional terem a responsabilidade de informar e formar os trabalhadores para evitar, na justa medida do possível, o contacto da pele com substâncias irritantes e/ou sensibilizantes. Deve ser assegurado que os trabalhadores estejam conscientes dos agentes a que a sua pele pode estar exposta, que recebam formação em matéria de práticas seguras de trabalho, que utilizem os meios de controlo disponibilizados, que recebam formação para a correta utilização dos EPI, que saibam inspecionar a sua pele, que compreendam os benefícios e as limitações das medidas de proteção da pele, e que sejam vistos em consulta sempre que exista uma nova avaliação de riscos por ocasião da substituição de determinadas substâncias (2).
Todas estas estratégias são fundamentais para promover a prevenção dos riscos da exposição, direcionando também a própria indústria a preocupar-se com o desenvolvimento de novos produtos menos nocivos. A melhoria no conhecimento da epidemiologia das DOs continua a ser extremamente importante pois pode levar a estratégias preventivas que reduzam mais a incidência deste problema de saúde. É importante que se continue a monitorizar a tendência de DCA a isotiazolinonas na população geral, particularmente em contexto ocupacional, com especial ênfase em indústrias e grupos profissionais potencialmente mais expostos a estas substâncias.