INTRODUÇÃO
A Síndrome do Burnout não é classificada como uma doença ou condição médica, mas sim como um fenómeno ocupacional, estando incluída e descrita no capítulo “Fatores que influenciam o estado de saúde ou o contacto com os serviços de saúde” da 11ª Revisão da Classificação Internacional de Doenças (ICD-11), da Organização Mundial de Saúde (OMS) (1).
É uma realidade cada vez mais presente na nossa sociedade, nomeadamente na classe médica, onde a necessidade crescente de cuidados de saúde pela comunidade e a exigência de qualidade dos mesmos tem vindo a tornar-se um fator de desgaste nesta profissão. Assim, este fenómeno tem vindo a conquistar especial atenção, sobretudo após o enorme impacto da pandemia Covid-19 (2). De facto, estudos realizados em pandemias anteriores, mostraram que os profissionais de saúde estão sujeitos a maior nível de stress físico e psicológico, o que conduz a maior probabilidade de desenvolvimento de Burnout nesta classe (3). Em Barello et al (2) foi estudada a incidência de sintomas típicos desta situação em profissionais de saúde a trabalhar na linha da frente no pico da pandemia por Covid-19, com 33% dos profissionais a reportar níveis elevados de exaustão emocional, 25% níveis elevados de despersonalização e 15% níveis baixos de realização profissional. Estes valores são superiores aos reportados num estudo anterior de 2008, que avaliou os sintomas do fenómeno em especialistas de Medicina Geral e Familiar de 12 países da Europa (4).
Com o aumento da sua incidência também aumentam os custos associados, com uma carga global de 300 biliões de dólares (5), devido a níveis elevados de absentismo, diminuição da produtividade e menor qualidade de desempenho (6).
Assim, torna-se clara a necessidade de rever a Síndrome do Burnout, nomeadamente a sua definição, consequências e estratégias para diminuir a sua prevalência e melhorar as condições no local de trabalho, com o objetivo de encontrar metodologias que permitam tanto aumentar a satisfação laboral por parte dos médicos, como também obter melhores resultados em saúde.
MÉTODOS
Trata-se de uma revisão bibliográfica, onde foi aplicada a metodologia PICo. Apesar de todos os profissionais serem vulneráveis à Síndrome do Burnout, foram considerados apenas os Médicos como população de estudo (P), com interesse (I) em reunir conhecimentos acerca do fenómeno nestes profissionais, nomeadamente no que toca a consequências, fatores contributivos e estratégias para o colmatar, sendo o contexto (Co) as particularidades desta síndrome na população em estudo.
Sendo assim, a questão protocolar definida foi: Quais são as características da Síndrome de Burnout e as suas consequências na classe médica e quais as estratégias para a colmatar.
Com o objetivo de estudar esta questão, foi realizada uma revisão abrangente da literatura recente que consta na base de dados Pubmed em fevereiro de 2022. Como critérios de inclusão foram consideradas publicações dos últimos quinze anos, incluindo artigos originais, publicados entre janeiro de 2007 e fevereiro de 2022, em língua portuguesa e inglesa. Como critérios de exclusão consideraram-se artigos com custo adicional, duplicados ou que não incluíssem médicos como população de estudo.
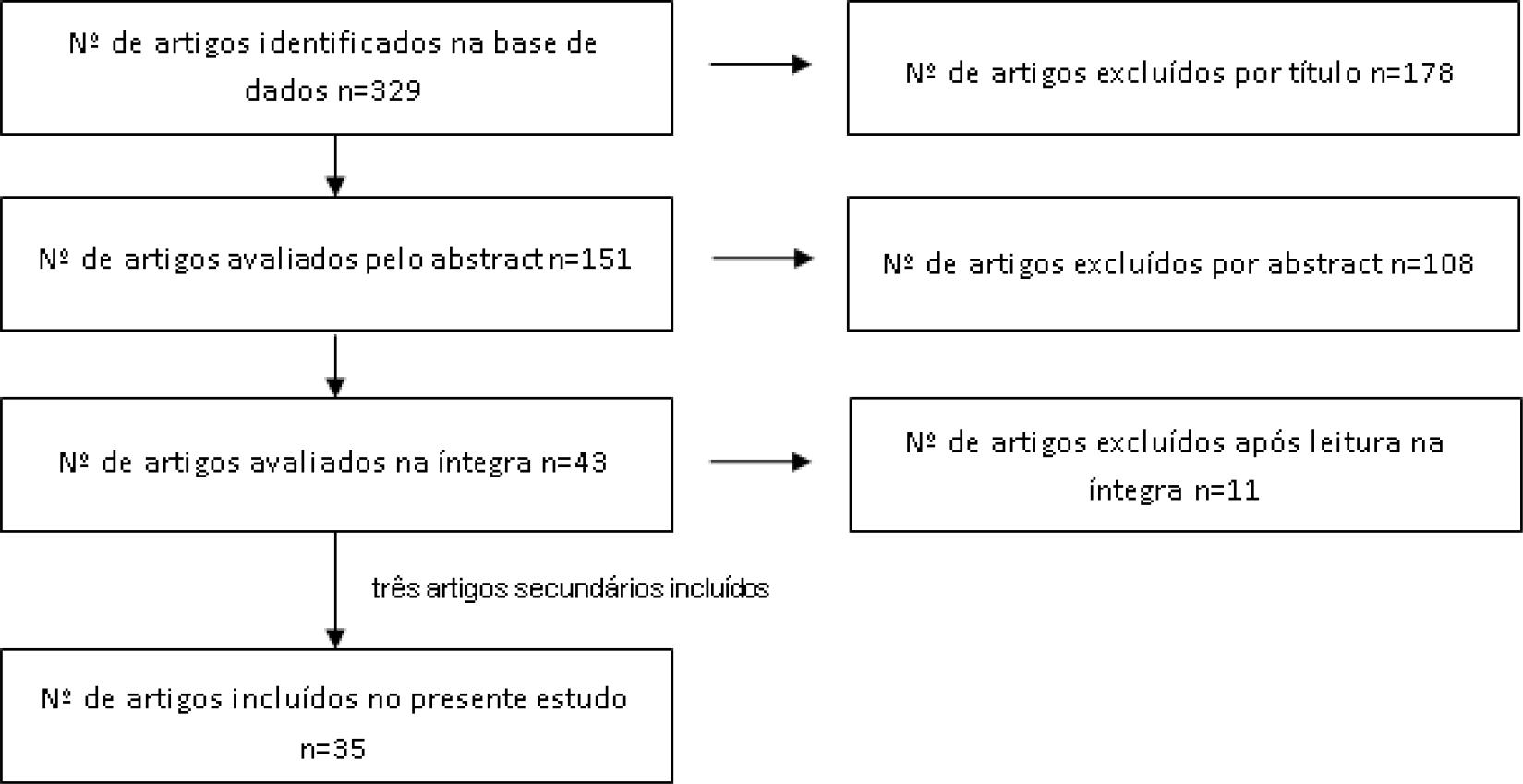
Utilizaram-se os descritores Mesh: “Burnout syndrome; physicians; strategies”, os quais foram conjugados com o operador booleano AND. Foi obtido um total de trezentos e vinte e nove resultados. Após análise dos respetivos títulos e resumos, foram selecionados quarenta e três artigos, que foram analisados na íntegra. Destes, foram excluídos onze atendendo aos critérios de exclusão supracitados. Associadamente foram revistos três artigos secundários referenciados nas publicações assinaladas, tendo sido estes selecionados por conterem informação relevante para a questão em estudo, fornecendo informação essencial acerca da caracterização de escalas utilizadas na avaliação do Burnout, da incidência do Burnout médico em Portugal e de estratégias inovadoras para colmatar este problema. Por fim, foi também consultada e analisada a 11ª Revisão da Classificação Internacional de Doenças (ICD-11) da Organização Mundial de Saúde (OMS), de modo a relatar a classificação mais atual de Síndrome do Burnout, com relevância para a sua caracterização.
Todo o processo de pesquisa seguiu as diretrizes PRISMA, estando representado o fluxograma na Figura 1.
RESULTADOS
O que é a Síndrome do Burnout?
Ao longo dos anos a definição tem variado significativamente, sendo atualmente e, atendendo à literatura mais recente, definida como uma síndrome ocupacional multidimensional caracterizada por exaustão emocional, despersonalização e diminuição da sensação de realização profissional (6). Parece resultar da exposição e confronto continuados com fatores de stress profissional persistentes e muitas vezes silenciosos, como turnos de trabalho demasiado longos, tarefas extenuantes, condições precárias de trabalho, de liderança e de organização (8) (9).
Das três dimensões do Burnout, a exaustão emocional parece ser a principal, caracterizando-se por fadiga mental e psicológica, incapacidade de se restabelecer, disfunção cognitiva e diminuição da auto-perceção do estado de saúde. A despersonalização está associada a perda de empatia, retração social, distanciamento e atitude cínica, correlacionando-se diretamente com uma maior experiência de sintomas. Por fim, a diminuição da realização profissional caracteriza-se por diminuição de sentimentos de competência e satisfação no trabalho (10) (11).
É essencial ainda reforçar que esta síndrome se refere especificamente a fenómenos em contexto ocupacional, não devendo ser aplicada para descrever experiências noutros contextos (8).
Síndrome do Burnout entre médicos
Esta condição tem vindo a ser alvo de particular interesse por todo o mundo, à medida que a sua prevalência aumenta cada vez mais nesta população, relativamente a outros setores profissionais (7) (12).
Num estudo realizado em 2019 acerca da dimensão da síndrome entre médicos em Portugal, 66% dos profissionais incluídos reportaram níveis elevados de exaustão emocional, 39% níveis elevados de despersonalização e 30% experienciaram diminuição da realização profissional. Ainda foi demonstrado que 7% dos médicos apresentaram níveis elevados dos três indicadores referidos (13).
Nesta população em específico, a síndrome afeta, não só o bem-estar pessoal dos médicos, como o erro médico e as consequências negativas para os pacientes; bem como, custos em saúde e relativos ao desempenho (14). O médico que experiencia Burnout pode comprometer toda a equipa, uma vez que o comportamento imprevisível, as oscilações de humor, o cinismo e perda de empatia no trato com os outros e o aumento de erros, pode insidiosamente enfraquecer ou até mesmo destruir a capacidade de funcionamento da equipa médica, com consequente diminuição da qualidade de atendimento e satisfação dos pacientes, podendo prejudicar tanto os profissionais envolvidos como a própria instituição de saúde (2) (6) (15).
Sendo assim e atendendo ao pressuposto base de que o bem-estar dos médicos é essencial para o bom funcionamento do sistema de saúde e para a obtenção de melhores resultados, torna-se notória a importância desta revisão.
Fatores contributivos
Ao longo dos anos têm vindo a ser identificados inúmeros fatores de stress profissional, que quando prolongados e cumulativos podem despoletar uma reação disfuncional (7) (10) (16). De facto, os médicos estão sujeitos a exigências crescentes: uma constante atualização técnico-científica, menos tempo com pacientes e mais tempo a lidar com burocracias, cargas excessivas de trabalho e a consequente dificuldade em conciliar o trabalho com as necessidades familiares (10). Não esquecendo ainda a violência cada vez mais frequente contra os profissionais de saúde, tanto em termos de atentados à integridade física e violência verbal, bem como no que toca à desvalorização da carreira médica do ponto de vista social e remuneratório.
Os fatores contributivos podem ser subdivididos em organizacionais, interpessoais e socioculturais. Os organizacionais contemplam as más condições de trabalho, turnos longos, sobrecarga de trabalho, má organização da instituição e má liderança, conflitos laborais, falta de apoio entre pares, baixa socialização e sentimentos de falta de apreciação pelos colegas e superiores; as questões intrapessoais incluem ser jovem e solteiro, menor capacidade empática, menor capacidade de autocontrolo e ausência de mecanismos de coping. Os fatores socioculturais incluem iniquidade social e valores sociais como o individualismo (13).
Em 2017 foi conduzido um estudo numa população de 9452 médicos de família ativos com o objetivo de avaliar quais os fatores profissionais associados (17), sendo os mais influentes a diminuição do controlo sobre a carga de trabalho, tempo insuficiente para documentação e mais tempo gasto em informação digital acerca dos pacientes. Estes resultados são concordantes com outros estudos, que demonstram que os médicos dedicam cada vez mais tempo da sua prática a registos eletrónicos e menos tempo em contacto direto com os doentes (18) (19), o que tende a diminuir o benefício potencialmente protetor do contacto com o paciente (20).
Avaliação
A escala Maslach Burnout Inventory (MBI), inicialmente desenvolvida por Maslach e Jackson em 1981, é a ferramenta mais comumente utilizada na definição e avaliação (11) (21). Trata-se de uma escala de autoavaliação, que compreende uma série de sentimentos expressos em frases, cabendo ao questionado registar com que frequência os sente (21).
Esta escala começou por ser um questionário de 47 itens, tendo sido reduzido para 22, compreendendo uma subescala que avalia a exaustão emocional, outra para a despersonalização e engloba a perda de empatia, e, por fim, uma subescala que incide na realização pessoal e que inclui a diminuição do desempenho no local de trabalho (11).
Mais tarde, a escala original foi adaptada para utilização em diferentes áreas ocupacionais, surgindo uma versão com 22 itens para profissionais de saúde (MBI-HSS, de Human Services Survey) (7) (11).
Apesar da existência de evidência robusta para o uso do MBI na medição do Burnout médico, a sua extensão pode limitar o seu uso nestes profissionais, pelo que é de maior interesse o acesso a ferramentas de avaliação mais curtas e sucintas que permitam avaliar rapidamente este problema (7). Neste sentido, alguns estudos têm vindo a demonstrar que os parâmetros “Sinto-me esgotado no meu trabalho” e “Tornei-me mais insensível com as pessoas desde que comecei este trabalho” correlacionam-se de forma similar ao questionário completo para a medição dos domínios de exaustão emocional e despersonalização respetivamente (7) (22) (23). Isto levou à proposta de ferramentas abreviadas (7), contudo o MBI continua a ser atualmente o gold standard para este fim.
Consequências
A maior taxa de Burnout entre os médicos representa uma crise de saúde pública, com impacto negativo tanto para os profissionais como para os pacientes e as organizações de saúde (7).
Este fenómeno tem vindo a ser correlacionado com várias consequências, sendo a mais grave o aumento significativo do erro médico, com impacto negativo na qualidade dos cuidados prestados aos doentes e diminuição dos ganhos em saúde (9) (24).
De modo geral, as consequências podem ser individuais, laborais, familiares e sociais (13).
Relativamente às primeiras, é de ressalvar o elevado mal-estar físico e psicológico, maior incidência de sintomas psicossomáticos, ansiedade e depressão, estando mesmo documentado um aumento do consumo de substância psicoativas e, talvez o fator mais preocupante associado ao Burnout médico, um aumento de ideação suicida estruturada ou não estruturada (7) (15) (25) (26). Por outro lado, também há uma associação com doença orgânica, tendo sido reportada uma maior incidência de úlceras e doenças cardiovasculares (8). A nível familiar, com uma relação direta com o domínio de despersonalização, os profissionais acabam por comprometer a relação com a família e com os amigos, o que pode levar a um agravamento dos sintomas psicossomáticos e depressivos (9).
A nível laboral e social, foram reportados elevados níveis de absentismo e abandono da profissão, diminuição da produtividade e qualidade do desempenho, elevados custos sociais associados a ausência por doença, abandono do posto de trabalho e reforma antecipada (2) (27).
Estratégias
O primeiro passo será sempre a identificação, valorização e medição da dimensão do problema, sendo para isso relevantes as ferramentas supracitadas. O segundo passo passará sempre pela intervenção, direcionada tanto aos médicos, como à instituição de saúde. De facto, soluções focadas tanto no individuo como na própria organização são necessárias e têm demonstrado ser efetivas (28) (29).
Embora a ideia de que a resiliência é um fator essencial para o trabalho médico, um estudo conduzido em 2020 avaliou a associação entre esta e a síndrome de Burnout em 30456 médicos americanos (12), tendo sido demonstrado que, embora altos níveis da mesma possam, em certa medida, ser um fator protetor, os médicos coletivamente demonstram ser uma classe profissional de elevada resiliência. Mas, mesmo assim, com algum risco de sofrer de sofrer de Burnout em algum momento (5) (12).
Segundo o modelo de investimento de Rusbult (30), existem quatro estratégias de atuação organizacional na sequência de insatisfação: a saída (procura de alternativas fora da organização), a voz (discutir os problemas e tentar encontrar respostas), a lealdade (aguardar que a situação melhore) e a negligência (comportamentos de desresponsabilização). Um estudo em que foram os próprios médicos a decidir quais as intervenções a serem instituídas demonstrou redução da exaustão emocional relacionada com o trabalho (31). No caso dos médicos portugueses, a estratégia mais utilizada parece ser a Voz, com procura de discussão dos problemas para tentar encontrar respostas e soluções (13).
A nível individual, foram encontrados estudos que demonstram o benefício de treino de técnicas de relaxamento, mindfulness, controlo de stress, desenvolvimento de mecanismos pessoais de coping e técnicas cognitivo-comportamentais (9) (20). Em Krasner et al. (9) foi demonstrada uma redução significativa de sintomas de Burnout após a adesão a um curso de mindfulness por oito semanas, num total de vinte horas, seguido de dez meses de manutenção.
Em relação a técnicas de relaxamento, em Hopper et al. (32) a respiração diafragmática demonstrou ser uma técnica capaz de reduzir os níveis de stress. Já em Sexton et al. (33) foi demonstrado que a prática de escrever três coisas positivas que aconteceram na última semana, traz benefícios significativamente positivos na perceção individual de felicidade e no controlo de sintomas de Burnout.
Também parece ser importante encorajar a introdução de atividades de grupo no currículo médico, nomeadamente grupos de discussão para partilha de experiências, emoções e estratégias de coping, bem como a promoção de experiências sociais, como piqueniques, encontros e trabalhos de caridade (15) (16). Este tipo de intervenções parece melhorar o relacionamento interpessoal e a convivência entre a equipa de trabalho, fatores estes que demonstraram ser protetores de Síndrome do Burnout (7) (10) (15). De facto, em Siedsma et al. (34) a implementação de “tempo de proteção”, classificado como uma hora paga por semana, para o desenvolvimento destas atividades resultou numa diminuição significativa de sintomas de Burnout.
Fora do local de trabalho, é importante a promoção de um estilo de vida saudável nestes profissionais com reforço na alimentação saudável, na prática de exercício físico, promoção de períodos de descanso longe do trabalho e apoio e convívio com familiares e amigos (5).
Por outro lado, sintomas de Burnout correlacionam-se com a forma como os médicos são treinados durante os anos do internato médico, pelo que é essencial a intervenção neste grupo de profissionais em particular (10). Neste sentido, a implementação de métodos de coaching surge como uma forma eficaz de prevenir o fenómeno no seu futuro profissional (11), classificando-se estes métodos como um processo criativo que confere capacidades para maximizar o potencial profissional utilizando as capacidades mentais e áreas de especialização para a resolução dos problemas, com o objetivo de aumentar a sensação de autocontrolo, levando o médico a acreditar que as suas ações têm um impacto muito maior para a sua qualidade de vida do que qualquer outro fator externo. Este método implica treino mental de forma a analisar pensamentos fixos e negativos que o médico tenha sobre si mesmo e o seu trabalho, ensinando-o a desconstruir e a questionar estes pensamentos, crenças e perceções automáticas e diferenciando-os de factos e interpretações credíveis e mensuráveis. Permite assim aumentar a eficácia, a autodeterminação, a capacidade de tomada de decisão, liderança, produtividade, comunicação e trabalho em equipa.
A implementação de estratégias a nível individual, de forma isolada, é insuficiente para a redução do risco de Burnout entre médicos, sendo prioritária a associação com medidas organizacionais a nível da instituição de trabalho e do sistema de saúde (10), de modo a criar um ambiente seguro capaz de diminuir o stress.
No que concerne à implementação de medidas organizacionais, algumas intervenções foram significativamente eficientes. Por um lado, parece ser importante o agendamento mensal de reuniões focadas na vida profissional e nos desafios pessoais, nomeadamente no que toca às dificuldades sentidas na gestão de pacientes, bem como a promoção de colaboração com outros profissionais de modo a tornar o trabalho mais eficiente; por outro lado, também é benéfico a utilização de meios de comunicação para discussão de estratégias para melhoria das condições de trabalho, sendo ainda importante neste sentido o aumento da compensação monetária destes profissionais e a diminuição da regulação governamental (10) (28).
Em Shanafelt et al. (35) foi demonstrado que médicos que tiveram menos de 10-20% do seu tempo para atividades de lazer que sejam realmente do seu interesse, tiveram níveis de Burnout elevados em mais de 50%. Assim é importante aumentar o tempo disponível para que os profissionais possam fazer outras atividades para além do trabalho. Neste sentido, delegar tarefas, promover o trabalho em equipa e contratar novos profissionais tem impacto significativo na prevenção de Burnout e na diminuição da carga de trabalho de cada médico, bem como a delegação do trabalho burocrático para administrativos, de modo a diminuir esta carga de trabalho para os médicos, e poder aumentar o seu tempo com os pacientes; para isto é imprescindível a reorganização do horário de trabalho, com promoção de horários flexíveis e do tempo definido para consultas (18).
CONCLUSÃO/DISCUSSÃO
A síndrome do Burnout tem um impacto profundo na saúde dos médicos, pacientes e sistemas de saúde. De facto, muitos dos fatores identificados nesta revisão são potencialmente reversíveis, como por exemplo a grande carga de trabalho e os longos turnos a que a maior parte dos médicos estão sujeitos. É apenas na perceção de que os médicos são uma peça fulcral do nosso sistema de saúde e na vontade de melhorar o bem-estar e as condições de trabalho destes profissionais, que reside a capacidade de melhorar a saúde da população e aumentar os ganhos em saúde de forma exponencial.
Apesar de vários estudos de intervenção terem demonstrado os benefícios destas medidas, estes geralmente têm períodos curtos de follow-up dos profissionais e um maior foco em intervenções isoladas em detrimento das intervenções combinadas, o que pode limitar a extrapolação dos resultados para as várias especialidades e organizações de saúde.
Esta revisão pretende, não só alertar para este problema de saúde pública, como também impulsionar a mudança na forma como deve ser pesquisado ativamente este problema nos profissionais por parte da saúde ocupacional, de modo a sinalizar atempadamente e ser dada a orientação adequada. Pretende também motivar o surgimento de novos estudos que permitam investigar potenciais áreas de atuação, nomeadamente a providenciar uma intervenção cada vez mais precoce e efetiva nos locais de trabalho, para combater o Burnout médico.