Introdução
A tromboflebite séptica da veia porta, também denominada por pileflebite, consiste na trombose infetada e supurativa da veia porta e é uma complicação grave de diversas infeções intra-abdominais ou pélvicas.1
Considerada fatal na Era pré-antibiótica, esta patologia continua a ter alta morbimortalidade, apesar da evolução das técnicas de diagnóstico e tratamento.2 É uma entidade rara, com uma incidência de 2,7 por 100 000 pessoas ao ano, podendo acometer todas as faixas etárias.3,4
Habitualmente, o desenvolvimento de trombos venosos deve-se a um processo multifatorial. Uma combinação de fatores protrombóticos locorregionais e sistémicos pode ser a causa da trombose do sistema venoso porto-mesentérico. Os fatores de risco mais comuns são: doenças oncológicas, cirurgia recente, infeções abdominais, cirrose hepática e alterações da coagulação.4-6
Como complicação de apendicite surge muito raramente, e a sintomatologia é inespecífica, pelo que exige uma elevada suspeição diagnóstica.7
Com este caso clínico pretendemos chamar à atenção para uma entidade rara, com prognóstico muito desfavorável, caso o diagnóstico e o tratamento não sejam céleres.
Caso clínico
Doente do sexo masculino, 40 anos de idade, sem patologias conhecidas nem medicação crónica habitual, com hábitos tabágicos (20 unidades maço ano) (UMA) e etílicos (70-80 g/dia). Recorre ao serviço de urgência por dor abdominal tipo cólica de predomínio nos quadrantes inferiores, sem irradiação e sem fatores de alívio ou agravamento; vómitos de características biliares e anorexia, com oito dias de evolução. Objetivamente à admissão encontrava-se apirético, hemodinamicamente estável e com abdómen mole e depressível, doloroso à palpação profunda na região do hipogastro e sinal de Blumberg positivo. Analiticamente apresentava leucocitose (17 000/uL com 94% de neutrófilos) e proteína-C-reativa (4,35 mg/dL) aumentada. A ecografia mostrou espessamento e edema da parede do apêndice não compressível, achados sugestivos de apendicite.
Feito o diagnóstico de apendicite aguda, foi realizada apendicectomia de MCBurney sem intercorrências de imediato, cujo achado cirúrgico foi apêndice ielocecal necrosado. Admitido no internamento do Serviço de Cirurgia, onde ao dia 2 de internamento inicia febre e dor abdominal. Para avaliação de possível complicação infecciosa abdominal realizou tomografia computorizada (TC) com contraste endovenoso que mostrou: “pequena quantidade de líquido coletado na fossa ilíaca direita e, associadamente, densificação da gordura peritoneal mesentérica e escasso pneumoperitoneu; aumento do calibre da veia porta com cerca de 16 mm, com trombo endoluminal não completamente obstrutivo, que se estende para a veia mesentérica superior, a qual se encontra ocluída nos seus planos proximais, assim como os seus ramos segmentares (Fig.s 1 e 2). Hepatomegalia de 19 cm com parênquima de textura heterogénea com sinais de edema periportal. Esplenomegalia homogénea de 18 cm. Sinais de enfisema subcutâneo e densificação da parede abdominal anterior, em particular na região da fossa ilíaca direita”. Realizou também angio-TC de tórax sem outras alterações além de muito discreto derrame pleural direito.
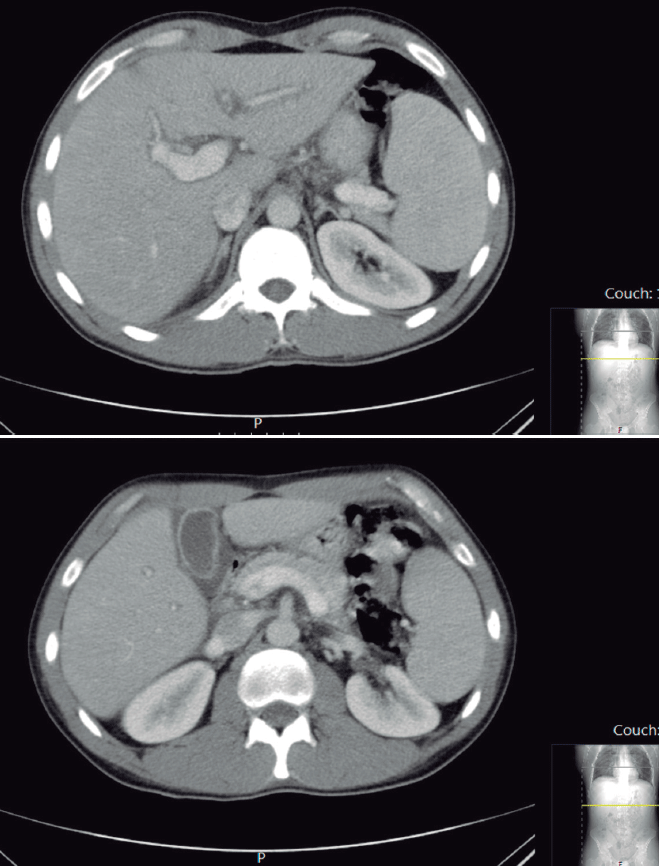
FIGURA 1 e 2: Imagem de tomografia computorizada - trombo endoluminal não completamente obstrutivo da veia porta.
Pedida avaliação por Imunohemoterapia e Medicina Interna que optaram por iniciar hipocoagulação com heparina de baixo peso molecular em doses terapêuticas e antibioterapia com amoxicilina e ácido clavulânico, com boa resposta clínica e apirexia sustentada. O doente teve alta ao oitavo dia de internamento, medicado com enoxaparina sódica 1 mg/kg duas vezes por dia e com indicação de cumprir antibiótico durante mais oito dias. Foi orientado para consulta Hospitalar para prosseguir estudo em ambulatório.
Na consulta de Imunohemoterapia e Medicina Interna/Hepatologia realizou estudo protrombótico com anticorpos anti-cardiolipina e anti-beta2-microglobulina negativos, proteínas C e S normais e mutação Jak2 negativa. Foram, ainda, excluídas possíveis etiologias da doença hepática com marcadores víricos negativos; parâmetros de ferro normais com saturação da transferrina de 30%; estudo imunológico sem alterações (anticorpos anti-mitocôndria e anti-músculo-liso). Iniciou anticoagulante oral direto (apixabano 5 mg 12/12 horas). Após três meses do início da hipocoagulação realizou ecografia abdominal com doppler que mostrou: “fígado proeminente (5,5 cm na linha média clavicular), textura heterógena mas sem sinais ecográficos de doença hepática crónica; baço com 14 cm de maior eixo; permeabilidade mantida do eixo espleno-portal com fluxo, ligeiro espessamento do tronco porta parietal a relacionar com trombose da porta recanalizada; sem colaterização portal; ramos direito e esquerda da veia porta e veia cava e supra hepáticas permeáveis.”
Com a veia porta permeável, foi suspensa a hipocoagulação e o doente mantém-se assintomático, sem novos eventos trombóticos e sem sinais de doença hepática.
Discussão
A pileflebite consiste na trombose séptica da veia porta e pode ocorrer, embora raramente, como complicação da apendicite aguda, nomeadamente quando o diagnóstico é tardio e o início de tratamento adiado.7
Estados de hipercoagulabilidade são encontrados em alguns doentes que desenvolvem esta complicação,8 que neste caso foram pesquisadas e excluídas. No doente em questão, a trombose parece estar relacionada apenas com o processo infeccioso intra-abdominal com cerca de uma semana de evolução, associado à intervenção cirúrgica decorrente da apendicite aguda.
O sistema porta é responsável pela drenagem de uma grande parte do trato digestivo. A extensão da tromboflebite de pequenos vasos para veias de maior calibre leva à trombose séptica da veia porta. Esta pode estender-se e envolver vasos mesentéricos,3 como no caso apresentado.
As manifestações clínicas são inespecíficas, como febre, dor abdominal, náuseas, vómitos e anorexia. Hepatomegalia e icterícia podem ocorrer em alguns casos e sugerem comprometimento hepático. Leucocitose e aumento de fosfatase alcalina e de gama glutamil transferase ocorrem na maioria dos doentes. A hipertensão portal com ascite pode ser uma complicação tardia.1-9
A TC na fase venosa portal é o meio complementar mais sensível, mas o diagnóstico final pode ser estabelecido através de ecografia com doppler ou TC com contraste, como no caso apresentado.7-9
Uma vez estabelecido o diagnóstico e identificada a causa da tromboflebite, o tratamento deve ser iniciado de imediato com antibioterapia de largo espectro e hipocoagulação.8,9
A antibioterapia constitui o principal tratamento para a pileflebite, sendo necessário início empírico para as bactérias mais comuns (Bacteroides fragilis, Escherichia coli e anaeróbios), devendo-se ajustar o antibiótico de acordo com o resultado cultural. Alguns autores defendem que a duração do tratamento deve ser de 4 a 6 semanas, sendo 2 a 3 semanas de antibiótico endovenoso.10 Neste caso, o doente apresentou boa resposta clínica com apirexia sustentada com apenas seis dias de antibiótico endovenoso, pelo que foi decidido pela equipa de Cirurgia a alta hospitalar, com antibiótico oral no domicílio, por mais uma semana.
Não existem, ainda, estudos prospetivos randomizados e consensos sobre anticoagulação no tratamento da pileflebite. Alguns autores defendem que em doentes com trombose isolada da veia porta e coagulação normal não é necessário anticoagular, podendo beneficiar de terapêutica anticoagulante os casos com envolvimento de veia mesentérica. Nos estados de hipercoagulabilidade, como, por exemplo neoplasias, o uso de anticoagulantes é mais consensual.11
No caso apresentado, foi decidido tratar o doente com enoxaparina sódica até estudo etiológico concluído. Posteriormente, e apesar da falta de evidência científica neste assunto, o doente foi medicado com um anticoagulante oral direto com boa resposta clínica e imagiológica.
A tromboflebite séptica da veia porta é uma complicação rara, associada a um prognóstico reservado se não for prontamente diagnosticada e tratada. Através da conjugação de esforços e da multidisciplinaridade, foi instituída terapêutica adequada e precoce.















