Introdução
A lombalgia é uma das causas de sofrimento mais frequente da espécie humana, depois da “constipação comum”. (1 É um motivo frequente de consulta não só em Medicina Geral e Familiar como também noutras especialidades e é um problema de saúde pública relevante pela morbilidade e custos socioeconómicos que acarreta. (2 Esta patologia tem um impacto significativo na capacidade funcional dos doentes, uma vez que a dor restringe a realização das atividades laborais sendo uma causa major de absentismo. Muitas vezes apresenta-se como um episódio agudo que em 90% dos casos se resolve em menos de oito semanas independentemente do tratamento.1 Contudo, uma pequena minoria destes doentes terá crises agudas recorrentes ou evoluirá para a cronicidade com considerável sofrimento e incapacidade. Apenas uma pequena percentagem de casos corresponde a uma etiologia específica, exigindo atuação diagnóstica e terapêutica diferenciada. É de salientar que a lombalgia pode ser a primeira manifestação de uma doença potencialmente fatal.
Caso Clínico
Trata-se de um homem de 53 anos, raça caucasiana, pedreiro de profissão e atualmente reformado por invalidez. Antecedentes pessoais destaca-se silicose grave, dislipidemia, e patologia osteoarticular degenerativa lombar. Sem antecedentes familiares de relevo.
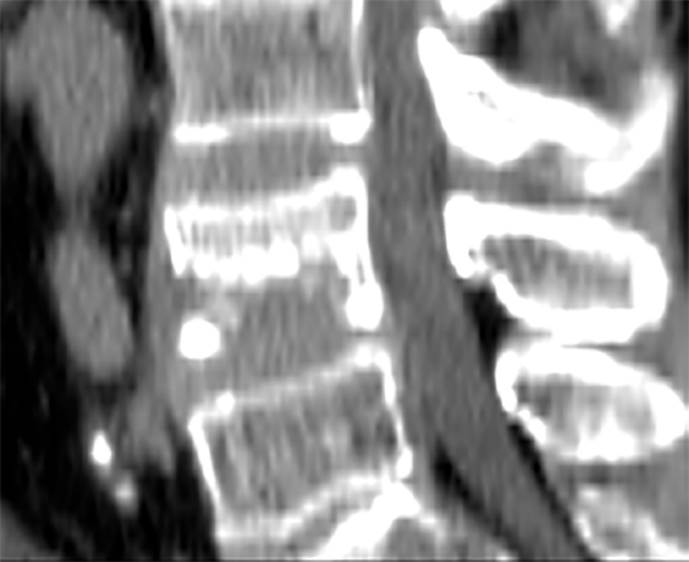
Apresenta-se na consulta programada na Unidade de Saúde Familiar (USF) com lombalgia com irradiação para o membro inferior esquerdo de ritmo mecânico; ao exame físico sem dor localizada, com limitação dolorosa da flexão lombar e sinal de Laségue positivo à esquerda a cerca de 40º da flexão coxofemoral. Para alívio da dor, foi instituída terapêutica analgésica com anti-inflamatórios não esteroides (etodolac) e paracetamol+tramadol. Dois meses depois regressou à consulta aberta por agravamento da lombalgia com dor noturna que não aliviava com a terapêutica anteriormente prescrita. Para esclarecimento etiológico, e apesar de termos tomografia computorizada (TC) lombar realizada há cerca de 1 ano, foi pedido o mesmo exame que mostrou uma lesão osteolítica de novo da metade inferior do corpo vertebral de L4, levantando a suspeita de lesão neoplásica versus espondilodiscite (Fig. 1).
Foi então realizada referenciação para Neurocirurgia no Centro Hospitalar do Porto, tendo sido requisitada ressonância magnética lombar para melhor esclarecimento da lesão. No entanto, não foi possível a realização deste exame complementar de diagnóstico por intolerância do doente. Posteriormente, realizou biópsia óssea onde foi demonstrada infeção por Mycobaterium tuberculosis. Foi referenciado e orientado pelo Centro de Diagnóstico Pneumológico de Marco de Canaveses. Cumpriu 12 meses de tratamento antibacilar 3 com melhoria progressiva da dor com o decorrer do tratamento.
Discussão
O conhecimento da comunidade onde o doente se insere faz a diferença na rápida orientação de um caso como o apresentado. A tuberculose continua a ser uma doença prevalente em algumas regiões de Portugal 4 e formas raras de apresentação da doença, como a tuberculose osteoarticular, ainda surgem nas consultas dos cuidados de saúde primários. Sabe-se que a tuberculose osteoarticular pode envolver mais frequentemente não só as grandes articulações como também a coluna vertebral, sendo que neste último caso podemos afirmar que estamos perante o chamado mal de Pott.
É de salientar que nem todas as lombalgias são mecânicas e que os sinais de alarme se podem apresentar de forma dissimulada, podendo o diagnóstico de espondilodiscite ser atrasado. Essa entidade exige diagnóstico e tratamento oportuno, uma vez que existe risco de sequelas neurológicas irreversíveis.