Introdução
Em dezembro de 2019, a cidade de Wuhan, na China, tornou-se o centro de um surto de uma doença, causada por um novo coronavírus, que se revelou numa ameaça a nível global (World Health Organization (WHO), 2020). A 30 de janeiro de 2020, a Organização Mundial da Saúde (OMS) anunciou a ocorrência de uma nova estirpe de coronavírus tendo sido declarada, a 11 de março de 2020, uma emergência de saúde pública. Esta é a sexta emergência de saúde pública sob o regulamento sanitário internacional depois da Influenza H1N1 (2009), Poliomielite (2014), Ébola na África Ocidental (2014), Zika (2016) e Ébola na República Democrática do Congo (2019) (Rana, Mukhtar & Mukhtar, 2020). Este vírus foi designado pelo Coronavirus Study Group do Comitê Internacional de Taxonomia de Vírus como síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2) e a doença foi denominada doença coronavírus 2019 (COVID-19) pela OMS.
Uma vez que ainda não se dispõe de nenhum fármaco específico eficaz, embora já se disponha de vacinas eficazes para limitar a disseminação do SARS-CoV-2, é importante otimizar estratégias para prevenir a sua propagação (Cirrincione, Plescia, Ledda, Rapisarda, Martorana, Moldovan, … Cannizzaro, 2020; Delgado, Mendes, Pereira & Carneiro, 2021; Ghaffari, Meurant & Ardakani, 2020). As medidas a implementar para prevenir a disseminação do SARS-CoV-2 podem ser simultaneamente ambientais, organizacionais (ocupacionais) e individuais. As medidas organizacionais gerais relativas à contenção e gestão da emergência epidemiológica da COVID-19 foram impostas pelas autoridades nacionais competentes para uma gestão adequada e proporcionada da evolução da situação epidemiológica. As medidas para a prevenção e proteção como o distanciamento social e a gestão de circuitos no local de trabalho, devem ser tomadas para evitar novas infeções ou mesmo a propagação do vírus uma vez presente (Direção Geral da Saúde (DGS), 2020c, European Center for Disease Prevention and Control (ECDC), 2020). As medidas ambientais e organizacionais (ocupacionais) visam reduzir o risco de transmissão do SARS-CoV-2 entre os indivíduos e através do contato com objetos, equipamentos ou superfícies ambientais contaminadas, pelo que a limpeza e desinfeção são fundamentais, a par da utilização de uma estratégia de testagem (DGS, 2020c). A par destas medidas, estão as individuais, que passam pela utilização contínua de dispositivos de proteção (máscaras cirúrgicas, luvas, aventais), e lavagem e desinfeção das mãos (Cheng, Wong, Chuangc, Soa, Chena, Sridhar, … Yuend, 2020; Cirrincionne et al., 2020; DGS, 2020c; ECDC, 2020).
Após o aparecimento de um caso positivo, torna-se importante avaliar a prevalência e incidência do SARS- CoV-2 junto dos trabalhadores, para o conhecimento da vulnerabilidade de determinada população e monitorizar a dinâmica da epidemia. Uma vez que atualmente não há evidência sobre imunidade específica na população, todos são suscetíveis à infeção por SARS-CoV-2 (Johns Hopkins Center for Health Security, 2020; Seow, Graham, Merrick, Acors, Steel, Hemmings, Doores, 2020). Emerge, portanto, a necessidade de desenvolver estudos acerca desta temática.
A menos de um mês do aparecimento do primeiro caso de COVID-19 em Portugal (1º caso notificado em Portugal foi a 2 de março de 2020) e 3 a 4 meses do primeiro caso no mundo (1º caso, a 1 de dezembro de 2019, apesar de ser reportado apenas a 31 de dezembro de 2019), surge a 27 de março de 2020 o 1º Caso de SARS-CoV-2 num dos trabalhadores de uma Indústria de Madeiras da região Norte de Portugal. Assim, o primeiro caso na indústria, surge num momento em que muito pouco se conhece sobre o comportamento do vírus e grau de infecciosidade/contagiosidade e estratégias de atuação para lhe fazer face. Nesta perspetiva o Serviço de Saúde e Segurança no Trabalho (SST), preocupado com o perigo de disseminação da doença na força de trabalho, definiu a estratégia de mitigação do vírus junto dos seus trabalhadores, que passou por medidas ocupacionais e individuais e pela testagem em massa, com consentimento informado dos trabalhadores e decisão superior do presidente do grupo, depois de ouvidos os responsáveis na empresa e outros “experts” na área da saúde. A autoridade de saúde foi informada dos casos positivos, por este método, e procedeu no sentido da realização dos testes RT-PCR.
Nesta perspetiva o presente estudo tem como objetivos: avaliar a incidência de casos nos trabalhadores da indústria de madeiras após aparecimento de um caso de COVID-19; avaliar a existência de cadeia de transmissão de doença e avaliar a presença de anticorpos anti SARS-CoV-2 junto da população trabalhadora. Pretende-se desta forma dar resposta à questão de partida: “Haverá alguma cadeia de transmissão da COVID-19 na indústria de madeiras?”
Enquadramento/ fundamentação teórica
Com o surgimento da COVID-19 houve um rápido desenvolvimento de ensaios moleculares e serológicos para identificação de infeções por SARS-CoV-2 (Theel, Slev, Wheeler, Couturier, Wong & Kadkhoda, 2020). O teste de biologia molecular (Reverse transcription - Polymerase Chain Reaction - RT-PCR) para a deteção do RNA do vírus, é indicado para realizar um diagnóstico rápido e preciso, orientar a clínica e orientar estratégias epidemiológicas (Caruana, Croxatto, Coste, Opota, Lamoth, Jaton & Greub, 2020). O teste RT-PCR, é o mais recomendado para o diagnóstico da COVID-19 (Theel et al., 2020). Contudo, considerando a existência de transmissão assintomática e resultados falso-negativos do teste molecular RT-PCR, causados por erros de amostragem ou baixa carga viral num estádio muito inicial ou no estádio tardio da infeção, testes complementares para diagnóstico de COVID-19 tornam-se necessários (Ghaffari et al., 2020).
Os testes serológicos que detetam imunoglobulinas anti-SARS-CoV-2 têm motivado grande interesse, como alternativa ou complemento ao RT-PCR, no diagnóstico de infeção-aguda (Bastos, Tavaziva, Abidi, Campbell, Haraoui, Johnston, … Khan, 2020; Ghaffari et al., 2020). Os testes serológicos, que detetam a presença de anticorpos imunoglobulina G (IgG) e imunoglobulina M (IgM), embora não sejam recomendados para diagnóstico de infeções virais agudas, avaliam a resposta imunológica, sendo marcadores indiretos de infeção (DGS, 2020a, b; Theel et al., 2020; Yong, Anderson, Wei, Pang, Chia, Tan, … Lee, 2020). A vantagem desses testes, em relação ao RT-PCR, é que podem identificar indivíduos infetados pelo SARS-CoV-2, mesmo que nunca tenham tido sintomas ou tenham sintomas muito ligeiros, nem realizado o teste durante a fase aguda da doença (Bastos et al., 2020; Yong et al., 2020). Segundo a Johns Hopkins Center for Health Security (2020) a presença de anticorpos indica infeção prévia por SARS-CoV-2, pelo que os resultados dos testes de serologia podem então ser usados para estimar a verdadeira propagação do vírus através de uma população, mesmo em indivíduos assintomáticos ou que nunca foram diagnosticados. A presença de anticorpos não indica que um indivíduo está protegido de reinfeção. Há compreensão limitada dos níveis e persistência de anticorpos necessários para imunidade protetora (Johns Hopkins Center for Health Security, 2020; Seow et al., 2020). Ainda sobre as indicações para a utilização dos testes serológicos Caruana et al. (2000) referem que apesar da sua sensibilidade variável de acordo com o tempo de infeção, a serologia representa um ativo válido: para tentar resolver possíveis discrepâncias entre uma clínica altamente sugestiva, apresentação radiológica e RT-PCR não detetado; para resolver discrepâncias entre diferentes ensaios de RT-PCR e, para fins epidemiológicos.
Segundo Guo, Ren, Yang, Xiao, Chang, Yang, …Wang (2020) a duração média da deteção de anticorpos IgM é de 5 dias, enquanto a IgG é de 14 dias após o início dos sintomas. Dado o comportamento dos restantes vírus, seria esperado que o seu crescimento obtivesse o pico máximo aos 28 dias. Devido ao recente aparecimento deste vírus na população humana, ainda não se sabe qual a resposta imunitária existente, por quanto tempo esses anticorpos serão mantidos ou se fornecerão proteção contra reinfeção (Seow et al., 2020). Face à situação pandémica e pelo forte impacte que pode representar nas empresas, torna-se crucial evitar a transmissão da infeção por SARS-CoV-2 na força de trabalho. O SST tem um papel preponderante quanto à definição de medidas de proteção e prevenção da saúde e segurança dos seus trabalhadores (DGS, 2020c).
Metodologia
Trata-se de um estudo descritivo longitudinal prospetivo (ensaio laboratorial) em que se seguiu uma coorte de trabalhadores de uma indústria de madeiras da Região Norte de Portugal, de 27 de março a 7 de maio de 2020. Para tal foram incluídos todos os trabalhadores do grupo da referida indústria, perfazendo um total de 986. Como critério de exclusão foi aplicado o facto de, à data de avaliação, não se encontrarem na empresa, por situações alheias à infeção por SARS-CoV-2, tendo sido excluídos 113 trabalhadores. Os restantes 873 trabalhadores foram incluídos neste estudo.
Após diagnostico de COVID-19 a um trabalhador da indústria de madeiras, com link epidemiológico extra indústria, surgiu a necessidade de implementar o presente estudo. Uma série de medidas ocupacionais e individuais foram tomadas e/ou intensificadas e complementadas, com uma estratégia de testagem em massa com testes serológicos, numa primeira fase, e posteriormente aos trabalhadores com resultado positivo, associar o teste RT-PCR SARS-CoV-2 e, por fim com o objetivo de avaliar a imunidade dos trabalhadores que testaram positivo nos primeiros testes serológicos, repetir teste serológico.
Para a concretização deste estudo foram recolhidas amostras sanguíneas, por punção venosa nas instalações da empresa, para testes serológicos para SARS-CoV-2 a todos os participantes entre 13 a 20 de abril de 2020, numa primeira fase e a 7 de maio, numa segunda fase. As amostras foram colhidas por uma equipa de consultoria e serviços, sucursal de um laboratório certificado sediado em Aveiro, onde foram posteriormente analisadas. Os soros foram testados para a presença de IgG e IgM simultaneamente pelo método de imunocromatografia. Estes testes apresentam um intervalo de confiança de 95%, uma sensibilidade de 94,1% e especificidade de 99,2% (Carl- Zeiss-Strasse, 2020). Posteriormente à realização dos testes serológicos para SARS-CoV-2, aos participantes que testaram positivo nos testes serológicos (IgM+ e IgG+; IgM- e IgG+; IgM+ e IgG-), foram recolhidas amostras do trato respiratório superior e/ou inferior (exsudados nasofaríngeo ou lavado nasal e/ou orofaringe) por zaragatoa para deteção de componentes do vírus, sendo os testes RT-PCR, os adequados, pela sua sensibilidade (89%) (Yong et al., 2020), para diagnóstico de novos casos realizados em laboratório de referencia (DGS, 2020a; DGS, 2020b; ECDC, 2020). As amostras por zaragatoa foram colhidas entre 16 e 30 de abril a todos os participantes com teste serológico positivo. Esteve ainda prevista a repetição dos testes por zaragatoa aos trabalhadores com teste RT-PCR detetado, neste período. Esta decisão baseou-se na recomendação da WHO (2020) do uso de testes serológicos em ambientes de pesquisa e não para a tomada de decisão clínica, que neste caso dever-se-á recorrer ao teste RT-PCR, como realizado no presente estudo.
Finalmente, a 7 de maio de 2020, foram repetidos os testes serológicos para SARS-CoV-2 à coorte de trabalhadores que testou positiva nos primeiros testes serológicos realizados (de 13 a 20 de abril), como complemento ao teste RT-PCR e para monitorizar infeções por SARS-CoV-2, e eventual imunidade, no sentido de ajudar a controlar um possível surto (Tang, Schmitz, Persing & Stratton, 2020).
A realização do estudo obteve a aprovação do presidente do grupo da indústria de madeiras da Região Norte de Portugal, depois de ouvidos os responsáveis na empresa e outros “experts” na área da saúde. Aos participantes foi explicado o estudo de investigação, vantagens e desvantagens, a garantia de sigilo e o anonimato, bem como o modo de participação e possibilidade de desistência a qualquer momento sem prejuízo, tendo sido obtidos consentimentos escritos para a sua participação. Este estudo obteve o parecer positivo da Comissão de Ética da ESSNorteCVP (parecer nº 1/2021.)
Os dados foram tratados através da estatística descritiva com recurso ao programa Statistical Package for Social Sciences - SPSS, versão 23.0.
Resultados
A amostra é constituída por 873 trabalhadores da indústria de madeiras, dos quais 50,4% dos participantes são homens (510 trabalhadores). A idade média dos trabalhadores é de 41,77 anos, com um desvio padrão de 11,30 anos.
A maioria dos trabalhadores foi testada com teste serológico para COVID-19 no mês de abril de 2020 (entre 13 a 20 de abril), com exceção de 16 trabalhadores que foram testados nos meses de maio/junho por, à data da primeira avaliação, não se encontrarem na empresa, por situações alheias à infeção por SARS-CoV-2.
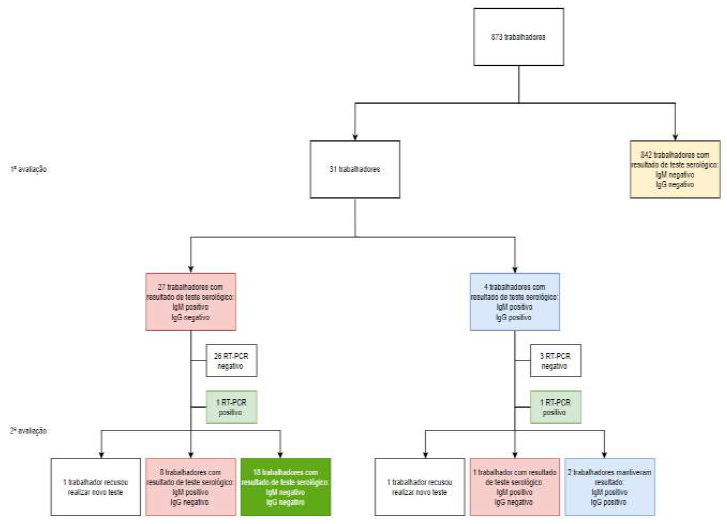
Do total de trabalhadores, 842 testaram negativo para os testes serológicos para SARS-CoV-2 (96,4%). Os restantes trabalhadores, 27 testaram positivo para IgM e negativo para IgG (3,1%), e 4 testaram positivo tanto para IgM como para IgG (0,5%). Os resultados destes 31 trabalhadores foram comunicados às autoridades de saúde das respetivas regiões, de acordo com o local de residência dos mesmos, que promoveram a realização de teste RT-PCR SARS-CoV-2, tendo a colheita sido realizada em abril de 2020. Destes trabalhadores, 2 testaram detetado (um deles o caso índice e outro um trabalhador que posteriormente saiu da indústria, por termo de contrato). Nove trabalhadores repetiram o teste RT-PCR SARS-CoV-2, cujo resultado foi não detetado.
Em maio, os 31 trabalhadores que testaram positivo para testes serológicos SARS-CoV-2, foram elegidos para repetir teste, mas apenas 28 aceitaram, dos quais 2 mantiveram resultado positivo para IgM e IgG (7,1%) (incluindo o caso índice), 7 mantiveram resultado positivo para IgM e negativo para IgG (25%), 1 manteve IgM positivo mas o IgG negativou (3,6%), os restantes 18 mantiveram resultado de IgG negativo mas o IgM, que na primeira avaliação era positivo (64,1%), nessa avaliação foi negativo (Figura 1).
Discussão
A 26 de fevereiro surge a orientação da DGS sobre os procedimentos de prevenção, controlo e vigilância em empresas (DGS, 2020b). A partir desta, a indústria de madeiras aperfeiçoou e adaptou o seu plano de contingência, definido os efeitos da infeção de trabalhadores por SARS-CoV-2 na indústria, o que fazer em caso de suspeita de infeção por SARS-CoV-2 (área de isolamento, procedimentos específicos, responsabilidades, comunicação de contactos próximos de alto e baixo risco às autoridades de saúde), promoção do distanciamento físico dos trabalhadores em 2 metros (sempre que aplicável), aposta no teletrabalho (sempre que aplicável), definição de circuitos, disponibilidade de lavatórios e/ou solução alcoólica em todas as divisões da indústria acessíveis aos trabalhadores, desfasamento de horário e regras para as refeições, uso de equipamentos de proteção individual (máscara social/cirúrgica), aplicação de tapete para desinfeção de pés em locais estratégicos da indústria e divulgação e comprometimento junto dos trabalhadores do plano de contingência da indústria.
Após diagnóstico de COVID-19 a um trabalhador da indústria foram definidas estratégias de controlo de disseminação da doença: limpeza e desinfeção do posto de trabalho do caso positivo e das áreas por ele frequentadas, identificação e isolamento profilático dos contactos próximos considerados de alto risco de exposição com o caso positivo, que em articulação com a autoridade de saúde, procederam à realização de RT- PCR (DGS, 2020c; Hellewell, Abbott, Gimma, Bosse, Jarvis, Russell, Edmunds, 2020). O Serviço de SST da indústria de madeiras efetuou acompanhamento a todos os contactos, no sentido de avaliar e acompanhar o aparecimento de sinais e sintomas de COVID-19. Cirrincione et al. (2020) corrobora a intervenção referindo que a par das medidas organizacionais, ambientais e pessoais, uma boa gestão de emergência contribui para a redução do risco de contaminação da força de trabalho e de toda a população.
Foi ainda, estrategicamente, realizado o rastreamento de contactos em massa com testes serológicos, numa primeira fase, e posteriormente aos trabalhadores com resultado positivo nos testes serológicos, associar o teste RT-PCR para diagnóstico de COVID-19 e, por fim com o objetivo de avaliar a imunidade dos trabalhadores que testaram positivo nos primeiros testes serológicos, repetir teste serológico (Caruana et al, 2000; DGS, 2020b; Ghafari et al., 2020; Hellewell et al., 2020).
Com este estudo concluímos que o caso índice de COVID 19 não constituiu link epidemiológico do outro caso de COVID-19. As medidas ocupacionais e individuais implementadas sob a orientação do Serviço de SST, em colaboração com o Conselho de Administração da indústria de madeiras da Região Norte de Portugal e autoridade de saúde local mostraram-se eficazes na interrupção da cadeia de transmissão da doença junto dos trabalhadores da indústria, mitigando a possibilidade de surto (Cirrincionne et al., 2020; DGS, 2020c; ECDC, 2020; Hellewell et al., 2020).
De todas as medidas implementadas, após o aparecimento do caso índice, para controlar a transmissão da SARS-CoV-2, destacamos a celeridade de resposta, o isolamento de contactos de alto risco e a testagem de todos os trabalhadores da referida indústria. Este resultado é corroborado por Hellewell et al. (2020) que referem que na maioria dos cenários, o rastreio de contactos e o isolamento do caso são suficientes para controlar um novo surto de COVID-19 em 3 meses. De facto, a probabilidade de controle aumenta com uma rápida resposta desde o aparecimento dos sintomas até ao isolamento, com o rastreamento de contactos e baixa transmissão da doença antes do aparecimento de sintomas. A realização de um ensaio serológico revela-se importante para compreender a expansão do contágio/imunidade na população, mas também para implementar estratégias que minimizem as consequências da infeção (Caruana et al., 2000; DGS, 2020c; Hellewell et al., 2020). A nível individual o ensaio serológico torna-se igualmente importante uma vez que, se houver positividade sem sintomas, presumimos tratar-se de possíveis portadores assintomáticos.
O trabalhador identificado como primeiro caso positivo, através de RT-PCR, foi testado para serologia ao 19º dia e o resultado revelou tanto IgM como IgG positivos. Esse resultado foi confirmado através RT- PCR, cujo resultado revelou detetado. Entretanto realizou duas RT-PCR ambas negativas (testes de cura) e na segunda avaliação serológica manteve resultado igual à primeira avaliação, IgM e IgG positivos. Poder-se-ia dizer que a doença se mantinha na fase aguda (Johns Hopkins Center for Health Security, 2020), mas com desenvolvimento de anticorpos característicos de imunidade (IgG). No entanto, a Johns Hopkins Center for Health Security (2020) alerta para respostas de IgM e IgG, mostrando que IgG pode persistir por semanas a meses, embora ambos (IgM e IgG) apresentem declínio ao longo do tempo, especialmente passadas 4 semanas após o início dos sintomas, o que pode traduzir a ausência de uma imunidade protetora.
Nos restantes 3 trabalhadores cujo resultado foi IgM e IgG positivos, os testes RT-PCR foram não detetados. Num dos casos, na segunda avaliação por testes serológicos o resultado dos anticorpos manteve-se. No entanto, no outro caso o IgG negativou, mantendo IgM positivo.
No total de 26 trabalhadores, relativamente à primeira avaliação, onde se verificou IgM positivo e IgG negativo, e tendo em conta o comportamento característico de um vírus, poderíamos deduzir que se encontrava na fase aguda. Estes resultados são contrariados pelo resultado negativo de RT-PCR. Tal facto, pode ser justificado, por possível erro na qualidade da colheita da amostra, mas também pela dinâmica da carga viral uma vez que na fase final da infeção, a deteção do vírus pode ser errónea, pela baixa carga viral, levando a resultados falsos-negativos RT-PCR (Caruana et al., 2020). O mesmo pode não se verificar na deteção de anticorpos IgM uma vez que neste há uma menor probabilidade de erros de colheita de amostra. Tais resultados também podem ser explicados pelo facto de a pessoa ter sido infetada, sem desenvolver doença, isto é, o sistema imunitário respondeu positivamente debelando o vírus (Caruana et al., 2020; Johns Hopkins Center for Health Security, 2020). Os mesmos autores referem que os testes de serologia são usados para determinar a verdadeira propagação do vírus pela população e para fins epidemiológicos.
Apenas um trabalhador cujo resultado foi IgM positivo e IgG negativo, apresentou detetado na confirmação por RT-PCR, mas a avaliação só foi possível realizar ao 8º dia após a realização da serologia uma vez que o mesmo se encontrou hospitalizado. Entretanto este trabalhador desistiu do estudo, uma vez que caducou o vínculo contratual, não sendo possível confirmação da segunda serologia.
Na segunda avaliação de serologia dos 26 trabalhadores, 18 negativaram para IgM mantendo-se o IgG como na primeira avaliação, negativo, situação que pode ser explicada pelo facto de muitas proteínas do SARS-CoV-2 apresentam elevada semelhança com alguns vírus do mesmo grupo, como o vírus SARS-CoV- 2, o que pode levar a reatividade cruzada, ou seja, à possibilidade de que a deteção de anticorpos produzidos secundariamente a determinada infeção possa ser devida, por exemplo, a uma infeção causada por outro agente (Conceição, Lopes, Ramos, Cristóvão, Vieira, Pingarilho … Parreira, 2020).
Continuamos a envidar esforços para uma melhor compreensão da apresentação deste vírus nos humanos, pelo que, embora a literatura da especialidade não aponte, consideramos repetir os testes serológicos aos 31 trabalhadores que apresentaram IgM positivo.
Tendo em conta o estudo e corroborando o conhecimento adquirido até à data, não se pode afirmar que se verifique imunidade para o SARS-CoV-2 (Johns Hopkins Center for Health Security, 2020). É promissor realizar novos estudos para avaliar a resposta imunitária a longo prazo (Ghafari et al., 2000).
Conclusão
Neste estudo identificaram-se dois casos de COVID-19 entre finais de março a inícios de maio de 2020 numa indústria de madeiras na região Norte de Portugal, sem link epidemiológico entre si, o que evidência não se tratar de uma cadeia de transmissão.
Embora promissor o entendimento sobre a IgG e imunidade, neste contexto, não nos é permitido concluir que a resposta ao vírus SARS-CoV-2, se realize nos moldes de outros vírus já conhecidos. Deste estudo evidencia-se a necessidade de uma adequada interpretação dos resultados dos testes serológicos uma vez que um resultado negativo, por si só, não deve constituir prova de exclusão de infeção por SARS-CoV-2. Para limitar a disseminação do vírus é necessária a certeza da sua evidência.
A perceção do risco de adquirir doença levou à indústria de madeiras impor uma variedade de medidas de proteção quer individual, quer coletiva. Todas as medidas de prevenção e controlo incluídas neste estudo e suportadas no plano de contingência elaborado pela indústria, assim como a consciencialização de medidas de distanciamento social e de etiqueta respiratória junto dos trabalhadores podem ter explicado a baixa taxa de reatividade positiva ao nível dos anticorpos anti SARS- CoV-2 observado nesta população, e a ausência de relação entre os dois casos, evidenciou o adequado papel do serviço de SST da indústria na mitigação da infeção.
Este estudo teve algumas limitações, uma delas foi o facto de apenas ter sido incluídos com RT-PCR os trabalhadores que testaram positivo nos testes serológicos. De facto, permanece a dúvida se terá havido casos positivos (RT-PCR) junto dos trabalhadores que testaram negativo nos serológicos e que permaneceram assintomáticos. Outra limitação prende-se com o facto de o SARS-CoV-2 ser um vírus emergente, com várias mutações, não sendo conhecida informação fiável e consensual quanto à produção e duração de anticorpos, sendo essa limitação um problema comum em estudos de infeções recentes, em que há pouca evidência acerca da temática.