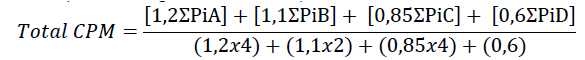Introdução
O envelhecimento da população é um fenómeno que atinge as sociedades ocidentais atuais. No entanto, essa longevidade não é sinónimo de anos livres de doença e principalmente livres de doenças crónicas. A população idosa é a principal consumidora de medicamentos, estando estimado que, em Portugal, cerca de 53,2% das pessoas polimedicadas têm mais de 64 anos (Pinto et al., 2013). As respostas das pessoas idosas aos medicamentos são muito variáveis, devido às comorbilidades que apresentam, às alterações fisiológicas do envelhecimento, pelo que a probabilidade de ocorrerem efeitos adversos associados a este fenómeno tornam cada vez mais o regime medicamentoso complexo e mais difícil de gerir (Mortelmans et al., 2021).
O conhecimento do regime medicamentoso e a capacidade para a sua autogestão é de extrema importância, no sentido dos resultados e ganhos em saúde (García Delgado et al.,2009). Os profissionais de saúde, nomeadamente os enfermeiros devem conhecer as principais barreiras, dificuldades e erros mais comuns, adequando a sua intervenção, de forma a diminuir os desfechos clínicos negativos e garantir a segurança das pessoas idosas com doenças crónicas polimedicadas (Bosch-Lenders et al., 2016; Mortelmans et al., 2021; Sanches, 2020). Compreender qual é o conhecimento desta população sobre o regime medicamentoso prescrito permite responder às suas necessidades, através da implementação de intervenções de enfermagem capacitadoras da autogestão e da segurança. O enfermeiro assume, desta forma, um papel essencial durante a prestação de cuidados ao avaliar as necessidades das pessoas idosas e o modo como mobilizam os recursos para responder às mesmas, permitindo-lhe implementar estratégias de educação e empoderamento para a gestão do regime medicamentoso, promotoras da adesão e da correta utilização dos medicamentos. Este conhecimento conduz a uma diminuição de possíveis efeitos adversos, interações medicamentosas e à melhoria do controlo das doenças crónicas e das suas comorbilidades nesta população vulnerável (Didone et al.,2020; Mortelmans et al., 2021; Sanches, 2020).
O objetivo deste estudo é caracterizar o conhecimento sobre o regime medicamentoso das pessoas idosas que frequentam centros de dia, tendo como premissa a questão de investigação: “Qual é o conhecimento sobre o regime medicamentoso da população idosa que frequenta centros de dia?”.
Enquadramento/fundamentação teórica
O aumento da esperança de vida aliado à prevalência de doenças crónicas coloca a população idosa numa posição de vulnerabilidade e necessidade de atenção especial pelos enfermeiros no âmbito deste fenómeno de enfermagem. A presença de múltiplas condições crónicas aumenta a complexidade da gestão do regime medicamentoso e tem um impacto negativo nos resultados de saúde, tendo como consequências, a diminuição da qualidade de vida, da mobilidade e capacidade funcional e cognitiva, bem como o aumento das hospitalizações, do uso de recursos de saúde, aumento dos custos com a saúde e aumento da mortalidade (Masnoon et al., 2017; Muth et al., 2019).
A polimedicação é um fenómeno comum na população idosa em consequência das múltiplas doenças crónicas (Didone et al., 2020; Masnoon et al., 2017). Os resultados dos estudos de Masnoon et al. (2017) e Sanches (2020) demonstram que há grande heterogeneidade na definição do conceito de polimedicação. Esta é fundamentada em critérios numéricos de número de medicamentos prescritos, variando de dois a onze, ou mais medicamentos. No entanto, a definição mais comum para polimedicação é o uso de cinco ou mais medicamentos (Kurczewska-Michalak et al., 2021; Masnoon et al., 2017). A falta de uma definição clara e universal para este fenómeno, torna difícil para os profissionais de saúde avaliar e considerar as questões de eficácia e segurança do medicamento (Masnoon et al., 2017; Sanches, 2020). Contudo, o foco das intervenções dos enfermeiros deve centrar-se na relevância da prescrição e capacitação para a autogestão do regime medicamentoso das pessoas idosas (Mortelmans et al., 2021; Rankin et al., 2018), uma vez que se verifica que ainda são prescritos mais medicamentos do que os que clinicamente são apropriados ao contexto de comorbilidades da pessoa (Masnoon et al., 2017). Desta forma, é necessário que se faça uma apreciação completa das doenças crónicas e do estado clínico das pessoas idosas, assim como também do seu regime medicamentoso e potenciais interações (Muth et al., 2019). Os medicamentos devem ser sempre avaliados relativamente à sua eficácia, à indicação terapêutica e ao potencial malefício, quando dois ou mais são tomados em simultâneo, devido às interações farmacocinéticas e farmacodinâmicas, promovendo o uso racional dos mesmos e orientando a pessoa idosa para os efeitos secundários ou as possíveis complicações existentes do seu uso incorreto promovendo a adesão (Didone et al., 2019; Didone et al., 2020; Masnoon et al., 2017).
Segundo Mortelmans et al. (2021) existem diversos fatores de risco para a polimedicação e, consequente, dificuldade de autogestão do regime medicamentoso, sendo estes: o envelhecimento e as comorbilidades associadas ao número de doenças crónicas, o género e o estatuto socioeconómico, a multiplicidade de prescritores, a cascata de prescrição, a automedicação e a hospitalização. As discrepâncias entre os regimes prescritos e os que as pessoas efetivamente tomam, bem como a baixa adesão e a vigilância inadequada de efeitos adversos levam a internamentos hospitalares, readmissões e outras consequências indesejáveis, como aumento da morbilidade e diminuição da autonomia, institucionalização e até morte precoce (Pereira el al., 2021; Rankin et al., 2018). Pereira et al. (2021) indicam a existência de entre 18% a 38% de efeitos adversos relacionados com a polimedicação após a alta e estes conduziram entre 4,5% a 24% episódios de readmissões hospitalares, sendo que esses podiam ter sido evitados ou diminuídos, com a capacitação para a autogestão do regime medicamentoso da pessoa idosa com doença crónica. Os medicamentos mais relacionados com efeitos adversos são os antibióticos, os diuréticos, os antagonistas da vitamina K, os opióides, os antidiabéticos orais, a quimioterapia, os anti-hipertensores, os glicosídeos, os digitálicos, os corticosteroides, os psicotrópicos, os anticoagulantes, os antidepressivos, os bloqueadores dos canais de cálcio e os agentes beta-bloqueadores, amplamente prescritos à população idosa (Hernández-Rodríguez et al., 2021; Pereira el al., 2021).
O nível de conhecimento acerca do regime medicamentoso das pessoas idosas pode influenciar significativamente o seu estado de saúde, comprometendo a eficácia e potenciando as interações medicamentosas e os efeitos adversos (Didone et al., 2019; Didone et al., 2020; Mortelmans et al., 2021). Para garantir a segurança da toma dos medicamentos é importante avaliar o conhecimento e as capacidades da pessoa idosa para a autogestão do regime medicamentoso (Didone et al., 2019; Didone et al., 2020). Desta forma, este estudo foi orientado pela Teoria do Défice de Autocuidado de Enfermagem de Dorothea Orem. O autocuidado é definido por esta autora, como a ação humana, realizada deliberadamente pela pessoa para o seu benefício por forma a regular o seu funcionamento (Orem, 2003a, p. 111). Este cuidado distingue-se de qualquer outro pois deve ser aprendido, desenvolvido e executado pelo agente de autocuidado, no sentido de satisfazer as suas próprias necessidades (Orem, 2003b).
A atividade de autocuidado no âmbito da gestão e adesão ao regime medicamentoso exige a mobilização de capacidades fundamentais do indivíduo, necessárias para a deliberação sobre a ação, nomeadamente, a perceção, a memória e a orientação, bem como o conhecimento e capacidade de compreensão (Mortelmans et al., 2021). Desta forma, as habilidades cognitivas, físicas, emocionais e comportamentais são envolvidas na atividade de autocuidado (Orem, 2001). Assim, entende-se que a teoria do autocuidado se concentra no “eu”, e explica o modo e as capacidades que são necessárias para cuidar de si. É neste sentido que a gestão do regime medicamentoso se relaciona com os requisitos de autocuidado por desvio de saúde (Orem, 2001). A atividade diagnóstico de Enfermagem vai determinar o planeamento e implementação de intervenções adequadas, no sentido de minimizar o fosso existente entre as necessidades de autocuidado e as capacidades da pessoa, agente de autocuidado (Orem, 2001).
De acordo com Kurczewska-Michalak et al. (2021), os profissionais de saúde podem e devem fornecer intervenções adequadas às pessoas, capacitando-as para a gestão do regime medicamentoso, com objetivo de minimizar as eventuais complicações e problemas de segurança, independentemente do contexto clínico ou comunitário.
Metodologia
Estudo quantitativo, transversal e descritivo, com a participação de pessoas idosas que frequentavam centros de dia nos concelhos de Vale de Cambra, São João da Madeira e Oliveira de Azeméis.
Definiram-se como critérios de inclusão: pessoas idosas com idade igual ou superior a 65 anos, com presença de duas ou mais doenças crónicas, uso de dois ou mais medicamentos, com capacidade cognitiva para gestão do regime medicamentoso de forma autónoma e que frequentavam centros de dia dos concelhos em estudo. Como critérios de exclusão definiram-se pessoas que apresentaram capacidade cognitiva inferior a 26 avaliada pela aplicação do Montreal Cognitive Assessment (MoCA) (Freitas el al., 2013), que não aceitaram participar no estudo, pessoas em situação de fim da vida, ou doença avançada, ou com alterações ou dificuldade em comunicar.
O estudo foi aprovado pela Comissão de Ética da Escola Superior de Saúde Norte da Cruz Vermelha Portuguesa (Parecer 022/2021) e obteve-se aprovação pelas instituições para a recolha de dados, bem como dos autores do questionário de recolha de dados. Os participantes foram convidados a participar no estudo e assinaram o consentimento informado, livre e esclarecido. A recolha de dados foi realizada entre dezembro de 2021 e abril de 2022.
O instrumento de recolha de dados era composto por duas partes, a primeira relativa à caracterização sociodemográfica dos participantes e a segunda avaliava o conhecimento das pessoas sobre o seu regime medicamentoso. Para isso utilizou-se a versão portuguesa do questionário “Conhecimento do Paciente sobre os seus Medicamentos” (CPM-PT-PT) elaborado por García Delgado et al. (2009) e validado para a população portuguesa por Rubio et al. (2014). Este é composto por onze questões, determinando em cada questão um item básico do conhecimento do paciente sobre os seus medicamentos (CPM): Indicação; Posologia; Orientação; Duração do tratamento; Modo de administração; Precauções; Reações adversas; Contraindicações; Indicadores de eficácia; Interações, e Conservação e que se agrupam nas seguintes dimensões: Processo de uso, Objetivo terapêutico, Segurança do Medicamento, Conservação do medicamento (García Delgado et al., 2009). Este questionário apresenta propriedades psicométricas aceitáveis, sendo que a sua consistência interna, avaliada através do Coeficiente de Alpha de Cronbach, foi de 0,519 (Dixe, 2022; Rubio et al., 2014). A equivalência do questionário, avaliada pelo grau de concordância inter-observadores, obteve um valor de Coeficiente Kappa = 0,89, considerada muito boa e a fiabilidade, avaliada pelo Coeficiente de Correlação Interclasse (CCI) foi de 0,756 (IC 95%:0,548-0,963) sendo considerada boa (Dixe, 2022; Rubio et al., 2014).
Cada questionário foi preenchido pelos investigadores selecionando o medicamento de mais elevado risco do regime medicamentoso do participante, de acordo com a avaliação de risco decorrente do estudo de Lin et al. (2017). A avaliação das onze questões sobre conhecimento sobre o medicamento, foi realizada através do contraste entre as respostas dadas pelo participante com as informações de referência (a prescrição médica e/ou o Resumo das Características do Medicamento do Infarmed ou da European Medicines Agency) e atribuído a cada resposta, para cada questão, a seguinte pontuação, com base no grau de concordância entre a informação prestada e a informação de referência: Informações incorretas: -1 (as informações não correspondem às informações de referência); Não sabe: 0 (Comunica verbalmente ou não verbalmente que não sabe); Informações insuficientes: 1 (A resposta está incompleta ou não possui as informações necessárias para garantir um processo de uso correto); Informações corretas: 2 (as informações correspondem às informações de referência).
Para o cálculo final do grau de conhecimento do medicamento ou Total Knowledge (Total CPM), foi aplicada a seguinte fórmula (García Delgado et al., 2009):
Sendo que ΣPiX corresponde ao somatório da pontuação obtida por cada participante nas perguntas de cada dimensão o seguinte modo: Processo de uso (A): Dosagem (questão 2), Orientação (questão 3), Duração do tratamento (questão 4), Forma de administração (questão 5); Objetivo terapêutico (B): Indicação (questão 1), Eficácia (questão 9); Segurança (C): Precauções (questão 6), Efeitos adversos (questão 7), Contraindicações (questão 8) Interações (questão 10); e, Conservação (D): Conservação (questão 11).
Os resultados do Total CPM foi categorizado em: Não conhece o medicamento: 0 pontos; Conhecimento insuficiente: de 0,60 a 1,26 pontos; Conhecimento suficiente: de 1,27 a 1,60 pontos; Conhecimento ótimo: de 1,61 a 2 pontos (García Delgado et al., 2009).
Os dados recolhidos foram analisados recorrendo ao programa Statistical Package for the Social Sciences (SPSS) versão 25 de acordo com as indicações de análise do questionário e com realização de análise estatística descritiva univariada das medidas de tendência central e medidas de dispersão face ao tamanho da amostra (Rubio et al., 2014).
Resultados
De um universo de 50 participantes, a amostra foi constituída por 23 participantes, sendo que foram excluídos 27 pessoas idosas por apresentarem valores inferiores a 26 pontos na avaliação cognitiva. A maioria dos participantes apresentava mais de 80 anos (n=13; 56,5%) , eram do género feminino (n=16; 69,6%), viúvos (n=15; 65,2%), com o 1º ciclo de escolaridade (n=19; 82,6%) e viviam com familiares (n=14; 60,9%).
Em relação à história pessoal de doença, 16 (69,6%) participantes apresentavam mais do que três doenças crónicas, sendo que 1 (4,4%) desconheciam o diagnóstico e os restantes tinham entre 1 a 2 doenças crónicas. No último ano, 19 (82,6%) participantes não recorreram ao serviço de urgência. No entanto, 1 (4,4%) participante recorreu quatro vezes e 20 (87%) participantes não tiveram qualquer internamento hospitalar no último ano. No que diz respeito ao número de consultas de cuidados de saúde primários no último ano, 12 (52,2%) participantes tiveram mais do que 3 consultas, porém, 5 (21,7%) participantes referiram não ter tido qualquer consulta.
A tabela 1 resume o regime medicamentoso dos participantes.
A tabela 2 apresenta os resultados relativos à análise dos dados do questionário CPM-PT-PT.
Discussão
Os resultados do presente estudo evidenciam que o conhecimento que os participantes tinham sobre os medicamentos, de acordo com o questionário CPM-PT-PT era suficiente, com um valor de Total CPM de 1,59. Estes resultados também são congruentes com os apresentados noutros estudos que revelam um nível suficiente de conhecimento dos idosos sobre o regime medicamentoso (Didone et al., 2020; Perera et al., 2012; Sanches, 2020).
Verifica-se da análise das dimensões do CPM-PT-PT que os resultados obtidos, no que concerne à dimensão da segurança, obtiveram valores negativos em alguns participantes, podendo conduzir a possíveis
complicações decorrentes da incorreta ou não identificação de efeitos adversos ou interações medicamentosas, sendo crucial o estabelecimento de estratégias de intervenção em prol da saúde da pessoa e da promoção da segurança do medicamento. Este resultado também é congruente com o encontrado por Didone et al. (2020) e por Mortelmans et al. (2021) podendo ocorrer porque os profissionais de saúde centram principalmente a sua intervenção na capacitação da pessoa para o modo de utilização dos medicamentos. E consideram as questões relacionadas com o uso seguro do medicamento da sua responsabilidade, ou como um fator que pode interferir negativamente na adesão da pessoa. Verifica-se, no entanto, que comparativamente ao estudo de Rubio (2014), os participantes deste estudo têm um nível de conhecimento superior na generalidade das dimensões do questionário e do total CPM, sendo que nesse estudo a dimensão com maior conhecimento foi “Objetivo terapêutico” e a dimensão “Processo de uso” tem um conhecimento menor, ao contrário dos resultados encontrados no presente estudo, que demonstram que as pessoas idosas que participaram sabem como tomar os medicamentos, mas não sabem o porquê da sua toma e a indicação e importância para o seu problema de saúde e nem dominam os aspetos relacionados com a toma segura.
Relativamente às características do regime medicamentoso dos participantes do presente estudo, 14 (60,9%) tomam mais do que cinco medicamentos, 11 (47,8%) não sabem o nome dos medicamentos que tomam. Estes resultados são semelhantes aos encontrados no estudo de Sanches (2020), que mostram que 48,48% dos participantes desconheciam a indicação terapêutica de, pelo menos um dos medicamentos que consumiam, mas, apesar disso, 69,7% eram autónomos para a gestão do regime medicamentoso, e 27,3% não tinham o registo atualizado da medicação das diferentes consultas, o que pode ser um fator dificultador da gestão adequada do regime terapêutico.
No estudo de Perera et al. (2012) o nível de conhecimento do participantes em relação à medicação prescrita era suficiente e pobre, em 36% e 46% dos participantes respetivamente, embora tenham recebido informação acerca do mesmo pelos profissionais de saúde. Bosch-Lenders et al. (2016) identificaram como fatores que afetam negativamente o conhecimento sobre os medicamentos das pessoas idosas: o maior número de medicamentos prescritos, a idade mais avançada, o género, a institucionalização e o nível de educação. Pela análise dos resultados do presente estudo, verificámos que 13 (56,5%) tinham mais de 80 anos e 19 (82,6%) tem apenas o 1º ciclo de escolaridade, fatores que poderão influenciar o conhecimento dos medicamentos. Verificou-se ainda que 54% do universo de participantes não possuía capacidade cognitiva, um dos requisitos de autocuidado para a gestão autónoma do regime medicamentoso e que, dos participantes que cumpriam os critérios de inclusão, o seu nível de conhecimento, é apenas suficiente, sendo que algumas dimensões apresentam níveis baixos, podendo colocar em causa a segurança e eficácia dos medicamentos. Nota-se que apesar da capacidade cognitiva, 11 (47%) participantes têm apoio na gestão do regime medicamentosos e, para 5 (45,5%) desses participantes, é o enfermeiro a figura de referência. Este resultado coloca o enfermeiro como uma figura privilegiada para a capacitação e empoderamento das pessoas idosas, sendo necessário perceber quais as intervenções que devem ser implementadas, no sentido dos resultados esperados.
O nível de conhecimento sobre os medicamentos no presente estudo é semelhante ao encontrado noutros. No entanto dado o reduzido número de participantes, não foi possível estabelecer as causas nem os fatores que, nesta população, interferem com o nível de conhecimento, pelo que estes devem ser explorados em estudos com uma amostra maior (Didone et al., 2020; Perera et al., 2012; Sanches, 2020; Rubio, 2014).
Perante estes resultados, é necessário estabelecer estratégias de intervenção de enfermagem com o intuito de melhorar as dimensões com valores mais reduzidos de conhecimento, nomeadamente, o objetivo terapêutico e a segurança.
Conclusão
Os resultados obtidos mostram um conhecimento suficiente das pessoas idosas sobre os medicamentos que tomam. Este é um tema que necessita de ser estudado e discutido em consequência do envelhecimento da população, do aumento da prevalência das doenças crónicas, da polimedicação e do impacto desta. É fundamental que a avaliação do conhecimento sobre os medicamentos permita a adequação de intervenções promotoras da autonomia e empoderamento para a gestão do regime medicamentoso, que é na sua maioria complexo. Deste modo, é primordial que exista a transmissão de informação adequada sobre todas as dimensões que promovem a segurança do medicamento, sobretudo pelos enfermeiros, pois, como este estudo revela, são aqueles que as pessoas idosas referem como o seu apoio para a gestão do regime medicamentoso.
É igualmente importante que os enfermeiros aprofundem conhecimentos acerca dos fatores que influenciam o conhecimento da pessoa idosa em relação ao regime medicamentoso e, deste modo, consigam atuar no exercício das suas funções, no sentido da promoção da saúde, prevenção da doença e das complicações inerentes a uma gestão inadequada do regime medicamentoso. Denotamos a escassa publicação de estudos de Enfermagem sobre a relação entre o conhecimento das pessoas idosas e a adesão ao regime medicamentoso, o que dificultou a comparação e discussão dos nossos resultados neste âmbito.
Uma das limitações deste estudo está relacionada com o tamanho da amostra de participantes ser reduzida. Em consequência da pandemia Covid-19, foi limitado o tempo previsto para a recolha de dados, também diminuiu o número de pessoas que frequentavam os centros de dia e, por último, algumas instituições que inicialmente tinham aceitado participar no estudo, face à nova situação retiraram a autorização por receio de contágio. Outra limitação relacionou-se com o facto, de não ser possível estabelecer uma relação que identifique quais são os fatores que influenciam o conhecimento sobre os medicamentos, em consequência do tamanho da amostra. Este conhecimento permitiria que os enfermeiros delineassem com maior rigor intervenções que permitissem colmatar as necessidades identificadas.
Dadas estas limitações, propõem-se em investigações futuras ampliar a dimensão da amostra estudada, no sentido de se poderem efetuar generalizações mais sustentadas. É igualmente importante estudar os fatores que influenciam o conhecimento das pessoas idosas sobre o regime medicamentoso, assim como as intervenções mais adequadas para a promoção de uma gestão adequada deste.
Do ponto de vista da prática clínica, cabe ao enfermeiro, após avaliação, planear e implementar intervenções de enfermagem, no sentido de aumentar o conhecimento da pessoa idosa em relação aos medicamentos que toma, evitando as complicações a curto e longo prazo, e empoderando-a para a gestão autónoma do seu regime medicamentoso, sendo que este questionário se reveste como uma ferramenta útil à tomada de decisão neste âmbito.