INTRODUÇÃO
O Acidente Vascular Cerebral (AVC) pode ser definido como o desenvolvimento rápido de sinais clínicos de distúrbios focais (ou globais) da função cerebral, com sintomas que perduram por um período superior a 24 horas ou conduzem à morte, sem outra causa aparente que a de origem vascular1-2.
Concretizando os dados epidemiológicos em Portugal, em 2017, registaram-se no país, 11 270 mortes devido a Doenças Cerebrovasculares. As mortes provocadas por estas causas representaram 10,2% da mortalidade no país e atingiram mais mulheres (11,6% do total de óbitos de mulheres) do que homens (8,9% do total de óbitos de homens). Por idade, cerca de 93% dos óbitos por esta causa foram de pessoas com 65 e mais anos e cerca de 83% de pessoas com 75 e mais anos. Em 2017 o número médio de anos potenciais de vida perdidos foi de 10,1 anos (10,2 para os homens e 10,0 para as mulheres)3-4 . Embora se tenha vindo a verificar um decréscimo muito lento destes números, o AVC permanece a principal causa de morte em Portugal.
As doenças cerebrovasculares surgem ainda como causa elevada de morbilidade4-5. Na Europa, o AVC é, atualmente, a principal causa de morbilidade e incapacidade, sendo que a acompanhar o envelhecimento da população, verifica-se um aumento da incidência e prevalência desta patologia, mesmo que a incidência do AVC venha gradualmente a diminuir nos países industrializados. O AVC é ainda a segunda causa mais comum de demência, associada à demência vascular, a causa mais frequente de epilepsia no idoso bem como causa frequente de depressão6-7.
De entre as consequências de um AVC salienta-se o comprometimento sensitivo, motor e cognitivo, bem como uma diminuição da capacidade de realizar autocuidados e participar em atividades sociais, laborais e lúdicas8-9. Apesar da maior recuperação acontecer nas primeiras semanas após o AVC, frequentemente, a melhoria da capacidade funcional nomeadamente no que concerne ao autocuidado, prolonga-se vários meses após o evento, sendo um dos aspetos várias vezes focados pelos doentes a incapacidade remanescente após um AVC e a redução da qualidade de vida8.
A National Stroke Association estima que do universo de utentes com AVC, 10% dos sobreviventes recuperam quase totalmente; 25% recuperam com sequelas mínimas; 40% apresentam incapacidade moderada a grave que necessita de acompanhamento específico; 10% necessitam de tratamento a longo prazo numa unidade especializada; 15% morrem pouco depois do episódio e 14% dos sobreviventes têm um segundo episódio ainda durante o 1º ano9.
Considerando a morbilidade associada ao AVC, adivinha-se uma resposta insuficiente às pessoas com perda de funcionalidade nos autocuidados e na capacidade para a satisfação das suas necessidades após a alta. Durante o internamento, em ambiente protegido a evolução pode ser progressiva, mas lenta. No entanto, a grande dificuldade surge, frequentemente, com o regresso ao domicílio com a exigência de respostas por parte dos cuidadores nomeadamente na capacidade de assumir a continuidade dos cuidados à pessoa dependente. Capacitar o doente e cuidadores para a nova realidade transforma-se numa estratégia fundamental10. Dado o quadro súbito de um evento cerebrovascular, a preparação psicológica, cognitiva e todo o processo de aprendizagem de novos conhecimentos torna-se imperioso no processo de transição para a continuidade de cuidados em casa. Atendendo que as sequelas do AVC são frequentes, e que podem ser perdas temporárias ou permanentes, é necessário a adaptação de toda a dinâmica familiar às novas circunstâncias, sendo frequentemente geradoras de stress, problemas e angústias.11
Tendo como referência este enquadramento, facilmente se percebe a necessidade crescente de compreender toda a problemática que envolve o doente com AVC, procurando, simultaneamente, evidências que fundamentem uma maior qualidade de cuidados e responsabilidade profissional. Nesta perspetiva é muito importante que se adquiram competências profissionais especializadas, a fim de se mobilizarem conhecimentos científicos específicos, fundamentos técnicos e relacionais com implicações na prática da reabilitação da pessoa após AVC, que se traduzam em ganhos mensuráveis.
Acompanhando quotidianamente os doentes com AVC os enfermeiros de reabilitação deparam-se com as dificuldades dos doentes e cuidadores no regresso ao domicílio, com a incapacidade funcional superior à prévia e com a necessidade de cumprir um plano terapêutico complexo. Daqui surgiu a necessidade do acompanhamento do doente e família/cuidadores após a alta com o objetivo de:
Detetar precocemente complicações;
Identificar atempadamente desvios ao tratamento;
Verificar a adesão ao programa de reabilitação delineado à alta;
Ensinar estratégias para a prevenção secundária do AVC.
Assim, desenvolveu-se um programa de consulta multidisciplinar realizada 8 a 12 semanas após a alta, que inclui dois enfermeiros especialistas em Enfermagem de Reabilitação, dois neurologistas e um fisiatra, numa perspetiva de complementaridade funcional.
Pelos Enfermeiros de Reabilitação são avaliadas escalas funcionais, a concretização do plano de reabilitação, a terapêutica em curso, o controlo de fatores de risco vascular, a disfagia, a situação social e o registo de complicações.
Neste artigo pretendemos efetuar uma análise pormenorizada destes dados de forma a contextualizar a evolução motora e dependência funcional destes doentes, elencando os problemas major referidos pelos doentes e cuidadores aquando do regresso ao domicílio. Pretendemos então:
Avaliar se há diferenças estatisticamente significativas entre os níveis de recuperação motora e dependência funcional entre os dois momentos de avaliação: alta e consulta;
Verificar quais as principais dificuldades do doente e cuidadores no regresso ao domicílio.
MÉTODO
Foi realizado um estudo exploratório, descritivo e retrospetivo, tendo por base os dados existentes no sistema informático de apoio à prática de Enfermagem, colhidos e registados pelos investigadores principais.
Durante o internamento é delineado um plano de reabilitação desde a admissão até ao momento da alta, sendo efetuados ajustes ao nível dos diagnósticos e intervenções de acordo com a avaliação realizada. Mediante os resultados obtidos, o plano era adaptado nas diferentes fases do processo de enfermagem de forma a dar resposta às dificuldades, corresponder aos ganhos e facilitar a readaptação funcional à condição de dependência.
Findo o internamento, o enfermeiro de reabilitação define um plano a ser seguido após a alta em conjunto com o doente, cuidadores informais e rede de suporte formal, de forma à otimização dos recursos e potencialização dos resultados. O plano inclui a orientação do programa de reabilitação, as estratégias facilitadoras do autocuidado, a terapêutica a cumprir, as estratégias para controlo dos fatores de risco e os cuidados particulares com o doente disfágico.
Espera-se a reintegração social do doente, com a utilização dos recursos disponíveis na comunidade.
À alta, o Enfermeiro de Reabilitação agenda a consulta de reavaliação a todos os doentes que estiveram internados com evento cerebrovascular para aferir o cumprimento deste plano e detetar precocemente desvios ao mesmo. Foram incluídos todos os doentes que compareceram na consulta de avaliação.
A utilização de instrumentos para medir de forma objetiva a capacidade/incapacidade para desempenhar as atividades de vida diária tornam-se fundamentais para delinear programas de reabilitação. O Índice de Barthel modificado (IBm) é um dos instrumentos de avaliação de AVD mais utilizados, apresentando um nível de fidelidade elevado de fácil aplicação e interpretação, sem custos, de rápido preenchimento e com grande poder de repetição de aplicação. No contexto clínico, o Índice de Barthel fornece informação importante não só a partir da pontuação total, mas também a partir das pontuações parciais para cada atividade avaliada. Através desta escala é possível avaliar os ganhos em independência funcional do doente em diferentes momentos de avaliação. É considerado que o doente com pontuação inferior a 20 pontos tem uma dependência total; de 20 a 35 pontos, dependência grave; de 36 a 59 pontos, dependência moderada, de 60 a 99 pontos, dependência ligeira; e 100 pontos corresponde a independência12.
A Escala de Rankin Modificada (mRS), avalia as desvantagens funcionais, decorrentes de processos fisiológicos ou patológicos, numa perspetiva de capacidade versus incapacidade. Classifica-se em 7 níveis (0-6), entre o grau 0 (sem sintomas) e o grau 6 (morte; este, por vezes omitido, terminando no grau 5); o grau 5 indica incapacidade severa, confinado ao leito, incontinente e requerendo constantes cuidados/ atenção de enfermagem. No presente estudo o nível 6 foi omitido, uma vez que foram excluídos os doentes que morreram13.
A National Institute of Health Stroke Scale (NIHSS) é uma escala padrão, de uso sistemático, validada, simples, de rápida aplicabilidade (5-8 minutos), fiável (Coeficiente Alpha de Cronbach = 0,92), segura, quantitativa, usada para mensurar a severidade e magnitude da disfunção neurológica após o AVC que pode ser aplicada à cabeceira do doente por qualquer profissional de saúde, permitindo uma linguagem comum para troca de informações entre eles. Foi desenvolvida por pesquisadores americanos (University of Cincinnati Stroke Center) como instrumento de investigação, estando validada a versão portuguesa. Para a análise dos dados foram identificados14-15 s três subgrupos: NIHSS entre 0-5 pontos, NIHSS entre 6 e 13 pontos e NIHSS superior a 14 pontos16.
Para o rastreio da Disfagia utilizamos o Gugging Swallowing Screen (GUSS). O GUSS determina a gravidade da disfagia e o risco de aspiração em pacientes com AVC agudo. Em comparação com outros exames, a sequência do teste GUSS é única: o teste começa com a deglutição de saliva seguida pela deglutição de texturas semissólidas, fluidas e sólidas. O GUSS consiste em 4 subtestes e é dividido em 2 partes: a avaliação preliminar ou teste de deglutição indireta (subteste 1) e o teste de deglutição direta, que consiste em 3 subtestes. Esses 4 subtestes devem ser executados sequencialmente. No teste de deglutição indireta: 1. vigilância; 2. tosse voluntária e / ou pigarro; 3. a deglutição de saliva (deglutição, baba, alteração de voz) é avaliada. O teste de deglutição direta avalia a deglutição, tosse involuntária, baba e alteração da voz na deglutição semissólida, deglutição líquida e deglutição sólida. A avaliação é baseada num sistema de pontos, para cada subteste é possível atingir um máximo de 5 pontos. Assim, vinte pontos são a pontuação mais alta que um paciente pode atingir e denota a capacidade normal de deglutição sem risco de aspiração.
No total, quatro níveis de gravidade podem ser determinados:
0-9 Pontos: disfagia grave e alto risco de aspiração;
10-14 Pontos: disfagia moderada e risco moderado de aspiração;
15-19 Pontos: disfagia leve com aspiração leve;
20 pontos: capacidade normal de deglutição.
Para cada nível de gravidade, são fornecidas diferentes recomendações de dieta17.
A análise estatística foi realizada através do programa IBM SPSS Statistics versão 22. No que concerne à análise estatística descritiva foram calculadas frequências, percentagens, médias e desvios padrão.
A comparação dos resultados assistenciais realizou-se através do teste T de Student para amostras independentes (verificando a existência de diferenças entre 2 grupos independentes) e para estabelecer associações entre variáveis utilizou-se o coeficiente de correlação de Pearson.
Para a interpretação da intensidade das correlações, adotou-se enquanto referência os seguintes valores, segundo Upton e Cook (2008): r = 0,7 - correlação forte; r = 0,3 a 0,7 - correlação moderada; r = 0 a 0,3 - correlação fraca(18). O nível de significância adotado em todo o estudo foi de 5%, dessa forma, rejeita-se a hipótese de que a correlação entre as variáveis é zero ao nível de 5% quando p ≤ 0,0518.
Utilizou-se um nível de significância de 0.000.
RESULTADOS
Os resultados são referentes aos dados da consulta realizados no ano de 2018, durante o qual foram avaliados em dois momentos 339 doentes (à alta e na consulta). Estão incluídos os doentes que compareceram na consulta para ter dois momentos suscetíveis de comparação, aquando a alta e na consulta.
O género mais prevalente foi o masculino com 55.8% dos indivíduos, sendo 44.2% relativos ao género feminino.
A faixa etária predominante foi dos 71 a 80 anos de idade, a média foi de 71 anos, com um desvio padrão de 13,4, sendo que cerca de 78% dos indivíduos tinham mais de 61 anos.
Analisando a distribuição do evento vascular, temos a predominância do AVC Isquémico com 84% dos casos, seguindo-se o AVC hemorrágico com 10.6% e os Acidentes Isquémicos transitórios com 5.40%.
Dentro dos eventos isquémicos, e de acordo com a classificação clínica da Oxfordshire Comunity Project (OCSP) os mais prevalentes foram os enfartes parciais da circulação anterior (PACI) com 35.1%, posteriormente temos os enfartes lacunares da circulação anterior (LACI) com 28.8% dos casos, seguido dos enfartes da circulação posterior (POCI) com 18.9% e por último com 17.2% os enfartes totais da circulação anterior (TACI).
Relativamente aos eventos hemorrágicos, o mais prevalente foram os hematomas profundos (lacunares / LACH) com 38,9% dos casos, seguidos dos POCH com 27,8%, os PACH com 19,4% e por último os TACH com 13,9%.
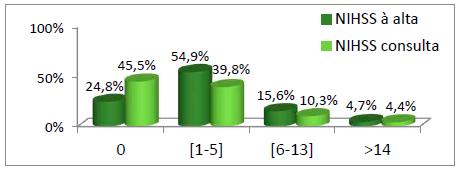
Comparando os défices neurológicos usamos a NIHSS (gráfico 1), que avalia 11 itens do exame neurológico.
Assim, visualiza-se que à alta a percentagem mais prevalente é a dos indivíduos com compromisso neurológico ligeiro, verificando-se um desvio positivo na consulta para os indivíduos com NIHSS=0, ou sem défices ou défices não quantificáveis. Há um decréscimo de 15,1% nos níveis com pontuação mais elevada.
No que respeita à avaliação na consulta, verificamos que 46,3% dos doentes melhorou na pontuação na escala NIHSS. Contudo, observou-se um agravamento em 7,1% dos doentes, justificado pelos desvios ao plano de reabilitação definido à alta.
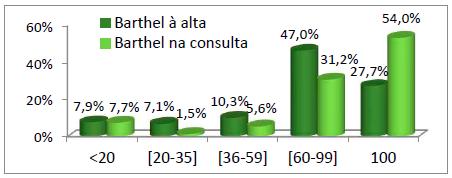
Relativamente ao IBm verificou-se que à alta 47% dos indivíduos tinham dependência ligeira havendo uma evolução positiva para os doentes independentes na avaliação da consulta. Houve um decréscimo nos outros níveis mais graves de dependência, sendo que nos que têm dependência grave, o decréscimo foi menor (gráfico 2).
Foi possível ainda verificar que, a maioria dos indivíduos (57,5%) manteve o nível de dependência no autocuidado, 39,8% melhorou e 2,7% dos casos piorou. Este agravamento no nível de dependência foi também justificado pela não continuidade do plano de reabilitação definido previamente.
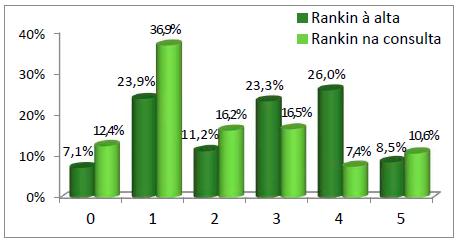
No que respeita à avaliação da dependência nos autocuidados usando a mRS, observou-se que, à alta, ocorreu uma maior prevalência nos indivíduos com incapacidade moderada, com uma evolução positiva na consulta para os doentes que têm sintomas não incapacitantes (gráfico 3).
Constatamos que 46.6% dos doentes transitaram de nível de dependência, tendo melhorado.
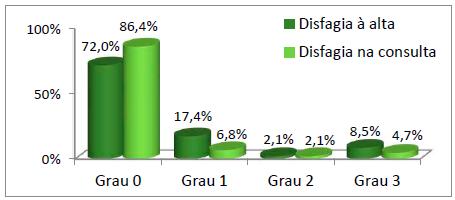
Com base na avaliação da disfagia à alta verificou-se que 72% dos indivíduos não apresentava alterações na deglutição. Aquando a consulta observamos uma melhoria, verificando-se que 86,4% não apresentavam disfagia. Ocorreu assim um desvio positivo com redução nos outros graus de disfagia, conforme se pode analisar no gráfico 4.
Considerando apenas os doentes com alterações de deglutição, verificamos que 17,7% dos casos melhoraram.
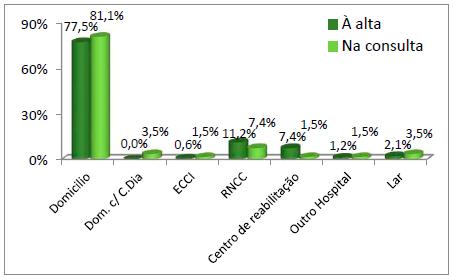
Com base na leitura e análise do gráfico 5, relativamente à orientação social à alta, a grande maioria teve alta para o domicílio (77,5%). À alta 21,9% foram institucionalizadas. Na avaliação efetuada na consulta 13,9% dos indivíduos mantinham-se institucionalizados, estando maioritariamente integrados na Rede Nacional de Cuidados Continuados Integrados (7,4%).
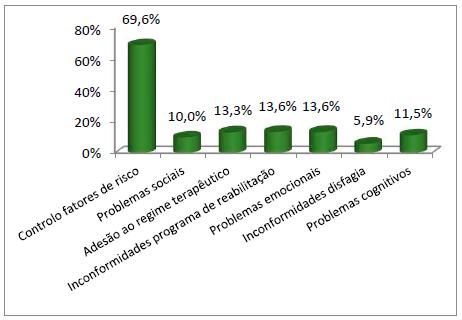
No que concerne aos problemas identificados (gráfico 6), grande parte tinha fatores de risco identificados, havendo necessidade de apostar na prevenção com ensinos sobre hábitos de vida saudáveis.
Foram identificados pelo menos um problema em 54% doentes e em 33% mais do que um. Desses o mais prevalente foi a dificuldade no controlo dos fatores de risco (69,6%), nomeadamente no que concerne ao controlo tensional, hábitos alimentares e abolição de comportamentos de risco (tabagismo, alcoolismo).
Quanto aos problemas sociais (10%), particularizamos a dificuldade na rede de suporte aos cuidados (formal e informal), que se revelou insuficiente face ao nível de dependência do doente.
Relativamente à adesão ao regime terapêutico (13,3%), verificamos dificuldade no cumprimento da terapêutica prescrita, com desvalorização frequente da sua importância na prevenção de novos eventos.
Em 13,6% dos doentes detetamos inconformidades no programa de reabilitação. Alguns doentes não mantiveram o plano de reabilitação definido à alta, não deram continuidade ao mesmo, a grande maioria por indisponibilidade de vagas em clínicas convencionadas.
Focando os problemas emocionais (13,6%), salientamos as perturbações de humor e ansiedade condicionadas pelo grau de dependência e receio de novos eventos.
Detetamos alterações cognitivas em 11,5%, nomeadamente alterações da memória, capacidade de aprendizagem e de mobilização de conhecimentos anteriores necessárias à concretização mais eficaz do autocuidado.
A disfagia é um aspeto desvalorizado em 5,9% dos doentes que, apesar de demonstrarem alterações na deglutição, não adotavam estratégias preventivas da aspiração, nomeadamente o uso de espessante para a consistência adequada, estratégias facilitadoras da deglutição e dieta adaptada.
Apenas em 13% dos indivíduos não foram identificados problemas.
Face ao diagnóstico de situação e perante os problemas identificados, procedeu-se à intervenção considerada pertinente e personalizada a cada doente.
Foram realizados ensinos a todos os doentes/cuidadores, com treino e/ou instrução e reorientados para a equipa de enfermagem dos cuidados de saúde primários.
Grande parte (51,9%) necessitou de realizar ajuste terapêutico e 35,7% careceu de orientação para outras especialidades (nomeadamente Medicina Interna, Psiquiatria, Psicologia e Assistência Social), cabendo ao Neurologista esta referenciação.
Neste estudo, encontraram-se relações estatisticamente significativas entre as avaliações neurológicas e dependência nos autocuidados, assim como, nas alterações cognitivas e orientação social.
Para tal, foram verificadas relações entre variáveis com recurso ao teste T, averiguando a existência de diferenças de médias entre grupos independentes.
A NHISS é um instrumento de uso sistemático e que permite uma avaliação quantitativa dos défices neurológicos relacionados com o AVC. Por outro lado, é necessário recorrer a uma escala de avaliação das capacidades do indivíduo para realizar as tarefas diárias - IBm. Esta última permitiu medir o grau de dependência em cada uma das atividades ao longo do tempo.
Verificamos que houve uma melhoria com relação direta na NIHSS à alta e na consulta, assim como no IBm, conforme se encontra descrito no quadro 1.
Quadro 1 Análise comparativa entre NIHSS e IBm nos dois momentos (Teste T Student)
| À alta | Consulta | Sig | |
|---|---|---|---|
| NIHSS | 3,6 | 2,8 | 0,000 |
| Barthel | 74 | 84 | 0,000 |
Comparando os défices neurológicos e o grau de dependência verificamos uma relação inversa forte entre a NIHSS e o IBm nos dois momentos e uma relação direta entre a NIHSS e a mRS, isto é para pontuações mais elevadas na NIHSS pontuações mais baixas no IBm e pontuações mais altas na mRS, como exposto no quadro 2.
Quadro 2 Análise inferencial entre a NIHSS e IBm e entre NIHSS e Rankin nos dois momentos
| À Alta | Consulta | |||||||
|---|---|---|---|---|---|---|---|---|
| NIHSS | Barthel | NIHSS | Rankin | NIHSS | Barthel | NIHSS | Rankin | |
| Pearson | p= - 0,764 | p= 0,634 | p= - 0,805 | p= 0,701 | ||||
| Cor- -relação | Forte | Moderada | Forte | Forte | ||||
| Sig. | 0,000 | 0,000 | 0,000 | 0,000 | ||||
No que diz respeito à relação entre o grau de dependência após o AVC com a institucionalização, e de acordo com o quadro 3, verificamos uma correlação moderada, sendo o grau de dependência um dos fatores que dificulta o regresso ao domicílio.
Quadro 3 Análise inferencial entre o IBm e a institucionalização nos dois momentos
| À Alta | Consulta | |||
|---|---|---|---|---|
| Barthel | Institucio-nalização | Barthel | Institucio-nalização | |
| Pearson | p= 0,631 | p= 0,557 | ||
| Cor- -relação | Moderada | Moderada | ||
| Sig. | 0,000 | 0,000 | ||
Relativamente à relação entre o grau de dependência com as alterações cognitivas, constatámos que existe uma forte correlação, as quais espelhamos no quadro 4. As alterações cognitivas associam-se a uma menor colaboração no programa de reabilitação e, consequentemente uma menor recuperação em termos funcionais.
DISCUSSÃO
Neste estudo obtivemos informações qualitativas e quantitativas que nos permitiram caracterizar os indivíduos, a sua evolução nas primeiras semanas após um AVC, bem como estabelecer correlações entre as suas características e percurso, estatisticamente significativas e de relevância para o corpo de conhecimentos da enfermagem de reabilitação. Analisando os resultados podemos aferir que a nossa população é semelhante às características gerais descritas na literatura.
Dos indivíduos incluídos 78% eram idosas, dados que vão ao encontro aos valores referidos por vários estudos19-21.
No que respeita ao género, tal como a generalidade de outros estudos, a nossa população foi predominantemente do género masculino22.
Quanto à tipologia, o AVC isquémico foi o mais prevalente (84%) à semelhança de outros estudos23-24.
Relativamente à classificação OCSP, verificamos múltiplas distribuições em diversos estudos não corroborando a verificada no presente estudo em que o evento mais prevalente foi o PACI.
De entre os indicadores de qualidade salientamos os outcomes obtidos em termos neurológicos e em termos funcionais. À semelhança de outros estudos, comparando vários momentos verifica-se uma evolução neurológica e funcional positiva23,25-26. No que respeita à NIHSS obtivemos uma média de 3.6 pontos à alta e 2.8 pontos na avaliação da consulta. Em comparação com outros estudos verificamos que estes valores são inferiores à generalidade de outras pesquisas. No entanto a distribuição é semelhante, isto é, predominam os doentes com um grau de comprometimento neurológico leve.25-26
No que concerne ao IBm, verificamos um valor médio à alta semelhante a outros estudos, mas ligeiramente superior na avaliação da consulta. Concretizando a comparação com o estudo de Nunes (2016), os valores médios do IBm situavam-se nos 75,64 pontos e 78,39 pontos, à alta e aos 30 dias respetivamente, enquanto no presente estudo os valores situam-se nos 74 pontos e 84 pontos nos dois momentos26.
Esta distribuição mantém-se semelhante comparando a mRS. Verificamos uma média superior no momento da alta no nosso estudo (2,62 pontos), comparando com os 2,37 pontos no estudo de Nunes (2016), em oposição a um nível de maior dependência nesse estudo aos 30 dias (2,1 pontos) confrontando com os 1,98 pontos no presente estudo26.
Ao contrário de outros estudos que referem uma pior recuperação funcional para o género feminino, no presente estudo não verificamos qualquer correlação entre estado neurológico, funcionalidade e género26.
O tamanho da amostra e a diferente distribuição no que concerne à tipologia do AVC podem justificar estas diferenças de resultados.
Não encontramos relações estatisticamente significativas dependentes da idade.
Quanto à disfagia, verificamos que à alta a incidência da disfagia é bastante inferior à documentada por alguns estudos. Tal facto pode dever-se à ausência de rastreios objetivos da disfagia, bem como a avaliação referir-se ao momento da alta e não na fase hiperaguda do AVC27.De realçar ainda que, a disfagia é frequentemente desvalorizada pelos doentes e pelos cuidadores, tendo sido encontradas várias inconformidades na adequação das consistências da dieta ao grau de disfagia, apesar de todos os ensinos realizados à alta.
Tal como noutros estudos, a grande maioria dos doentes teve alta para o domicílio, com percentagens muito semelhantes26.Como critérios na opção a ter aquando da alta, elementos de ordem clínica, familiar, social ou económica, interferem nesta decisão. Neste estudo pesou primordialmente a dependência funcional com a qual se encontrou uma correlação moderada.
Neste estudo, cujo objetivo era estudar os contributos da consulta de enfermagem de reabilitação ao doente após AVC, foram identificados vários problemas nomeadamente a dificuldade no controlo de fatores de risco, a dificuldade na adesão a um regime terapêutico por vezes complexo, a dificuldade no cumprimento do programa de reabilitação, as alterações emocionais, as alterações cognitivas e as dificuldades sociais.
Este último aspeto, aparentemente, está relacionado com a falta de meios de apoio no domicílio versus falta de cuidadores/familiares disponíveis para receber a pessoa com maior grau de dependência funcional. Apesar dos profissionais de saúde no internamento reconhecerem as necessidades e trabalharem os itens relacionados com uma maior incapacidade funcional, o plano terapêutico a cumprir a curto e longo prazo e, o regresso a casa, só quando este último efetivamente acontece é que o doente e a sua família enfrentam verdadeiramente as primeiras dificuldades. Pelo que a nossa intervenção se revela crucial no auxílio à adaptação à nova realidade.
A necessidade de informação/ensino por parte do doente e das suas famílias estão relacionadas com a falta de conhecimento da sua nova realidade patológica. Eles têm necessidade de serem informados relativamente à patologia, prognóstico, novas necessidades, nomeadamente se a pessoa está mais dependente, aos apoios sociais e profissionais que existem.
Constatamos, deste modo uma relação direta entre o grau de dependência após o AVC com a institucionalização, verificamos uma correlação moderada, sendo o grau de dependência um dos fatores que dificulta o regresso ao domicílio. Esta realidade é fortemente corroborada por outros estudos26.
Apuramos ainda uma relação linear positiva entre a diminuição da função cognitiva logo após o AVC, e os baixos outcomes motores. Assim, tal como noutros estudos, este, atestou que a baixa função cognitiva é um fator preditivo para uma pior recuperação funcional, contribuindo para reforçar a compreensão do prognóstico destes doentes. Deste modo, a institucionalização prolongada e a baixa reserva cognitiva possibilitam uma reflexão sobre o prognóstico funcional dos doentes permitindo, estrategicamente, a definição de objetivos realistas em parceria com os cuidadores28-29.
CONCLUSÃO
A enfermagem de reabilitação é uma área da intervenção especializada da enfermagem que tem como foco de atenção a manutenção e promoção do bem-estar e da qualidade de vida e a recuperação da funcionalidade, através da promoção do autocuidado, da prevenção de complicações e da maximização das capacidades.
O enfermeiro especialista em enfermagem de reabilitação é detentor de um corpo de saberes profissionais diferenciados que visa orientar o doente e cuidadores no caminho da recuperação, adaptando-se à nova realidade, dotando-os de capacidades e identificando vários recursos na procura do nível funcional ideal.
Com este estudo conseguiu-se demonstrar a importância da continuidade do acompanhamento do doente com AVC após a alta, na tentativa da evicção de desvios à linha orientadora definida à alta que, frequentemente é difícil seguir no regresso ao domicílio.
Com a consulta conseguiu-se detetar precocemente problemas e complicações passiveis de correção com o objetivo de melhorar o estado de saúde do doente.
A reabilitação torna-se imperiosa para minimizar as sequelas, maximizar o potencial de recuperação e reintegrar socialmente.
A procura incessante de indicadores sensíveis aos cuidados de enfermagem é de extrema importância pelo impacto que têm nos doentes e no sistema de saúde.
Mais estudos neste sentido são necessários, bem como um reforço do acompanhamento destes doentes por parte dos cuidados de saúde primários para que a prevenção seja a base da obtenção de ganhos em saúde, em todos os contextos da prática de enfermagem de reabilitação.