INTRODUÇÃO
A atual pandemia causada pelo vírus SARS-CoV-2 é um dos maiores desafios dos sistemas de saúde nos dias de hoje, tendo-se disseminado rapidamente por todo o mundo condicionando no futuro um conjunto de sequelas cujo impacto ainda está em avaliação. Em Portugal, o primeiro caso surgiu a 1 de março de 2020, mês em que a Organização Mundial de Saúde (OMS) declarou a COVID-19 uma pandemia global e emergência de saúde pública1,2.
O SARS-CoV-2 sabe-se hoje que é uma variação genética de uma estripe de coronavírus designado por síndrome respiratória aguda grave e que possui um elevado risco de disseminação humano-humano através da inalação de gotículas respiratórias produzidas, pela tosse, espirro ou fala, e/ou contacto das mãos com uma superfície contaminada1,3,4. A doença tem um período de incubação e contágio de 3 a 7 dias, até um máximo de 14 dias para aparecimento de sintomas1,3,5, sendo consensual entre os diversos estudos as suas manifestações clínicas.
A doença envolve as vias respiratórias inferiores, e condiciona sintomas dominantes como: febre, tosse seca, fadiga, mialgias e dispneia1,6,7, bem como, fervores crepitantes e diminuição do murmúrio vesicular à auscultação pulmonar, e hiporressonância à percussão pulmonar. O diagnóstico pode ser confirmado pela existência de teste de reação em cadeia de transcriptase reversa (RT-PCR) positivo, e as alterações em exames radiológicos desempenham a função de diagnóstico presuntivo. Estudos demonstram o predomínio de opacidades em vidro despolido, bronquiectasias, espessamento pleural e pneumonia organizativa na sua maioria bilateral, sendo a ausência de derrame pleural e de adenopatias característico desta patologia8.
Com risco acrescido de mau prognóstico para a população com mais de 60 anos, doentes imunossuprimidos e doentes crónicos3,6, as formas de apresentação da doença podem ser ligeiras a moderadas caracterizando-se por doença respiratória ligeira sem insuficiência respiratória até pneumonia extensa hipoxemiante3. Os números publicados em Portugal refletem que em média, 20% dos casos graves necessitam de internamento sendo 10% desses considerados críticos com necessidade de cuidados intensivos (UCI)5.
Assim, à semelhança de outras pneumonias virais, o tratamento contra a COVID-19 baseia-se no controlo sintomático e terapêutica de suporte, como controlo de temperatura e sintomas respiratórios (casos ligeiros), oxigénio nasal de alto fluxo ou ventilação mecânica não invasiva (casos graves) e ventilação mecânica invasiva, oxigênio por membrana extracorpórea (ECMO)1,9 e técnica de substituição renal (casos críticos).
Um ano depois, com o aumento do número de casos recuperados denotou-se que após a alta hospitalar os doentes apresentam défices no autocuidado10,11. As sequelas, têm mostrado afetar predominantemente os sistemas respiratório, cardiovascular, renal e neurológico, com sintomas persistentes de dispneia, fadiga, tosse, toracalgia, mialgia, cefaleias, palpitações, anosmia, hiposmia, anorexia e distúrbios cognitivos2,10,11,12 que caracterizam a síndrome pós-covid. Os sintomas podem persistir durante mais de 3 semanas em 10% dos casos12, mas é reportada igualmente a sua persistência até 60 a 110 dias após a alta hospitalar com incidência elevada de fadiga como sintoma mais comum, significativo e duradouro2,10,12,13. A experiência tem demonstrado que independentemente da gravidade da doença, hospitalização ou sob isolamento domiciliário, a não recuperação total após 2 a 3 semanas da testagem positiva foi relatada por aproximadamente um terço das pessoas14, 15.
Com o crescente número de doentes com síndrome pós-COVID, a reabilitação constitui um componente-chave da recuperação. Sendo a disciplina que visa melhorar a funcionalidade, espera-se do EEER a implementação de medidas não farmacológicas que promovam a recuperação da independência nas atividades de vida diária (AVD) com vista à diminuição do risco de morbilidade e à recuperação a médio/ longo prazo3,7. Em Portugal a sua intervenção é reconhecida, iniciando-se em meio hospitalar com intenção de redução do tempo de internamento e progressão para cuidados de reabilitação no domiciliário5.
A pneumonia por COVID-19 é uma doença cujo dano pulmonar é causado por infiltrado intersticial pulmonar bilateral, comprometendo a razão ventilação/ perfusão, a complacência pulmonar e a uma elevada recrutabilidade alveolar. O exsudado alveolar provocado pelo processo cicatricial inflamatório pode dar origem a fibrose pulmonar que afeta a função pulmonar de 45% dos doentes no prazo de 1 mês após infeção ou desenvolve-se entre 3 a 6 meses após9,15. Além disso, também podem ocorrer sequelas de envolvimento vascular com consequente trombose venosa, miocardite e arritmias; insuficiência hepática e renal, sarcopenia aguda e acidente vascular cerebral3,9,16, que contribuem para diminuição da capacidade funcional.
Tendo em conta os compromissos provocados pelo internamento em UCI, estima-se que os défices provocados pela FMACI (Fraqueza Muscular Associada aos Cuidados Intensivos), possam persistir por meses ou até anos após doença, com elevada causa-efeito na força muscular, musculatura respiratória, tónus muscular, amplitude articular, deglutição, equilibro e coordenação, e com desfecho desfavorável na qualidade de vida e realização das AVD3,15,16.
A fadiga e a intolerância ao exercício são os sintomas mais comuns a longo prazo. As causas de fadiga, podem ser atribuídas ao declínio da tolerância ao exercício associado a disfunção cardiopulmonar, perda de função ventilatória persistente e atrofia muscular4. Estes sintomas, além de avaliados subjetivamente pela pessoa através de instrumentos de avaliação validados, com recurso ao exame físico, avaliação da capacidade funcional, da função respiratória e muscular, e da qualidade de vida16 com o objetivo de elaborar um plano de Reabilitação Respiratória (RR) individualizado. Neste estudo iremos recorrer a avaliação da fadiga através da perceção subjetiva do esforço com recurso à escala de BORG.
Assim, o Enfermeiro Especialista em Enfermagem de Reabilitação (EEER) apresenta um papel multifatorial na reabilitação da pessoa com sintomatologia persistente pós-covid. Cabe-lhe estruturar um plano de reabilitação, com base nos princípios do método 4S “simple, safe, satisfy, save”7, com recurso a técnicas específicas para melhorar a função respiratória, neutralizar a imobilidade, reduzir a taxa de complicações e de incapacidade a longo prazo, e melhorar os domínios cognitivos e emocionais5. Técnicas como exercícios respiratórios com inspiração profunda e sustentada associada a expiração com resistência, exercícios de relaxamento, exercícios abdomino-diafragmáticos, exercícios de expansão torácica, treino dos músculos respiratórios, exercícios de fortalecimento muscular4,5,7, técnicas de conservação de energia15, treino aeróbio, treino de tosse18, treino de equilíbrio dinâmico3, estão documentadas pela sua eficácia na melhoria da função respiratória, capacidade física e funcional, determinante para o retorno às AVD.
O presente estudo de caso tem como questão norteadora “Qual o contributo do Enfermeiro Especialista em Enfermagem de Reabilitação no controlo e redução da fadiga apresentada por pessoas com sequelas de COVID-19?”. Tendo em conta os objetivos:
METODOLOGIA
Constitui um estudo exploratório do tipo estudo de caso com extração de dados quantitativos e qualitativos que visa evidenciar os benefícios da implementação de um plano de RR no controlo e redução da fadiga na pessoa em fase subaguda da COVID-19, em regime de internamento de convalescença em unidade de reabilitação, integrando dados obtidos no processo assistencial com os dados de evidência científica19.
O estudo foi elaborado a partir de um método de pesquisa com investigação empírica direcionada para o contexto da prática clínica, através da pesquisa em bases de dados bibliográficas eletrónicas como: SciELO, RCAAP, PubMed, Medline e CINAHL.
Como prática reflexiva teve o referencial teórico de Afaf Meleis - a Teoria das Transições. Este modelo conceptual, permitiu melhorar a experiência da pessoa durante o processo de transição, através da criação de elos facilitadores entre a rotura e o processo de mudança, com o objetivo de maximizar o potencial de conhecimentos e capacidades20.
O consentimento informado foi assinado pelo próprio, tendo sido seguidas as diretrizes da ética para a investigação em enfermagem e a pessoa informada dos seus direitos na participação no estudo, respeitando o princípio da dignidade e da privacidade, bem como da não maleficência, vulnerabilidade, veracidade e confidencialidade.
À data, a China é o pais com maior número de casos recuperados no período de um ano, por consequente, a experiência acumulada e a evidência científica na área da reabilitação encontra-se mais aprofundada. Atendendo a que se trata de uma patologia recente e à rápida evolução do conhecimento científico nesta área, no que diz respeito a indicações/guidelines, o programa instituído foi apoiado nas diretrizes da Sociedade Chinesa de Medicina de Reabilitação21,22 e da Sociedade Portuguesa de Pneumologia23e nas bases teóricas da enfermagem de reabilitação: Guia Orientador da Boa Prática para a Reabilitação Respiratória17.
A colheita de dados foi realizada através: da anamnese, da consulta do processo clínico e da prestação direta de cuidados.
Tendo por base que se trata de uma patologia restritiva, caracterizada por padrão respiratório ineficaz, considerou-se como componentes da avaliação: o exame físico (inspeção e auscultação); a perceção subjetiva ao esforço através da escala de Borg Modificada; a distância percorrida no teste de marcha de 6 minutos (TM6) e a capacidade vital pulmonar (CV) avaliada por inspirometria de incentivo.
Tabela 1 Escala de Borg Modificada
| 0 | Absolutamente nada |
| 1 | Muito Pouca |
| 2 | Pouca |
| 3 | Média, Regular |
| 4 | Um pouco forte |
| 5 | Forte |
| 6 | Muito forte |
| 7 | |
| 8 | |
| 9 | Fortíssima |
| 10 | Máxima |
A escala de Borg Modificada (tabela 1) serviu que preditor na prescrição e ajuste do exercício. Compreendendo uma avaliação numérica de 0 a 10, sendo que 0 corresponde à ausência de dispneia e 10 à sensação máxima de dispneia17, esta foi avaliada sempre antes, durante e após sessão de RR e TM6.
O TM6 é um teste submáximo recomendado para avaliação da capacidade ao esforço em pessoas com patologia respiratória. Implica a medição da distância percorrida durante 6 minutos, num percurso de 30 metros, tendo sido realizado após aquisição de equilíbrio dinâmico em ortostatismo e um mínimo de 10 minutos de repouso.
O inspirómetro de incentivo é um dispositivo que requer a execução de inspirações lentas e profundas com o objetivo de aumentar os volumes inspiratórios e melhorar o desempenho dos músculos inspiratórios.
Na abordagem à pessoa foram aplicadas as medidas de proteção individual definidas pela Direção Geral de Saúde de acordo com a Norma nº 007/2020 “Prevenção e Controlo de Infeção por SARS-CoV-2 (COVID-19): Equipamentos de Proteção Individual (EPI)”24 e as orientações sobre cuidados para pessoas com COVID-19 publicadas pela Mesa do Colégio da Especialidade de Enfermagem de Reabilitação5.
Os critérios de seleção basearam-se num único critério de inclusão: a existência de disfunções físicas, cognitivos ou mentais após alta hospitalar, em pessoas com internamento prévio por COVID-19.
Para garantir a segurança da pessoa, foram definidos critérios limitadores para início da sessão e normas para suspensão do exercício 21 durante a sessão explicitados na tabela 2 e 3.
Tabela 2 Contraindicações relativas para início da sessão
| Frequência cardíaca > 100 batimentos/ min |
| Pressão arterial < 90/60 mmHg ou > of 140/90 mmHg |
| Saturação de oxigênio no sangue, em repouso ≤ 95% |
Fonte: Sociedade Chinesa de Medicina de Reabilitação
Tabela 3 Critérios de interrupção do exercício
| Agravamento dos sintomas respiratórios ou da fadiga, sem alívio após o repouso |
| Aparecimento de um ou mais dos seguintes sintomas: aperto ou dor no peito, dispneia, tosse severa, tontura, cefaleia, visão turva, palpitações, sudorese profusa e marcha instável. |
Fonte: Sociedade Chinesa de Medicina de Reabilitação
APRESENTAÇÃO DO CASO
Trata-se uma pessoa de 70 anos, do género feminino. Previamente autónoma para todas as AVD. Tem como antecedentes pessoais conhecidos: Hipotiroidismo, Dislipidemia, Hipertensão arterial, Tabagismo, Lente intraocular bilateral, Doença osteoarticular degenerativa, Bronquiectasias.
Recorreu ao serviço de urgência em 09/2020 por quadro de dispneia com tosse produtiva, edemas dos membros inferiores e nictúria. 8 dias depois é-lhe diagnosticada pneumonia a SARS-CoV-2 com sobreinfecção bacteriana e é transferida para UCI, inicialmente sob ventilação mecânica não invasiva acabando por ser submetida a ventilação invasiva 24 horas depois. Durante a permanência em UCI houve progressão do quadro de insuficiência respiratória, com diversas intercorrências infeciosas, pneumotórax espontâneo, delírio e FMACI com necessidade de traqueostomia cirúrgica. Apresentou evolução favorável com atingimento de critérios de cura em 11/2020. Após remoção de cânula de traqueostomia, teve alta para unidade de reabilitação de média duração a 18/01/2021, sem aporte suplementar de oxigénio e com pesquisa de SARS-CoV-2 negativo.
No dia 21/01 encontrava-se polipneica em ar ambiente, SpO2 de 94%. Exibia respiração toracoabdominal com amplitude torácica residual, simétrica e regular com dificuldade no controlo ventilatório e cansaço fácil a mínimos esforços. Verificou-se diminuição da força muscular sobretudo a nível dos membros inferiores. Capaz de executar levante com ajuda bilateral com potencial para realizar carga e treino de marcha. Equilíbrio estático e dinâmico sentada mantido. Sem capacidade para adoção da posição ortostática com equilíbrio estático ou dinâmico. Necessidade de ajuda parcial nas AVD, exceto na alimentação que é independente e sem défices de deglutição.
Com base na linguagem da CIPE® e no Padrão Documental dos Cuidados de Enfermagem da Especialidade de Enfermagem de Reabilitação, foram identificados os diagnósticos de “ventilação comprometida” e “intolerância à atividade”, cujas intervenções que contemplam o programa de RR se encontram direcionadas às necessidades major da pessoa.
Tabela 4 Enunciado de diagnósticos e intervenções de enfermagem
| Diagnóstico de Enfermagem: Intolerância à atividade | |
|---|---|
| Intervenções de Enfermagem | • Avaliar intolerância ao esforço [Escala de Borg modificada antes, durante e depois da sessão] • Planear atividade física [planear o tipo de exercícios e número das repetições com a pessoa] • Gerir atividade física [coordenar com a pessoa fornecendo diretrizes de como realizar o exercício e quando parar segundo certos sintomas e/ou alteração dos parâmetros vitais] • Negociar atividade física • Supervisionar resposta ao exercício [Teste de marcha de 6 minutos; Treino intervalado (aeróbio): Exercícios de agachamento com e sem apoio do andarilho; Exercícios ativos livres em posição ortostática com apoio em barra modificada - flexão coxofemoral e joelho, flexão do joelho, dorsiflexão plantar, abdução/adução da coxofemoral; Exercícios de equilíbrio e coordenação] • Instruir sobre técnicas de conservação de energia [ênfase expiratório sincronizado com esforço; posição de cocheiro quando aumento do cansaço; andar: controlar a respiração e abrandar o ritmo. Inspirar primeiro e dar alguns passos enquanto expira lentamente; higiene: banho sentado; vestir-se: dispor a roupa por ordem, preferir roupas largas e elásticas, vestir primeiro a metade inferior do corpo (sentado), depois a metade superior; dividir o tempo para a realização de tarefas; evitar movimentos acima dos ombros] |
| Diagnóstico de Enfermagem: Ventilação Comprometida | |
| Intervenções de Enfermagem | • Vigiar a consciência • Auscultar Tórax • Observar Tórax • Vigiar respiração • Vigiar ventilação • Monitorizar [saturações periféricas de oxigénio, tensão arterial e frequência cardíaca, no início e fim da sessão] • Executar cinesioterapia respiratória [Controlo de dissociação dos tempos respiratórios; Expiração com lábios semicerrados; Reeducação abdominodiafragmática global sentada; Reeducação costal global e seletiva, com abertura costal (abdução/adução e flexão/extensão da escapulo umeral, flexão lateral do tronco) com e sem resistência de 0,3 kg; Treino com inspirómetro de incentivo a volume] • Executar de técnica de posicionamento [posição de descanso e relaxamento sentada, correção postural] |
Os critérios de prescrição de exercício foram definidos segundo o formato FITT3,5,17,23(tabela 5), com base no estado de saúde geral da pessoa e nos objetivos a atingir.
Tabela 5 Prescrição de exercício físico
| Frequência | 3 x por semana |
| Intensidade | Escala de Borg modificada 4 a 6 |
| Tempo | Sessão de 60 minutos |
| Tipo de treino | Exercícios de reabilitação respiratória Força [2 a 3 series de 10 a 12 repetições] Resistência baixa intensidade [6 a 10 minutos] |
O programa foi implementado de dia 21 de janeiro de 2021 a 4 de março de 2021, compreendendo um total de 14 sessões.
Antes e após a sessão de RR e o TM6 foram avaliados sinais vitais (SpO2, frequência cardíaca e tensão arterial). A inspirometria de incentivo foi realizada sempre após sessão de RR.
Conseguiu-se implementar um treino de baixa intensidade, para obtenção de resultados na redução da sintomatologia, aumento da qualidade de vida e melhoria do desempenho nas AVD; um treino de força com gradual incremento de resistência, centrado nos bíceps, tríceps, deltoides, peitorais e músculos anti gravíticos, promovendo o aumento de carga de cada grupo muscular com o aumento das repetições em cada série; e um treino intervalado no qual se alternou períodos de exercício com períodos de pausa de 2 minutos com benefícios na resposta ventilatória e tolerância ao exercício, seccionados em vários momentos, por esta ordem: exercícios de RR; exercícios de fortalecimento muscular conjugado com técnicas de conservação de energia e controlo ventilatório; treino de equilibro e marcha, e treino com inspirómetro de incentivo a volume.
RESULTADOS
A colocação em prática deste plano de RR fundamentado em exercícios respiratórios, treino aeróbico e ensinos para a alta induziu na pessoa alterações satisfatórias na avaliação do seu processo patológico e corporal que foram sendo percecionadas e verbalizadas pela própria.
Com base no plano de reabilitação implementado, foi possível constatar ganhos em saúde sensíveis aos cuidados de ER, através da evolução satisfatória dos resultados obtidos com a TM6 e capacidade vital verificando-se em simultâneo a melhoria da perceção subjetiva da tolerância ao esforço.
A fadiga, foi avaliada após ter sido realizada uma apresentação e capacitação da pessoa para a utilização da escala de Borg Modificada. No decorrer das sessões verificou-se uma tendência decrescente na perceção de esforço após atividade, com consequente aumento da tolerância à atividade, mantendo-se sobreponível a sensação de fadiga em repouso.
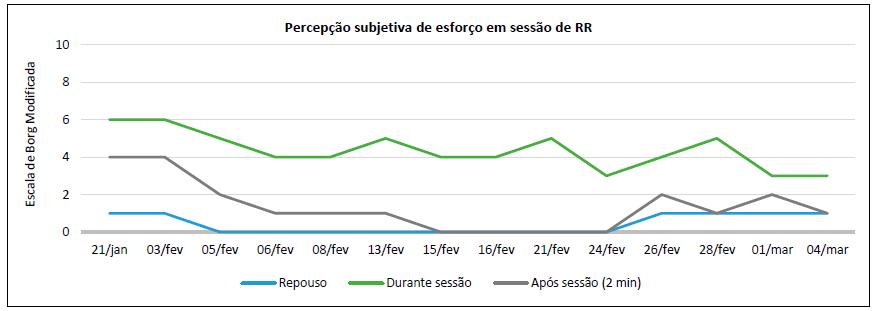
Os critérios de interrupção do exercício serviram para gerir os exercícios implementados de acordo com a tolerância demonstrada, apesar de se ter verificado uma avaliação máxima de 6/10 durante a 1ª sessão (gráfico 1), este aspeto foi contornado através do aumento do tempo de pausa entre exercícios e aplicação de estratégias de controlo da respiração. Os valores máximos obtidos na escala de Borg Modificada, em atividade, coincidiram com o aumento da utilização da musculatura acessória (quadro 1), principalmente supra-clavicular, beneficiando com os exercícios de descanso e relaxamento sentada.
Na avaliação do processo corporal abordou-se essencialmente pela inspeção e auscultação pulmonar, ficando aquém da avaliação sugerida pela bibliografia, mas suficiente para a avaliação e complementação dos sinais de fadiga.
Quadro 1 Resultados da avaliação por inspeção
| Data (2021) | Oxigénio (l/min) | Padrão Respiratório | Ritmo | Amplitude | Músculos Acessórios |
|---|---|---|---|---|---|
| 21/01 | - | Mista | Regular | Superficial | Sim |
| 03/02 | 2 | Torácica | Regular | Superficial | Sim |
| 05/02 | 2 | Torácica | Regular | Superficial | Não |
| 06/02 | 2 | Torácica | Regular | Superficial | Não |
| 08/02 | 1 | Torácica | Regular | Superficial | Não |
| 13/02 | 1 | Torácica | Regular | Superficial | Não |
| 15/02 | 1 | Torácica | Regular | Normal | Não |
| 16/02 | 1 | Mista | Regular | Normal | Não |
| 21/02 | - | Mista | Regular | Normal | Não |
| 24/02 | - | Mista | Regular | Normal | Não |
| 26/02 | - | Mista | Regular | Normal | Não |
| 28/02 | - | Mista | Regular | Normal | Sim |
| 01/03 | - | Mista | Regular | Normal | Não |
| 04/03 | - | Mista | Regular | Normal | Não |
Não se verificaram assimetrias torácicas, contudo, o padrão respiratório assumiu um predomínio torácico inicialmente com fraca expansão/ amplitude, coincidindo com o período sob aporte de oxigénio. Mantendo a necessidade de intervir com técnicas de reeducação costal global e seletiva com aberturas costais e inspirometria de incentivo por volume, conseguiu-se suspender a oxigenoterapia e diminuir as consequências da rigidez torácica provocadas pela ventilação mecânica invasiva e curarização prolongada e pela imobilidade no leito (quadro 1).
Quadro 2 Resultados da avaliação por auscultação
| Data (2021) | Murmúrio vesicular | Ruídos Adventícios |
|---|---|---|
| 21/01 | ↓ globalmente | Não |
| 03/02 | ↓ globalmente | Não |
| 05/02 | ↓ globalmente | Fervores Crepitantes |
| 06/02 | ↓ globalmente | Fervores Crepitantes |
| 08/02 | ↓ globalmente | Fervores Crepitantes |
| 13/02 | ↓ globalmente | Fervores Crepitantes |
| 15/02 | Presente | Fervores Crepitantes |
| 16/02 | Presente | Fervores Crepitantes |
| 21/02 | Presente | Fervores Crepitantes |
| 24/02 | Presente | Fervores Crepitantes |
| 26/02 | Presente | Fervores Crepitantes |
| 28/02 | Presente | Fervores Crepitantes |
| 01/03 | Presente | Fervores Crepitantes |
| 04/03 | Presente | Fervores Crepitantes |
Relativamente à auscultação (quadro 2), comprovou-se a presença de murmúrio vesicular diminuído em ambos os campos pulmonares acompanhados de redução do tempo inspiratório, justificado pela patologia pulmonar crónica restritiva provocada pela COVID-19. A evidência de ruídos adventícios na fase inspiratória e permanentes nas bases, é corroborada pela possível condensação pulmonar localizada, condicionando o colapso dos alvéolos existentes em maior número.
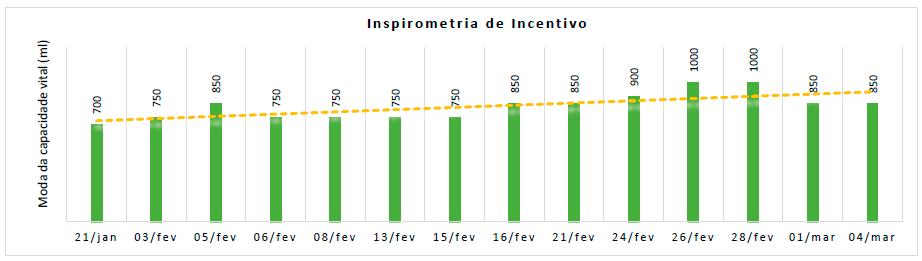
A inspirometria de incentivo por volume foi realizada mediante ensino prévio ainda em meio hospitalar.
Nas patologias restritivas, o problema primário é a perda de volume pulmonar; assim, o achado fundamental é uma redução na capacidade pulmonar total (CPT). Isso é determinado por medidas diretas, ou seja, uma CV reduzida, na medida em os músculos inspiratórios fracos limitam o volume de uma inspiração máxima, enquanto os músculos expiratórios fracos evitam o esvaziamento completo.
O feedback visual potenciado pelo inspirómetro de incentivo encorajou a execução da inspiração máxima sustentada, verificando-se uma linha de tendência ascendente da CV ao longo das sessões, o que se traduziu numa melhoria da força muscular respiratória, função pulmonar e mobilidade toracoabdominal imprimida pelos exercícios de reabilitação respiratória realizados e constatada na tolerância aos exercícios aeróbios e de força.
Quadro 3 Avaliação de parâmetros vitais em repouso e após TM6
| Datas (2021) | 15/02 | 16/02 | 21/02 | 24/02 | 26/02 | 28/02 | 01/03 | 04/03 | |
|---|---|---|---|---|---|---|---|---|---|
| Repouso | Tensão Arterial (mmHg) | 153/72 | 144/82 | 142/73 | 140/66 | 141/72 | 141/68 | 144/72 | 139/73 |
| Frequência Cardíaca (bpm) | 72 | 70 | 75 | 79 | 87 | 80 | 77 | 82 | |
| SpO2 (%) | 98 | 98 | 97 | 94 | 95 | 90 | 91 | 92 | |
| Após TM6 | Tensão Arterial (mmHg) | 176/81 | 177/87 | 174/78 | 145/73 | 184/93 | 178/84 | 173/80 | 151/73 |
| Frequência Cardíaca (bpm) | 78 | 77 | 76 | 84 | 98 | 94 | 84 | 97 | |
| SpO2 (%) | 91 | 93 | 94 | 93 | 80 | 80 | 75 | 85 |
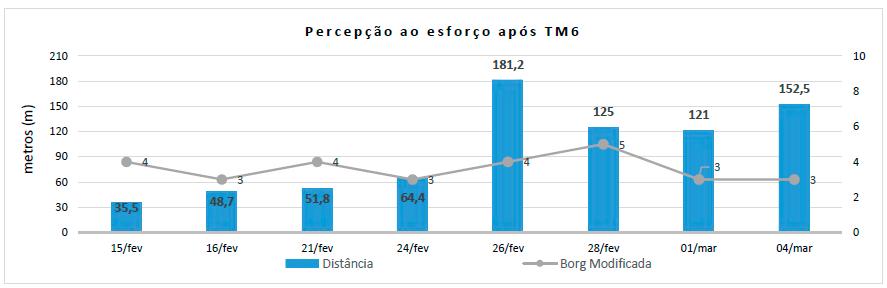
Os parâmetros vitais foram avaliados na sequência da realização do TM6 com o intuito de determinar a resposta ao tratamento instituído, no que diz respeito à tolerância à atividade. No primeiro dia foi realizado treino apesar dos valores de tensão arterial tendo sido bem tolerado pela pessoa.
Constatou-se um aumento progressivo da distância percorrida sem prejuízo nos valores relativos à tensão arterial e frequência cardíaca, demonstrando-se estáveis dentro dos critérios definidos previamente. Contudo os valores das oximetrias periféricas (quadro 3) não foram relacionados com esse fato nem comprometeram o plano de cuidados, pois a avaliação encontrou-se condicionada pela alteração da perfusão periférica com presença de extremidades frias, não tendo sido valorizada pela ausência de outros sinais e sintomas de dessaturação.
As alterações mais significativas corresponderam ao relato de uma avaliação de 5 em 10 na escala de Borg Modificada relacionado com o aumento do ritmo de passada, sem incentivo para tal, com necessidade de pausa no teste ao 4º minuto. No teste implementado foi aferida uma redução e/ou controlo da fadiga, revelada pelos valores estáveis de perceção do esforço apresentados no gráfico 3 e com consequente melhoria das limitações às AVD, com ganho de independência progressiva no autocuidado de higiene, uso do sanitário, vestuário, arranjar-se, e andar com auxiliar de marcha.
Em suma, capacidade para o exercício melhorou após programa de RR, quando inferida pela melhoria TM6, achado que se correlaciona com os valores de CV.
DISCUSSÃO
A apresentação deste caso demonstra que a RR assume importância como medida não farmacológica complementar no tratamento de pessoas com sequelas pós-COVID, mais estritamente na sintomatologia sequelar apresentada.
A reabilitação sendo a disciplina que visa melhorar a funcionalidade assume um papel relevante na resposta a este indicador, sendo possível reduzir o declínio funcional e acelerar a recuperação em situações agudas ou crónicas através da RR18. Estes programas desempenham um papel benéfico no aumento da tolerância ao esforço, recuperação da independência, melhoria da qualidade de vida com impacto nas AVD3,17.
Os exercícios de técnicas respiratórias como controlo e dissociação dos tempos respiratórios com lábios semicerrados; inspiração profunda e sustentada associada a expiração com resistência, relaxamento, exercícios abdominodiafragmáticos, exercícios de expansão torácica e abertura costal, com evidência científica significativa na melhoria da função respiratória, mobilidade torácica, ganho de força, resistência e na reinserção da pessoa nas suas AVD4,5,6,16, foram adequados e bem tolerados confirmando as conclusões de outros trabalhos publicados. O treino aeróbio e exercício de força muscular na mesma perspetiva, são sugeridos como domínios integrantes do plano de reabilitação pós-covid com foco na melhoria sintomatológica e da dinâmica ventilatória, e com benefícios na capacidade funcional e descondicionamento físico1,9,18,24.
A aplicação da Escala de Borg Modificada como instrumento de avaliação demonstrou-se importante para este estudo pelo foco da questão norteadora e pela importância atribuída pelas orientações da mesa do colégio da especialidade de ER, mostrando-se sensíveis à fadiga percecionada pela pessoa na realização dos exercícios e no controlo e sustentação do treino aeróbio. Estudos referem a utilização de máscara cirúrgica como possível enviesamento de resultados, pois poderá estar na origem do desconforto e redução do desempenho com consequente deturpação da perceção do esforço18.
Verificou-se uma diminuição da fadiga em atividade e após recuperação, apesar de não existir espaço temporal suficiente para afirmar uma redução permanente. A monitorização das saturações periféricas de oxigénio, frequência cardíaca e escala de Borg Modificada conferiu segurança às sessões descartando critérios de interrupção do exercício, como comprova Morales25.
Na prescrição de exercício e na avaliação da capacidade funcional em doentes pós COVID-19 é unanime a utilização do TM6 como forma de identificar a resposta individual ao plano instituído e avaliar a hipoxémia silensiosa18. Fatores que podem ter influenciado negativamente este teste são a fraqueza dos músculos pélvicos e quadricípites12,16, a baixa estatura, o género feminino, a idade avançada e o estado de saúde comprometido25.
A corroborar os resultados do presente estudo, Cacau16 refere evidência científica de estudos cujo resultado de distância percorrida do TM6 foi inferior a 200 metros em doentes pós-COVID; Moreira26 relata que após o programa de reabilitação a tolerância à atividade melhora se inferida pelo teste de caminhada de 6 minutos e relaciona ainda a distância percorrida com a fraqueza dos quadricípites; Ferreira18 avança descrevendo que mesmo 5 anos pós-ARDS nem sempre atingem a distância padronizada.
Os critérios de inclusão definidos pela diversa bibliografia mostraram-se adequados e ajustados a uma prática segura, contudo as alterações neurocirculatórias das extremidades constituíram um obstáculo ao estudo, inviabilizando a avaliação das oximetrias periféricas e sua correlação com outros dados. Os obstáculos na realização do TM6 foram superados com a contabilização da distância total percorrida através da medição a laser do corredor. Para manutenção do ambiente seguro a pessoa manteve-se sempre acompanhada e com auxílio de dispositivo auxiliar de marcha (andarilho) para diminuição da ansiedade e tensão muscular provocada pelo medo de queda.
Este estudo veio contribuir para o desenvolvimento do conhecimento na capacitação da pessoa com deficiência, limitação da atividade e/ou restrição da participação, para a sua reinserção, bem como na maximização da sua funcionalidade.
A reabilitação deve ser guiada com uma atitude rigorosa e baseada em evidências, requerendo uma pesquisa bibliográfica direcionada para o objetivo traçado. Atualmente existem dezenas de exercícios respiratórios, programas de treino, e até mesmo consenso de especialistas e diretrizes, mas os estudos exploratórios são muito pouco conclusivos, deste modo este estudo vem apresentar um caso de um plano de RR em doente pós-Covid com dois focos de diagnóstico prementes para a intervenção do EEER nesta tipologia de doentes.
É um caso estimulante pela sua atualidade, que requereu muita pesquisa para otimização do programa de reabilitação implementado podendo dotar a pessoa de informação fidedigna e potenciar alicerces à educação. Contudo, a evidência que sustenta o plano instituído, apesar do exponencial surgimento de bibliografia referente aos cuidados de reabilitação nestes caos, é ainda reduzida no que concerne ao seu benefício e em que momento da fase da doença.
CONCLUSÃO
Este estudo de caso permitiu verificar a efetividade das intervenções do EEER na implementação de um plano de intervenção numa pessoa portadora de sequelas da COVID-19 direcionado para o controlo e redução da fadiga.
Em resposta aos objetivos enunciados foi possível determinar o contributo do EEER no processo de recuperação da pessoa com sequelas de COVID-19, nomeadamente no controlo e redução da fadiga com evidentes ganhos em saúde. Foi possível determinar uma diminuição/normalização da perceção de cansaço ao esforço com aumento progressivo da distância percorrida durante o TM6, melhoria da amplitude torácica e aumento da capacidade vital pulmonar, remoção do suporte de oxigenoterapia, e com melhoria da autonomia da pessoa para as AVD.
Pretende-se que os EEER repliquem mais programas de reabilitação direcionados para estes doentes, identificando os ganhos sensíveis aos cuidados de enfermagem de reabilitação.