Introdução
A nasofaringe é a região mais superior da faringe, localizada na sua parede póstero-superior, atrás e superiormente ao palato mole. É uma região revestida por mucosa e rica em tecido linfóide, pelo que várias massas, tanto benignas como malignas, podem ter origem nesta zona anatómica. A mais comum é benigna e corresponde à hipertrofia adenoideia, que habitualmente regride na adolescência, podendo, no entanto, manter-se e ser a principal causa de obstrução nasal nalguns adultos.1 A neoplasia maligna mais comum é o carcinoma da nasofaringe, seguido pelo linfoma.2
Os doentes com estas lesões geralmente apresentam-se com queixas inespecíficas, como obstrução nasal, epistáxis, sensação de plenitude auricular, ou, em até 50% dos casos, podem ser assintomáticos até atingirem estadios avançados. (1,3 O último estudo epidemiológico realizado em Portugal acerca do carcinoma da nasofaringe mostra que as queixas mais comuns são a tumefacção cervical (51.6%), seguido de sintomas nasais (24.2%) e otológicos (23.3%).4
Apesar dos avanços tecnológicos e da elevada sensibilidade dos exames de imagem para malignidade, a endoscopia nasal continua a ser o principal exame na investigação inicial destas massas, sendo o diagnóstico definitivo sempre dependente da biópsia.3 Esta pode, na maioria dos casos, ser realizada na consulta sob anestesia local, sendo bem tolerada e com poucos riscos. Assim, é consensual na literatura de que em todas as lesões suspeitas deve ser realizada biópsia. É relativamente fácil considerar uma lesão em estadio avançado (que seja por exemplo de grandes dimensões, assimétrica, irregular, hemorrágica) como suspeita.3 O papel do médico otorrinolaringologista (ORL) será então o de detetar precocemente estas lesões malignas, de modo a melhorar o prognóstico e sobrevida destes doentes.3
Este estudo teve como objetivo avaliar as diferenças na abordagem de cada médico ORL perante massas na nasofaringe, avaliando tanto a diferença entre médicos como para cada médico entre diferentes casos clínicos. Para tal, apresentámos dois casos clínicos, um que na nossa opinião era muito suspeito, por ser uma massa irregular, friável e que causa epistáxis, e outro que na nossa opinião era pouco suspeito, por ser uma massa regular, simétrica e assintomática. Posteriormente questionámos os inquiridos acerca da sua atuação em termos realização de biópsia, requisição de exames de imagem, atitude terapêutica e ainda que fatores os fariam mudar a sua atuação, com o intuito de percebermos as diferenças entre si e entre o que consideram, ou não, suspeito numa lesão da nasofaringe.
Material e Métodos
Os autores divulgaram a nível nacional um questionário online com dois casos clínicos de dois doentes com uma massa na nasofaringe.
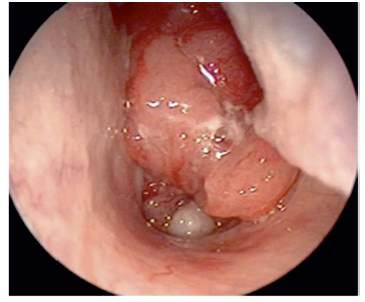
O caso clínico 1 relatava um doente do sexo masculino, de 40 anos, com um quadro de epistáxis intermitente e com uma massa na nasofaringe de superfície irregular e friável, cuja endoscopia nasal se encontra ilustrada na figura 1.
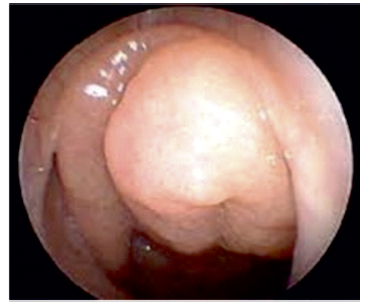
O caso clínico 2 relatava uma doente do sexo feminino, de 35 anos, assintomática, com uma massa regular e simétrica correspondente a um achado acidental numa tomografia computorizada (TC) sem outras alterações relevantes, cuja endoscopia nasal se encontra ilustrada na figura 2. Não foram disponibilizados relatório nem imagens desta TC, apenas esta descrição.
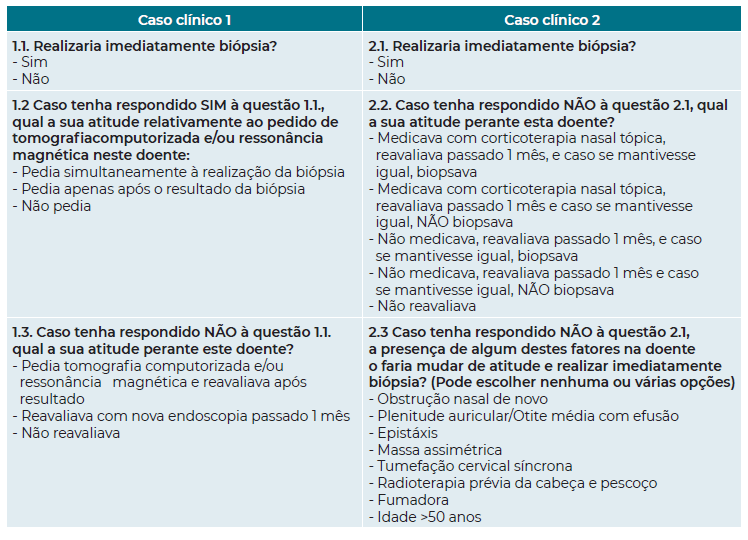
O questionário divulgado continha 3 perguntas para cada caso clínico (Tabela 1).
A análise estatística foi realizada através do programa SPSS (V28.0), tendo-se utilizado o teste do qui-quadrado para examinar as diferenças de frequência entre respostas. Assumiu-se significado estatístico para p<0.05.
Resultados
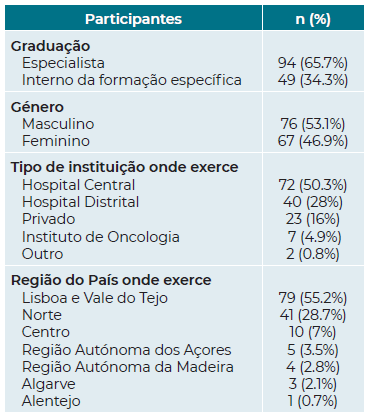
Participaram no estudo 143 médicos ORL portugueses. A distribuição de graduação, género, tipo de instituição e região do país onde trabalham os participantes encontra-se resumida na tabela 2.
No caso clínico 1, 54,5% dos participantes realizariam imediatamente biópsia. Destes, 97.6% dos participantes pediria exames de imagem simultaneamente à realização da biópsia, e apenas 2.4% aguardaria pelo resultado histológico para pedir. Os restantes 45.5% não realizariam imediatamente biópsia. Destes, 97,1% requisitaria primeiro exame de imagem antes de ponderar a sua realização, e os restantes 2.9% não pediam exames complementares e reavaliavam apenas com nova endoscopia após 1 mês.
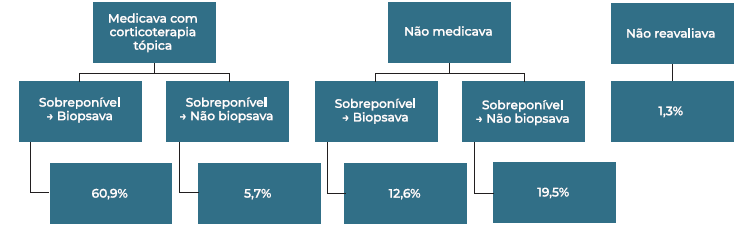
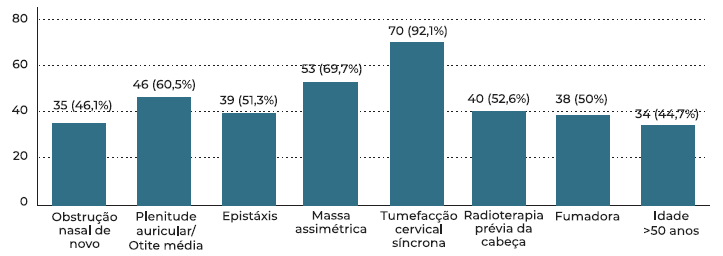
No caso clínico 2, 39.2% dos participantes realizariam imediatamente biópsia. Nos 60.8% que não realizariam imediatamente biópsia, a atitude terapêutica mais comum (60.9%) foi a instituição de corticoterapia tópica e reavaliação após 1 mês, com realização de biópsia caso a massa se mantivesse igual (figura 3). A presença de tumefação cervical síncrona (92.1%), massa assimétrica (69.7%) e plenitude aural/otite média com derrame (60.5%) foram os principais fatores que fariam os participantes alterar a sua decisão neste caso clínico, motivando a realização imediata de biópsia (figura 4), e 16% não alterariam a sua decisão independentemente da presença de qualquer um dos fatores.
Dos participantes que não realizariam imediatamente biópsia no caso clínico 1, 46% responderam que a fariam no caso clínico 2. Não houve diferenças significativas (tabela 3) nas respostas acerca de realização de biópsia em ambos os casos entre internos e especialistas, tipo de hospital ou região do país onde exercem, exceto os participantes que trabalham em institutos de oncologia, em que todos realizariam imediatamente biópsia no caso clínico 1.
Tabela 3 Diferenças na distribuição de frequência das respostas às questões 1.1 e 2.1.
| Variáveis dos participantes | Questão 1.1 - Resposta Sim ou Não (p-value) | Questão 2.2 - Resposta Sim ou Não (p-value) |
|---|---|---|
| Graduação | 0.130541 | 0.429454 |
| Tipo de instituição onde exercem | 0.94808 | 0.497565 |
| Região do País onde exercem | 0.461525 | 0.914541 |
Discussão
Apesar da inexistência de guidelines na abordagem de massas na nasofaringe, há consenso na comunidade científica de que em todas as lesões suspeitas deve ser realizada biópsia.3) No entanto, a definição de suspeição e a abordagem varia entre os médicos inquiridos neste estudo. Alguns colegas valorizam mais os sintomas e antecedentes do doente, outros o aspeto macroscópico da lesão na endoscopia, enquanto outros consideram todas as massas como suspeitas até prova em contrário. Neste estudo os médicos ORL com prática direcionada à Oncologia tiveram maior tendência a realizar sempre biópsia, eventualmente dada a sua maior experiência na realização rotineira deste procedimento e o seu maior contato com resultados histológicos malignos, o que os fará porventura ter esta atitude mais interventiva.
Muitos colegas preferem obter um exame de imagem radiológico antes de realizar biópsia, mesmo em lesões sugestivas de malignidade, tal como no caso clínico 1, em que 44% dos participantes tomou esta opção. O motivo para tal não foi questionado, no entanto, consideramos que tal se possa dever a uma maior segurança e/ou mais suporte na decisão de realizar a biópsia, ou até para a poder direcionar. Poderá também, em alguns casos, ter como objetivo a exclusão de lesões em cuja biópsia não deva ser realizada sem outro tipo de precauções ou está até contraindicada, como por exemplo lesões altamente vascularizadas (e.g. angiofibroma juvenil) ou com origem intracraniana.5) Curiosamente, constatámos que 46% dos médicos que não realizavam biópsia no caso clínico 1 já o fariam no caso clínico 2, em que a doente já tinha realizado exame de imagem. Tal não está relacionado com um maior índice de suspeição no último caso, mas pode eventualmente dever-se a esta hipótese de maior segurança no procedimento após estes exames complementares, suportando-a. O pedido de exames complementares de imagem, preferencialmente a ressonância magnética (RM), é indispensável após confirmação de um diagnóstico maligno. No entanto, alguns autores defendem a necessidade destes exames antes da biópsia em caso de suspeição clínica, afirmando que estes podem inclusive excluir a possibilidade de malignidade em alguns casos, poupando o doente a uma intervenção desnecessária.3) Para além disso, está descrita uma sensibilidade para malignidade da RM de 88.2%-100% contra 85.5% de sensibilidade de endoscopia com realização de biópsia. (3,6 Em até 50% dos casos malignos a primeira biópsia pode inclusive ser negativa, por ser realizada no local errado ou pouco profundo.7) No entanto, estes estudos não tiveram em linha de conta as especificidades do Sistema de Saúde português, nomeadamente o tempo de espera associados ao pedido de uma RM no nosso país versus a possibilidade da realização imediata da biópsia logo numa primeira consulta, pelo que não consideramos que, em Portugal, o pedido de RM deva protelar a realização de biópsia, pois tal poderá atrasar o diagnóstico de lesões potencialmente fatais.
A localização destas massas faz com que se manifestem com sintomas inespecíficos, ou mesmo que sejam assintomáticas até estadios avançados. Não está reportada diferença estatisticamente significativa na presença de plenitude aural/presença de otite média com efusão entre lesões benignas e malignas.8 Nos doentes com neoplasias malignas, os sintomas mais comuns são a tumefacção cervical síncrona, obstrução nasal e epistáxis.8 É da nossa opinião que deve ser realizada biópsia em todas as massas da nasofaringe que causem qualquer sintomatologia ou sinais de novo. Esta opinião não é partilhada pelos inquiridos, em que apenas 46.1% realizariam biópsia se obstrução nasal de novo e 51.3% se epistáxis. Isto pode dever-se ao fato de, apesar de serem dos sintomas mais comuns, apresentam uma baixa especificidade para malignidade.4 No entanto, já 92.1% o fariam na presença de tumefação cervical de novo.
A atitude da maior parte dos inquiridos que não realizaria biópsia no caso clínico 2 seria a de medicar com corticoterapia tópica durante um 1 mês (66.6%). O motivo para tal não foi questionado, mas, pela nossa prática clínica, é razoável deduzirmos que este período de medicação com posterior reavaliação tenha o intuito de confirmar que a massa se trata de uma hipertrofia adenoideia, já que a corticoterapia tópica pode reduzir significativamente a dimensão dos adenóides, mas não do carcinoma.9 Assim, podemos depreender que para estes inquiridos uma prova clínica “positiva” com redução da massa poderá ser interpretada como tranquilizadora, confirmando a benignidade da lesão, enquanto que uma prova “negativa” em que esta se mantenha inalterada pode motivar então a realização da biópsia na reavaliação.
A endoscopia com biópsia mantém-se o gold-standard no diagnóstico das lesões suspeitas de malignidade da nasofaringe.1) Este procedimento pode na grande maioria das vezes ser realizado sob anestesia local no gabinete de consulta, salvo raras exceções, como a presença de lesões hipervascularizadas, doentes anticoagulados e/ou antiagregados ou que não tolerem o procedimento. Apresenta um elevado benefício versus risco, e mantém-se o único exame que permite o diagnóstico definitivo.3 Caso a biópsia de uma massa clinicamente suspeita seja negativa, esta deve ser repetida.1
Conclusão
Apesar do consenso na comunidade científica de que todas as lesões suspeitas na nasofaringe devem ser submetidas a biópsia, a definição de suspeição varia na amostra de médicos ORL em Portugal que participaram neste estudo. Não existe também consenso quanto ao momento em relação à realização da biópsia em que devem ser pedidos os exames complementares de imagem na suspeita de malignidade. Existem alguns sintomas considerados suspeitos de malignidade entre os inquiridos, no entanto, alguns dos reportados como mais comuns na literatura, como a presença de epistáxis e obstrução nasal de novo, não motivariam a maioria dos participantes a realizar biópsia, eventualmente pela sua baixa especificidade para malignidade.
O presente estudo demonstra o interesse na uniformização dos critérios de suspeição nestas lesões através da elaboração de linhas de orientação clínica. Cremos que este estudo poderá ser o ponto de partida para a criação de um grupo de trabalho com esse objetivo.
Agradecimentos
Os autores agradecem a todos os colegas que despenderam do seu tempo para participar neste estudo e que o tornaram possível.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.