Introdução
A Obstrução Laríngea Induzida por Exercício (OLIE) descreve uma entidade clínica na qual ocorre um encerramento inapropriado da laringe durante o exercício, levando ao desenvolvimento de sintomas respiratórios como sibilância, dispneia ou estridor1. Esta patologia é uma causa relativamente comum de dispneia de esforço nos adolescentes e jovens adultos, existindo um estudo dinamarquês que aponta para um diagnóstico positivo em 7.5% da população entre os 14 e 24 anos2.
A laringe tem um movimento de abertura tanto a nível supraglótico como a nível glótico durante o exercício em indivíduos assintomático3. Os mecanismos fisiopatológicos que explicam a redução do lumen laríngeo em doentes com OLIE continuam ainda pouco compreendidos. Na medida em que na OLIE, a restrição ao fluxo de ar é apenas induzida pelo exercício, a avaliação pré e pós-exercício raramente são informativas3.
A atribuição do diagnóstico incorrecto de asma a doentes com OLIE é frequente, devido à sobreposição dos sintomas. Provavelmente, a diferença mais notável é o momento de aparecimento dos sintomas: na OLIE, os sintomas aparecem no pico do exercício e desaparecem em minutos, enquanto que na asma os sintomas geralmente aparecem após o exercício e desaparecem mais lentamente4. O estridor inspiratório é atípico em doentes asmáticos e mais comum na OLIE. É importante referir que o diagnóstico de OLIE não inclui condições com obstrução nas vias aéreas distais à laringe, como a asma5. Os doentes com OLIE estão frequentemente subdiagnosticados ou mal diagnosticados e tratados erradamente e sem benefício clínico, com agonistas adrenérgicos beta 2 e corticosteroides, expondo-os às complicações relacionadas com estes tratamentos inalatórios6.
As provas de provocação brônquica não apresentam utilidade diagnóstica para OLIE, sendo necessário a visualização direta da laringe durante o exercício intenso7. O gold-standard para o diagnóstico de OLIE é a Laringoscopia Contínua durante o Exercício (LCE), descrita pela primeira vez por Heimdal et al. em 20063. Assim, a LCE permite avaliar a laringe durante o exercício, fornecendo informações importantes sobre a localização do encerramento laríngeo (a nível glótico e/ou supraglótico) e pode orientar para a gestão terapêutica subsequente. Apesar desta técnica diagnóstica ter sido descrita há mais de 15 anos, ainda se encontra pouco difundida na prática clínica de otorrinolaringologia e existe grande variabilidade nos protocolos adotados internacionalmente.
O presente artigo foi dividido em duas secções distintas. Numa primeira secção apresenta-se os resultados de uma revisão bibliográfica sistemática sobre distintos protocolos de LCE. Posteriormente, é apresentada uma segunda secção que aborda a elaboração de um protocolo para um centro hospitalar terciário português, o Centro Hospitalar Universitário Lisboa Central (CHULC), refletindo as melhores práticas clínicas internacionais, mas espelhando a realidade e recursos portugueses. Este protocolo foi construído a partir dos resultados da revisão bibliográfica anterior.
Material e Métodos
A revisão bibliográfica foi estabelecida de acordo com as diretrizes Preferred Reporting Items for Systematic Reviews and Meta-Analyses (PRISMA) (8. As bases de dados online MEDLINE, Cochrane Central Register of Controlled Trials (CCRCT) e Cumulative Index to Nursing and Allied Health Literature (CINAHL) foram utilizadas para identificar a literatura relevante. A pesquisa foi realizada entre 15 de novembro de 2022 e 30 de novembro de 2022 e foram incluídos estudos publicados entre janeiro de 2001 e dezembro de 2021.
Os estudos incluídos na revisão bibliográfica analisaram protocolos de LCE tanto em idade pediátrica como em adultos e foram escritos em língua inglesa ou portuguesa. Foram excluídos os artigos que apenas discutiram a OLIE, mas não o protocolo de LCE e os artigos cujo objetivo de estudo não foi o de investigar os resultados do protocolo de LCE. Os artigos duplicados foram excluídos inicialmente. Dois revisores independentes analisaram os títulos e resumo e excluíram as publicações que não atendiam aos critérios de inclusão. O texto completo dos artigos foi obtido e avaliado para elegibilidade final pelos dois revisores. Estes procederam ainda à extração independentes dados necessários.
Os dados demográficos recolhidos para a revisão bibliográfica dos estudos incluíram o sexo, a idade dos doentes/participantes e o Índice de Massa Corporal (IMC). Os métodos de exercício utilizados em cada protocolo foram também documentados: passadeira de corrida, bicicleta estática ou máquina de remo. Os parâmetros analisados nos diferentes protocolos foram registados, nomeadamente a Capacidade Vital Forçada (CVF), o Volume Expiatório Forçado no primeiro segundo (VEF 1), o Volume de Consumo de Oxigénio máximo (VO2 max), o Quociente Respiratório (QR), a Ventilação Voluntária Máxima (VVM), a Capacidade Pulmonar Total (CPT), a Frequência Cardíaca máxima (FC max), a Saturação de Oxigénio (SatO2), a avaliação endoscópica da supraglote e da glote, o tempo até ao desenvolvimento de OLIE, o tempo até à exaustão e o tempo até à resolução sintomática.
As características clínicas e demográficas, bem como os métodos de exercícios e os parâmetros analisados nos protocolos de LCE são apresentados por meio de estatística descritiva.
Resultados
Secção 1 - Revisão Bibliográfica Sistemática
Seleção de Estudos
A pesquisa nas bases de dados previamente referidas produziu um total de 679 artigos (Figura 1), sendo que após a eliminação dos artigos duplicados, foram analisados 490 artigos. Destes, após a leitura do título e resumo e aplicação dos critérios de inclusão e exclusão, foram selecionados para leitura integral 38 artigos. Por fim, pela análise completa, 21 estudos foram selecionados: 14 coortes prospetivas (66.7%), três coortes retrospetivas (14.3%), duas revisões sistemáticas (9.5%), uma série de casos (4.8%) e um caso-controlo (4.8%) (Tabela 1). Mais de metade dos artigos (81%) foram publicados a partir do ano de 2011, inclusive.
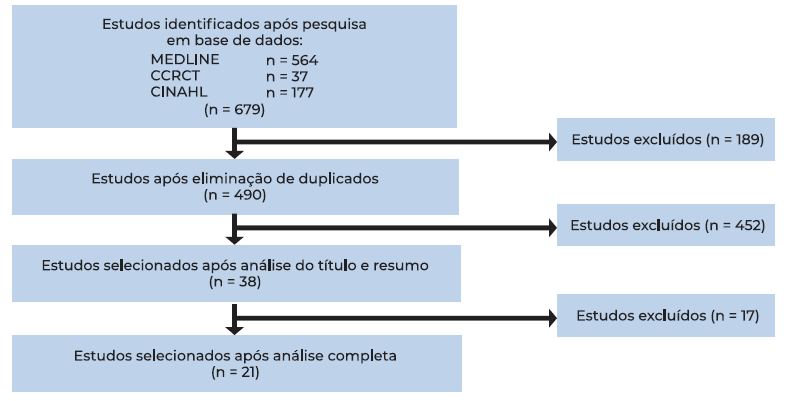
Figura 1 Fluxograma de acordo com as directrizes PRISMA para seleção dos estudos incluídos na revisão bibliográfica. PRISMA, Preferred Reporting Items for Systematic Reviews and Meta-Analyses; CCRCT, Cochrane Central Register of Controlled Trials; CINAHL, Cumulative Index to Nursing and Allied Health Literature.
Características demográficas
Nos 21 estudos incluídos, houve um total de 1026 doentes analisados, com um rácio masculino:feminino de 1:1.7. O número de doentes em cada um dos estudos variou de 1 a 150 (Tabela 1). A idade média à realização da LCE variou de 9 a 45 anos, com uma média de 20 anos e 8 meses.
Tabela 1 Estudos incluídos na revisão bibliográfica e dados da população selecionada de doentes que realizaram Laringoscopia Contínua durante o Exercício.
| Estudo (Autores) | Ano de Publicação | Desenho de Estudo | Número de Doentes (M/F) | Idade, anos (média e intervalo) | Método de exercício |
| Heimdal et al. (3 | 2006 | Coorte Prospetiva | 16 (10/6) | 28.8 (15-29) | Passadeira de corrida |
| Maat et al. (9 | 2009 | Coorte Prospetiva | 100 (27/73) | 17.2 (9-44) | Passadeira de corrida |
| Tervonen et al. (10 | 2009 | Coorte Prospetiva | 30 (6/24) | 27.8 (10.6-69.2) | Bicicleta |
| Christensen et al. (11 | 2010 | Coorte Prospetiva | 97 (39/58) | 18.5 (14-24) | Passadeira de corrida |
| Maat et al. (12 | 2011 | Coorte Retrospetiva | 114 (NR) | NR | Passadeira de corrida |
| Christensen et al. (13 | 2013 | Coorte Prospetiva | 39 (NR) | 21.7 (15-34) | Passadeira de corrida |
| Olin et al. (14 | 2014 | Coorte Retrospetiva | 150 (NR) | 16.8 (NR) | Bicicleta |
| Panchasara et al. (15 | 2015 | Série de Casos | 2 (0/2) | 21 (20-22) | Remo |
| Røksund et al. (16 | 2015 | Revisão Sistemática | NR | NR | Passadeira de corrida |
| Buchvald et al. (17 | 2016 | Coorte Retrospetiva | 51 (30/21) | 13.9 (7-18) | Passadeira de corrida |
| Norlander et al. (18 | 2016 | Coorte Prospetiva | NR | NR | Passadeira de corrida |
| Olin et al. (19 | 2016 | Coorte Prospetiva | 71 (24/47) | 15 (12-21) | Passadeira de corrida |
| Walsted et al. (7 | 2016 | Coorte Prospetiva | 37 (17/20) | 26 (15-45) | Passadeira de corrida |
| Mirza et al. (20 | 2017 | Coorte Prospetiva | 11 (1/10) | 29 (18-43) | Passadeira de corrida ou Bicicleta |
| Walsted et al. (1 | 2017 | Caso-Controlo | 23 (4/19) | 23 (15-45) | Passadeira de corrida |
| Sandnes et al. (21 | 2019 | Coorte Prospetiva | 28 (4/24) | 16.4 (12-25) | Passadeira de corrida |
| Ersson et al. (22 | 2020 | Coorte Prospetiva | 75 (NR) | (15-17) | Passadeira de corrida |
| Norlander et al. (23 | 2020 | Coorte Prospetiva | 125 (53/72) | 14.9 (13-15) | Passadeira de corrida |
| Engan et al. (24 | 2021 | Coorte Prospetiva | 40 (19/21) | 24.8 (15-35) | Passadeira de corrida |
| Giraud et al. (4 | 2021 | Revisão Sistemática | NR | NR | Passadeira de corrida |
| Word et al. (25 | 2021 | Coorte Prospetiva | 17 (4/13) | 16 (9-27) | Bicicleta |
M, masculino; F, feminino; NR, não referido
Avaliação dos protocolos de LCE estudados
O método de exercício preferencial nos protocolos estudados foi a passadeira de corrida (n = 17; 81%), seguida da bicicleta estática (n = 4, 19%) e da máquina de remo (n = 1; 4.8%) (Tabela 1).
Em 18 dos 21 (85.7%) artigos selecionados, os autores fazem referência ao sexo dos doentes no questionário do seu protocolo e em 13 (61.9%) ao IMC (Tabela 2). Uma espirometria com cálculo da CVF é realizada em 47.6% dos protocolos (n = 8) e VEF 1 em 57.1% (n = 12). A VO2 max é documentada em 47.6% dos artigos incluídos (n = 8), o QR em 23.8% (n = 5), o VVM em 19% (n = 4), a CPT em 19% (n = 4), a FC max em 71.4% (n = 15) e a SatO2 em 23.8% (n = 5). A avaliação endoscópica da supraglote e da glote procedeu-se em todos os estudos. A avaliação do tempo até ao desenvolvimento de OLIE e do tempo até à exaustão foi incluída na avaliação de 4 protocolos (19%) e do tempo até à resolução sintomática em apenas um (4.8%).
Tabela 2 Parâmetros analisados na Laringoscopia Contínua durante o Exercício nos estudos incluídos na revisão bibliográfica.
| Estudo (Autores) | Sexo | IMC | CVF | VEF1. | VO2 max | QR | VVM | CPT | FC max | SatO2 | Avaliação Supraglote | Avaliação Glote | Tempo até OLIE | Tempo até Exaustão | Tempo até Resolução |
| Heimdal et al. (3 | X | X | X | X | X | X | X | X | X | X | X | X | NR | NR | NR |
| Maat et al. (9 | X | NR | NR | NR | NR | NR | NR | NR | X | X | X | X | X | X | NR |
| Tervonen et al. (10 | X | NR | NR | X | NR | X | NR | NR | X | X | X | X | NR | NR | NR |
| Christensen et al. (11 | X | X | NR | NR | NR | NR | NR | NR | X | NR | X | X | NR | NR | NR |
| Maat et al. (12 | X | NR | NR | NR | NR | NR | NR | NR | X | NR | X | X | NR | NR | NR |
| Christensen et al. (13 | X | X | NR | X | NR | NR | NR | NR | X | NR | X | X | NR | NR | NR |
| Olin et al. (14 | X | X | NR | X | X | X | X | X | NR | NR | X | X | NR | NR | NR |
| Panchasara et al. (15 | X | NR | NR | NR | NR | NR | NR | NR | NR | NR | X | X | NR | NR | NR |
| Røksund et al. (16 | NR | NR | X | X | NR | NR | NR | NR | NR | NR | X | X | NR | NR | NR |
| Buchvald et al. (17 | X | X | X | X | NR | NR | NR | NR | X | NR | X | X | NR | NR | NR |
| Norlander et al. (18 | NR | NR | NR | NR | NR | NR | NR | NR | NR | NR | X | X | NR | NR | NR |
| Olin et al. (19 | X | X | NR | X | X | NR | NR | NR | X | NR | X | X | X | NR | X |
| Walsted et al. (7 | X | X | X | X | NR | NR | NR | NR | NR | NR | X | X | NR | NR | NR |
| Mirza et al. (20 | X | X | X | X | X | NR | NR | NR | X | NR | X | X | NR | NR | NR |
| Walsted et al. (1 | X | X | X | X | NR | NR | NR | NR | X | NR | X | X | X | X | NR |
| Sandnes et al. (21 | X | X | X | X | X | X | X | X | X | NR | X | X | NR | X | NR |
| Ersson et al. (22 | X | X | NR | NR | NR | NR | NR | NR | X | NR | X | X | NR | NR | NR |
| Norlander et al. (23 | X | X | NR | NR | NR | NR | NR | NR | NR | NR | X | X | NR | NR | NR |
| Engan et al. (24 | X | X | X | X | X | X | X | X | X | X | X | X | NR | NR | NR |
| Giraud et al. (4 | X | NR | NR | NR | X | NR | NR | NR | X | X | X | X | X | X | NR |
| Word et al. (25 | NR | NR | NR | NR | X | NR | NR | NR | X | NR | X | X | NR | NR | NR |
IMC, Índice de Massa Corporal; CVF, Capacidade Vital Forçada; VEF 1, Volume Expiatório Forçado no primeiro segundo, VO2 max, Volume de Consumo de Oxigénio máximo; QR, Quociente Respiratório; VVM, Ventilação Voluntária Máxima; CPT, Capacidade Pulmonar Total; FC max, Frequência Cardíaca máxima; SatO2, Saturação de Oxigénio; OLIE, Obstrução Laríngea Induzida pelo Exercício; X, realizado; NR, Não Referido.
Secção 2 - Protocolo de LCE do CHULC
Preparação do Doente e do Material
A temperatura ambiente do laboratório é programada para se encontrar entre 20 e 25°C e humidade inferior a 50%. A calibração do equipamento foi realizada antes de cada teste de acordo com as instruções dadas no manual do fabricante.
Configuração da LCE
Uma unidade de trabalho foi estabelecida para a realização de LCE, incluindo um nasofibrolaringoscópio flexível (com diâmetro de 3.6 mm), equipamentos para a prova de esforço cardiorespiratória com passadeira de corrida e material de gravação de vídeo e som. Um suporte de cabeça foi desenvolvido de modo a fixar o fibroscópico, a câmara e o sensor de fluxo durante o exercício. A parte superior do corpo foi gravada para documentar os movimentos associados e eventual desconforto respiratório e os sons respiratórios registados por meio de um microfone colocado próximo do suporte de cabeça. Esta configuração experimental foi previamente testada num grupo de 10 voluntários adultos e ajustada para o melhor desempenho técnico.
Um protocolo de Bruce modificado com aumento incremental de intensidade a cada 90 segundos foi estabelecido. Os parâmetros da função pulmonar foram determinados por espirometria imediatamente antes e após a realização de LCE, nomeadamente a CVF, o VEF 1, o VO2 max, o QR, o VVM e a CPT.
Realização da LCE
As fossas nasais são anestesiadas com lidocaína em gel a 2%, 10 minutos antes do procedimento. O nasofibrolaringoscópio é fixado de modo a permitir a visualização da epiglote, supraglote e glote e a pinça nasal é colocada, permanecendo durante toda a realização da LCE. No decorrer da LCE, o doente encontra-se monitorizado com um eletrocardiograma de 12 derivações e oximetria de pulso. Os valores de satO2 e a FC max são registados. A LCE terminada quando os doentes se encontravam em exaustão ou com sintomas respiratórios que limitavam a continuação do teste.
Avaliação da LCE
Todas as gravações de vídeo são revistas após a conclusão da LCE e os movimentos a nível glótico e supraglótico foram avaliados em repouso, com esforço moderado e esforço máximo, em cada fase do ciclo respiratório. A esses níveis, classificou-se o grau de obstrução de 0 a 3, sendo o grau 0 a ausência de obstrução e o grau 3 a obstrução completa, de acordo com a classificação proposta por Maat et al. (9. Posteriormente, procede-se à soma (E) da pontuação na obstrução a nível glótico com esforço moderado (A), a nível supraglótico com esforço moderado (B), a nível gótico com esforço máximo (C ) e a nível supraglótico com esforço máximo (D). O diagnóstico de OLIE é considerado confirmado quando a soma (E) de (A)+(B)+(C )+(D) é igual ou superior a 39. O tempo de instalação da OLIE foi avaliado, sendo considerada uma instalação rápida se a obstrução ocorre de um ciclo respiratório para o outro ou instalação lenta se ocorre após vários ciclos respiratórios. O tempo de resolução da OLIE depois da cessação da exposição ao exercício foi também avaliado, sendo considerada rápida se a resolução da obstrução demorar menos de 5 minutos ou lenta se demorar mais de 5 minutos. Foi ainda documentado o tempo de duração do protocolo de Bruce modificado, ou seja, o tempo até à exaustão.
Na aplicação do nosso protocolo, todos os indivíduos foram capazes de manter o exercício até o VO2 max ou até à exaustão. Os parâmetros endoscópicos e espirométricos protocolados foram possíveis de serem adquiridos na totalidade dos doentes estudados, sem compromissos técnicos. Todos os indivíduos avaliados tinham anatomia laríngea normal e movimento laríngeo normal em repouso pré-exercício. O protocolo foi incialmente aplicado em 10 voluntários saudáveis, sem consequentes alterações durante a LCE. Atualmente, encontra-se a ser utilizado na prática clínica, em doentes selecionados com sintomatología sugestiva de OLIE.
Discussão
A LCE associada ao sistema de pontuação visual proposto por Maat et al. (9. é atualmente o gold-standard para o diagnóstico de OLIE. O protocolo de LCE do CHULC realizado no laboratório de espirometria é uma adaptação prática de outros protocolos internacionais aos recursos dos centros hospitalares portugueses, tendo-se apresentado até à data com boa tolerância pelos doentes. Neste protocolo, os doentes a realizar LCE são observados previamente em consulta externa de laringologia, para colheita de anamnese e exame objetivo com nasofibrolaringoscopia em repouso. Os doentes são instruídos a parar a terapêutica habitual da asma e rinite alérgica 24 horas antes da LCE. Nenhum doente é submetido ao exame dentro de duas semanas após uma infeção do trato respiratório.
O presente método descrito permite uma avaliação contínua e dinâmica das estruturas laríngeas em cada fase do ciclo respiratório, correlacionando-a com uma medição objetiva da intensidade do exercício. A principal dificuldade na realização da LCE é a necessidade de atingir um teste de esforço máximo4. Segundo Tervonen et al. (10, o uso da bicicleta estática é insuficiente para reproduzir os sintomas dos doentes em 50% dos casos. Røksund et al. chegaram a conclusões semelhante na sua população16. No entanto, Mirza et al. relatam que a visualização endoscópica da laringe durante o exercício na bicicleta é superior à da passadeira de corrida, na medida em que os doentes ficam com a parte superior do corpo estática durante o exercício, proporcionando uma gravação de vídeo mais estável20. Além disso, essa configuração permitiu que os examinadores ajustem a posição do laringoscópio durante o teste, o que não é possível durante a LCE na passadeira de corrida sem interromper o teste. Por outro lado, foi sugerido que a LCE seja realizada de acordo com o desporto específico praticado pelo doente, no caso de se tratar de um atleta20. Assim, tem sido realizado um esforço para desenvolver LCE com outras formas de exercício, nomeadamente a natação26. Face aos recursos existente e a necessidade de reprodutibilidade do exame, o protocolo do CHULC utiliza a passadeira de corrida como fonte de exercício.
Esta revisão bibliográfica apresenta como principais pontos fortes o grande número de doentes incluídos e a qualidade dos protocolos selecionados, com múltiplos parâmetros analisados. Existem ainda algumas limitações a assinalar, nomeadamente o facto de três dos estudos serem coortes retrospetivas e estarem dependentes da qualidade dos registos clínicos recolhidos. Os estudos de caso-controlo e série de casos são também metodologicamente menos completos. Depois, a população incluída em cada estudo é heterogénea e os protocolos não refletem as características individuais dos doentes, nomeadamente as diferenças na prática habitual de exercício físico, não dividindo as alterações entre atletas e indivíduos sedentários. Não existem também estudos comparativos entre diferentes faixas etárias ou considerando as co-morbilidades prévias. Em terceiro lugar, a maioria dos estudos relata os resultados de um único centro pediátrico, o que pode afetar a capacidade de generalização da informação recolhida, face à grande variabilidade de recursos humanos e materiais entre cada centro. De referir ainda que nenhum dos estudos incluídos refere se o diagnóstico de OLIE se deveu a obstrução supraglótica isolada, glótica isolada ou ambas, e as diferenças fisiopatológicas e clínicas possivelmente associadas. Por outro lado, a maioria dos estudos é referente apenas à população escandinava. Estudos futuros que espelhem a realidade da população portuguesa são necessários, na medida em que ainda não é conhecida a prevalência de OLIE no nosso território. Ademais, os critérios para encaminhar um doente para a realização de LCE não estão totalmente definidos. Acresce ainda a necessidade de estudar a reprodutibilidade do exame entre pares, bem com o efeito da curva de aprendizagem inerente. Por fim, não existem estudos que abordem a relação entre a positividade da LCE e o tipo de exercício realizado ou as condições atmosféricas associadas, como a temperatura ou humidade do ar.
Conclusão
A partir dos dados de uma revisão bibliográfica, foi desenvolvido um protocolo para a realização de LCE, demonstrando viabilidade e adequação à realidade de uma instituição portuguesa quando testado em voluntários sadios. São necessários novos estudos com pacientes doentes para validar esses resultados.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.
Proteção de pessoas e animais
Os autores declaram que os procedimentos seguidos estão de acordo com os regulamentos estabelecidos pelos diretores da Comissão para Investigação Clínica e Ética e de acordo com a Declaração de Helsínquia da Associação Médica Mundial.















