Introdução
A sífilis é uma infeção bacteriana crónica causada pela espiroqueta Treponema Pallidum 1 . Manifesta-se em várias fases: a precoce, que compreende a sífilis primária e secundária, que sem tratamento evolui para uma fase latente assintomática; a fase tardia compreende também a fase latente e ainda a sífilis terciária1.
É uma infecção que resulta em morbilidade e mortalidade substancial2,3. Pode ter atingimento multiorgânico e pode envolver o sistema nervoso central em qualquer fase da doença1,4.
Em 1928, Alexander Fleming (1881-1955) descobriu a penicilina que, a partir de 1943, tornou-se no principal tratamento da sífilis até aos dias de hoje5.
Os casos confirmados de sífilis estão a aumentar em Portugal e na Europa6. A taxa média europeia foi de 7,4 casos por 100.000 habitantes no ano de 2019, enquanto que em Portugal a taxa reportada no mesmo ano foi de 4,1 por 100.000 habitantes6. Em Portugal, observa-se uma tendência crescente desde o ano de 2015: o total de casos declarados em 2015 compreende um valor absoluto de 43 doentes, sendo que em 2019 totalizou 4196.
O objectivo deste trabalho não é reportar uma doença rara, mas uma doença com uma incidência crescente nos últimos anos, com uma apresentação atípica, que nunca é demais relembrar em Otorrinolaringologia.
Descrição do Caso
Apresentamos o caso de um doente do sexo masculino com 69 anos de idade, que foi referenciado a consulta de Otorrinolaringologia (ORL), com um quadro de três meses de evolução de hipoacusia, disfonia e odinofagia. Associadamente apresentava, com o mesmo tempo de evolução, um rash papuloescamoso, com prurido, eritema generalizado (membros e tronco) e descamação cutânea, que estava em estudo em Dermatologia. Referiu também tosse não produtiva, alterações da acuidade visual e hipersudorese noturna. Negava febre, disfagia, dispneia, acufeno, vertigem ou outros sintomas ORL. O doente possuía antecedentes de hábitos tabágicos (60 UMA) e alcoólicos. O doente negava contactos sexuais desprotegidos nos últimos 10 anos.
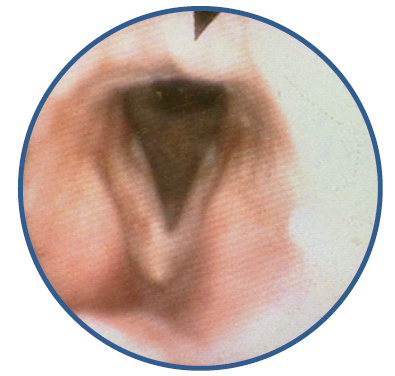
Ao exame objectivo ORL, apresentava cerúmen bilateral impactado associado a descamação dos canais auditivos externos, com melhoria das queixas auditivas após remoção do mesmo e apresentava membrana timpânica normal. Na orofaringe observaram-se lesões planas e esbranquiçadas no palato mole. A restante mucosa da orofaringe e cavidade oral apresentava-se eritematosa sem outras alterações. O exame de nasofaringolaringoscopia flexível revelou uma hipertrofia do tecido linfóide nasofaríngeo e alterações laríngeas, nomeadamente com áreas de leucoplasia em ambas as cordas vocais, bandas ventriculares e comissura posterior (figura 1).
A queixa inicial de hipoacusia estava associada a uma obstrução dos canais auditivos, exacerbada pela descamação cutânea que o doente apresentava. O audiograma realizado após remoção do cerúmen e descamação impactados revelou uma audição com limiar tonal médio de 20 dB bilateralmente. Foram realizadas biópsias das lesões oro e nasofaríngeas, cujo resultado anatomo-patológico evidenciou hiperplasia reativa do tecido linfoide associado à mucosa, sem sinais de malignidade. No estudo imagiológico com ressonância magnética foi detectada imagem compatível com úlcera penetrante na aorta torácica. Foi realizado despiste de tuberculose laríngea, através da baciloscopia directa e exame cultural em amostra de expectoração, cujo resultado foi negativo. Perante este quadro com sintomatologia extensa, de odinofagia, disfonia, alterações da acuidade visual, rash papuloescamoso e tosse, incluindo sintomas constitucionais de hipersudorese noturna, foi levantada a suspeita de uma doença mutissistémica, auto-imune ou infecciosa. O estudo analítico revelou positividade para testes serológicos não treponémicos e treponémicos: venereal disease research laboratory (VDRL) e treponema pallidum hemagglutination assay (TPHA).
Realizou avaliação oftalmológica onde foi detectada pan-uveíte. O estudo do líquido cefalorraquidiano, através de punção lombar, mostrou envolvimento com positividade para TPHA, embora o doente não apresentasse sinais ou sintomas de envolvimento do sistema nervoso central.
Após o resultado serológico, associado aos sinais e sintomas apresentados, foi realizado o diagnóstico de sífilis. Tendo em conta o tempo de evolução de pelo menos dez anos, foi enquadrada numa sífilis tardia, com envolvimento muco-cutâneo, ocular, cardiovascular e do sistema nervoso central.
Perante este diagnóstico, de sífilis tardia com envolvimento do sistema nervoso central, cumpriu tratamento com benzilpenicilina, 24 milhões de unidade (MU)/dia durante 14 dias, com resolução de todas as queixas e resolução das lesões observadas (figura 2). Foi também encaminhado a consulta de Cirurgia Vascular para avaliação e seguimento da aortite.
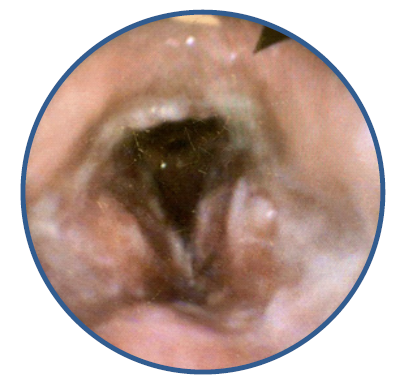
Figura 1 Áreas de leucoplasia em ambas as cordas vocais, bandas ventriculares e comissura posterior.
Discussão
A sífilis é uma doença multissistémica, que se pode manifestar em três fases. Tipicamente a sífilis primária consiste na presença de uma lesão indolor no local de inoculação. A sífilis secundária é classicamente descrita como um rash generalizado incluindo as palmas das mãos e plantas dos pés, contudo a apresentação pode ser muito variável1. Classicamente a sífilis terciária manifesta-se como neurossífilis tardia, envolvimento cardiovascular, ou através do aparecimento de gumas sifilíticas, que consistem em granulomas, que podem aparecer em qualquer parte do corpo1. Relativamente à sífilis com envolvimento ocular ou ótico, esta pode ocorrer em qualquer fase da doença3,7,8. Apesar destas descrições clássicas, a apresentação clínica é extremamente variável, por vezes com sobreposição de apresentações provenientes de diferentes fases da doença9. A sífilis é conhecida por ser “a grande imitadora”, uma vez que a história clínica é frequentemente enganadora e o espectro clínico de sinais e sintomas é extremamente vasto, com apresentações clínicas atípicas, fazendo o diagnóstico particularmente desafiante4.
As alterações observadas na mucosa levam muitas vezes à realização de biópsia, contudo esta não revela alterações específicas, exceto se realizada microscopia de campo escuro ou outras técnicas para deteção direta do treponema, testes estes que não estão amplamente disponíveis10. Porém, não se questiona o valor da biópsia na exclusão de outras patologias que também estejam sob suspeita.
Em ORL, a sífilis pode manifestar-se com um variado espectro de sintomas, os quais se apresentam de seguida. É importante uma história clínica detalhada e revisão de sintomas por aparelhos e sistemas. É o quadro geral do doente e não um sintoma ORL isolado que vai levantar a hipótese de uma doença multissistémica como a sífilis.
A otossífilis pode ocorrer em qualquer fase da doença, independentemente dos outros sintomas3,8,11. Os doentes podem ter queixas de hipoacusia unilateral ou bilateral, acufeno, desequilíbrio ou vertigem, que por vezes são os únicos sintomas apresentados, tornando baixo o índice de suspeita da doença e atrasando o diagnóstico por várias semanas, anos ou décadas11.
A hipoacusia é geralmente neurossensorial, mas também pode envolver os ossículos ou o ouvido médio, causando hipoacusia de condução3. Neste caso, o audiograma excluiu hipoacusia após a limpeza dos canais auditivos pelo que não se considera um caso de otossífilis. Há autores que advogam o rastreio de otossífilis em todos os novos casos diagnosticados de sífilis3,8.
O envolvimento das mucosas pode apresentar-se com uma grande variedade de lesões, clinicamente mimetizando desde lesões benignas, como hiperplasia fibrosa/epitelial, hiperqueratose, doenças auto-imunes, hiperplasia linfóide ou papilomas, até lesões malignas, como carcinoma escamoso ou carcinoma das glândulas salivares12. Em ORL é um diagnóstico diferencial a considerar perante este tipo de lesões.
O envolvimento muco-cutâneo está descrito principalmente na sífilis secundária13 mas também na sífilis primária, com o surgimento do cancro duro, a lesão que ocorre no local primário de inoculação12.
O cancro duro ocorre maioritariamente na região genital, mas também na cavidade oral ou orofaringe. Aproximadamente 4 - 12% dos pacientes com sífilis primária apresentam-se com cancro duro na mucosa oral12,14. É tipicamente uma lesão firme, única e assintomática, mas em casos raros pode apresentar-se com múltiplas lesões ou ser dolorosa12,14. Pode atingir qualquer parte da mucosa oral, desde o lábio, língua, mucosa jugal, palato, gengivas até pilares amigdalinos ou da orofaringe.
O envolvimento da mucosa na sífilis secundária é extremamente variável, geralmente com lesões múltiplas12. As lesões mucosas são tipicamente bem definidas, eritematosas ou leucoplásicas sobre uma base eritematosa, com bordos elevados e ocasionalmente ulceradas12,13. Lesões superficiais como aftas, lesões irregulares e serpiginosas e placas aderentes leucoplásicas também podem ser observadas13. Podem ainda ser visíveis condilomas associados à sífilis (condiloma lata), que são lesões elevadas, branco-acinzentadas e de aspeto papilar12,15, que podem facilmente ser confundidos com os condilomas acuminados associados ao vírus do papiloma humano13.
Adicionalmente a mucosa nasossinusal também pode estar afetada e pode apresentar úlceras ou perfurações septais16.
Os testes laboratoriais existentes para o diagnóstico de sífilis incluem: testes de deteção direta do treponema e testes serológicos2.
Dentro dos testes de deteção direta existe a microscopia de campo escuro, um teste que impõe um rápido e cauteloso transporte da amostra até ao laboratório, bem como material específico e especialistas altamente treinados. Neste teste é possível observar a forma e a motilidade do treponema. É um teste de diagnóstico altamente específico, contudo apresenta apenas 50% de sensibilidade, pelo que um teste negativo não exclui o diagnóstico2. Outro modo de deteção direta é através da imunofluorescência direta, em que anticorpos anti-treponema estão marcados com fluoresceína, permitindo detetar a espiroqueta com um microscópio de fluorescência. Este método é mais sensível do que a microscopia de campo escuro, mas implica também equipamento e material reagente que não está disponível na maioria dos países2. A deteção direta pode ainda ser realizada através de testes de amplificação do ADN do treponema, todavia não existem testes comerciais disponíveis no mercado, o que o torna muito dispendioso2.
Os testes serológicos são os testes mais disponíveis e podem ser treponémicos ou não-treponémicos. São utilizados em amostras de sangue e, por vezes, líquor, para diagnóstico de sífilis congénita ou terciária2. Os testes não-treponémicos não são específicos da sífilis e podem originar falsos positivos. Os testes treponémicos são altamente específicos, mas podem permanecer positivos em até 85% dos pacientes durante toda a sua vida, independentemente do tratamento, pelo que não distinguem doença ativa de doença tratada no passado2. Para o diagnóstico confirmado de sífilis é necessário, para além do quadro clínico, que ambos os testes serológicos sejam positivos2. O diagnóstico pode ser presumido se apenas um destes for positivo2.
Perante o diagnóstico confirmado e tendo em conta o tempo de evolução de pelo menos dez anos, foi enquadrado numa sífilis terciária, com envolvimento muco-cutâneo, ocular, cardiovascular e do sistema nervoso central.
O tratamento recomendado vai depender do estádio da sífilis. Para a sífilis precoce (primária, secundária e primeiros dois anos da fase latente) é recomendada uma dose única intra-muscular de 2,4 MU de penicilina benzatínica1,2,17. Para a sífilis tardia (fase latente com mais de dois anos de duração ou terciária sem envolvimento do líquor) o tratamento recomendado consiste em 2,4 MU intra-muscular uma vez por semana durante três semanas consecutivas1,2,17. No caso especial da neurossífilis, otossífilis ou sífilis ocular, o tratamento envolve doses mais elevadas e consiste em 18 a 24 MU de penicilina por dia, administradas durante 10-14 dias consecutivos17.
Após o tratamento, o doente apresentou resolução de todas as queixas e também das lesões observadas.
Conclusão
Apresentamos um caso de sífilis tardia, com envolvimento do sistema nervoso central, provável aortite sifilítica, envolvimento ocular e mucocutâneo. Em otorrinolaringologia é um diagnóstico a considerar em lesões planas e esbranquiçadas da cavidade oral e orofaringe e como diagnóstico diferencial de leucoplasia das cordas vocais, mesmo sem história recente de comportamentos sexuais de risco. É importante questionar o doente sobre outros sintomas do foro ORL e fazer uma revisão por aparelhos e sistemas uma vez que se trata de uma doença multi-orgânica. É ainda de considerar o rastreio auditivo em todos os novos casos de sífilis. O seu tratamento e seguimento envolve uma equipa multidisciplinar, neste caso Infeciologia, Dermatologia, Oftalmologia, Otorrinolaringologia e Cirurgia Vascular.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.
Proteção de pessoas e animais
Os autores declaram que os procedimentos seguidos estão de acordo com os regulamentos estabelecidos pelos diretores da Comissão para Investigação Clínica e Ética e de acordo com a Declaração de Helsínquia da Associação Médica Mundial.