Introdução
O meningoencefalocelo define-se como a herniação de meninge e tecido cerebral através de um defeito da base do crânio, resultado da pressão constante exercida pela dura-máter sobre uma porção enfraquecida.(1)
A etiologia pode ser classificada como traumática (acidental e iatrogénica), não traumática, subdivida com elevação da pressão intracraniana e pressão intracraniana normal (congénita - incidência 1:35,000 nados vivos2, tumoral ou patologia inflamatória erosiva) e espontânea/idiopática, quando a causa não é identificada. (1),(3
Habitualmente a rinorráquia é o sintoma de apresentação desta patologia, no entanto, em alguns casos pode não estar presente ou não ser detetada. Associa-se ainda, com frequência, a complicações graves como fístula de líquido cefalorraquidiano (LCR), meningite, pneumoencefalocelo, abcesso cerebral e défices cognitivos, sendo o tratamento cirúrgico recomendado como tratamento de primeira linha. (3),(4
Tradicionalmente, as fístulas de LCR e os meningoencefalocelos eram abordados por craniotomia aberta, apresentando taxas de sucesso entre os 70-90%4-6. A visualização direta do defeito e possibilidade de utilização de retalhos pericranianos representam as principais vantagens da abordagem transcraniana. No entanto, associa-se a morbilidade significativa, incluindo anosmia, hemorragia intracraniana, retração cerebral, défices de memória, convulsão, deformidade cosmética e infeção da ferida cirúrgica.
Mattox e Kennedy publicaram em 1990 a primeira série de meningoencefalocelos tratados por abordagem endoscópica endonasal. (7 Esta técnica, menos invasiva, oferece uma excelente visualização do campo cirúrgico não só durante a cirurgia, mas também na vigilância pós-operatória, com a possibilidade de identificar recidivas precocemente. Permitiu aumentar a eficácia cirúrgica e reduzir as complicações e morbilidade associadas. Várias publicações reforçam a segurança do procedimento, inclusive na idade pediátrica. (2),(8),(9
Com os objetivos de avaliar a eficácia cirúrgica e reportar os dados relativos à etiologia, localização, complicações e métodos de reconstrução dos defeitos, os autores propuseram a realização de um estudo retrospetivo descritivo dos doentes com diagnóstico de meningoencefalocelo, submetidos a correção por abordagem endoscópica endonasal.
Material e Métodos
Neste estudo retrospetivo incluíram-se 14 casos consecutivos de doentes diagnosticados e submetidos a cirurgia endoscópica endonasal por meningoencefalocelo nasosinusal, entre 2017 e 2023, num centro hospitalar terciário. Foram excluídos casos de fístula de LCR isolada sem evidência imagiológica e intra-operatória de herniação.
Foram revistos os processos clínicos e registados os dados demográficos (idade e sexo), antecedentes pessoais, etiologia, localização, lateralidade, dimensão (mm), ocorrência de complicações prévias à cirurgia (fístula LCR, meningite, pneumoencefalocelo), exames complementares de diagnóstico, técnica cirúrgica (método de redução da herniação, materiais de reconstrução do defeito, tamponamento), complicações intra e pós-operatórias, profilaxia antibiótica cirúrgica, cuidados pós-operatórios, tempo de seguimento pós-operatório, sucesso cirúrgico e necessidade de cirurgia de revisão.
A etiologia foi categorizada como traumática (acidental e iatrogénica), hipertensão intracraniana benigna, tumoral ou idiopática/espontânea, esta última definida pela ausência de trauma ou cirurgias prévias, tumores ou patologia infeciosa.
O sucesso cirúrgico foi avaliado a partir dos 6 meses de pós-operatório e definido como o encerramento do defeito, com ausência de herniação residual ou recidivante, e ausência de sinais de fístula de LCR, sob controlo endoscópico e imagiológico.
Descreve-se sumariamente a técnica cirúrgica realizada pelos autores: sob anestesia geral, descongestionamento da mucosa nasal com solução contendo adrenalina (diluição 1:5000); em primeiro lugar procedeu-se à exposição adequada da região do defeito, realizando as sinusotomias necessárias em cada caso; redução do meningoencefalocelo com diatermia bipolar ou radiofrequência2; identificação do limite ósseo do defeito em toda a circunferência; remoção da mucosa e de trabéculas ósseas em redor do defeito, recorrendo quando necessário a broca motorizada, para facilitar a adesão do enxerto ou retalho de mucosa e evitar e formação de mucocelos; descolamento da dura em redor da zona de deiscência; reconstrução do defeito com matriz dural (DuraGen®) underlay, retalho nasoseptal ou enxerto de mucosa do corneto médio overlay, tendo cuidado para não obstruir o trajeto de drenagem e preservar a função normal nasosinusal, sobreposto com cola de fibrina e/ou polímero de celulose oxidase (Surgicel®); e tamponamento nasal. Todos os doentes cumpriram profilaxia antibiótica e cuidados pós-operatórios de repouso no leito e elevação da cabeceira.
Resultados
Entre 2017 e 2023 foram operados na nossa instituição 14 meningoencefalocelos, de 13 doentes: 9 mulheres (69%) e 4 homens (31%), com idade média de 51.5 anos (( = 22.3, mínimo 9 - máximo 80).
As etiologias foram hipertensão intra-craniana benigna (n=6), traumática (n=5), das quais acidentais em 4 casos e iatrogénica no outro caso (abordagem trans-selar com resseção de macroadenoma da hipófise), espontânea (n=2) e tumoral (n=1), no contexto de displasia fibrosa. As localizações mais frequentes foram a lâmina crivosa do etmoide (n=6) e o seio esfenóide (n=6, três no planum, dois na na parede lateral e um na região selar), seguida da transição da tábua posterior do frontal para a fóvea etmoidal (n=2). A lateralidade foi direita em seis casos, esquerda em seis e central/bilateral em dois. Em relação às comorbilidades, seis doentes eram obesos, sete tinham hipertensão arterial e quatro diabetes mellitus. A caracterização resumida da população é apresentada na tabela 1.
A salientar que em doze casos se verificou a presença fístula de LCR à data de diagnóstico (85%) e seis doentes apresentaram pelo menos um episódio de meningite (46%), quatro destes com cultura positiva para Streptococcus pneumoniae, um para Enterococcus e o outro sem isolamento de agente. Num destes casos, ocorreu a formação de abcesso cerebral e noutro de pneumoencefalocelo.
Em todos os casos foi realizada tomografia computorizada e ressonância magnética pré-operatória e em seis casos a cirurgia foi auxiliada com neuronavegação. O tamanho do defeito era inferior a 10 mm em onze casos e igual ou superior a 10 mm em três casos.
Após a correta exposição da herniação, procedeu-se à sua redução com diatermia bipolar (n=13) ou coblation (n=1), permitindo a identificação de todo o defeito ósseo da base do crânio. A reconstrução foi realizada com aplicação de matriz de colagénio underlay e retalho nasoseptal pediculado (n=11) ou enxerto de mucosa do corneto médio (n=3) overlay, recoberto com malha de celulose oxidada e/ou cola de fibrina. Na maioria dos casos foi aplicado tamponamento nasal absorvível Nasopore® (n=12), em dois casos, no contexto de traumatismo por arma de fogo, a cavidade nasal foi tamponada com tamponamento absorvível e não absorvível (Merocel®).
No pós-operatório, todos os doentes cumpriram profilaxia antibiótica com: ceftriaxona (n=13) e vancomicina (n=1) durante o internamento, seguido de antibioterapia oral durante uma semana, habitualmente cefuroxima. O tempo médio de antibioterapia endovenosa foi de 3.5 dias. Em média, os doentes cumpriram repouso absoluto no leito durante 2.3 dias e o tempo de hospitalização foi em média 3.5 dias.
A taxa de sucesso cirúrgico foi de 100% (n=14). Num caso (mulher de 48 anos, antecedentes de obesidade e hipertensão intra-craniana benigna), verificou-se segunda localização de meningoencefalocelo no recesso lateral esfenóide esquerdo, dois meses após cirurgia primária de reconstrução de defeito central da lâmina crivosa, com necessidade de re-intervenção cirúrgica. A doente mantém o seguimento sem recidiva ou aparecimento de novos defeitos após dois anos.
Não se verificaram complicações major, estando documentada ocorrência de equimose palpebral num caso. O tempo médio de seguimento pós-operatório foi de 21.7 meses.
Tabela 1 Caracterização da população
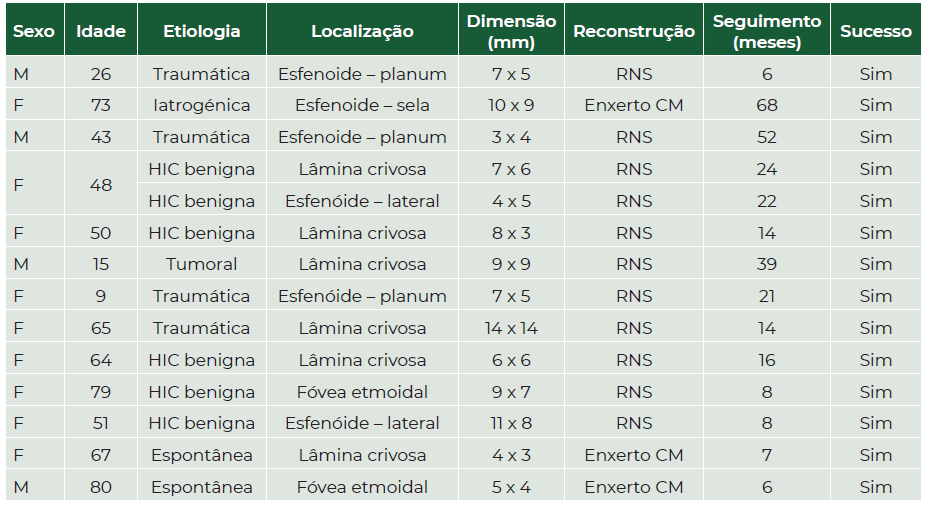
Legenda: M - masculino, F - feminino, HIC - hipertensão intracraniana, RNS - retalho nasoseptal, CM - corneto médio
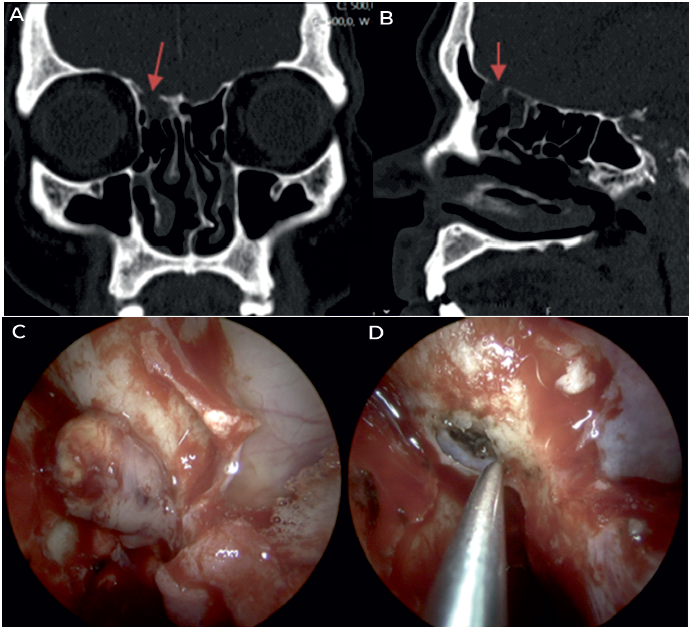
Figuras Caso clínico de meningoencefalocelo espontâneo da transição da parede posterior do seio frontal para a fóvea etmoidal direita. A e B. TC-SPN pré-operatória (seta - defeito ósseo); C. imagem intra-operatória da herniação; D. campo cirúrgico após redução com cauterização bipolar e exérese, destacando a importância da identificação do limite ósseo do defeito em toda a circunferência e o descolamento da dura na face intracraniana para permitir a colocação de material de reconstrução underlay
Discussão
O meningoencefalocelo é uma patologia rara, cuja manifestação clínica mais comum é a rinorráquia, podendo ser incorretamente diagnosticada como rinite alérgica, rinite não-alérgica ou rinossinusite crónica. Atrasos na sua identificação, levam ao aumento da incidência de complicações potencialmente fatais, devendo por isso existir um elevado índice de suspeita para esta patologia. (10 A utilização da proteína beta-trace ou beta-2 transferrina permitem firmar a presença de fístula de LCR, complementadas com tomografia computorizada de alta resolução para visualização dos defeitos ósseos e ressonância magnética para identificar a presença de herniação.
As localizações mais comuns foram o etmóide (43%) e esfenóide (43%), à semelhança da literatura4),(5),(11),(12, seguidos pela transição entre a tábua posterior do frontal e fóvea etmoidal (15%), confirmando que a abordagem endoscópica endonasal permite reparar estes defeitos em múltiplas localizações da base do crânio anterior. Raramente o defeito ocorre no seio frontal. (4),(5 Neste casos, é fundamental avaliar detalhadamente a localização e a extensão nos exames de imagem pré-operatórios. Quando o defeito é lateral, pode complicar com obstrução do recesso frontal ou a formação de mucocelo, devendo ser considerada a abordagem aberta.
Na nossa série de casos, cerca de metade dos doentes apresentaram história prévia de meningite, valor relativamente superior ao descrito em outras séries. (4),(11),(13) Em dois desses casos associaram-se ainda a formação de abcesso cerebral e pneumoencefalocelo, destacando assim o impacto desta patologia e a necessidade de tratamento precoce para evitar estas complicações.
Os resultados obtidos no estudo enquadram-se nos valores descritos na literatura, com taxas de sucesso clínico entre 88-100%.4-6),(9),(13),(14 O tempo médio de seguimento no nosso estudo foi de 21.7 meses. Em cinco doentes, o tempo de seguimento foi inferior a um ano, podendo representar uma limitação do estudo, tendo em conta que a maioria das recorrências ocorre nos primeiros dois anos após a cirurgia. (4),(6),(11
À semelhança de outros autores, preferimos os retalhos vascularizados nos defeitos de maior dimensão. Em três casos foram utilizados enxertos de mucosa do corneto médio, no contexto de defeitos pequenos (≤ 5mm de maior eixo), apresentando uma vantagem no seu posicionamento e na preservação da mucosa septal. Na nossa casuística, não verificamos qualquer deslocamento dos enxertos. De salientar que a experiência e preferência do cirurgião com determinada técnica é um dos fatores mais importantes para orientar a escolha da reconstrução do defeito. Outros autores utilizaram ainda a fáscia lata e retalho de corneto médio, gordura abdominal, gordura do lóbulo auricular (técnica “bath plug”), músculo, osso do corneto ou cartilagem septal. (2),(9),(11),(15),(16
A literatura aponta como principais causas de insucesso cirúrgico da abordagem endoscópica endonasal, a preparação inadequada da área do defeito para colocação do enxerto, o tamanho da lesão, o volume da fístula de LCR e o deslocamento ou aposição incompleta do retalho sobre a base do crânio. (1),(9 Dado o tamanho da amostra e a taxa de sucesso, não foi possível realizar análise estatística de fatores de risco e fatores preditivos de sucesso cirúrgico. Nyquist et al (n=28) 5 demonstraram que o sexo feminino foi um fator de risco estatisticamente significativo no desenvolvimento de encefalocelo e fístula de LCR. Na série publicada por Rawal et al (n=133) 4, a taxa de recidiva do meningoencefalocelo não se associou de modo significativo a nenhuma etiologia em particular, à localização do defeito ou ao tipo de reconstrução. Kapitanov et al (n=141) 11 não identificaram relação significativa entre o tamanho inicial do defeito, a etiologia, a localização, o tipo de reconstrução e o nível de pressão do líquido cefalorraquidiano, durante a punção lombar, com a taxa de recorrência.
A fluoresceína intratecal pode ser utilizada intra-operatoriamente com segurança, usando baixas doses, para auxiliar na localização do defeito, excluir presença de defeitos múltiplos, determinar a extensão e confirmar o encerramento estanque após reconstrução. (9),(15) Enquanto alguns autores usam esta técnica de forma rotineira, na nossa casuística foi utilizada apenas num caso, no contexto de defeito no recesso lateral do esfenóide numa doente com hipertensão intra-craniana, já previamente operada por meningoencefalocelo da lâmina crivosa, para excluir a presença de outros locais de deiscência.
A pressão intracraniana elevada crónica pode desempenhar um papel importante do desenvolvimento de meningoencefalocelos, através das forças pulsáteis das vilosidades aracnóides que provocam erosão da base do crânio, sobretudo em locais inerentemente fragilizados (lâmina cribriforme, lamela lateral etmoidal e o recesso lateral esfenoide). (3),(17 A hipertensão intra-craniana idiopática apresenta uma maior incidência na população obesa e nas mulheres em idade fértil. Manifesta-se clinicamente com cefaleias, alterações visuais, acufeno pulsátil, tontura, vómitos ou alterações cognitivas. Achados típicos imagiológicos incluem sela vazia e fossas aracnódeias, presentes em 90% dos casos3),(18, dilatação da cavidade de Meckel, distensão das bainhas do nervo óptico ou herniação da amígdala cerebelosa. (17 O diagnóstico é definido por níveis de pressão de abertura de dreno lombar superiores a 25 cmH2O nos adultos, no entanto, a presença de fístula LCR pode funcionar como válvula de pressão, limitando a sua medição. A reparação de defeitos da base do crânio associados a esta etiologia tende a ser menos eficaz. (17 A acrescentar, podem ocorrer recorrências tardias em locais diferentes da área de reconstrução do defeito primário, como descrito previamente num dos casos da nossa série, reforçando a necessidade de otimizar a pressão intracraniana nestes doentes. O tratamento com acetazolamida, punção lombar seriada, derivação de LCR, perda ponderal ou cirurgia bariátrica são estratégias que podem ser propostas. (10),(17-19
Foi utilizada drenagem lombar no pós-operatório de apenas um doente, com duração de 72h, refletindo a mudança do paradigma nas reconstruções endoscópicas da base do crânio (na ausência de grandes defeitos durais). (12),(20 Alguns autores recomendam a sua utilização em casos que consideram de maior risco de recorrência como: índice de massa corporal superior a 30-40 kg/m2; cirurgias de revisão ou fístula de LCR ou meningoencefalocelo prévio noutra localização; defeitos grandes; etiologia traumática; ou síndrome de sela vazia. (4),(5),(12 Nyquist et al utilizaram fluxos baixos de aproximadamente 5 mL/hora, removendo o dreno no final do primeiro dia pós-operatório.
Na nossa série, foram dadas indicações para lavagem nasal após alta e evicção de esforços físicos. O desbridamento nas consultas de reavaliação foi conservador.
Na literatura as taxas de complicação da abordagem endoscópica variam entre os 2-11%. A meningite é descrita como a complicação neurológica mais comum (1.1-6%) e a infeção da ferida cirúrgica ocorre em 0.7%.4),(6),(11 Na nossa série, não se registaram complicações graves, refornçando a segurança da abordagem endoscópica endonasal.
Conclusão
Os resultados obtidos na nossa amostra demonstram a eficácia da abordagem endoscópica endonasal no tratamento de meningoencefalocelos da base do crânio anterior. Esta técnica minimamente invasiva mostrou ser segura, com baixa morbilidade, devendo ser considerada como abordagem primária nesta patologia.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.















