Introdução
A Apneia e Hipopneia Obstrutiva do Sono (AHOS) caracteriza-se por episódios de cessação parcial (hipopneia) ou total (apneia) do fluxo aéreo durante o sono, secundários à obstrução da via aérea superior. Estes episódios podem levar a períodos de dessaturação e fragmentação do sono, com consequente hipersonolência diurna excessiva e aparecimento de outros sintomas, como sensação de sono não reparador, insónia, despertares noturnos frequentes, fadiga, cefaleias, entre outros, com possíveis implicações na concentração, na memória e no humor do doente1.
Trata-se de uma patologia com etiologia multifatorial, que se relaciona com importantes co-morbilidades como a hipertensão, enfarte agudo do miocárdio, acidente vascular cerebral (AVC)/ acidente isquémico transitório (AIT) e diabetes mellitus, entre outras1.
O exame gold-standard para o seu diagnóstico consiste na polissonografia, permitindo classificar a apneia de acordo com o Índice de Apneia Hiponeia (IAH), em apneia de grau ligeiro (IAH: 5-15/h), apneia de grau moderado (IAH:15-30/h) e apneia de grau grave (IAH: >30/h) (1.
Falamos em Síndrome de Apneia e Hipopneia Obstrutiva do Sono (SAHOS) na presença de um IAH superior ou igual a 15/h, mesmo na ausência de sintomas, pelo maior risco cardiovascular ou na presença de uma apneia de grau ligeiro (IAH: >5/h e <15/h) e sintomática (hipersonolência diurna excessiva ou presença de 2 ou mais sintomas) ou associada a co-morbilidades1.
Constatou-se que alguns doentes com esta patologia melhoravam com a mudança de posição no leito, o que levou à suspeita de uma nova entidade, a SAHOS posicional (SAHOS-P). A SAHOS-P foi inicialmente descrita em 1984 por Cartwright, definindo-se pela presença de um IAH em posição supina pelo menos duas vezes superior ao IAH em posição não supina2.
Mais recentemente, Frank et al, numa tentativa de identificar os melhores candidatos a terapia posicional, desenvolveram a classificação Amsterdam Positional OSA Classification (APOC). A classificação APOC implica o diagnóstico de SAHOS pelos critérios da American Academy of Sleep Medicine (AASM) e permanência, em pelo menos 10% do tempo total de sono, na melhor (decúbito lateral) e na pior posição (decúbito dorsal) de sono. Encontra-se dividida em 3 categorias: APOC I quando o IAH na melhor posição de sono é inferior a 5; APOC II quando o IAH na melhor posição de sono é de menor gravidade que na pior posição de sono; APOC III quando o IAH é de pelo menos 40/h e há uma redução de pelo menos 25% na melhor posição de sono3,4.
Embora a definição de Cartwright seja uma das primeiras, esta é uma das mais consensuais e utilizada em diversos centros, sendo também por nós utilizada neste protocolo para definir a SAHOS-P. Consideramos SAHOS-P Exclusiva (SAHOS-Pe), quando o IAH na melhor posição de sono é inferior a 5/h, sendo caracterizada segundo os critérios APOC I3,4,5.
A prevalência de SAHOS-P varia de acordo com os critérios que são aplicados para a sua definição, estando reportadas na literatura prevalências entre 20% a 75% dos doentes com diagnóstico de SAHOS5. A SAHOS-P é predominante nos doentes com SAHOS ligeiro a moderado e ocorre sobretudo em doentes do sexo masculino, com menor índice de massa corporal (IMC), menor perímetro cervical e abdominal, que referem menos sintomatologia e possuem menos comorbilidades5,6.
Apesar do tratamento gold-standard para a SAHOS1 ser a ventiloterapia por pressão positiva contínua (CPAP), a sua taxa de adesão é baixa, principalmente, em doentes com SAHOS de grau ligeiro a moderado e doentes com outras comorbilidades, estando reportado na literatura taxas de adesão entre os 30% a 60%7. Para os doentes com diagnóstico de SAHOS-P, uma das opções terapêuticas passa pela terapia posicional, que consiste em impedir que o doente durma em decúbito dorsal. Encontram-se reportados na literatura vários tipos de posicionadores com bons resultados na SAHOS-P, tais como, almofadas, t-shirt com bola de ténis ou rolo, dispositivos com tecnologia vibrátil colocados a nível torácico ou cervical, entre outros8-10. O NightBalance® é um dos dispositivos recentemente desenvolvido para terapia posicional no sono. Consiste numa banda torácica, com detetor de posição e com tecnologia vibrátil que impede o doente de dormir na posição supina, resolvendo a componente posicional da apneia do sono10.
O objetivo principal do estudo consiste em comparar os parâmetros: IAH, índice de dessaturação de oxigénio (IDO), número de eventos de ronco, sintomatologia e qualidade de sono antes e após a utilização de terapia posicional (TP), por forma a avaliar a eficácia do NightBalance® no tratamento da SAHOS-P.
Materiais e Métodos
Foi realizado um estudo prospetivo de doente diagnosticados com SAHOS-P no período entre janeiro de 2022 a outubro de 2023. Os dados foram recolhidos com recurso ao processo clínico informático e base de dados de registos de estudos poligráficos do sono (PSG) realizados no serviço de Otorrinolaringologia do Hospital Garcia de Orta.
Os doentes com SAHOS-P selecionados assinaram Consentimento Informado tendo sido devidamente informados das condições e objetivos do estudo.
O Serviço de Otorrinolaringologia do Hospital Garcia de Orta cedeu o dispositivo Nightbalance® aos doentes selecionados, durante o período de estudo.
Foram incluídos doentes com idade superior a 18 anos, com diagnóstico de SAHOS-P, de acordo com os critérios de Cartwright, com recurso a PSG tipo 3, portadores de Smartphone e com instalação da aplicação NightBalance®, e com adesão ao tratamento durante pelo menos 60 dias consecutivos. Foram excluídos os doentes que não cumpriram o período de estudo ou que aderiram a outras modalidades terapêuticas para a SAHOS.
Os doentes foram distribuídos de acordo com as seguintes características: idade, sexo, IMC, comorbilidades, alterações anatómicas (ex.: aumento do perímetro cervical) e grau de SAHOS (ligeiro, moderado, grave).
A avaliação dos parâmetros (IAH, IDO, número de eventos de ronco, sintomatologia associada ao SAHOS e qualidade de sono) foi realizada pré-tratamento e após o tratamento com terapia posicional.
A avaliação dos parâmetros de sintomatologia (Escala de Epworth) e qualidade de sono (Índice de qualidade do sono de Pittsburgh: PSQI-PT) foi realizada com recurso a questionários validados para a população portuguesa11,12. A avaliação dos parâmetros e gravidade da apneia do sono foi avaliada com recurso a polissonografia do tipo 3, com 6 canais: sensor de fluxo nasal, oximetria de pulso, bandas torácicas e abdominais, sensor de posição e microfone. As apneias foram definidas como uma diminuição de pelo menos 90% no sensor de fluxo nasal e as hipopneias como uma diminuição de pelo menos 30% no sensor de fluxo nasal associado a dessaturação de oxigénio de pelo menos 3%, ambos com duração igual ou superior a 10 segundos.
A análise estatística foi feita com recurso ao programa SPSS® versão 25. Foi considerado estatisticamente significativo um valor de p<0.05.
Tabela 1 Critérios de inclusão e de exclusão para o estudo prospetivo - Terapia posicional na SAHOS com Nightbalance®
| Estudo prospetivo - Nightbalance® | |
|---|---|
| Critérios de inclusão | Critérios de exclusão |
| Diagnóstico de SAHOS-P entre janeiro de 2022 a outubro de 2023, com recurso a PSG tipo 3 realizada no Serviço de ORL do HGO; Diagnóstico de SAHOS-P, segundo critérios de Cartwright; Idade superior a 18 anos; Smartphone com aplicação Nightbalance® instalada; Adesão ao tratamento com Nightbalance® durante 60 ou mais dias consecutivos. | Abandono da terapêutica com Nightbalance® durante o período de estudo; Realização do tratamento com Nightbalance® por um período inferior a 60 dias consecutivos; Realização de intervenção cirúrgica por roncopatia e apneia do sono após diagnóstico de SAHOS; Adesão a CPAP ou dispositivo de avanço mandibular durante o período de estudo. |
Legenda: CPAP - ventiloterapia por pressão positiva contínua; HGO - Hospital Garcia de Orta; ORL - Otorrinolaringologia; PSG - polissonografia; SAHOS - síndrome de apneia e hipopneia obstrutiva do sono; SAHOS-P - síndrome de apneia e hipopneia obstrutiva do sono posicional.
Resultados
Dos 159 doentes com diagnóstico de SAHOS-P foram selecionados 16 doentes que assinaram consentimento informado, aceitando participar no estudo após devidamente informados do objetivo e condições do protocolo do mesmo. Destes, 4 doentes abandonaram o estudo por má adaptação à terapia posicional, referindo ser incómoda e causa de despertares noturnos desencadeados pelas vibrações do dispositivo geradas para mudança de posição no leito, o que representa 25% da população inicialmente prevista para o estudo. Outro doente optou por tratamento cirúrgico, tendo sido excluído do estudo. Apresentamos, assim, os dados relativos aos 11 doentes que concluíram o protocolo de estudo.
A idade média da população foi de 53 anos (DP+/- 8,13; mínimo = 36; máximo = 63). 4 doentes eram do sexo feminino (36,36%) e 7 doentes eram do sexo masculino (63,64%).
Na tabela 2 apresentamos as características da população: idade, sexo, IMC, comorbilidades, alterações anatómicas e gravidade de SAHOS. Previamente à terapia posicional, 7 doentes tinham SAHOS de grau ligeiro (IAH 5-15/h), 3 de grau moderado (IAH 15-30/h) e 1 de grau grave (IAH > 30/h).
Definimos como fatores de sucesso da terapia posicional com NightBalance®: IAH < 5 ou redução do IAH para metade do valor prévio a TP. Foi feita correlação entre as características dos doentes e o sucesso/insucesso da TP. Relativamente à sintomatologia e qualidade do sono, estas foram avaliadas com recurso à Escala de Epworth e PSQI-PT respetivamente.
Os doentes incluídos no estudo utilizaram o dispositivo NightBalance®, em média, 6 horas por noite.
Dos 11 doentes, obtivemos sucesso com TP NightBalance® em 7 doentes (63,64%), sendo que em 4 doentes (36,36%) obteve-se um IAH < 5/h, com resolução da SAHOS. Destes 4 doentes (36,36%), 3 doentes tinham previamente SAHOS de grau ligeiro e 1 doente tinha SAHOS de grau moderado. Apenas 1 dos doentes teve agravamento do IAH pós TP, mantendo uma SAHOS de grau ligeiro (6,3/h ( 8,5/h). Aplicando o teste exato de Fisher verificámos se as características da população (IMC, perímetro cervical, perímetro abdominal, hábitos tabágicos ou alcoólicos, consumo de medicação sedativa/hipnótica, patologia cardiovascular, respiratória e/ou metabólica e SAHOS-Pe) estariam associados ao insucesso da TP, com significância estatística. Verificámos que o sucesso da TP não se encontrou relacionado com as características referidas anteriormente, valor de p >0,05.
Tabela 2 Caracterização da população do estudo
| Doente nº | Idade | Sexo | IMC | Pe. cerv | Pe. abd | Tabaco | Álcool | Sed/ hip | CV | Res | Met | IAHpré | SAHOS- Pe |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 36 | M | 26 | 37 | 91 | não | não | não | não | não | não | 13,4 | sim |
| 2 | 56 | F | 28,7 | 37 | 102 | sim | não | não | não | não | não | 13,1 | sim |
| 3 | 63 | F | 25,6 | 35 | 92 | sim | sim | sim | não | sim | não | 20,9 | não |
| 4 | 54 | M | 26,9 | 45 | 103 | sim | sim | não | não | não | não | 11,5 | sim |
| 5 | 44 | M | 25,4 | 38 | 90 | sim | sim | sim | sim | não | sim | 25,2 | não |
| 6 | 46 | M | 29,1 | 41 | 106 | não | não | não | sim | não | não | 12,8 | sim |
| 7 | 57 | F | 26,9 | 37 | 94 | não | sim | sim | não | não | sim | 20,7 | sim |
| 8 | 63 | F | 26,5 | 37 | 90 | não | não | sim | não | não | não | 6,3 | sim |
| 9 | 62 | M | 21,2 | 38 | 90 | não | não | não | não | não | não | 8,6 | sim |
| 10 | 55 | M | 28,1 | 44 | 100 | não | não | não | sim | não | sim | 46,4 | não |
| 11 | 53 | M | 26,7 | 40 | 100 | não | não | não | não | não | não | 5,5 | sim |
Legenda: Pe. Cerv - Perímetro cervical; Pe. Abd - perímetro abdominal; Sed/hip - medicação sedativa/hipnótica; CV - patologia cardiovascular; Res - patologia respiratória; Met - patologia metabólica; IAHpré - índice apneia/hipopneia do sono; SAHOS-Pe - síndrome apneia e hipopneia obstrutiva do sono posicional exclusiva.
Avaliaram-se os resultados da TP nos doentes incluídos no estudo, com recurso a questionários (sintomatologia) e a polissonografia do tipo 3 (IAH, IDO, tempo em posição não supina, prevalência de roncopatia) (tabela 3,4 egráfico 1). Verificou-se que, em média, houve redução de IAH de 16,76/h para 9,27/h e do IDO de 14,67 para 10,68. Verificou-se aumento da percentagem de permanência em posição não supina no leito, em média, de 40,81% para 69,25%, com valor estatisticamente significativo. Também houve melhoria na percentagem de roncopatia, com redução de 18,65% para 17,85%, não se verificando diferença estatisticamente significativa (p=0,896).
Dos doentes que concluíram o estudo, 5 (45,45%) referiram dificuldade inicial na adaptação por despertares provocados pela vibração, 2 (18,18%) referiram dores lombares devido à permanência em posição de decúbito lateral e 4 doentes (36,36%) não referiram qualquer desconforto. Nos doentes que referiram aumento de despertares não foi verificado agravamento na pontuação do PSQI-PT.
Em média, não se verificou melhoria na sintomatologia (EE) ou na qualidade de sono (PSQI-PT). No entanto, analisando os dados, verifica-se melhoria em pelo menos 2 pontos na sintomatologia pós TP em 36,36% dos doentes e melhoria em pelo menos 2 pontos na qualidade do sono em 27,27%.
Tabela 3 Descrição dos resultados pré e pós terapia posicional com NightBalance® da população do estudo (n=11)
| Doente nº | IAH | IDO | Tempo em não supino % | Roncopatia % | Escala Epworth | PSQI-PT | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Basal | Pós TP | Basal | Pós TP | Basal | Pós TP | Basal | Pós TP | Basal | Pós TP | Basal | Pós TP | |
| 1 | 13,4 | 6,3 | 12,2 | 6,3 | 28 | 77,7 | 13,8 | 24,3 | 8 | 5 | 5 | 5 |
| 2 | 13,1 | 9,4 | 13,8 | 10,6 | 49,2 | 21,2 | 32 | 45,90 | 12 | 9 | 5 | 5 |
| 3 | 20,9 | 7,1 | 19,7 | 13,3 | 70 | 73 | 24,6 | 8,5 | 5 | 5 | 11 | 4 |
| 4 | 11,5 | 4,4 | 12,1 | 5,7 | 58 | 75,5 | 21,4 | 15,2 | 16 | 11 | 9 | 5 |
| 5 | 25,2 | 11,6 | 27,3 | 10,9 | 27,5 | 63,6 | 11,4 | 27,9 | 21 | 20 | 14 | 16 |
| 6 | 12,8 | 10,6 | 16,4 | 14,4 | 8,7 | 39,5 | 45 | 30,5 | 17 | 14 | 5 | 5 |
| 7 | 20,7 | 3,2 | 21,2 | 11,2 | 40,6 | 84 | 3,3 | 6 | 12 | 15 | 9 | 9 |
| 8 | 6,3 | 8,5 | 5 | 6,3 | 31 | 88 | 2 | 1 | 8 | 18 | 15 | 16 |
| 9 | 8,6 | 2,1 | 8,1 | 2,3 | 58,7 | 94 | 42,6 | 0 | 4 | 4 | 12 | 10 |
| 10 | 46,4 | 38 | 21 | 36,5 | 29,6 | 47,5 | 5,4 | 37,1 | 9 | 10 | 5 | 5 |
| 11 | 5,5 | 0,8 | 4,6 | 0 | 47,6 | 97,7 | 3,7 | 0 | 10 | 15 | 4 | 4 |
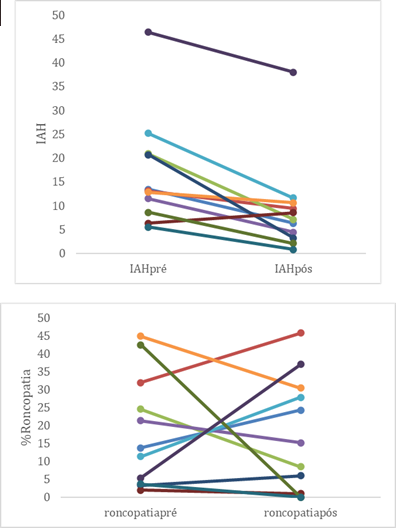
Gráfico 1 Resultados da terapia posicional com NightBalance® no índice de apneia e hipopneia e na prevalência de roncopatia
Cada doente é representado por uma linha, sendo demonstrado em cada gráfico a evolução do índice de apneia e hipopneia (IAH) e a prevalência de roncopatia antes e após terapia posicional com NightBalance®.
Tabela 4 Valores, em média, dos resultados pré e pós terapia posicional com NightBalance® da população do estudo (n=11)
| Parâmetros avaliados | Resultados (valores médios) | ||
|---|---|---|---|
| Idade | 53 | ||
| Sexo masculino % | 63,64 | ||
| IMC | 26,46 | ||
| P. cervical | 39 | ||
| P. abdominal | 96,18 | ||
| Basal | Pós TP | Valor de p* | |
| IAH/h | 16,76 | 9,27 | 0,001 |
| IAH/h não supino | 3,58 | 2,97 | 0,609 |
| Posição não supina % | 40,81 | 69,25 | 0,003 |
| IDO % | 14,67 | 10,68 | 0,124 |
| SO2 mín. % | 82,82 | 79,27 | 0,712 |
| SO2 média % | 93,95 | 94,17 | 0,402 |
| Roncopatia % | 18,65 | 17,85 | 0,896 |
| Escala Epworth | 11 | 11 | 0,437 |
| PSQI-PT | 9 | 8 | 0,312 |
* Calculado com recurso ao teste T de Student.
Por forma a verificar se existiam diferenças nos resultados com TP nos grupos com diferentes graus de severidade da SAHOS, analisámos os resultados nos doentes com SAHOS de grau ligeiro e de grau moderado. Verificou-se que, nos doentes com SAHOS de grau ligeiro, obtivemos resultados com diferença estatisticamente significativa na redução do IAH, IDO e percentagem de tempo em posição não supina (tabela 5). A redução do IAH foi, em média, de 10,17/h para 6,01/h, e verificou-se um aumento do tempo no leito em posição não supina de cerca de 40% para 70,5%. Nos doentes com SAHOS de grau moderado obtivemos resultados com diferença estatisticamente significativa apenas na redução do IAH (tabela 5). A redução do IAH foi, em média, de 22,27/h para 7,3/h.
Tabela 5 Valores, em média, dos resultados pré e pós terapia posicional com NightBalance® na população com SAHOS ligeiro (n=7) e moderado (n=3)
| SAHOS ligeiro | Basal | Pós TP | Valor de p* | SAHOS moderado | Basal | Pós TP | Valor de p* |
|---|---|---|---|---|---|---|---|
| IAH/h | 10,17 | 6,01 | 0,016 | IAH/h | 22,27 | 7,3 | 0,007 |
| IAH/h não supino | 1,65 | 3,14 | 0,195 | IAH/h não supino | 6,63 | 1,83 | 0,092 |
| Posição não supina % | 40,17 | 70,51 | 0,032 | Posição não supina % | 46,03 | 73,53 | 0,157 |
| IDO % | 10,31 | 6,51 | 0,010 | IDO % | 22,73 | 11,8 | 0,064 |
| SO2 mín. % | 86 | 81,43 | 0,001 | SO2 mín. % | 81,67 | 74,67 | 0,478 |
| SO2 média % | 94,56 | 95,01 | 0,55 | SO2 média % | 92,47 | 92,53 | 0,967 |
| Roncopatia % | 22,93 | 16,7 | 0,413 | Roncopatia % | 13,1 | 14,13 | 0,923 |
| Escala Epworth | 11 | 11 | 0,947 | Escala Epworth | 13 | 13 | 0,635 |
| PSQI-PT | 8 | 7 | 0,310 | PSQI-PT | 11 | 10 | 0,603 |
* Calculado com recurso ao teste T de Student.
Analisaram-se também as características e resultados obtidos na população que obteve sucesso com TP (n=7), designada como população respondedora na tabela 6 . Obteve-se uma redução, em média, do IAH de 15,11/h para 5/h; redução do IDO de 15,03 para 7,1; aumento do tempo no leito em posição não supina de aproximadamente 47% para 81%, todos com diferença estatisticamente significativa. Na população respondedora verificou-se também melhoria, em média, em 2 pontos no índice de qualidade do sono (PSQI-PT) mantendo, no entanto, em média, má qualidade do sono.
Tabela 6 Valores, em média, dos resultados da população respondedora (n=7) a terapia posicional com NightBalance®
| População respondedora | Basal | Pós TP | Valor de p* |
|---|---|---|---|
| Idade | 53 | ||
| Sexo masculino % | 71,43 | ||
| IMC | 25,53 | ||
| P. cervical | 38,57 | ||
| P. abdominal | 94,28 | ||
| IAH/h | 15,11 | 5,07 | 0,001 |
| IAH/h não supino | 3,36 | 1,73 | 0,248 |
| Posição não supina % | 47,2 | 80,79 | 0,002 |
| IDO % | 15,03 | 7,1 | 0,002 |
| SO2 mín. % | 84,28 | 77 | 0,264 |
| SO2 média % | 93,94 | 94,67 | 0,417 |
| Roncopatia % | 17,26 | 11,7 | 0,481 |
| Escala Epworth | 11 | 11 | 0,915 |
| PSQI-PT | 9 | 7 | 0,221 |
* Calculado com recurso ao teste T de Student.
Discussão
A importância do reconhecimento da SAHOS-P na comunidade científica tem sido crescente ao longo dos últimos anos, uma vez que, a identificação desta entidade permite propor ao doente outras modalidades terapêuticas, nomeadamente a terapia posicional. Desde o seu início em 1980, com a técnica da bola de ténis ou a almofada posicionadora, cuja aderência rondava entre 10-40%, a tecnologia dos posicionadores tem sido constantemente desenvolvida, permitindo o aparecimento de aparelhos igualmente eficazes, mais cómodos e com menor efeito na arquitetura do sono, aumentando assim a aderência ao tratamento13,14. Segundo a literatura, a TP diminui a sonolência subjetiva e melhora a qualidade do sono em doentes com SAHOS-P de grau ligeiro a moderado14.
Cartwright et al13, sugerem que os doentes podem aprender a evitar a posição supina após a terapia posicional, sendo que alguns não precisam de usar regularmente posicionadores, enquanto outros necessitam de um treino periódico ou consistente para adquirir a aprendizagem do posicionamento não supino durante o sono.
A terapia posicional é reversível, com efeitos adversos praticamente inexistentes. Deve ser eficaz na redução do IAH, bem tolerada, não perturbando o sono e se possível até melhorá-lo14. A adesão a longo prazo pode ser baixa, no entanto, num estudo de Van Maanen e de Vries15, onde foram incluídos 145 doentes com SAHOS-P ligeiro a moderado sob TP durante 6 meses, a adesão durante esse período foi de 64,4%.
No nosso estudo, os doentes usaram o posicionador em média 6 horas por noite. No entanto tivemos 4 desistências por incapacidade de adaptação à tecnologia vibrátil para mudança de posição, o que representa 25% da população inicial prevista para o estudo. Dos doentes que concluíram o estudo, 5 (45,45%) referiram dificuldade em adaptação por despertares provocados pela vibração, 2 (18,18%) referiram dores lombares devido à permanência em posição de decúbito lateral, 4 (36,36%) não referiram qualquer desconforto. Nos doentes que referiram aumento de despertares não foi verificado agravamento na pontuação do PSQI-PT. No entanto, os nossos resultados não são tão animadores quanto os publicados na literatura relativamente à facilidade na adaptação e boa adesão à terapia posicional10,14,15,17.
No nosso estudo foram incluídos doentes com SAHOS de grau ligeiro, moderado e 1 doente com SAHOS grave (que apresentava SAHOS-Pe). Neste último, apesar de ter havido redução do IAH em 8/h após a TP, não obteve sucesso com TP, o que vai de encontro à literatura publicada que refere que a TP é indicada e apresenta bons resultados na SAHOS de grau ligeiro a moderado. A inclusão deste doente também agravou os valores médios (IAH e IDO) da população10-18.
Tal como Van Maanen e de Vries14, verificámos a existência de doentes bons respondedores a TP e doentes não respondedores, com resultados semelhantes à literatura publicada14-16. Não conseguimos encontrar diferença estatisticamente significativa entre as características da população e o sucesso/insucesso da TP. A amostra reduzida pode ser um fator que justifique estes resultados. A nossa população respondedora (4 SAHOS-P ligeiro e 3 SAHOS-P moderado) apresentou, em média, redução do IAH de 15,11/h para 5,07/h com valor de p=0,001; do IDO de 15,03 para 7,1 com valor de p=0,002; percentagem de permanência em posição não supina de 47,2% para 80,8% com valor de p=0,002; verificou-se também melhoria em 2 pontos do PSQI-PT de 9 para 7. Num estudo de Van Maanen e de Vries14, foram incluídos 31 doentes com SAHOS-P de grau ligeiro a moderado, sob TP com banda vibratória torácica durante 1 mês, tendo ocorrido redução da posição supina durante o sono de 49,9% para 0%; diminuição do IAH em média de 16,4/h para 5,2/h, sendo que 15 doentes apresentaram um IAH<5/h. Noutro estudo dos mesmos autores15, foi reportada uma redução da posição supina para 3%, melhoria dos índices de sonolência: valores medianos da Escala de Epworth de 11 para 8 e do PSQI de 8 para 6, no entanto, neste estudo não foi avaliado o impacto no IAH após TP. Bignold et al. (16, selecionaram 15 doentes com SAHOS-P, com IAH em média superior a 15/h, submetidos a TP durante 1 semana com banda torácica vibratória seguida de 1 semana de descanso. Obteve resultados com redução na posição supina de 19,3% para 0,4%, redução no IAH em média de 25/h para 13,7/h, no entanto, não foram registadas alterações na frequência da roncopatia. No nosso estudo verificou-se uma melhoria da percentagem de roncopatia nos doentes com SAHOS de grau ligeiro, em média, de 22,9% para 16,7% e na população respondedora, de 17,3% para 11,7%, sem redução com valor estatisticamente significativo.
Alguns autores sugerem que a terapia posicional é uma excelente alternativa à terapia com CPAP, nos doentes com SAHOS-P de grau ligeiro a moderado10,17-18, com boa adesão à TP e resultados satisfatórios na redução do IAH. Berry et al. (10 compararam a eficácia da TP com NightBalance® comparativamente a terapia com CPAP em doentes com SAHOS-Pe ligeiro a moderado. Concluíram que o IAH no grupo sob NighBalance® foi maior comparativamente ao grupo CPAP, em média 7,29/h versus 3,71/h, no entanto a taxa de adesão média (em noites) foi superior no grupo NightBalance®: 345,3 versus 286,98, referindo os participantes que este era mais confortável e de uso simples. Skinner et al. (17, conduziram um estudo com 20 doentes com SAHOS-P de grau ligeiro a moderado, utilizando durante 1 mês TP (banda torácica anti-supina) ou CPAP, tendo verificado que apesar da terapia com CPAP ser mais eficaz na redução do IAH médio que a TP (4,9/h vs 12/h), não houve diferenças na melhoria dos índices de sonolência e qualidade de vida. No entanto, a taxa de adesão foi superior no grupo sob TP. Permut et al. (18, mostraram que a terapia posicional apresentava resultados semelhantes na normalização do IAH em doentes com SAHOS ligeiro a moderado, comparativamente a tratamento com CPAP.
Tal como verificámos no nosso estudo, com o abandono do posicionador em ¼ dos doentes, e está descrito na literatura13-18, a adesão à terapia posicional a médio/longo prazo pode ser desencorajadora, sendo crucial a seleção criteriosa de bons candidatos.
Este estudo apresenta algumas limitações que precisam ser abordadas. A avaliação foi realizada em ambulatório com recurso a polissonografia de tipo 3, com detetor de posicionamento colocado a nível abdominal, não havendo registo em vídeo que confirme o posicionamento do doente. Como já discutido por Kesteren et al. (19 a ocorrência da apneia/hipopneia não depende apenas da posição do tronco, mas também da posição da cabeça. O que pode explicar alguns casos nos quais o IAH na posição não supina foi superior na avaliação após TP. O valor de IAH pode ser subvalorizado na PSG tipo 3, uma vez que, não é realizado registo com eletroencefalograma e eletro-oculograma que permitiria confirmar que o doente se encontrava efetivamente a dormir1. No entanto, recorremos à PSG tipo 3 tanto para a avaliação inicial como para a avaliação pós TP, uma vez que se encontra recomendada para o diagnóstico dos doentes com alta probabilidade de SAHOS pré-teste. Outra limitação que reconhecemos foi a não realização de polissonografias seriadas pré e pós TP, que permitiria mimetizar a intervariabilidade intraindividual dos doentes com SAOS5,20.
Trata-se de um estudo prospetivo, do qual apresentamos os resultados preliminares. O estudo ainda continua a decorrer, o que nos permitirá retirar mais conclusões posteriormente e com uma amostra mais representativa.
Conclusão
O estudo permitiu concluir que a terapia posicional com NightBalance® é uma opção terapêutica válida e eficaz, a ser considerada nos doentes com SAHOS posicional de grau ligeiro e moderado.
O estudo revelou uma redução do IAH com diferença estatisticamente significativa, sendo que 64% dos respondedores a terapia posicional com NightBalance® revelaram uma redução para mais de metade do IAH. Destes, 57% deixaram de ter apneia do sono, apresentando um IAH<5/h. A população respondedora apresentou melhoria estatisticamente significativa do IAH, do IDO e do tempo de permanência em posição não supina. Verificou-se, em média, melhoria em 2 pontos na escala de avaliação da qualidade do sono (PSQI-PT), sem diferença estatisticamente significativa.
O estudo não verificou associação entre as características da população e a presença de resposta favorável à terapia posicional.
É de salientar que apenas 4 doentes (36,36%) não referiram qualquer desconforto com a terapia posicional com NightBalance®, sendo que cerca de 45% dos doentes referiram dificuldade em adaptação por despertares noturnos provocados pela vibração e cerca de 18% referiram lombalgias pela permanência em posição de decúbito lateral. Também o uso de CPAP implica frequentemente um período de adaptação, por vezes de vários meses, pelo que acreditamos que o desconforto associado ao NightBalance® seria posteriormente ultrapassado com o seu uso continuado.
O estudo manter-se-á em realização, pelo que, os autores esperam retirar mais conclusões, nomeadamente, relativamente ao candidato ideal para terapia posicional.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Proteção de pessoas e animais
Os autores declaram que os procedimentos seguidos estão de acordo com os regulamentos estabelecidos pelos diretores da Comissão para Investigação Clínica e Ética e de acordo com a Declaração de Helsínquia da Associação Médica Mundial.















