Introdução
O carcinoma de células de Merkel (CCM) é um tumor maligno cutâneo de origem neuroendócrina, raro e agressivo, com elevada recorrência e propensão para a metastização. As suas células tumorais assemelham-se às células de Merkel, presentes na camada basal da epiderme, que têm características neuroendócrinas, expressando marcadores como a cromogranina-A, sinaptofisina e citoqueratina 20 (CK20), tal como se verifica nas células do CCM.
A sua incidência aumenta exponencialmente com o envelhecimento. Existem alguns fatores de risco associados, como fotótipos baixos, idade avançada, sexo masculino, imunossupressão ou outras neoplasias (especialmente hematológicas), e algumas variantes genéticas (MAGT1,ATM,BRCA1,BRCA2 e TP53). Acredita-se que está associado à exposição ultravioleta (UV) e a um poliomavirus (MCPyV) presente em 60-80% dos casos. A infeção por este vírus é comum durante a infância e é geralmente assintomática.1,2,3
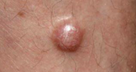
A apresentação clínica mais frequente é um nódulo sólido e firme, da cor da pele ou azulado e de crescimento rápido, em zonas de exposição solar, sendo que os CCM da cabeça e pescoço representam 40-60% dos casos. São muitas vezes mal diagnosticados como lesões benignas como quistos, lipomas ou granulomas piogénicos (Fig. 1).
No entanto, uma lesão de crescimento rápido (em ≤ 3 meses) ou uma lesão dura em zona de exposição solar num idoso com pele clara, deve motivar uma investigação mais aprofundada, com exame histopatológico. (4 O objetivo com este artigo é alertar e sensibilizar os otorrinolaringologistas para esta entidade, nomeadamente no diagnóstico diferencial de massas cervicais.
Caso clínico
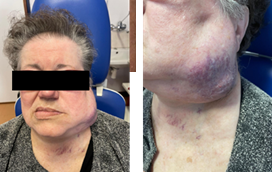
Uma mulher de 77 anos apresentou-se na consulta de Otorrinolaringologia (ORL) por tumefação cervical esquerda com 2 meses de evolução, de crescimento rapidamente progressivo e ligeiramente dolorosa. Sem disfonia, dispneia ou disfagia, apesar de alguma dificuldade na mastigação. Referia ainda perda de peso de cerca de 7 Kg no mesmo período. De antecedentes pessoais, a destacar diabetes mellitus tipo 2, hipertensão arterial, dislipidemia e obesidade. Sem hábitos tabágicos ou etanólicos. À observação, palpava-se uma massa pétrea de limites mal definidos, aderente aos planos profundos, com cerca de 7 cm na região laterocervical esquerda, discretamente dolorosa à palpação. Verificava-se ainda paralisia facial periférica esquerda grau III - escala de House-Brackmann (Figs. 2 e 3).
Inicialmente, foi realizada uma citologia aspirativa que descrevia “Aspetos compatíveis com carcinoma de fenótipo neuroendócrino, favorecendo-se neste contexto um carcinoma de células de Merkel, embora não se possa excluir um tumor neuroendócrino de outra localização”. Fez também uma Tomografia Computorizada (TC) cervical sem contraste, por suposta alergia ao mesmo, que identificou “massa sólida com 92 x 75 x 46 mm, sem seguro plano de clivagem com a face anterior do músculo esternocleidomastoideu, nem com o ramo ascendente da mandíbula esquerda” (Figs. 4 e 5).
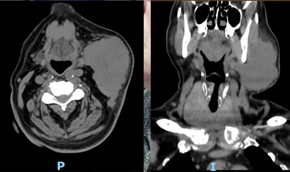
Figs. 4 e 5: TC cervical sem contraste (corte axial e coronal) - Massa cervical esquerda com provável extensão muscular e ao ramo da mandíbula.
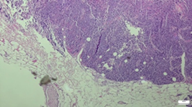
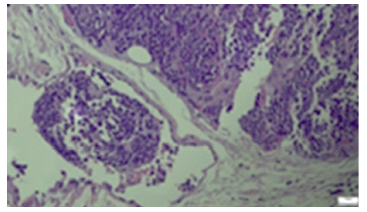
Tendo em conta os achados na citologia aspirativa, que não permitiram um diagnóstico definitivo, foi realizada uma biópsia incisional da massa cervical. Na biópsia verificaram-se “dois fragmentos amarelo-acastanhados, de silhueta nodular, mal definida, com 6 e 8 mm. O espécime cirúrgico era constituído por tecido conectivo adiposo de tipo maduro e colagenoso, sem evidência de parênquima ou orla linfática e a formação nodular constituída por proliferação com eixo de crescimento expansivo, com focos de aparente infiltração dos tecidos moles” (Fig. 6).
A neoplasia tinha uma “arquitetura sólida/alveolar e era constituída por células de fenótipo pequeno, núcleos redondos/ovais e azul. As células azuis tinham aumento da relação núcleo:citoplasma, a cromatina era finamente dispersa (aspeto sal e pimenta), os nucléolos indistintos e o citoplasma escasso. Observavam-se mitoses conspícuas e corpos apoptóticos” (Figs. 7 e 8).
Identificava-se ainda “invasão linfática pela neoplasia” (Fig. 9).
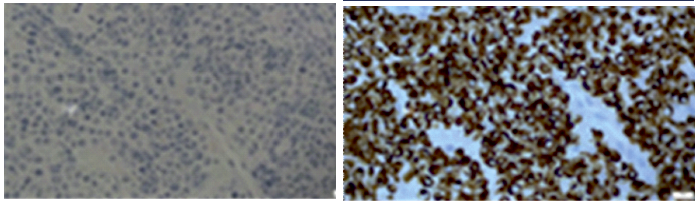
As células tumorais “tinham origem epitelial (CKAE1/3 e CAM5.2), com esboço de “dot” peri-nuclear. Evidenciavam um padrão de imunoexpressão de CK7 negativa e CK20 positiva” (Figs. 10 e 11).
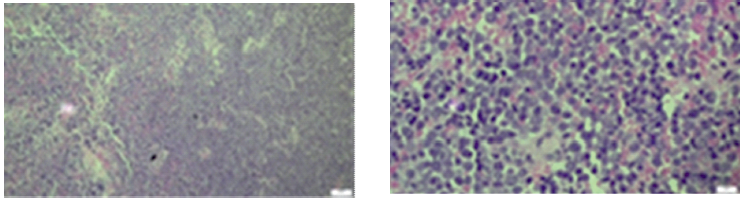
Identificou-se ainda que esta neoplasia epitelial, tinha “diferenciação neuroendócrina, com imunoexpressão de marcadores neuroendócrinos” (Figs. 12, 13, 14 e 15).
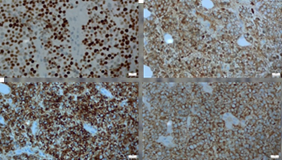
Figs. 12, 13, 14 e 15 : Imunoexpressão de marcadores neuroendócrinos: Insulinoma-associated protein 1 (INSM1), Neuron-specific enolase (NSE), Cromogranina A e Sinaptofisina, respetivamente
Este perfil arquitetural e imunofenotípico era concordante com Carcinoma de Células de Merkel.
Neste contexto, foi examinada toda a pele e mucosas da doente, mas não foram identificadas lesões cutâneas que sugerissem a origem primária do tumor.
Por haver suspeita de alergia ao contraste, não realizou TC tóraco-abdómino-pélvica (TAP), tendo efetuado uma Tomografia por Emissão de Positrões com fluorodesoxiglicose (PET-FDG) para estadiamento da doença. A PET-FDG identificou “volumosa massa hipermetabólica (SUV máximo = 13,8 com áreas hipometabólicas centrais, sugestivas de necrose) em localização cervical esquerda (não se excluindo extensão ao ramo mandibular esquerdo, de difícil individualização pelo presente método), já conhecida e compatível com malignidade. Individualizam-se, também, focos hipermetabólicos em localização para-traqueal inferior esquerda (SUV máximo = 6,4), infra-carinal (SUV máximo = 7,9) e bronco-hilar esquerda (SUV máximo = 4,1), igualmente suspeitos de etiologia maligna, neste contexto” (Figs. 16, 17 e 18).
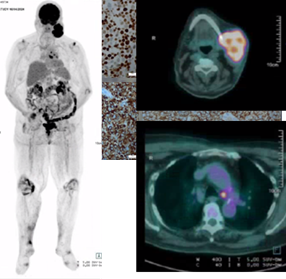
Figs. 16, 17 e 18 : PET-FDG - Atividade hipermetabólica em massa cervical esquerda e gânglios para-traqueal, infra-carinal e bronco-hilar esquerdos.
O caso foi discutido em Reunião Multidisciplinar de decisão terapêutica oncológica (RMD), onde foi decidido que, sendo uma massa irressecável, teria indicação para terapêutica imunológica com Avelumab, assumindo-se a massa cervical como o tumor primário. Assim, considerou-se um cT4, sem disseminação ganglionar regional identificada e com metastização ganglionar à distância (cM1a) e, portanto, estadiado como cT4N0M1a - Estadio IV - segundo a 8ª edição daAmerican Joint Committee on Cancer (AJCC).
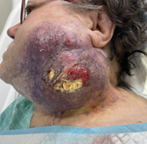
Após a 1ª sessão de imunoterapia com Avelumab, verificou-se um crescimento progressivo da massa com fistulização cutânea e hemorragia associada (Fig. 19).
Ao apurar que na verdade não existia alergia ao contraste, repetiu TC cervical para melhor caracterização e eventual embolização da massa que revelou “extensa lesão expansiva infiltrativa, com expressão facial cervical superior à esquerda, com extensão ao espaço mastigador e ao espaço perifaríngeo e envolvendo a hemimandíbula. A lesão apresenta diâmetro máximo de 107 mm. A lesão é hipervascularizada - múltiplos voids vasculares, encontrando-se o pedículo alimentar na sua face medial” (Figs. 20 e 21).
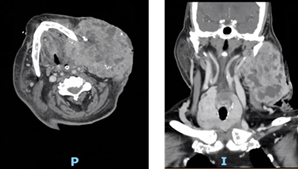
Figs. 20 e 21 : TC cervical com contraste (corte axial e coronal) - Massa cervical esquerda hipervascularizada com extensão muscular e da hemimandíbula
Neste contexto, foi internada para angioembolização da massa - “efetuou-se cateterismo seletivo da artéria carótida externa esquerda, responsável pela vascularização da massa e cateterismo seletivo da artéria lingual e de ramo da artéria maxilar interna esquerda, embolizados com cola (glubran diluída a 5% com lipiodol). No final obteve-se diminuição da vascularização arterial da massa”. No entanto, apesar da angioembolização, manteve hemorragia ativa recorrente com necessidade de várias transfusões de sangue.
Durante o internamento, verificou-se um agravamento marcado do estado geral, e múltiplas intercorrências, inicialmente com infeção por Covid-19, com necessidade de isolamento durante 20 dias, o que acabou por atrasar o tratamento.
Posteriormente, após regressar à enfermaria, verificou-se edema do membro superior direito (MSD) no local do acesso vascular. Realizou ecografia com doppler do MSD que identificou “trombose parcial na veia umeral direita, estendendo-se no sentido proximal à veia axilar e subclávia homolateral, junto ao cateter, bem como a presença de trombo na veia basílica direita junto ao cateter”. Tendo em conta o risco hemorrágico, foi decidido não iniciar anticoagulação.
Por fim, teve episódio de dispneia e dessaturação associada, com tosse produtiva e um pico febril. No raio-x de tórax apresentava um padrão algodonoso no hemitórax direito, no entanto, tendo em conta o risco trombótico, realizou angiografia por TC (angioTC) torácica para exclusão de tromboembolismo pulmonar que descrevia “Sem evidência de tromboembolismo pulmonar. Prováveis alterações inflamatórias/infeciosas pulmonares, com concomitante agravamento da doença oncológica de base, traduzida pelo aparecimento de secundarização pulmonar. Proeminência ganglionar mediastínica (para-traqueal direita) igualmente mais evidente neste estudo” (Figs. 22 e 23).
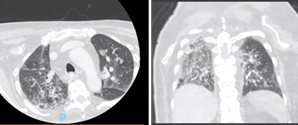
Figs. 22 e 23 : AngioTC tórax (corte axial e coronal) - Evidência de progressão de doença, com metastização pulmonar.
Assim, e tendo em conta as várias intercorrências durante o internamento, o agravamento do seu estado geral e a progressão de doença, decidiu-se suspender a imunoterapia e ficar em medidas de conforto. A doente acabou por falecer após 6 meses do surgimento da massa cervical.
Discussão
O CCM apresenta-se muitas vezes como uma lesão de características benignas, por isso, em indivíduos com fatores de risco ou perante um crescimento rapidamente progressivo, deve ser realizada uma biópsia da lesão que, através da imunohistoquímica, permite o diagnóstico definitivo. Após o diagnóstico, o estadiamento passa pela realização de PET-FDG combinada com imagem axial - TC ou Ressonância Magnética (RM) - ou TC-TAP com contraste e eventual TC pescoço, se tumor da cabeça e pescoço. (5,6
De salientar, a dificuldade no estadiamento dos doentes que não têm identificada uma lesão cutânea que sugira a origem primária do tumor. Estima-se que cerca de um terço dos casos com metastização ganglionar, apresenta uma massa cervical sem uma lesão primária cutânea reconhecida. (7,8
Nestas situações, a lesão primária provavelmente regride graças à resposta imunológica marcada que se verifica nestes doentes. É assim, improvável que o tumor surja noutros locais que não a pele, uma vez que as células tumorais do CCM apresentam várias mutações no ADN induzidas pela radiação UV e são, por isso, provavelmente de origem cutânea. Está também descrito que, doentes com tumor primário oculto, por apresentarem uma atividade imunológica superior, têm um prognóstico mais favorável, incluindo doentes com metastização à distância. (8
Durante a discussão deste caso clínico, em RMD, surgiram dúvidas relativamente ao estadiamento do tumor, uma vez que não foi identificada nenhuma lesão cutânea suspeita, que sugerisse a origem primária do mesmo. Desta forma, tornou-se desafiante a classificação de doença regional versus à distância.
O facto de não ter sido realizada TC-TAP por suspeita de alergia ao contraste também dificultou o estadiamento. No entanto, através da PET-FDG, foi possível identificar não só a massa cervical, mas também nódulos patológicos noutras cadeias ganglionares, nomeadamente para-traqueal, infra-carinal e bronco-hilar, traduzindo disseminação de doença, com metastização à distância.
Assim, por um lado, apesar de não ter sido reconhecida uma lesão cutânea primária, a massa cervical poderia ser considerada o tumor primário, sem disseminação ganglionar regional identificada e com metastização ganglionar à distância, para-traqueal, infra-carinal e bronco-hilar (cM1a) e, portanto, um cT4N0M1a - Estadio IV. Por outro lado, poderia considerar-se um tumor primário oculto, com metastização ganglionar, para-traqueal, infra-carinal e bronco-hilar (N2/3), e metastização à distância para o tecido celular subcutâneo, traduzindo a massa cervical esquerda (M1a), mantendo na mesma o Estadio IV (cTxN2/3M1a).
A abordagem dos doentes com tumor primário oculto é semelhante à dos doentes com tumor primário identificado e metastização ganglionar ou à distância (Estadio III/IV). Assim, a 1ª linha de tratamento é a Imunoterapia com Avelumab ou Pembrolizumab, e em caso de refratariedade, a 2ª linha é a quimioterapia. (9,10 De qualquer das formas, a abordagem terapêutica seria sempre a mesma, tendo a doente iniciado imunoterapia isolada com Avelumab.
O prognóstico destes doentes é reservado, e varia de acordo com o estadiamento do tumor. Neste caso, considerando um Estadio IV, a sobrevivência global aos 5 anos é de 13.5%. Existem, ainda, fatores de mau prognóstico, presentes neste caso, como a idade avançada e a localização cervical. (11) O facto de terem ocorrido múltiplas intercorrências durante o internamento, particularmente a infeção por Covid-19, que obrigou ao isolamento da doente e protelou o tratamento, contribuiu também para este desfecho, com o óbito após 6 meses da apresentação inicial.
Conclusão
O carcinoma de células de Merkel é uma entidade rara e com prognóstico reservado. Apresenta-se na maioria das vezes como uma lesão cutânea de características benignas, no entanto, aquando de uma lesão de crescimento rápido deve ser realizada uma biópsia para diagnóstico histológico. Em cerca de um terço dos doentes com CCM, o tumor primário não é identificado, e apenas são objetivadas metástases ganglionares ou à distância.
Este caso retrata a evolução agressiva deste tumor, tendo havido secundarização pulmonar e óbito após 6 meses de evolução, e demonstra a importância do diagnóstico diferencial de massas cervicais, que é um dos motivos de referenciação à consulta de ORL.
Os otorrinolaringologistas devem, por isso, ser sensibilizados para este tumor uma vez que se manifesta na maioria dos casos na cabeça e pescoço, e o seu diagnóstico precoce influencia o prognóstico destes doentes.
Conflito de Interesses
Os autores declaram que não têm qualquer conflito de interesse relativo a este artigo.
Confidencialidade dos dados
Os autores declaram que seguiram os protocolos do seu trabalho na publicação dos dados de pacientes.
Proteção de pessoas e animais
Os autores declaram que os procedimentos seguidos estão de acordo com os regulamentos estabelecidos pelos diretores da Comissão para Investigação Clínica e Ética e de acordo com a Declaração de Helsínquia da Associação Médica Mundial.