Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Portuguese Journal of Public Health
versão impressa ISSN 2504-3137versão On-line ISSN 2504-3145
Port J Public Health vol.36 no.1 Lisboa 2018
https://doi.org/10.1159/000492139
RESEARCH ARTICLE
Medição da autonomia em atividades da vida diária
Measurement of Independence in Activities of Daily Living
Ana Lúcia Simõesa ,Pedro Lopes Ferreirab ,Marília Douradoc
a Terapeuta Ocupacional, Mestre em Cuidados Continuados e Paliativos pela Faculdade de Medicina da Universidade de Coimbra, Coimbra, Portugal
b Professor Catedrático da Faculdade de Economia da Universidade de Coimbra, Centro de Estudos e Investigação em Saúde da Universidade de Coimbra, Centro de Inovação em Biomedicina e Biotecnologia, Coimbra, Portugal
c Professora Associada pela Faculdade de Medicina da Universidade de Coimbra, Centro de Estudos e Investigação em Saúde da Universidade de Coimbra, Centro de Inovação em Biomedicina e Biotecnologia, Coimbra, Portugal
RESUMO
Introdução: As atividades da vida diária constituem o nível mais básico de autonomia, que permitem a participação no dia-a-dia em termos de sobrevivência e bem-estar básicos. Neste trabalho, focaremos a necessidade de avaliar as atividades da vida diária em cuidados continuados e paliativos. - Objetivo: Descrever e comparar instrumentos de medição de atividades da vida diária. - Material e métodos: Pesquisa bibliográfica de instrumentos de medição de atividades de vida diária, em inglês e português, entre 1980 e 2017, nas bases de dados científicas reconhecidas para este efeito. - Resultados: Encontraram-se seis instrumentos de medição e, para cada um, identificou-se o número de perguntas e dimensões avaliadas, as propriedades psicométricas e a existência de versão portuguesa validada. - Discussão: Todos os instrumentos são preenchidos pelo profissional, por observação direta, e avaliam os autocuidados. Vestir/despir, alimentação e mobilidade são atividades comuns a todos, havendo outras específicas de apenas uma escala. - Conclusão: As dimensões vestir/despir, alimentação e mobilidade são as mais avaliadas. Apenas o índice de Barthel está validado para a população portuguesa. Quanto a critérios de qualidade, uma escala apresenta fiabilidade para o acidente vascular cerebral. A maioria das escalas apresenta boa correlação com outras escalas de avaliação da autonomia.
Keywords: Medição em saúde Escalas Autonomia Atividades da vida diária
ABSTRACT
Introduction: Activities of daily living constitute a basic level of independence, which allow the participation in the daily routine, in terms of survival and basic well-being. In this work, we will focus on the need to evaluate activities of daily living in continuing and palliative care. Objective: To describe and compare instruments measuring activities of daily living. Materials and Methods: Literature review of measuring instruments of daily life activities that measure self-care, in English and in Portuguese, between 1980 and 2017, in databases recognized in this field. Results: We found six instruments and, for each one, we identified the number of questions and dimensions, the psychometric properties, and the existence of a validated Portuguese version. Discussion: All instruments are filled in by professionals via direct observation and evaluate self-care. Dressing/undressing, feeding, and mobility are common to all instruments, with other activities that are specific to just one scale. Conclusion: Dressing/undressing, feeding, and mobility are the most evaluated dimensions. Only the Barthel Index is validated for the Portuguese population. Concerning quality criteria, a scale offers reliability for stroke. Most of the scales show good correlation with other assessment scales of autonomy.
Keywords: Health measurement · Scales · Independence · Activities of daily living
Introdução
Desde épocas remotas os seres humanos procuram envolver-se em atividades para dar significado à existência e garantir o seu bem-estar 1. No nível básico de atividade, as denominadas atividades de vida diária (AVD) ou de autocuidado, são consideradas essenciais para uma vida independente 2. No conceito de AVD estão englobadas tarefas dirigidas para o próprio que promovem e mantêm a saúde, previnem doenças e/ou incapacidades 3. Este grupo de atividades geralmente abrange áreas como a higiene pessoal, vestir-se, ir à casa de banho, transferir-se e alimentar-se ( 2 , 4 ).
A medição das AVD é importante em todos os aspetos da prestação de cuidados a determinadas populações, em que a avaliação da adaptação às limitações impostas pela doença ou pela idade é essencial, uma vez que a presença de incapacidade nas AVD aumenta a mortalidade, o risco de sofrer depressão e reduz a qualidade de vida ( 5 , 6 ).
As AVD constituem a autonomia mínima que possibilita a participação nos cuidados pessoais ( 1 , 7 ). No caso de pessoas em situação de cuidados continuados e/ou paliativos, este desígnio não é concretizado, uma vez que sofrem de incapacidade que limita a sua participação ( 1 , 7 ). Quando tal se verifica, o principal objetivo da intervenção em saúde é otimizar as capacidades do indivíduo, de modo a obter o apoio necessário para uma vida o mais autónoma possível, permitindo assim a sua participação em atividades de forma satisfatória e com melhor qualidade de vida 8.
Por conseguinte, definiu-se como objetivo deste trabalho identificar e descrever os instrumentos que permitem avaliar a autonomia nas AVD. Deste modo pretende-se contribuir para uma melhor orientação prática em função das atividades importantes para a pessoa com incapacidade.
Materiais e Métodos
Realizou-se uma pesquisa bibliográfica, referente aos vários instrumentos de medição existentes para avaliar a autonomia nas AVD, nas principais bases de dados científicos utilizando a plataforma B-On. Pesquisaram-se artigos publicados entre 1980 e 2017, em inglês e português, com resumo disponível, utilizando as palavras-chave “activities of daily living” AND “scales of measurement” AND “self-care”, e as correspondentes em português. Consideram-se critérios de inclusão e de exclusão, para os artigos a incluir no estudo.
Resultados
Encontraram-se 180 artigos dos quais se excluíram 9 por se encontrarem duplicados e incluíram-se os que faziam referência a instrumentos de avaliação da autonomia em AVD, num total de 171. Desta análise resultaram 67 escalas. Foram excluídas as escalas que fossem específicas para determinada patologia ou que não avaliassem exclusivamente atividades de autocuidado. Por fim, fez-se uma segunda pesquisa em busca dos artigos originais das escalas selecionadas para efeito deste estudo.
Após a aplicação dos critérios de exclusão e de inclusão selecionaram-se para o estudo seis escalas. Para cada escala identificou-se a modalidade de preenchimento, as propriedades psicométricas e validação para a população portuguesa, que a seguir apresentamos e descrevemos. A Figura 1 apresenta este processo de seleção.

Índice de Barthel
Este índice de Barthel é um instrumento que avalia o nível de independência do indivíduo para dez AVD, que foi descrito e publicado por Mahoney e Barthel em 1965 e validado para a população portuguesa em 2007 ( 9 - 11 ). Avalia a autonomia na alimentação, transferências, cuidados pessoais, utilização do WC, banho, mobilidade, subir e descer escadas, vestir, controlo intestinal, e controlo urinário 11. A pontuação final varia entre 0 (máxima dependência) e 100 (independência total), com intervalos de 5 pontos, sendo a pontuação de cada atividade medida separadamente 9. Desta forma cada AVD pode ser classificada entre 2 a 4 níveis, de acordo com a sua importância para a funcionalidade: a pontuação 0 corresponde à dependência total e a independência pode assumir a pontuação 5, 10 ou 15 em função dos níveis de classificação (ex.: a atividade de banho dispõe apenas de dois níveis, enquanto que as transferências apresentam 4 níveis) 9. Pode ser aplicado por entrevista à pessoa e/ou a familiares ou através da observação direta do desempenho da pessoa.
Em termos de parâmetros psicométricos de qualidade, a versão original apresentou bons resultados a nível de validade, fiabilidade e sensibilidade para descrever mudanças no estado funcional ao longo do tempo 10. De salientar que esta escala foi validada para a população portuguesa em idosos não institucionalizados, tendo apresentado elevada fiabilidade, boa consistência interna (α = 0,96) e uma correlação forte e positiva (0,84) com a escala de Lawton e Brody 11. As suas principais desvantagens são o facto de não fornecer informação sobre a causa da dependência, não avaliar um leque maior de AVD e não ser suficientemente sensível a pequenas mudanças.
Índice de Katz
O índice de Katz, desenvolvido por Sidney Katz 12, avalia a funcionalidade de idosos e doentes crónicos para AVD, indicando o grau de gravidade da doença e/ou avaliando a eficácia do tratamento. Parte do pressuposto que, durante a reabilitação, as capacidades são ganhas na mesma ordem que são adquiridas inicialmente em criança ( 12 , 13 ). Avalia atividades como vestir, tomar banho, utilizar o WC, mobilidade, continência e alimentação ( 12 , 14 ). A versão original possui três categorias de classificação para cada atividade: independente, parcialmente dependente ou totalmente dependente ( 12 , 14 ). No final, a autonomia é caracterizada em 7 classes, de A a G 12.
Com esta escala é possível fazer uma previsão da duração da hospitalização, da condição de vida um ano após a alta e da mortalidade. Em contrapartida, embora sensível a mudanças, apresenta pouca capacidade para evidenciar pequenos ganhos em saúde. É de rápida aplicação, evitando a sobrecarga do respondente, mas não oferece informação com grande detalhe 13.
De acordo com estudos de Hamrin e Lindmark 15 apresenta boa consistência interna (α = 0,94), embora outros estudos apontem a concordância entre observadores como baixa e uma fraca fiabilidade no teste-reteste ( 16 , 17 ). No que diz respeito à validade, apresenta uma validade de conteúdo classificada como boa 17. Prevê resultados para pessoas internadas ou com AVC ( 15 , 16 ) e apresenta uma validade convergente de 0,95 com o Activity Index.
Escala Klein-Bell de AVD
Esta escala documenta alterações nas AVD de forma a direcionar os objetivos da reabilitação 18. Como população-alvo, pode ser aplicada a pessoas com ou sem patologia, adultas ou crianças ( 4 , 19 ). Avalia seis AVD: vestir-se, utilização do WC, mobilidade, tomar banho e higiene, comunicação de emergência, e alimentação 18. Em termos de estrutura abarca 170 itens correspondentes a várias tarefas AVD que, para efeitos de pontuação, o profissional assinala se o doente é capaz de realizar, mesmo se com equipamentos de apoio ( 13 , 18 , 19 ). Cada item tem atribuído a priori um valor de 1 a 3, calculado pelos autores com base na importância para a saúde, grau de dificuldade para pessoas sem patologia, tempo necessário para realizar aquela tarefa, e sobrecarga para o cuidador ( 13 , 19 ). Para obter a pontuação final soma-se o valor de cada item que a pessoa conseguiu realizar. As pontuações variam entre 0 e 313, quanto mais alta for a pontuação maior o grau de independência 19.
Como vantagens verifica-se que é sensível a pequenas alterações na autonomia, detetando os problemas de uma forma mais diagnóstica ( 13 , 19 ). O facto de estar disponível de forma muito restrita dificulta a sua utilização, sendo isso considerado uma desvantagem.
As medidas psicométricas demonstram concordância entre observadores de 0,92 em estudos sobre reabilitação de adultos, e uma correlação de 0,86 com o número de horas necessárias para a assistência em autocuidados. Por último, verifica-se que, na atividade de tomar banho, é sensível às pequenas mudanças de alteração da autonomia 18.
Avaliação Kenny de Autocuidado
Esta escala avalia a funcionalidade da pessoa para viver de forma independente em casa ou em ambiente protegido e classifica todas as AVD com igual importância 4. Na sua avaliação contempla as atividades de mobilidade na cama, transferências, deslocações, vestir-se, higiene pessoal, controlo do intestino e da bexiga e alimentação 4. Para efeitos de avaliação, cada AVD é uma categoria-tema, com 1 a 4 subactividades gerais. Cada subactividade subdivide-se em diversas tarefas, obtendo-se um total de 17 subactividades contendo 85 tarefas 20. O preenchimento é feito pelo profissional, através da observação direta durante o desempenho das tarefas, sendo apenas cotadas as tarefas observadas. Se o profissional suspeitar que o desempenho da pessoa não reflete as suas verdadeiras capacidades (exemplo: fase aguda da doença) pode anotar essa observação 4. Para atribuir pontuação, cada tarefa é cotada como “totalmente independente”, “necessitando de assistência ou supervisão”, ou como “totalmente dependente”, e a cada subactividade é dada uma pontuação de 0 (totalmente dependente) a 4 (totalmente independente) 4. A pontuação de cada subactividade é somada com as outras subactividades da mesma categoria, obtendo-se uma pontuação, para cada categoria. Por último as pontuações de cada categoria são somadas obtendo a pontuação final 4.
Em termos de fiabilidade, o coeficiente da categoria deslocações (0,46) demonstrou ser significativamente mais baixo comparativamente às restantes (0,71 a 0,94). Quando comparado com o índice de Barthel, em doentes com AVC, obteve uma correlação de Spearman de 0,73 4.
Como desvantagem, tem uma grande quantidade de instruções para administração e cotação, bem como um elevado número de tarefas que é necessário observar 20.
Avaliação Melville-Nelson de Autocuidado (SCA)
Avalia o desempenho e o grau de apoio necessário em sete AVD: mobilidade na cama, transferências, vestir-se, alimentação, utilização do WC, higiene pessoal, e banho 21. Cada AVD subdivide-se em grupos de três a nove subactividades, com quatro tarefas cada. Para pontuar, o profissional observa o desempenho da pessoa em cada tarefa e atribui o valor de 1 ponto sempre que a pessoa não conseguir realizar a tarefa de forma independente 22. O somatório das tarefas que não conseguir realizar é pontuado relativamente ao grau de desempenho para cada AVD. Se alguma das subactividades não for considerada relevante, pela pessoa, não deve ser pontuada 22. A pontuação total varia de 0 a 140, correspondendo as pontuações mais altas a maior dependência.
No que diz respeito a avaliação psicométrica, apresenta uma concordância entre observadores de 0,94 e na validade manifesta uma correlação de 0,85 com a Medida de Independência Funcional (MIF) e de 0,86 com a escala Klein-Bell 19. Em termos da capacidade de resposta demonstra sensibilidade para detetar mudanças do momento de admissão até à alta e a autonomia em casa, semelhantes à MIF (correlação de 0,55) e à escala de Klein-Bell (correlação de 0,54) 21.
Traffic Light System-BasicADL (TLS-BasicADL)
Esta escala foi desenvolvida por profissionais de saúde que cuidam de doentes geriátricos, em contexto hospitalar de agudos, e mede a autonomia em 13 atividades: passar da posição de deitado para sentado, passar da posição de sentado para deitado, passar de sentado para a posição de pé, transferir-se da cama para a cadeira, transferir-se da cadeira para a cama, marcha ou utilização de cadeira de rodas, higiene da parte superior do corpo, vestir a metade superior do corpo, tomar duche, higiene da parte inferior do corpo, vestir a metade inferior do corpo, ir à casa de banho e alimentar-se 23. Podem ainda ser adicionadas duas atividades – subir escadas e caminhar fora de casa –, quando consideradas relevantes 23.
O preenchimento desta escala é realizado pelo profissional sendo cada atividade cotada com uma cor consoante a funcionalidade do doente: vermelho para “com ajuda física”, amarelo para “com supervisão” e verde para “independente” 23. Despois de preenchido o protocolo deve ser colocado no quarto do doente num local visível, de mo do a ser facilmente observado e interpretado pela equipa técnica, bem como para promover a participação do doente na tomada de decisão sobre os objetivos terapêuticos 23.
Em termos de medidas psicométricas, demonstra uma elevada concordância inter-observadores e intra-observadores razoável para os itens referentes à mobilidade 23. Como principais desvantagens aponta-se o facto de não ser sensível a pequenas mudanças na autonomia da pessoa.
Discussão
Após uma observação detalhada, comparam-se as escalas conforme o exposto na Tabela 1 .
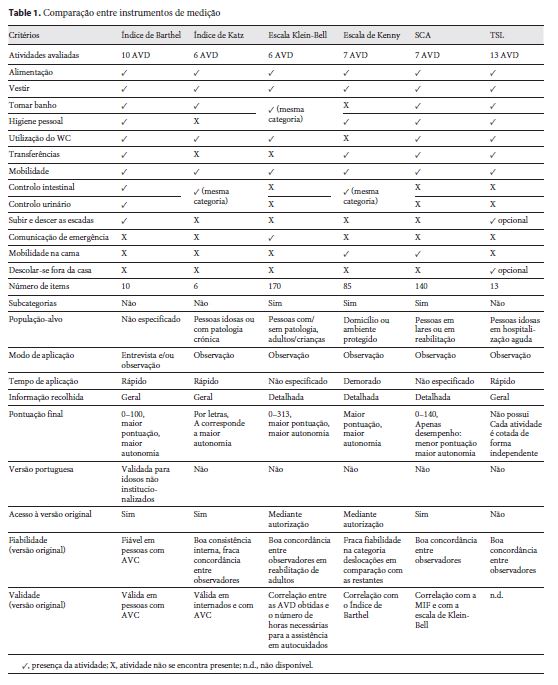
Nesta tabela são apresentados os critérios relativos a cada uma das escalas descritas; o símbolo ? indica presença da atividade na escala e o símbolo X indica que aquela atividade não é avaliada pela escala.
Pela análise da tabela, concluiu-se que todos os instrumentos avaliam as atividades: alimentação, vestir/despir e mobilidade. A utilização das instalações sanitárias e a atividade de tomar banho não são avaliadas pela Escala de Kenny. Por seu lado, o índice de Katz não avalia a higiene pessoal, não sendo também as transferências avaliadas nem por este índice nem pela Escala de Klein-Bell. A autonomia no controlo dos esfíncteres, intestinal e vesical, é medida pelos índices de Barthel e de Katz e pela Escala de Kenny. Também se observa que existem AVD que são específicas de apenas uma escala, como a comunicação de emergência na Escala de Klein-Bell e deslocar-se fora da casa na Escala TLS-BasicADL, ainda que a avaliação desta atividade seja opcional. A mobilidade na cama apenas surge nas escalas de Kenny e SCA e o subir e descer as escadas é avaliado apenas no índice de Barthel e na escala TLS-BasicADL.
Relativamente ao número de itens, verifica-se que o índice de Katz é a escala com menor número de itens, apenas 6, em contraposição à escala de Klein-Bell com 170. De salientar que as escalas com maior número de itens (Klein-Bell, Kenny e SCA) são aquelas que obedecem a uma estrutura organizada em subcategorias em que as atividades são subdivididas em tarefas ou subtarefas.
No que diz respeito à população-alvo (Tabela 1 ), observa-se que a escala de Klein-Bell é a única que abarca a população pediátrica e que a escala de Kenny tem a vantagem de ser voltada para a autonomia da pessoa na sua habitação.
O preenchimento das escalas é maioritariamente feito por observação, pelo profissional de saúde. Apenas o índice de Barthel pode ser aplicado por entrevista à pessoa, ou família. Os índices de Katz, de Barthel e a Escala TLS-BasicADL são as que necessitam de menor dispêndio de tempo, mas, em contrapartida, a informação fornecida é também naturalmente inferior. Os resultados do índice de Barthel e da TLS-BasicADL são os que se interpretam com maior facilidade, uma vez que nos restantes instrumentos, para obter a pontuação final, quem os aplica tem que estar familiarizado com instruções detalhadas. Com a exceção das escalas de Kenny e SCA quanto maior a pontuação final maior a independência. Apenas a escala TLS-BasicADL possui um sistema de cotação único, funcionando por cores para cada atividade correspondendo o verde à independência, o amarelo à supervisão e o vermelho à dependência física.
Com respeito ao acesso às escalas, o índice de Katz e a SCA estão disponíveis através de pesquisa online, enquanto a escala de Klein-Bell, a Kenny e a TLS carecem de autorização do autor. De todas, apenas o índice de Barthel possui uma versão portuguesa traduzida e validada para idosos não institucionalizados.
Em termos de critérios de qualidade, estudos descrevem o índice de Barthel como fiável em patologias como o AVC 10. As categorias correspondentes às AVD da escala de Kenny apresentaram uma fiabilidade aceitável, exceto a categoria correspondente a “deslocações”. Em termos de consistência interna, estudos revelam que o índice de Katz apresenta boa consistência, no entanto com fraca concordância entre observadores. Por outro lado, a escala de Klein-Bell, a SCA, e a TLS-BasicADL apresentam bons níveis de concordância entre observadores.
No que diz respeito à validade, os índices de Barthel e de Katz são escalas válidas, respetivamente em pessoas com AVC e internadas. A escala de Kenny apresenta bons níveis de correlação com o índice de Barthel. Por sua vez, a SCA apresenta um bom coeficiente de correlação com a MIF e com a escala de Klein-Bell.
Conclusão
O presente trabalho teve como premissa analisar como se processa a medição da autonomia nas AVD básicas, que qualquer deve desempenhar de modo a ser funcional na sua autonomia pessoal. Desta forma, foi possível analisar os instrumentos que avaliam as atividades de autocuidado, e perceber de que modo estes podem melhorar a prestação de cuidados.
No geral dentro da medição dos autocuidados, as atividades de vestir e despir, alimentação e a mobilidade são as mais avaliadas. Por outro lado, verifica-se que a comunicação de emergência e deslocar-se fora da casa são menos avaliadas, sendo consideradas específicas da escala Klein-Bell e TLS, respetivamente. Quanto à forma de preenchimento a observação é a via privilegiada, embora no índice de Barthel a entrevista seja uma opção. Observa-se que as escalas cuja aplicação envolve maior dispêndio de tempo, SCA, Klein-Bell e Kenny, possuem instruções mais detalhadas e específicas, estrutura organizada com subtarefas e oferecem informação mais pormenorizada.
Dos instrumentos analisados apenas o índice de Barthel está validado para a população portuguesa. Por conseguinte, após esta revisão pretende-se expandir o leque de escalas validadas, contribuindo para a validação de algumas delas.
No que diz respeito à concordância entre observadores observa-se que a maioria das escalas apresenta bons níveis. Em termos de validade observamos que duas escalas são válidas para pessoas com AVC, e que as restantes apresentam bons índices de correlação com outras escalas de medição da funcionalidade.
Por conseguinte, foi possível aprofundar o conhecimento sobre quais os principais instrumentos utilizados na prática clínica, observando as vantagens e desvantagens de cada um para cada situação em concreto. Esperamos ter contribuído para a sensibilização dos profissionais de saúde para a existência de escalas que constituem uma mais-valia para resultados em saúde, bem como para alertar para a necessidade de desenvolver mais trabalho de investigação, a fim de validar estes instrumentos para a população portuguesa.
REFERENCES
1 Christiansen CH, Townsend EA: Introduction to Occupation: The Art and Science of Living. Upper Saddle River, Prentice Hall, 2004. [ Links ]
2 Janaudis-Ferreira T, Beauchamp MK, Robles PG, Goldstein RS, Brooks D: Measurement of activities of daily living in patients with COPD. Chest 2014; 145: 253–271.
3 World Health Organization, Regional Office for South-East Asia: Self-Care in the Context of Primary Health Care. New Delhi, World Health Organization, 2009. Available from: http://apps.who.int/iris/bitstream/10665/206352/1/B4301.pdf (cited October 10, 2016). [ Links ]
4 McDowel I: Measuring Health: A Guide to Rating Scales and Questionnaires. New York, Oxford University Press, 2006. [ Links ]
5 Millán-Calenti JC, Tubío J, Pita-Fernández S, González-Abraldes I, Lorenzo T, Fernández-Arruty T, et al: Prevalence of functional disability in activities of daily living (ADL), instrumental activities of daily living (IADL) and associated factors, as predictors of morbidity and mortality. Arch Gerontol Geriatr 2010; 50: 306–310.
6 Jiang J, Tang Z, Futatsuka M: The impact of ADL disability on depression symptoms in a community of Beijing elderly, China. Environ Health Prev Med 2002; 7: 199–204.
7 World Health Organization: Disabilities: Factsheets. Geneva, World Health Organization, 2013. Available from: http://www.who.int/mediacentre/factsheets/fs352/en/index.html (cited December 19, 2013). [ Links ]
8 The American Occupational Therapy Association: Occupational therapy practice framework: domain and process. Am J Occup Ther 2008; 62: 625–683.
9 Mahoney F, Barthel D: Functional evaluation: the Barthel Index. Md State Med J 1965; 14: 56–61.
10 Granger C, Albrecht G, Hamilton B: Outcome of comprehensive medical rehabilitation: measurement by PULSES profile and the Barthel Index. Arch Phys Med Rehabil 1979; 60: 145–154.
11 Araújo F, Ribeiro JL, Oliveira A, Pinto C: Validação do Índice de Barthel numa amostra de idosos não institucionalizados. Rev Port Saúde Pública 2007; 25: 59–66.
12 Katz S, Ford A, Moskowitz R, Jackson B, Jaffe M: Studies of illness in the aged. The index of ADL: a standardized measure of biological and psychosocial function. JAMA 1963; 21: 914–919.
13 Radomski MV, Latham CA: Occupational Therapy for Physical Dysfunction. Philadelphia, Lippincott Williams & Wilkins, 2008. [ Links ]
14 Shelkey M, Wallace M: Katz Index of Independence in Activities of Daily Living (ADL). New York, The Hartford Institute for Geriatric Nursing, 2012. Available from: http://consultgerirn.org/uploads/File/trythis/try_this_2.pdf (cited November 12, 2015). [ Links ]
15 Hamrin E, Lindmark B: Evaluation of functional capacity after stroke as a basis for active intervention. Scand J Caring Sci 1988; 2: 113–122.
16 Brorsson B, Asberg K: Katz index of independence in ADL. Reliability and validity in short-term care. Scand J Rehabil Med 1984; 16: 125–132.
17 Law M, Letts L: A critical review of scales of activities of daily living. Am J Occup Ther 1989; 43: 522–528.
18 Klein R, Bell B: Self-care skills: behavioral measurement with Klein-Bell ADL scale. Arch Phys Med Rehabil 1982; 63: 335–338.
19 Spinal Cord Injury Rehabilitation Evidence Project (SCIRE): Klein-Bell Activities of Daily Living Scale (K-B Scale). Vancouver, Spinal Cord Injury Rehabilitation Evidence Project, 2010. Available from: de: http://www.scireproject.com/outcome-measures/klein-bell-activities-of-daily-living-scale-k-b-scale (cited January 9, 2014). [ Links ]
20 Roach KE, Dillen LR: Development of an acute care index of functional status for patients with neurologic impairment. Phys Ther 1988; 68: 1102–1108.
21 Nelson D, Melville L, Wilkerson J, Magness R, Grech J, Rosenberg J: Interrater reliability, concurrent validity, responsiveness, and predictive validity of the Melville-Nelson Self-Care Assessment. Am J Occup Ther 2002; 56: 51–59.
22 University of Toledo: Overview of the Melville-Nelson SCA. Toledo, University of Toledo, 2013. Available from: https://www.utoledo.edu/hhs/ot/pdfs/sca_overview.pdf (cited January 13, 2014). [ Links ]
23 Asplin G, Kjellby-Wendt G, Olsen MF: TLS-BasicADL: development and reliability of a new assessment scale to measure basic mobility and self-care. Int J Ther Rehabil 2014; 21: 421–426.
Fontes de Financiamento
Este trabalho não recebeu qualquer contribuição, subsídio ou bolsa.














