Serviços Personalizados
Journal
Artigo
Indicadores
Links relacionados
Compartilhar
Arquivos de Medicina
versão On-line ISSN 2183-2447
Arq Med vol.27 no.2 Porto abr. 2013
CASOS CLÍNICOS / SÉRIE DE CASOS
Mucormicose intestinal em doente neutropénico: uma doença a suspeitar
Intestinal mucormycosis in neutropenic patient: a disease to suspect
Rui Coelho1, Ana Sofia Santos1, Maria Lurdes Santos1, António Sarmento1
1Serviço de doenças infecciosas, Centro Hospitalar de S. João e Faculdade de Medicina do Porto
RESUMO
A abordagem diagnóstica e terapêutica empírica ao doente neutropénico febril representa um desafio, pela possibilidade de sépsis grave/choque séptico com necessidade de instituição rápida de antibioterapia de largo espectro. A infecção fúngica invasiva no contexto de imunodepressão tem aumentado nos últimos anos, devendo ser considerada. A Mucormicose intestinal é uma doença fúngica oportunista rara, potencialmente fatal, diagnosticada quase exclusivamente em doentes com compromisso da imunidade celular, nomeadamente neutropénicos. O seu diagnóstico raramente é suspeitado e o diagnóstico antemortem é realizado em apenas 25-50% dos casos.1 Descreve-se aqui o caso de um doente neutropénico com diagnóstico de Mucormicose intestinal, que apresentou resposta favorável ao tratamento médico, e apresentase uma revisão desta patologia.
Palavras-chave: Mucormicose intestinal; neutropénico; mucor; ileocolite; anfotericina B
ABSTRACT
The diagnostic approach and empiric therapy to febrile neutropenic patients is a challenge for the possibility of severe sepsis/septic shock requiring rapid institution of broad spectrum antibiotics. invasive fungal infection in the context of immunosuppression has increased in the recent years and must be considered. intestinal Mucormycosis is a rare opportunistic fungal disease, potentially fatal, almost exclusively diagnosed in patients with impaired cellular immunity. The diagnosis is rarely suspected and antemortem diagnosis is performed only on 15-50% of the cases.1 We describe a case of a neutropenic patient with intestinal Mucormycosis with a favorable response to medical treatment and we present a review of this disease.
Key-words: Intestinal mucormycosis, neutropenic; mucor, ileocolitis, anfotericin B
INTRODUÇÃO
A neutropenia grave é uma condição associada a maior risco de infecção fúngica invasiva. A Mucormicose, apesar de ser uma patologia rara, tem sido reportada como uma causa crescente de infecção fúngica, principalmente associada a neutropenia secundária a neoplasias hematológicas.2 Mucormicose refere-se à infecção por fungos da ordem Mucorales, sendo classificada de acordo com os órgãos atingidos. A síndrome gastrointestinal é a forma mais rara desta doença e está associada a uma alta mortalidade.3,4
CASO CLÍNICO
Homem, 47 anos, seguido em consultas de Medicina interna há oito meses por artralgias, olho vermelho,cefaleias e episódios de eritema macular auto-limitado no tronco, medicado há quatro meses com salazopirina e prednisolona (40mg/dia), por suspeita de etiologia auto-imune. Recorre em setembro de 2011 por febre, mal-estar geral e náuseas. Exame objectivo: dor à descompressão na fossa ilíaca direita, sem defesa ou massas. Do estudo realizado: leucopenia (0,11x109/l), PCR-400mg/l, colestase hepática com hiperbilirrubinemia; radiografia de tórax sem alterações; sinais de enterocolite na ecografia abdominal. Foi internado com o diagnóstico de enterocolite e medicado com imipenem e fatores de estimulação de granulócitos (G-CSF). Apresentou rápida deterioração clínica com evolução para choque séptico, sendo admitido numa unidade de cuidados intensivos (UCI). Realizou tomografia computadorizada (TC) abdomino pélvica que revelou discreto espessamento parietal difuso do cólon descendente e transverso; mielograma: hipoplasia mieloide, hiperplasia e displasia megacariocítica, relacionáveis com quadro séptico; TC tórax: derrame pleural bilateral de médio volume e consolidações em vidro despolido bilaterais com distribuição peribroncovascular.
Necessitou de suporte vasopressor por dois dias e ventilação mecânica por cinco, com resolução das várias disfunções de órgão e do choque. Transferido ao nono dia de internamento para a enfermaria, mantendo neutropenia grave, PCR elevada292mg/l (máximo: 620 mg/l no segundo dia de internamento),febre e dor abdominal moderada. Associou-se vancomicina ao imipenem, tendo cumprido 16 dias de imipenem e sete de vancomicina, suspensos após isolamento definitivo de Klebsiella pneumoniae sensível nas hemoculturas da admissão. Resolução da neutropenia no 12º dia de internamento. Colonoscopia revelou úlceras, algumas profundas de bordos elevados, as maiores no ceco, e erosões, de provável etiologia infeciosa (Figura 1); biopsia: colite com áreas de necrose associada à presença de Mucor e candida spp; exames microbiológicos negativos. Iniciou anfotericina B, com melhoria clínica franca e regressão completa das lesões confirmada por colonoscopia. Ao 20º dia de anfotericina B, decidido manter tratamento com posaconazol oral (400 mg bid), tendo alta ao 47º dia assintomático.
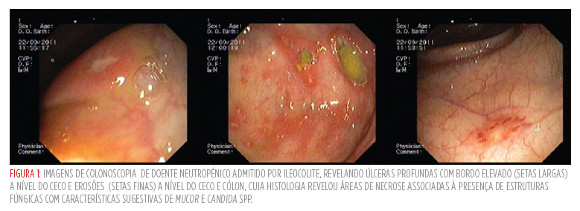
DISCUSSÃO
A Mucormicose é uma doença fúngica oportunista, provocada por fungos da ordem Mucorales, da classe dos Zygomycetes. A maior parte dos patogénios desta classe pertencem à ordem Mucorales, dos quais se distinguem os géneros rhizopus, Mucor, Absidia, and cunninghamellaceae.5,6 A taxonomia do género Absidia foi recentemente revista e as espécies termotolerantes deste género foram renomeadas como Myocladusspp.7 são fungos ubiquitários (solo, pão, fruta, material orgânico em decomposição...) e habitualmente não patogénicos, mas em imunodeprimidos podem causar infecções fulminantes.
Tal como na infeção por Aspergillus, a patogénese pode ser atribuída à angioinvasão, resultando em trombose, isquemia local e necrose tecidular, que se pode tornar foco para posterior disseminação hematogénica.5
Vários factores de risco ou condições predisponentes estão descritas na literatura, destacando-se: Diabetes mellitus, principalmente com cetoacidose, imunossupressão, principalmente corticoterapia, transplante de medula óssea ou orgão-sólido, doença hematológica, principalmente neutropenia, sobrecarga de ferro com ou sem terapêutica com deferoxamina (ex: hemodiálise, hemocromatose) e desnutrição.8,9 Autores dão conta de um crescente número de casos de Mucormicose, que poderia estar relacionado com o uso de novos agentes imunossupressores e com o uso crescente de voriconazol para tratamento ou profilaxia de doenças fúngicas oportunistas em grupos selecionados de doentes, uma vez que este antifúngico não tem atividade contra Zygomicetes e poderia promover o crescimento selectivo destes.10-12 no entanto, uma revisão de 929 casos de Mucormicose, demonstra um aumento franco de incidência antes do uso de voriconazol, principalmente em doentes submetidos a transplante medular.4
As manifestações clínicas de Mucormicose podem ser divididas em sete síndromes clínicas, de acordo com os orgãos atingidos: rinocerebral, pulmonar, cutâneo, gastrintestinal, do sistema nervoso central, disseminado e miscelâneo.3 A síndrome gastrintestinal é a mais rara, representando apenas 7%do total de casos deMucormicose.4 Atinge principalmente o estômago (57,5%), o cólon (32,3%) e o íleon (6,9%).13 é mais rara em adultos.14 A infecção pode extender-se a partir do lúmen do intestino e causar obstrucção, perfuração ou hemorragia. As manifestações iniciais podem ser de dor abdominal, distensão abdominal, febre e diarreia, mas a apresentação pode ser de hemorragia digestiva ou perfuração intestinal.13,14 Assim, dor abdominal persistente em doente com neutropenia deve alertar o médico para a possibilidade de Mucormicose intestinal.14
O diagnóstico é quase sempre revelado pela histopatologia (peça operatória, fragmento de biópsia ou necrópsia) pela presença de hifas não septadas, irregulares e ramificação à direita.6 A maioria dos espécimens analisados apresenta angioinvasão e sinais de enfarte.15 A sensibilidade da cultura é baixa (até 52% nos espécimens colhidos por necrópsia e até 30% dos obtidos por cirurgia).16 A identificação pela detecção de ácidos nucleicos no sangue por técnica de reacção de polimerase em cadeia (PCR) ou hibridização in situ pode ser um método de diagnóstico adjuvante quando a histologia é sugestiva e as culturas são negativas, podendo ter utilidade na seleção de agentes antifúngicos quando o diagnóstico histológico é indeterminado.5,14
A avaliação endoscópica é descrita como podendo ser indicativa de Mucormicose, sendo os achados semelhantes a colite isquémica. Ocasionalmente a área ulcerada está recoberta por uma crosta negroide e raramente pode ser visualizada uma massa esverdeada exofítica em forma de cogumelo, de base estreita dependente da parede do intestino.14, 17
A TC com contraste pode demonstrar espessamento da parede intestinal e pequenas quantidades de ar livre, sugestivas de perfuração.18
A Mucormicose intestinal tem uma alta mortalidade e habitualmente é diagnosticada por autópsia.3
A abordagem inicial da enterocolite em doente neutropénico, sem sinais de perfuração, inclui pausa alimentar e drenagem gástrica, boa hidratação endovenosa, antibióticos parentéricos de largo espectro para cobertura de bacilos entéricos Gram negativos e anaeróbios, incluindo clostridium spp. Devem realizar-se hemoculturas para fungos e considerado o uso precoce de agentes antifúngicos quando não há resposta clínica aos antibióticos.19 nesta situação, autores defendem uma abordagem cirúrgica mais precoce e agressiva.14
Quando há suspeita ou confirmação de Mucormicose, a terapêutica antifúngica deve iniciar-se imediatamente, sendo de eleição a anfotericina B e a sua preparação lipossómica, pela reduzida nefrotoxicidade.5 fluconazol, itraconazol, voriconazol e caspofungina não são activos nos estudos clínicos e in vitro.14 O posaconazol parece ser eficaz e melhorar a mortalidade nos casos refractários.20
No estudo de Roden et al que considera 929 casos de todas as formas clínicas de Mucormicose, a mortalidade foi de 85% para os doentes com Mucormicose intestinal. A sobrevivência global foi maior no grupo dos doentes dos doentes tratados com cirurgia + anfotericina B (70%).4
O prognóstico varia em função da condição predisponente, local de infeção, uso de terapêutica antifúngica e cirurgia precoce, quando indicada.4
CONCLUSÃO
No caso apresentado, apesar da melhoria do quadro séptico inicial com bacteremia por bacilo Gram negativo entérico, houve manutenção de dor abdominal, febre e elevação dos parâmetros inflamatórios, e a colonoscopia permitiu a identificação de lesões com posterior diagnóstico histológico de Mucormicose intestinal. O facto da recuperação da neutropenia ao 11º dia de internamento e a terapêutica adequada podem ter contribuído para a evolução clínica e imagiológica favorável do doente apresentado, sem necessidade de abordagem cirúrgica. A Mucormicose intestinal, apesar de rara, deve ser uma doença a considerar nos doentes com ileocolite e factores de risco, nomeadamente neutropenia.
REFERÊNCIAS
1. Nosari A, Oreste p, Montillo M, carrafiello G, Draisci M, Muti G, Molteni A, Morra e. Mucormycosis in hematologic malignancies: an emerging fungal infection. Haematologica 2000; 85: 1068-1071 [ Links ]
2. Kara Io, Tasova Y, Uguz A, Sahin B. Mucormycosis-associated fungal infections in patients with haematologic malignancies. Int J clin pract 2009, 63:134-139 [ Links ]
3. Cohen, J, Powderly WG. Opal Sm, infectious Diseases text book, 3rd edition 2010, capítulo 178, pag 1838-39 [ Links ]
4. Roden MM, Zaoutis Te, Buchanan Wl, Knudsen Ta, Sarkisova Ta, Schaufele Rl, Sein M, Sein T, Chiou Cc, Chu JH, Kontoyiannis Dp, Walsh tj. Epidemiology and outcome of zygomycosis: a review of 929 reported cases. Clin infect Dis 2005; 41: 634-653 [ Links ]
5. Kontoyiannis Dp, Lewis Re. Invasive zygomycosis: update on pathogenesis, clinical manifestations, and management. Infect Dis clin north Am 2006; 20: 581-607c [ Links ]
6. Lehrer Ri, Howard DH, Sypherd Ps, edwards Je, Segal Gp, Winston DJ. Mucormycosis. Ann intern Med 1980 Jul; 93(1): 93-108 [ Links ]
7.Hoffmann K.,Discher S.,Voigt K.:Revision of the genus Absidia (Mucorales,Zygomycetes)based on physiological, phylogenetic,and morphological characters;thermotolerant absidia spp.Form a coherent group, Mycocladiaceae fam. Nov. Mycol res 2007; 111:1169-1183. [ Links ]
8. Sugar A.M.: Mucormycosis. Clin infect Dis 1992; 14(suppl.1):126-129. [ Links ]
9.Yohai R.A., Bullock J.D., Aziz A.A., Markert R.J.: survival factors in rhino-orbital-cerebral mucormycosis. Surv Ophthalmol 1994; 39:3-22. [ Links ]
10.Oren I. Breakthrough Zygomycosis during empirical voriconazole therapy in febrile patients with neutropenia. Clin infect Dis 2005; 40: 770-771 [ Links ]
11. Brown J. Zygomycosis: an emerging fungal infection. Am J Health syst pharm 2005; 62: 2593-2596 [ Links ]
12. Ustun C, Farrow S, Deremer D, Fain H, Jillella Ap. Early fatal rhizopus infection on voriconazole prophylaxis following allogeneic stem cell transplantation. Bone Marrow transplant 2007; 39: 807-808 [ Links ]
13. Thomson Sr, Bade pP, Taams M, Chrystal V. Gastrointestinal mucorrmycosis. Br J surg 1991; 78: 952-954
14. Lo Os, Law Wl. Ileocolonic mucorrmycosis in adult immunocompromised patients: A surgeons perspective. World J Gastroenterol 2010;16:1165-70. [ Links ]
15. Frater Jl, Hall Gs, Procop GW. Histologic features of zygomycosis: emphasis on perineural invasion and fungal morphology. Arch pathol lab Med 2001; 125: 375-378 [ Links ]
16. Tarrand JJ, lichterfeld M, Warraich I, Luna M, Han Xy, May Gs, Kontoyiannis Dp. Diagnosis of invasive septate mold infections. A correlation of microbiological culture and histologic or cytologic examination. Am J clin pathol 2003; 119: 854-858 [ Links ]
17. Agha Fp, Lee HH, Boland Cr, Bradley Sf. Mucormycoma of the colon: early diagnosis and successful management. Ajr Am J roentgenol 1985 Oct; 145(4):739-41. [ Links ]
18. Badgwell BD, Cormier Jn, Wray Cj, Borthakur G, Qiao W, Rolston KV, Pollock Re. Challenges in surgical management of abdominal pain in the neutropenic cancer patient. Ann surg 2008 Jul; 248(1):104-9. [ Links ]
19.Cardona Zorrilla Af, Reveiz Herault L, Casasbuenas A, Aponte Dm, Ramos Pl. Systematic review of case reports concerning adults suffrering from neutronpenic enterocolitis. Clin Transl Oncol. Jan 2006; 8(1): 31-8 [ Links ]
20. Van Burik JA, Hare Rs, Solomon Hf, corrado Ml, Kontoyiannis Dp. Posaconazole is effective as salvage therapy in zygomycosis: a retrospective summary of 91 cases. Clin infect Dis 2006 Apr 1; 42(7):61-5. [ Links ]
Rui Coelho
Email: raskol80@gmail.com
Serviço de doenças infecciosas
Centro Hospitalar De S. João
Al. Prof. Hernâni Monteiro
4200-319 Porto














