Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Arquivos de Medicina
versão On-line ISSN 2183-2447
Arq Med vol.27 no.5 Porto out. 2013
CASOS CLÍNICOS / SÉRIE DE CASOS
Megacólon tóxico associado a colite por clostridium difficile em grávida com infecção VIH
Toxic megacolon with clostridium difficile colitis in HIV -Infected pregnant woman
Ana Sofia Santos1, Nélia Neves1, Maria Lurdes Santos1, António Sarmento1
1 Serviço de Doenças Infecciosas, Centro Hospitalar De S. João
RESUMO
A infecção por Clostridium difficile (CD) é a principal causa de colite associada à antibioterapia correspondendo a 20-30% dos casos de diarreia associada a estes fármacos, ocorrendo na maioria dos casos até 8 semanas após o tratamento1,2 verificando-se aumento da incidência da infecção na última década.3 A aquisição da infecção por CD é mais comum em contexto hospitalar,2 apresentando maior risco os idosos, imunocomprometidos, indivíduos com múltiplas comorbilidades, doentes tratados com antibióticos de largo espectro ou com um internamento prolongado.1,4 As manifestações clínicas da infecção por estirpes de CD podem ser bastantes variaveis. Os autores descrevem o caso de uma doente com infecção pelo VIH grávida com colite por CD submetida a colectomia total para controlo da infecção.
Palavras-chave: Clostridium difficile, VIH, Grávida
ABSTRACT
The Clostridium difficile (CD) infection is the leading cause of antibiotic associated colitis representing 20-30% of cases of diarrhea associated with these drugs, occurring in most cases up to 8 weeks after treatment1,2 with increasing incidence over the past decade.3 The acquisition of CD infection is more common in hospital settings,2 in older ages, immunocompromised individuals, presence of multiple co-morbidities and in patients treated with broad spectrum antibiotics or with a prolonged hospital stay.1,4 The clinical manifestations of infection with strains of CD can be quite variable. The authors describe the case of a pregnant patient with HIV infection with CD colitis submitted to total colectomy for infection control.
Key-words: Clostridium difficile, HIV, Pregnant
Doente do sexo feminino, 30 anos de idade, seguida nas Consultas de Doenças Infecciosas desde Agosto de 2010 por infecção VIH diagnosticada no primeiro trimestre degestação. O risco de aquisição da infeção foi heterossexual, contagem de linfócitos t CD4+ de 438 células/mm³ e carga vírica de VIH de 32200 cópias/mL. Sem outros antecedentes relevantes. Medicada com lopinavir/ritonavir, zidovudina, abacavir e ácido fólico. Recorre ao Serviço de Urgência (SU) a 16 de novembro de 2010 (gestação de 32 semanas e 4 dias) por febre, cefaleias frontais, náuseas, fotofobia e fonofobia com menos de 24 horas de evolução. Sem vómitos, alterações gastrointestinais, genitourinárias ou respiratórias. Objectivamente, sem alterações neurológicas. Si nais meníngeos negativos. Analiticamente de realçar hemoglobina de 11.9g/dl (normal: 12-16 g/L), leucócitos de 6060/µL (normal: 4-11/µL) com 70% de neutrófilos (nor mal: 53.8-69.8%), plaquetas: 156000/µL (normal: 150000-400000/µL) e proteína C reactiva de 49.1 mg/L (normal < 3 mg/L). Realizou RMN cerebral que era normal. Realizada punção lombar com saída de líquor inicialmente hemático que foi clareando e com pressão normal. A contagem de células foi de 368/µL (nor mal<5 células/µL), glicose de 52 mg/dL (normal: 60-70% do nível sérico) e proteínas de 0.91 g/L (normal: 0.15-0.45 g/L). O exame directo foi negativo e a pesquisa de antigénio capsular do Cryptococcus foi duvidosa.
Foi internada no Serviço de Doenças Infecciosas medicada com ampicilina.
Ao segundo dia de internamento foi feita punção lombar para repetição do estudo microbiológico e exame directo com coloração pela tinta da China positivo. Instituída anfotericina B lipossómica e suspensa ampicilina. A pesquisa de antigénio do Cryptococcus e exame cultural do líquor foram negativos e oantigéniodo Cryptococcus no sangue foi positivo com título de 1/4.
Apresentou evolução favorável mantendo-se apirética e com resolução das queixas.
Repetiu punção lombar a 06 de Dezembro, aos 19 dias de tratamento, com exame de tinta da China, pesquisa de antigénio do Cryptococcus e exame cultural do líquor negativos.
A 08 de Dezembro iniciou febre, naúseas, vómitos, diarreia, dor e distensão abdominal. Submetida a cesariana 24 horas depois, pelo agravamento clínico. A contagem de linfócitos T CD4+ era de 829 células/ mm³ e a carga vírica do VIH era não detectável pelo que suspendeu terapêutica antiretrovírica.
Manteve quadro clínico e realizou radiografia abdominal que evidenciou distensão acentuada das ansas cólicas de cerca de 14 cm ao nível do cólon transverso e de 5cm no intestino delgado (Figura 1), pelo que foi efetuada TAC abdominal que revelou espessamento marcado das ansas do recto e cólon sigmóide com captação da mucosa e prenchimento por líquido e alterações inflamatórias nas ansas do delgado; ascite moderada e hepatoesplenomegalia. Efetuada colheita de fezes para exame bacteriológico (aerobiose e anaerobiose), virológico e pesquisa de toxina A e B de Clostridium difficile (CD). A paracentese mostrou líquido ascítico sero-hemático com 1485 células, 85% de polimorfonucleares, 12200 eritrócitos/µL, LDH: 340 mg/dL e gradiente sero-ascítico de albumina de 1.9.
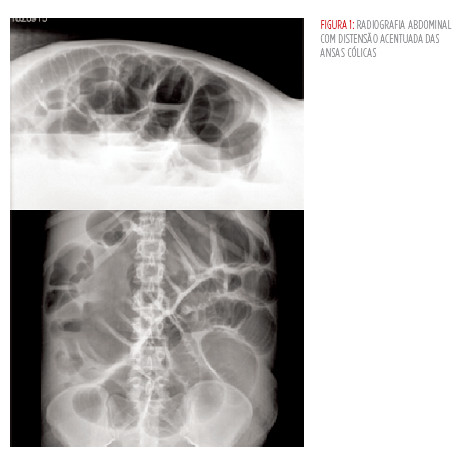
Dada a gravidade clínica e o contexto de puerpério, optou-se por instituir tratamento com imipenem para peritonite e metronidazol associado a vancomicina endovenosos para tratamento da colite, enquanto se aguardava resultados da microbiologia e a doente foi transferida para a Unidade de Cuidados Intermédios de Medicina a 11 de Dezembro por instabilidade cardiocirculatória e oligoanúria.
Por manter agravamento do quadro clínico realizou colonoscopia com progressão até ao sigmóide proximal que mostrou toda a mucosa coberta, até ao nível atingido, por placas amareladas compatíveis com colite pseudomembranosa, confirmada posteriormente pelo resultado das biópsias efectuadas (Figura 2). A pesquisa da toxina do CD foi positiva.
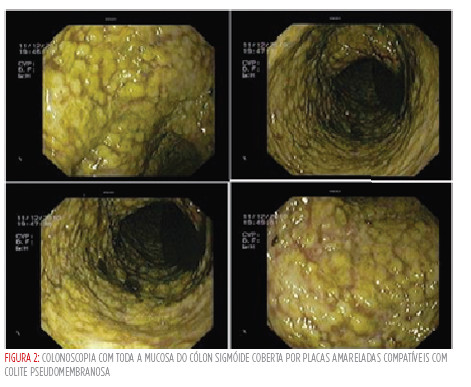
Manteve evolução desfavorável com choque séptico e disfunção multiorgânica, tendo sido submetida a laparotomia urgente com realização de colectomia total e ileostomia para controlo do foco de infecção sendo que as abordagens conservadoras tentadas, nomeadamente a descompressão cólica, foram ineficazes.
Admitida na Unidade de Cuidados Intensivos de Doenças Infecciosas a 16 de Dezembro, no pós-operatório, sedada, com ventilação invasiva e suporte aminérgico. Completou 10 dias de tratamento com imipenem, 14 de metronidazol e 14 de vancomicina. As hemoculturas colhidas no rastreio séptico aquando da deterioração clínica foram negativas bem como os exames bacteriológicos das fezes e do líquido ascítico.
Cumpriu 23 dias de anfotericina B e iniciou tratamento de manutenção com fluconazol 200 mg/dia. Foi transferida para a enfermaria de Doenças Infecciosas a 02 de Janeiro de 2011 mantendo boa evolução clínica e apirexia sustentada. Teve alta a 16 de Janeiro orientada para o Hospital de Dia de Doenças Infecciosas e para a Consulta externa de Cirurgia.
O estoma foi encerrado aos 6 meses.
DISCUSSÃO
O megacólon tóxico constitui uma complicação grave da colite por CD e a sua incidência varia de 0.4% a 3% dos casos.5,6 A fisiopatologia parece estar relacionada com alterações inflamatórias que atingem a muscularis propria da parede do cólon, resultando em lesão neuronal e consequente alteração da motilidade e dilatação intestinal.7 Os factores de risco para o seu desenvolvimento incluem imunosupressão, neoplasia concomitante, doença pulmonar obstrutiva crónica grave, transplante de órgão, procedimentos cardiotorácicos, diabetes mellitus e insuficiência renal.5
Os autores descrevem um caso de megacólon tóxico por CD numa grávida com infecção pelo VIH, que pela sua gravidade e pelo seu contexto coloca problemas terapêuticos importantes, complexos e muito particulares. O caso descrito foi difícil de interpretar logo no início ao ser efectuado o diagnóstico de meningite criptocócica numa doente grávida, sob terapêutica anti-retrovírica, com imunidade conservada e suprimida em relação ao VIH. Depois, pelo facto de estar em final de gravidez, há vários aspectos que dificultam o diagnóstico de peritonite versus colite, já que fez só 24 horas de ampicilina, embora tenha iniciado anfotericina B lipossómica. Ou seja, quando surge sintomatologia abdominal, ela é inicialmente equacionada como complicação da gravidez, depois eventual peritonite e só com a investigação imagiológica é que surge a hipótese de diagnóstico de colite pseudomembranosa e megacólon tóxico.
Na doente descrita, em choque séptico, a semiologia quer da peritonite quer do megacólon eram sobreponíveis. Foi observada dilatação do cólon superior a 5 cm na radiografia abdominal após a cesariana, o que motivou a realização da TAC para esclarecimento do diagnóstico tendo sido encontrado espessamento da parede com alterações inflamatórias das ansas e dilatação acentuada do cólon. Os critérios clínicos de diagnóstico de megacólon tóxico, nomeadamente febre, taquicardia, leucocitose e anemia; associadas a desidratação, distúrbios electrolíticos, hipotensão ou alterações do estado de consciência,5,7 eram aqui indistinguíveis dos de outros diagnósticos considerados como peritonite/ choque séptico com foco abdominal.
A realização de estudo endoscópico para confirmar o diagnóstico de megacólon tóxico associado ao CD é discutível devido ao risco de perfuração e tendo em conta que o diagnóstico pode ser estabelecido pela combinação de critérios clínicos, imagiológicos e pela pesquisa de toxinas do CD nas fezes. No entanto, a realização de sigmoidoscopia/ colonoscopia foi feita para confirmação do diagnóstico perante a falta de resposta do tratamento antibiótico com agravamento clínico progressivo e por ainda não estar disponível o resultado da pesquisa de toxinas do CD nas fezes.
No tratamento de colite associada aos antibióticos leve a moderada está indicado o tratamento com metronidazol oral,500 mg de 8/8hdurante 10 dias.3,9 nas formas graves, como o caso descrito, ou quando há falência do tratamento com metronidazol está indicada a vancomicina oral, 500 mg de 6/6 horas, associada a metronidazol intravenoso, 500 mg de 8/8 h e, mais à frente, nitazoxanida, 200 mg de 12/12 h.3 A administração de vancomicina foi feita por via endovenosa em detrimento da via oral pela impossibilidade de usar a via oral na doente em choque séptico. Pode-se contudo questionar a sua utilização em enema, mas o risco de vida da doente fez com que se optasse pela solução cirúrgica. A nitazoxanida tem sido utilizada, com resultados semelhantes ao metronidazol e mais recentemente a fidaxomicina,200mg de 12/12h com eficácia sobreponível à da vancomicina e menor percentagem de recorrências2 não estando disponível na europa à data deste caso clínico.
O controlo do foco por abordagem cirúrgica é necessário em cerca de 80% dos doentes com megacólon tóxico a CD. As indicações para tratamento cirúrgico incluem perfuração, dilatação progressiva do cólon, ausência de melhoria clínica após 48h-72h e hemorragia não controlável, embora não exista consenso.5 nesta doente a intervenção cirúrgica para controlo do foco foi realizada 7 dias após o início dos sintomas tendo sido efectuada colectomia total com preservação do recto e construção de ileostomia teminal, que é o procedimento recomendado. A colectomia parcial cursa com um pior prognóstico5,7 mas também não foi identificado qualquer segmento de cólon viável durante a laparotomia. A cesariana realizada no segundo dia após o início dos sintomas e o diagnóstico de peritonite condicionaram a abordagem cirúrgica mais precoce.
A taxa de mortalidade do megacólon tóxico secundário à colite por CD é significativa e varia entre 38% a 80%.5 O seu reconhecimento precoce e tratamento agressivo podem melhorar o prognóstico. Os autores realçam o potencial de qualquer antibiótico poder induzir colite mesmo quando usado por períodos curtos. Sabendo que também está descrita a associação de colite por CD com outros fármacos será de questionar a sua relação com a anfotericina B, dado que a doente fez apenas 24 horas de ampicilina e desenvolveu um quadro grave de megacólon toxico a CD.
REFERÊNCIAS
1. Cohen SH, Gerding Dn, Johnson S, Kelly CP, Loo VG, McDonald LC, Pepin J, Wilcox MH; Society for Healthcare epidemiology of America; Infectious Diseases Society of America. Clinical practice guidelines for Clostridium difficile infection in adults: 2010 update by the society for healthcare epidemiology of America (SHEA) and the infectious diseases society of America (IDSA). Infect Control Hosp epidemiol 2010;31(5):431-55. [ Links ]
2. Drekonja DM, Butler M, MacDonald R, Bliss D, Filice GA, Rector TS, Wilt TJ. Comparative effectiveness of Clostridium difficile treatments -A Systematic review. Ann Intern Med 2011;155(12):839-47. [ Links ]
3. Kelly CP, LaMont Jt. Clostridium difficile More Difficult Than ever. N Engl J Med 2008;359(18):1932-40. [ Links ]
4. Faris B, Blackmore A, Haboubi N. Review of medical and surgical management of Clostridium difficile infection. Tech Coloproctol 2010;14(2):97-105. [ Links ]
5. Sayedy L, Kothari D, Richards R. Toxic megacolon associated Clostridium difficile colitis. World J Gastrointest endosc 2010;2(8):293-7. [ Links ]
6. Berman L, Carling T, Fitzgerald Tn, Bell Rl, Duffy AJ, Longo We, Roberts Ke. Defining surgical therapy for pseudomembranous colitis with toxic megacolon. J Clin Gastroenterol 2008;42(5):476-80. [ Links ]
7. Earhart MM. The identification and treatment of toxic megacolon secondary to pseudomembranous colitis. Dimens Crit Care nurs 2008;27(6):249-54. [ Links ]
8. Longo We, Mazuski Je, Virgo KS, Lee P, Bahadursingh An, Johnson Fe. Outcome after colectomy for Clostridium difficile colitis. Dis Colon rectum 2004;47(10):1620-6. [ Links ]
9. Cocanour CS. Best Strategies in recurrent or Persistent Clostridium difficile Infection. Surg Infect 2011;12(3):235-9. [ Links ]
10. Nelson RL, Kelsey P, Leeman H, Meardon N, Patel H, Paul K, Rees R, Taylor B, Wood E, Malakun R. Antibiotic treatment for Clostridium difficile-associated diarrhea in adults. Cochrane Database Syst rev 2011;(9):CD004610 [ Links ]
Ana Santos: Serviço De Doenças Infecciosas - Hospital De S.João
Al. Prof. Hernâni Monteiro 4200-319 Porto.
Email: asfaustino@gmail.com














