A urticária crónica (UC) afeta 0,5-1% da população europeia1 e pode persistir vários anos, interferindo de forma significativa na qualidade de vida dos doentes, sobretudo devido ao prurido e angioedema2-4. Na fisiopatologia da UC espontânea (UCE) há evidência de autoimunidade tipo I (autoalergia com IgE anti-self) ou tipo IIb (IgG antirrecetor de alta afinidade da IgE e/ou anti-IgE)5,6, mas são escassos os testes disponíveis na prática clínica para distinguir estes dois subtipos de UCE que exibem distintas respostas terapêuticas7.
Ainda fatores exógenos (fármacos, infeções, alimentos ou stress) podem contribuir para a desgranulação mastocitária, e outros estímulos, como o exercício físico, a fricção ou pressão na pele, a exposição ao frio, calor ou luz podem ser responsáveis pelos diferentes tipos de UC indutível (UCInd) que podem existir de forma isolada ou associadas à UCE, conferindo-lhe maior duração e resistência à terapêutica2,8. Na UCE são frequentemente identificadas comorbilidades (autoimunes, atópicas, psiquiátricas, cardiometabólicas)4 que podem agravar a urticária ou orientar para o diagnóstico de endótipos da UCE6,9,10. Ainda na avaliação do doente com urticária
importa excluir doenças que se manifestam por lesões urticariformes (máculo-papulas) e/ou angioedema e quetêm tratamento e prognósticos diferentes11,12. São exemplos as síndromes autoinflamatórias congénitas (criopiri nopatias ou interferonopatias) ou adquiridas (síndrome de Schnitzler ou doença de Still de adulto) e a vasculite urticariana hipo ou normocomplementémica, em que as lesões de urticária são menos pruriginosas, podem acompanhar-se de dor e/ou outros sintomas gerais e podem deixar equimose ou pigmentação residual transitória13, e ainda o angioedema não histaminérgico, que surge sem urticária e eventualmente acompanhado de sintomas digestivos e/ou respiratórios (angioedemas hereditários ou adquiridos, como os induzidos por fármacos, como os inibidores do enzima de conversão da angiotensina)11,12,14.
Após identificação e eliminação de fatores desencadeantes e/ou de agravamento, no tratamento da UC estão preconizados fármacos que interferem nos seus mecanismos fisiopatológicos com o objetivo do controlo total dos sinais e sintomas da UCE de forma rápida e segura, numa escalada terapêutica de acordo com as recomendações internacionais e do Grupo Português de Estudos de Urticária (GPEU). Como primeira linha estão preconizados os anti-histamínicos de segunda geração não sedativos em dose diária até 4 vezes a dose diária recomendadaem RCM, seguindo-se o omalizumab e depois a ciclosporina11,15. De momento, são escassos os biomarcadores para orientar o diagnóstico e/ou prognóstico de UCE, e não estão definitivamente implementados alguns capazes de prever a resposta terapêutica4,7,16. Além da elevação da proteína C-reativa (PCR), velocidade de sedimentação e D-dímeros habitualmente associados a formas de urticária mais grave e com menor resposta aos anti-H17,17, a UCE com evidência de autoalergia associa-se a elevação da IgE total sérica basal e resposta rápida ao omalizumab18, enquanto na UCE com predomínio de autoimunidade do tipo IIb encontramos mais frequentemente basopenia, eosinopenia, IgE total sérica muito baixa, anticorpos antinucleares, teste do soro autólogo e teste de ativação dos basófilos positivos19 e uma resposta mais lenta ou mesmo insuficiente ao omalizumab5-7 e, ao contrário, uma resposta melhor à ciclosporina16.
Contudo, os estudos não são absolutamente concordantes quanto ao real valor destes biomarcadores, e existem outros fatores ainda mal conhecidos que influenciam o curso da UCE e da resposta ao tratamento. Assim, na abordagem de um doente com UC importa conduzir um interrogatório sistematizado que identifique aspetos da UCE associados a maior gravidade e que conduzam à otimização da terapêutica ou à orientação de exames complementares de diagnóstico com base na anamnese clínica15.
Neste sentido, o GPEU propõe a utilização de um questionário na primeira consulta de doentes com UC que inclui a avaliação dos seguintes parâmetros (Tabela 1):
1 - Idade de início, tempo de evolução da UC e existência de episódios prévios de urticária;
2 - Caracterização das lesões (duração de cada lesão individualmente, evolução ou não para hiperpigmentação residual, associação a prurido ou outros sintomas);
3 - Associação de angioedema às lesões máculo-papulares ou presença de angioedema isolado e, neste caso, a sua duração, localização e associação com sintomas digestivos ou respiratórios e eritema marginatum14;
4 - Localização principal das lesões máculo-papulares, dimensão e número total de lesões por dia, número de dias com lesões por semana, intensidade diária do prurido, e número de dias com angioedema, que podem ser medidos pela escala de gravidade da urticária e do angioedema, respetivamente urticaria activity score 7 - UAS7 - e angioedema activity score (AAS), ainda que estes sejam dados retrospetivos e não disponíveis na consulta inicial6;
5 - Fatores desencadeantes ou agravantes de lesões, nomeadamente fármacos do grupo dos anti-inflamatórios não esteroides;
6 - Coexistência de UCInd diagnosticada pela clínica e/ou por testes comprovativos;
7 - Comorbilidades, como patologias alérgicas ou autoimunes, que poderão orientar, respetivamente, para UCE do tipo I ou IIb6, patologia psiquiátrica, nomeadamente ansiedade e depressão, que podem ser um fator agravante da UCE, síndrome cardiometabólica com obesidade que pode condicionar a resposta ao tratamento com omalizumab ou hipertensão arterial que pode limitar a utilização de ciclosporina16;
8 - Identificação de medicação crónica para outras patologias e utilização pontual de fármacos para patologia aguda e avaliação da sua relação com o curso da UC;
9 - História familiar de urticária e/ou angioedema, patologia atópica ou autoimune;
10 - Terapêuticas prévias, respetivas doses, tempos de tratamento e efeito sobre a UCE;
11 - Controlo da UC e seu impacto na qualidade de vida, que podem ser avaliados pelos testes de controlo da urticária e/ou angioedema - urticaria control test (UCT) e angioedema control test (ACT) - que avaliam também o impacto da UCE na qualidade de vida dos doentes6, ou por testes mais específicos para avaliar a qualidade de vida, nomeadamente o DLQI (dermatology life quality index) e o CU-Q2oL, também validados em português20.
Tabela 1 Questões a colocar num doente com urticária crónica na consulta inicial
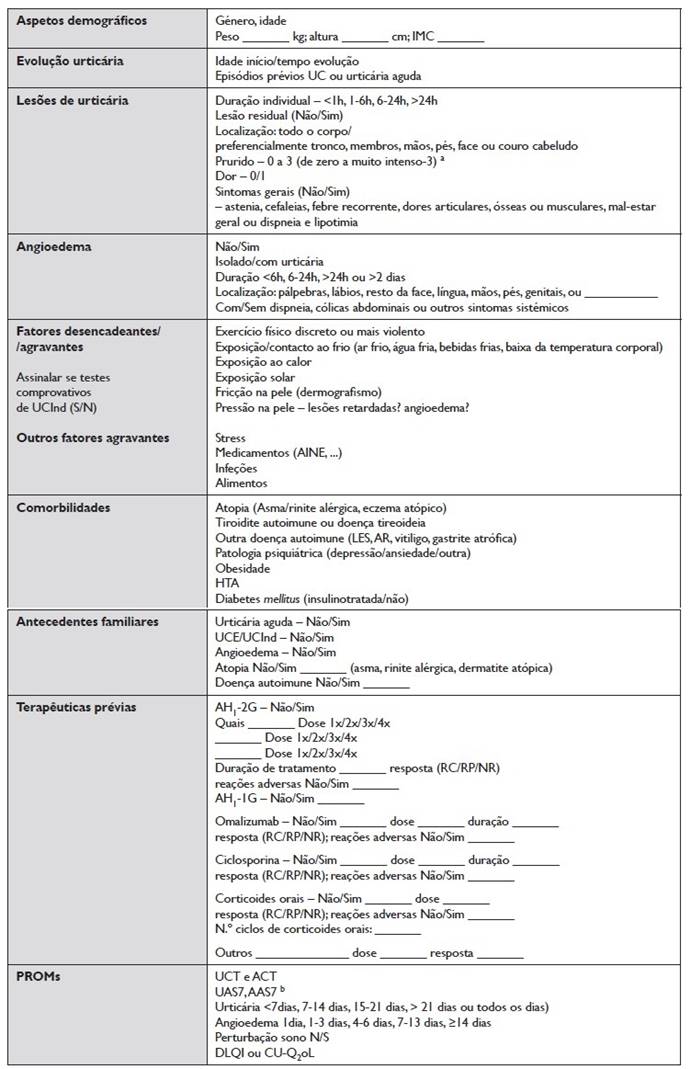
a Quantificar o prurido de acordo com a escala UAS.
b Serão difíceis de avaliar na primeira consulta, pois são registos retrospetivos, pelo que poderá ser substituído pelas questões seguintes em relação ao número de dias com lesões nas últimas 4 semanas.
Abreviaturas: IMC - índice de massa corporal; N/S ou S/N - não/sim ou sim/não; UCInd - urticária crónica indutível; UCE - urticária crónica espontânea; AINE - anti-inflamatórios não esteroides; AH1-2G - anti-histamínicos de segunda geração não sedativos; RC/RP/NR - resposta completa/resposta parcial/não resposta; AH1-1G - Anti-histamínicos de primeira geração sedativos; PROMs - patient reports outcomes measures; UCT - urticaria control test; ACT - angioedema control test; UAS7 - urticaria activity score 7 dias; AAS7 - angioedema activity score 7 dias; DLQI - Dermatology life quality index, CU-Q2oL - Chronic urticaria questionnaire on quality of life.
Este questionário com uma avaliação clínica sistematizada do doente com UC, além de permitir estabelecer um diagnóstico correto de UCE e/ou UCInd e identificar doentes com lesões urticariformes ou angioedema potencialmente relacionadas com outras patologias, permite caracterizar formas mais graves de UC que necessitam de um incremento mais rápido na escalada terapêutica (presença de angioedema, associação a UCInd, longa duração, grande impacto na qualidade de vida), fatores exógenos ou comorbilidades que podem contribuir para o agravamento da UC ou limitar o recurso a algumas terapêuticas e, eventualmente, orientar para a realização de exames complementares para despiste de patologias associadas.
Não foi avaliado o tempo que este questionário sistematizado acrescenta numa primeira consulta de urticária, o que poderá ser um fator limitante no Serviço Nacional de Saúde, nem foi validado o questionário em relação à sua exequibilidade e facilidade de aplicação na população nacional, o que se pretende em estudo futuro. Contudo, no seguimento de um doente com UCE a anamnese é primordial e a sua realização de uma forma detalhada e sistematizada contribuirá certamente para melhorar a orientação de cada doente.
A avaliação sistemática destes dados recolhidos nas várias consultas de urticária existentes no país, que se pretende realizar no futuro, permitirá conhecer melhor a realidade nacional e acompanhar melhor os doentes com UC.















