INTRODUÇÃO
A Imunoalergologia (IA) é a especialidade que aborda a prevenção, diagnóstico e tratamento das doenças alérgicas e imunológicas, com competências técnicas específicas, que contempla conhecimentos e atitudes1. A necessidade de cuidados especializados do foro da IA, não só no adulto mas também na criança, tem sido reconhecida de forma mais sistemática, consequência da evolução dos conhecimentos e da epidemiologia das várias patologias alérgicas emergentes nas últimas décadas.
Embora com uma área de atuação já definida, esta ainda não é reconhecida como especialidade médica em vários países da Europa, sendo que frequentemente os cuidados e avaliação destas doenças são realizados por outras especialidades. Numa publicação recente da Academia Europeia de Alergologia e Imunologia Clínica (EAACI - European Academy of Allergy and Clinical Immunology), onde 35 países europeus participaram, reportou-se a existência da especialidade e/ou subespecialidade de IA ou inexistência de ambas no seu país2. Vinte e três países confirmaram o reconhecimento da especialidade de IA, sendo que em 8 destes países coexiste também a subespecialidade de IA. Sete países reportaram a existência exclusiva de subespecialidade e somente 5 países não têm especialidade nem subespecialidade de IA (Tabela I)2.
Tabela 1 Existência da especialidade e/ou subespecialidade de Imunoalergologia pela Europa
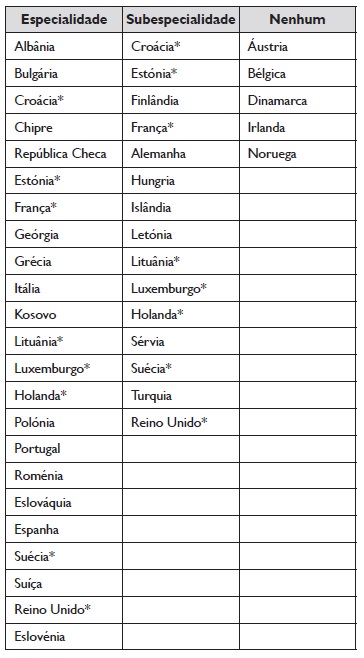
* Países em que coexiste a especialidade e subespecialidade de IA
Em Portugal a especialidade de IA existe desde 1979, sendo reconhecida pela Ordem dos Médicos em 1983, com abertura das primeiras vagas de Internato Médico Hospitalar em 1987, oferecendo ao longo do tempo um crescente suporte aos vários hospitais nacionais. Segundo a informação oficial mais recente, referente ao documento da Rede de Referenciação Hospitalar aprovado em 2018, 9 serviços e 17 unidades/consultas de IA hospitalares encontravam-se disponíveis a nível nacional1.
No entanto, na presente data, existem no Serviço Nacional de Saúde 33 unidades de saúde hospitalares que disponibilizam consulta de Imunoalergologia3. Apesar do papel predominantemente orientado para a atividade em ambulatório, nomeadamente na consulta externa e no Hospital de Dia (HD), existem serviços com grande diferenciação, quer para assistência a adultos quer a crianças, no internamento, sobretudo em patologias menos comuns e específicas da especialidade. Com este trabalho pretendeu-se avaliar e caracterizar o papel da IA fora do contexto ambulatório e HD, nomeadamente no apoio a doentes internados ao cuidado de outras especialidades.
MATERIAL E MÉTODOS
Foi realizada uma revisão de todos os pedidos de colaboração provenientes do internamento realizados ao serviço de IA de um hospital terciário entre Janeiro de 2018 e junho de 2019, perfazendo um total de 18 meses.
A colheita de informação foi realizada através da consulta dos processos clínicos dos doentes. A análise da informação clínica e demográfica, motivo de admissão e do pedido de colaboração, bem como do diagnóstico e tratamento, foi efetuada. Os resultados são apresentados na forma de frequências e percentagens relativamente ao número total de dados obtidos.
RESULTADOS
Quantificação dos pedidos
Foram identificados 177 pedidos de colaboração, correspondentes a 157 admissões de 148 doentes diferentes.
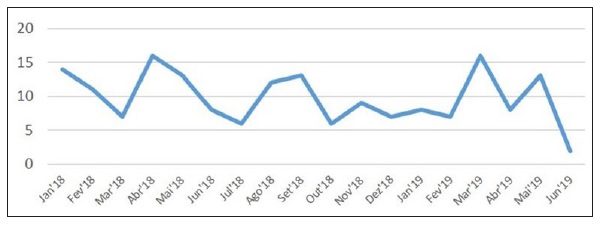
Estes 177 pedidos resultaram em 446 visitas médicas por parte do serviço de IA (média de 2,6 visitas por admissão, entre 1 a 69 visitas). Na distribuição dos pedidos de colaboração ao longo dos 18 meses avaliados são evidentes picos entre os meses de março e maio em ambos os anos e no mês de setembro em 2018 (Figura 1).
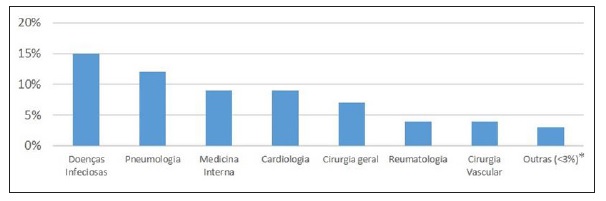
Os pedidos mais frequentemente provieram do serviço de Doenças Infeciosas, seguido de Pneumologia, Medicina Interna, Cardiologia, Cirurgia Geral, Reumatologia e Cirurgia Vascular. Um total de 31 serviços e unidades solicitaram o parecer do serviço de IA no apoio aos seus doentes internados (Figura 2).
Motivos e diagnósticos
A maioria dos pedidos, cerca de 83%, resultou de uma suspeita de reação de hipersensibilidade a fármacos. O segundo motivo mais frequente de pedido de colaboração relacionou-se com a orientação de patologias do foro imunoalergológico e com diagnóstico estabelecido por Imunoalergologista ou pelo médico assistente. Assim, foram observados casos de angioedema hereditário com necessidade de profilaxia, doentes com imunodeficiências primárias com necessidade de controlo dos níveis de IgG e tratamento de reposição com IgG endovenosa, bem como doentes internados por exacerbação de asma, asma inaugural e/ou asma não controlada, com necessidade de orientação de terapêutica em internamento e ambulatório.
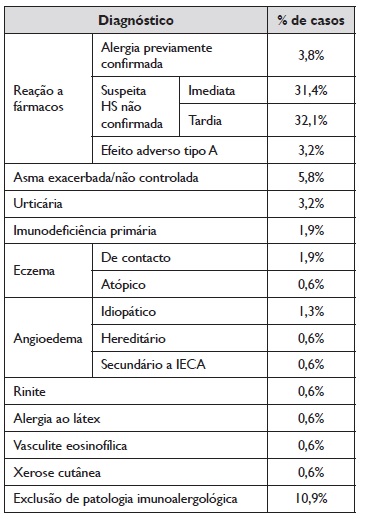
Dos diagnósticos realizados após avaliação de IA, a validação de possível reação de hipersensibilidade a fármacos foi mais frequente, seguida pela asma exacerbada ou não controlada, efeitos adversos tipo A a fármacos e urticária. A exclusão de patologia do foro imunoalergológico foi também um diagnóstico importante da avaliação dos doentes internados (11%). Todos os diagnósticos
efetuados estão descritos na Tabela 2.
Caracterização da população
A média de idade dos doentes avaliados foi de 55 anos, com intervalo entre os 7 meses e os 89 anos. Apenas 4 doentes tinham idade inferior a 18 anos e 52% do número total de doentes eram do sexo feminino.
Os motivos de internamento pelas outras especialidades nos doentes observados por IA foram, na sua maioria, cirurgia eletiva/não programada em 22%, com ou sem complicações pós-operatórias, nomeadamente infeção de ferida cirúrgica e/ou prótese, seguido de infeção respiratória em 13% e tuberculose em 5%.
Cerca de 81% da população nunca tinha sido seguida em consulta hospitalar de IA, sendo que 56% dos casos não apresentavam nenhum antecedente conhecido do foro imunoalergológico.
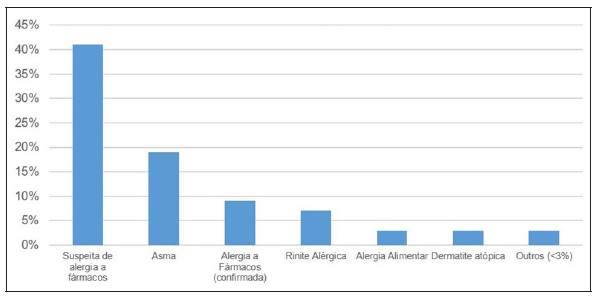
Dos doentes que apresentavam doenças alérgicas conhecidas, a história pessoal de alergia a fármaco foi a mais frequentemente encontrada, seguida de asma, alergia a fármaco confirmada, rinite alérgica, alergia alimentar e dermatite atópica (Figura 3).
Abordagem e orientação
Em relação aos casos de suspeita de hipersensibilidade a fármacos, esta foi corroborada em aproximadamente 64% dos doentes, tendo sido registadas no Catálogo Português de Alergias e Outras Reações Adversas (CPARA) 56% destas reações. Os grupos de fármacos mais comummente envolvidos foram os antibióticos β-lactâmicos, seguidos dos glicopeptídeos, anti-inflamatórios não esteroides, quinolonas e meios de contraste iodado (MCI). Dois ou mais grupos de fármacos estavam envolvidos em 32,3% dos casos.
De todos os casos suspeitos de reações de hipersensibilidade a fármacos, 19% corresponderam a suspeitas de reações cutâneas graves induzidas por fármacos (SCAR), com 16 casos de síndrome de DRESS (drug reaction with eosinophilia and systemic symptoms) possíveis, prováveis ou definitivos segundo os critérios do RegiSCAR4, três casos de pustulose generalizada exantemática aguda e um de necrólise epidérmica tóxica. Em 6% dos casos assumiu-se anafilaxia, estando envolvidos neste grupo as seguintes classes de fármacos: antibióticos β-lactâmicos, antivirais e corantes (azul patente).
De todos os casos abordados, aproximadamente 30% não necessitaram de qualquer tipo de intervenção por parte da IA. Em 44% foram utilizados corticoides (sistémicos e/ou tópicos) e anti-histamínicos em 33%, tendo sido sugeridas alternativas terapêuticas em todos os casos necessários.
Foram ainda realizados um total de 21 protocolos de dessensibilização em doentes internados por outras especialidades, correspondendo a 13% de todos os internamentos. Destes, 10 corresponderam a protocolos de dessensibilização a ácido acetilsalicílico em doentes com patologia cardíaca, 7 a antibióticos, 3 a quimioterápicos e 1 ao fator IX da coagulação.
Relativamente à população total abordada, a taxa de mortalidade foi de 5,1%, correspondendo a um total de 8 mortes, sendo que dois destes doentes apresentaram SCAR e um doente apresentava asma grave exacerbada.
Não foi possível confirmar, através do registo dos processos clínicos, uma relação causal entre a ocorrência de patologia imunoalergológica e o desfecho destes três doentes. Os restantes cinco doentes faleceram por causas não relacionadas, já após a observação por Imunoalergologia ter terminado.
Quarenta e seis por cento dos doentes foram posteriormente avaliados em consulta externa de IA, a maioria destes (84%) para estudo da suspeita de alergia a fármacos, seguido de estudo e orientação de doentes com asma (8%), angioedema (4%) e urticária (4%).
DISCUSSÃO
A prevalência de doenças alérgicas é elevada entre a população mundial, sendo que a rinite afeta entre 17 a 29% da população europeia e a asma de 1,3 a 11%, com uma realidade em Portugal de aproximadamente 22% e 6,8%, respetivamente5,6. Quanto a reações adversas a fármacos, estas podem atingir 10-15% da população mundial, ocorrendo em até 20% dos doentes internados7-10.
Vários estudos demonstram uma incidência crescente da doença alérgica na população geral, nomeadamente nos países desenvolvidos. O crescente peso de doenças alérgicas impõe uma procura substancial nos cuidados de saúde. No Reino Unido, entre 1990 e 2004, a admissão hospitalar por anafilaxia teve um crescimento de 700%, por alergia alimentar 500%, por urticária 100% e por angioedema 40%11. Um estudo australiano veio também a demonstrar um aumento de admissões hospitalares por anafilaxia de 1,7 vezes entre 1998 e 2005 e de 1,5 vezes nas admissões, tanto por anafilaxia como por alergia alimentar nos sete anos subsequentes12. No entanto, estudos sobre admissões hospitalares por asma realizados no Noroeste de Espanha (na população pediátrica) e em Portugal, entre 1995 e 2007 e entre 2000 e 2010, respetivamente, demonstraram um decréscimo das mesmas13,14.
Embora vários estudos tenham vindo a demonstrar um padrão de aumento nos internamentos hospitalares por patologias do foro imunoalergológico, tal não se traduz num aumento do número de doentes internados a cargo da IA. Durante o período de tempo abordado neste trabalho, em que foram realizados 177 pedidos de colaboração ao Serviço de IA, houve um total de 7 internamentos à responsabilidade da IA (6 por exacerbação da asma e 1 por síndrome de DRESS). Assim, a atividade em regime de internamento do Serviço de IA em questão durante este período traduziu-se maioritariamente na avaliação e apoio a doentes internados à responsabilidade de outras especialidades.
Este trabalho salienta a importância da IA na abordagem de doentes internados, principalmente com suspeitas de reação de hipersensibilidade a fármacos, responsável pela vasta maioria dos pedidos de colaboração efetuados. O papel da IA passou pelo diagnóstico, abordagem terapêutica e intervenção em situações de reação de hipersensibilidade a fármacos, cuja evicção apresentava um risco superior ao benefício para o doente.
Na nossa avaliação concluiu-se que os fármacos mais frequentemente envolvidos nas suspeitas de reação de hipersensibilidade foram os antibióticos β-lactâmicos, seguidos dos glicopeptídeos, anti-inflamatórios não esteroides, quinolonas e MCI, não se afastando da realidade observada tanto a nível nacional como mundial, sendo descrita uma predominância de antibióticos da família dos β-lactâmicos (nomeadamente penicilinas e cefalosporinas), sulfonamidas, ácido acetilsalicílico e outros anti-inflamatórios não esteroides15-20. Salienta-se também a participação da especialidade na abordagem e orientação de SCAR e em particular de casos de síndrome DRESS que, apesar de raros, representaram 12% das avaliações efetuadas e 62% das deslocações ao internamento. Este peso deve-se não só à gravidade deste diagnóstico mas também ao seu curso tipicamente prolongado, que exigiu na maioria dos casos um acompanhamento de várias semanas a meses pela especialidade.
Destacam-se dois casos específicos observados durante este período: o primeiro trata-se de um doente do sexo masculino, de 76 anos, internado ao cuidado de Doenças Infeciosas por espondilodiscite fúngica por Candida glabrata. Ao longo do internamento desenvolveu síndrome de DRESS (pontuação 5 no RegiSCAR) com envolvimento hematológico, hepático, renal, cutâneo e febre. Não foi possível determinar cabalmente o fármaco causal, havendo várias reativações com a introdução de novos antifúngicos e sucessivas reduções de corticoterapia sistémica. Devido ao curso desfavorável da doença e
refratariedade ao tratamento, foi introduzida terapêutica com mepolizumab (indicação off label). No entanto, o doente faleceu por falência multiorgânica pouco após a introdução desta terapêutica, não sendo possível avaliar a eficácia da mesma.
O segundo relata o caso de uma doente de 38 anos com antecedentes de síndrome de DRESS (pontuação 6 no RegiSCAR) e síndrome de alergia a múltiplos fármacos em internamento prévio, com teste de transformação linfocitária (TTL) positivo para isoniazida, rifampicina, etambutol, pirazinamida, vancomicina e piperacilina/tazobactam, bem como testes epicutâneos positivos (a 10 e 30%) para o primeiro e testes cutâneos intradérmicos positivos na leitura tardia (diluição 1/1) para MCI. Foi reinternada em 2018 com tuberculose pleural e necessidade de terapia antibacilar. Foi iniciado tratamento com
etambutol e pirazinamida (SI inferior e sem curva dose-resposta no TTL), levofloxacina e linezolide, introduzidos sucessivamente com vigilância clínica e laboratorial aquando da introdução de cada fármaco21.
Estes exemplos vêm demonstrar a diferenciação do campo de atuação da IA em doenças específicas da especialidade, que tornam a presença e colaboração de um Imunoalergologista essencial para o doente e para o funcionamento de um hospital.
Este trabalho apresenta algumas limitações, nomeadamente uma possível sobrevalorização dos casos de reação de hipersensibilidade a fármacos, pois não foi possível obter informação sobre o resultado do estudo de alergia a fármacos realizado posteriormente em HD. Por outro lado, apenas se encontram quantificados os pedidos de colaboração realizados pelo sistema informático, não sendo possível quantificar o número de colaborações realizados através de contactos diretos por chamada telefónica ao médico imunoalergologista, podendo traduzir-se numa subvalorização do número total de colaborações pela especialidade. Teria sido importante realizar ainda uma comparação do número de pedidos de colaborações a outras especialidades hospitalares, permitindo uma estratificação do impacto da especialidade de IA no apoio a doentes internados ao cuidado de outras especialidades.
Desde o seu surgimento em 1979 até à atualidade, a evolução de conhecimentos e prestação de serviços na especialidade da Imunoalergologia tem evoluído, nomeadamente fora do contexto ambulatório e HD. Os dados apresentados referem-se a um hospital terciário na região do Norte de Portugal. Seria importante avaliar o impacto que esta atividade apresenta no quotidiano do Imunoalergologista, não só para uma perceção mais abrangente de todas as suas competências e áreas de atuação, com potencial impacto nos programas de formação, mas também para divulgação junto das outras especialidades.
Para tal seria valiosa a partilha de dados entre hospitais de várias regiões do país.
CONCLUSÃO
O trabalho do Imunoalergologista baseia-se maioritária e tradicionalmente na avaliação, orientação e abordagem do doente em ambulatório, tanto em regime de consulta externa como de Hospital de Dia. No entanto, o seu papel pode ser decisivo na abordagem a doentes internados. Este trabalho enfatiza esse papel, nomeadamente no diagnóstico e tratamento de doentes com reações de hipersensibilidade a fármacos, desde a avaliação de suspeitas remotas à abordagem a reações graves e potencialmente fatais.