Introdução
Os cuidados paliativos (CP) têm como intuito a melhoria da qualidade de vida dos doentes e familiares que se defrontam com doenças graves e/ou avançadas, incuráveis ou progressivas, através da prevenção e alívio do sofrimento físico, psicoemocional, sociofamiliar e espiritual.1-4
Em Portugal, estima-se que entre 80 a 100 mil adultos necessitem de CP, aproximadamente 1% da população nacional. Esses cuidados podem ser prestados em internamento hospitalar, Unidades de Cuidados Paliativos, estruturas residenciais para idosos ou no domicílio. Neste momento, porém, o número de equipas comunitárias de cuidados paliativos está aquém do desejável e sem capacidade de abranger todos os doentes que delas bene-ficiariam.5
Gomes et al mostrou que mais de metade dos portugueses preferiam falecer em casa (51,2%), uma percentagem mais significativa em indivíduos com mais de 75 anos (66,2%),6 contudo apenas em 32,3% se cumpriu esse desejo, ocorrendo a maioria das mortes em ambiente hospitalar.6-8
Os sintomas (como a dor, dispneia, anorexia, obstipação e astenia) são multifatoriais, dinâmicos e têm caráter multidimensional. A sua gestão é uma das áreas de atuação basilares em CP já que o descontrolo sintomático influencia negativamente a qualidade de vida do doente e da sua família.3
Para maximizar o conforto destes doentes é importante uma adequada gestão terapêutica (farmacológica e não farmacológica). A via preferencial em CP é a via oral pela facilidade de acesso, mínimo desconforto, melhor adesão ao tratamento e a possibilidade de ser realizada em domicílio.3,4No entanto, com a progressão da doença de base, alteração do estad
o de consciência, intolerância gastrointestinal, recusa alimentar ou disfagia grave, a via oral pode estar comprometida ou não ser a adequada, estando demonstrado que, nas últimas semanas de vida, cerca de 70% dos doentes necessita de administração de opióide por via não-oral.9,10Assim sendo, é necessário encontrar vias alternativas para administração farmacológica, como as vias intravenosa, intramuscular, sub-cutânea, cutânea (transdérmica ou tópica), transmucosa (intranasal, bucal, sublingual ou rectal) ou através de dispositivos de alimentação entérica. As vias intravenosa e intramuscular tendem a ser preteridas em CP em relação às restantes, dado serem mais invasivas, dolorosas e com maior risco de complicações associadas. Para além disso, a sua administração deve ser realizada por um profissional de saúde o que dificulta a sua utilização em ambulatório.3,4,10
De referir ainda que muitas das terapêuticas usadas em CP por vias alternativas são off-label e baseiam-se na evidência disponível, muitas vezes em casos publicados, pequenos estudos observacionais ou em consensos de opinião de peritos sobre boas práticas na abordagem do doente adulto em fim de vida.3,4,11
O objetivo deste trabalho é realizar uma revisão das vias alternativas preferenciais em cuidados paliativos, destacando as suas vantagens e desvantagens, possíveis efeitos adver-sos e principais opções farmacológicas no doente adulto.
1 - VIAS TRANSMUCOSAS:
A administração de fármacos por via transmucosa é uma alternativa muito usada em CP quando a via oral está comprometida. Os fármacos são rapidamente absorvidos e atingem a circulação sistémica, escapando ao efeito de primeira passagem hepática. Isso permite o seu uso em situações em que há necessidade de controlo rápido de sintomas (exemplo: dor, convulsões, náuseas) sem carecer da intervenção de profissionais de saúde.10,12-14
O seu perfil de segurança está mais estudado em idade pediátrica dado ser uma via muito difundida nestes doentes, sendo cada vez mais usada em adultos em CP.14,15
As principais vias transmucosas são: sublingual, bucal, intranasal e rectal. Estas mucosas (oral, nasal e rectal) têm as suas particularidades e o seu uso como via terapêutica está limitado essencialmente pela capacidade dos fármacos as ultrapassarem.12-14
De seguida apresentam-se as principais características e opções farmacológicas de cada uma destas vias.
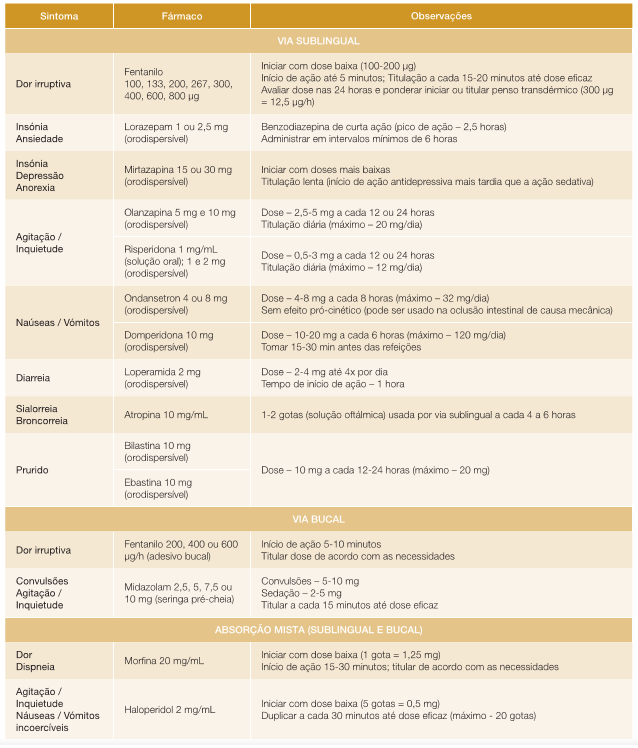
1.1 - Via transmucosa oral (bucal e sublingual)
As áreas bucal (vestíbulo oral - mucosas jugal e gengival) e sublingual (superfície ventral da língua e área abaixo desta) são superfícies não-queratinizadas, permitindo a difusão de alguns fármacos que são absorvidos por via paracelular ou transcelular de acordo com a permeabilidade das substâncias e sistemas de entrega, sendo a dissolução destes favorecida pelo ambiente aquoso criado pela saliva.12,13,16Como estas mucosas são muito vascularizadas, os fármacos, ao atingirem os seus capilares, entram diretamente na circulação sistémica, fazendo bypass ao metabolismo hepático e efeito de primeira passagem. Assim sendo, a sua absorção e início de ação tendem a ser mais rápidos.13,16
O uso desta via permite o controlo rápido de sintomas de forma fácil e acessível, sem necessidade de administração por profissionais de saúde. Para além disso, também existem formulações de libertação prolongada, permitindo o controlo sintomático a longo prazo.13,14,16Os fármacos podem apre-sentar-se como comprimidos, pastilhas, solução oral, spray ou adesivos.13,16
A sua principal desvantagem é ser dose e volume-dependente. Concomitantemente, como partes destas formulações necessitam de saliva para ajudar na absorção, a eficácia pode ser menor em doentes com xerostomia, mucosite ou sialorreia. Em doentes com disfagia grave, existe aumento do risco de aspiração de saliva (pela indução da salivação) e, ainda, pode ser indutor de desconforto em doentes com naúsea ou vómitos.13,16
Na Tabela 1 constam os principais fármacos usados por esta via de acordo com o sintoma que se está a manusear.
1.2 - Via intranasal
A cavidade nasal apresenta duas áreas cujas mucosas têm possibilidade de absorção farmacológica: a mucosa olfativa (pequena área) com acesso direto ao sistema nervoso central, sendo uma via de ação direta nariz-cérebro, e a mucosa respiratória (área extensa) muito vascularizada que permite uma rápida ação do fármaco.13,14,19,20
O principal fator limitante desta via é apenas conseguir absorver baixos volumes de fármaco (ideal 0,2-0,3 mL, máximo 1 mL) devendo o volume ser distribuído pelas duas narinas para otimizar a absorção. Para além disso, deve ser adicionada 0,1 mL à dose eficaz (espaço morto).19,20Assim sendo, a sua aplicação deve ser realizada preferencialmente com aplicador próprio que permite a aplicação da dose e volumes exatos e o uso eficaz em qualquer posição, sem necessitar de compliance do doente.13,19,20
Os seus principais efeitos secundários são locais, com irritação e inflamação nasal, e não deve ser usada em doentes com rinite ativa.13
As principais utilizações em CP são o tratamento da dor irruptiva, das convulsões e na sedação, estando os principais fármacos usados apresentados na Tabela 2.
Tabela 2: Principais fármacos utilizados por via intranasal.11,13,14,18,21-23
| Sintoma | Fármaco | Observações |
|---|---|---|
| Dor | 400 µg/dose | Titular de acordo com as doses de opiáceo Início de ação - 5 minutos; Titulação a cada 15-30 minutos até dose eficaz (máxima - 800 µg/dose) |
| Convulsões Agitação | Midazolam (5 mg/1mL) | Convulsões - 2,5-5 mg em cada narina (0,6- 1 mL) Sedação - 1-2 mg em cada narina (0,3-0,5 mL) Titular a cada 15-30 minutos até dose eficaz |
1.3 - Via rectal
A administração de fármacos por via rectal em CP está reservada para casos de desconforto local ou em emergências em que sejam necessários fármacos que não podem ser dados por outras vias alternativas. Sendo a mucosa rectal muito vascularizada, esta permite a absorção rápida e início de ação precoce, o que possibilita a sua rápida atuação em situações emergentes.13,24,25
Estas formulações apresentam-se como supositórios ou enemas e os principais efeitos secundários são irritação e desconforto local. Deve ser evitada em doentes com lesões do canal anal, hemorroidas ou retorragias e deve ser usada com precaução quando há lesão da medula espinhal acima da sexta vértebra torácica (T6) pelo risco de disreflexia autonómica e complicação sistémica.24,25
Os principais fármacos usados por esta via são apresentados na Tabela 3.
2 - VIAS CUTÂNEAS:
As vias cutâneas são muito usadas em CP principalmente para tratamento da dor, uma vez que é fácil de usar, não invasiva, não causa desconforto e de aplicação sim-ples que poderá ser realizada pelo doente ou cuidador, sem intervenção dos profissionais de saúde.3,9,27,28
Existem duas opções que utilizam a pele como veículo para absorção de fármacos: a via transdérmica que, através de um sistema próprio, permite a libertação lenta e gradual do fármaco na corrente sanguínea, atuando a nível sistémico; e a via tópica em que o fármaco exerce a sua ação junto ao local de administração (concentração elevada de fármaco no tecido-alvo com escassa concentração sérica).29
De seguida será apresentada o mecanismo de ação, vantagens e desvantagens de cada uma destas vias e os principais fármacos usados na prática clínica (Tabelas 4 e 5).
2.1 - Via transdérmica
Os sistemas transdérmicos contêm fármacos lipofílicos de pequenas dimensões e com alta potência que atravessam a stratum corneum (camada mais externa da epiderme) atingindo os capilares da derme, difundindo-se posteriormente na corrente sanguínea até atingir os recetores nervosos centrais (por exemplo os recetores opiáceos centrais) ou periféricos (como os recetores muscarínicos periféricos).30-32
A maioria destes sistemas libertam o fármaco de forma lenta e gradual o que permite um controlo sintomático sustentado com menor número de administrações, reduz os efeitos secundários associados e melhora a adesão terapêutica.31,33Para além disso, tem como vantagem, em relação à via oral, o facto de evitar o efeito de primeira passagem no fígado e de manter a eficácia terapêutica mesmo quando existem problemas de absorção gastrointestinais.30,31,33
Os principais fatores limitantes desta via são o baixo número de fármacos que se podem aplicar e ser necessário algum tempo até ter concentração estável, o que impede o seu uso na abordagem inicial do sintoma ou em situações de descontrolo sintomático agudo (como a dor irruptiva).30,31,33
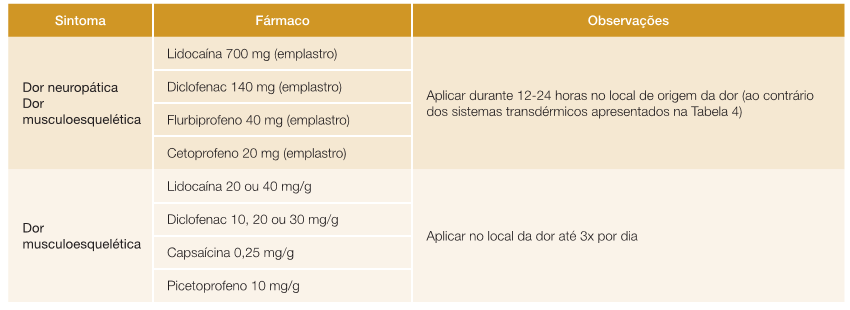
2.2 - Via tópica
A via tópica aparece como uma boa opção terapêutica para alívio da dor localizada musculo-esquelética e da dor neuropática.29,35-37
Os fármacos usados podem apresentar-se com formulações diferentes (gel, creme, pomada, emplastros) que permitem a sua penetração cutânea para posteriormente atuarem ao nível dos terminais sensoriais periféricos e estruturas adjacentes da derme, conseguindo uma maior concentração de fármaco no local pretendido com menor absorção sistémica e menos efeitos secundários.35,37
A maior desvantagem destas opções farmacológicas é apresentarem uma eficácia limitada sobretudo na dor visceral. Os efeitos secundários mais comuns são reações cutâneas (eritema, prurido ou edema).29
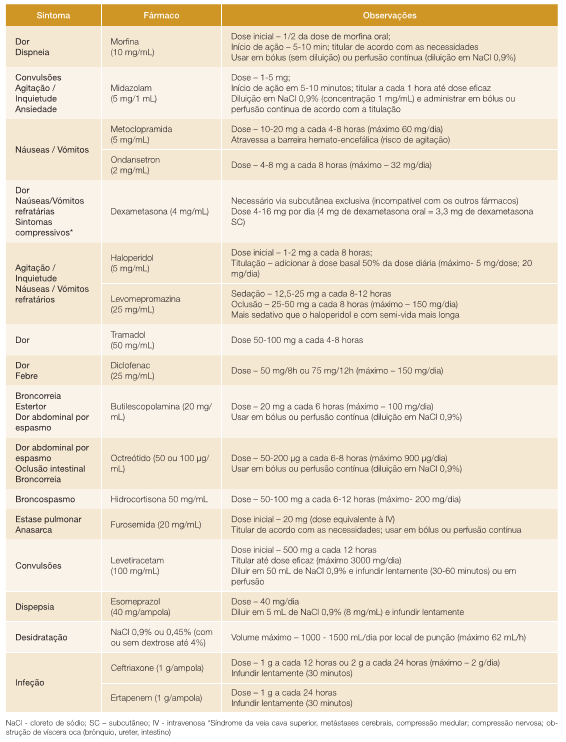
3 - VIA SUBCUTÂNEA:
A via subcutânea é uma das principais vias utilizadas em CP, que, ao contrário das vias anteriores, tem como limitação necessitar da intervenção de profissionais de saúde, pelo menos numa fase inicial até o doente / cuidador estarem familiarizados com o uso dos dispositivos utilizados para a administração dos fármacos.3,4,17,38,39
O local de infusão e absorção de fármacos por via subcutânea é a hipoderme (camada mais profunda da pele), que é constituída por tecido adiposo organizado muito vascularizado nos seus bordos, sendo mais facilmente absorvidas as moléculas de pequenas dimensões e de carga negativa ou fluídos até 1000-1500 mL/dia em perfusão contínua.4,38Esta via é segura e, apesar de se atingirem picos de concentração sérica menores, permite manter concentrações mais estáveis e prolongadas.3,4,39
As suas principais vantagens são a facilidade de colocação de cateter subcutâneo, com pouco desconforto associado, a comodidade e a possibilidade de manter o cateter no domicílio (requer menor necessidade de supervisão e menos riscos caso seja removido), permitindo o uso em caso de crises sintomáticas (dor, náuseas, vómitos incoercíveis, agitação e dispneia).3,4,38,39
Como o volume e velocidade de infusão de fluídos são limitados, esta via não deve ser usada em situações de necessidade de ressuscitação volémica (como por exemplo, o choque), nem em situações em que é necessário ajuste posológico muito frequente. Para além disso, o seu uso também está contraindicado quando há alterações do tecido celular subcutâneo (áreas de infeção ou ulceração cutânea), edema generalizado ou compromisso grave da drenagem linfática (como por exemplo o linfedema) ou da circulação venosa (como por exemplo síndrome da veia cava superior) e em situações de hemorragia maciça ou hipotensão grave (pela vasoconstrição periférica compensatória).3,4,38
A via subcutânea tende a ser bem tolerada e raramente tem efeitos adversos locais sendo os mais comuns o edema subcutâneo, eritema e prurido.4,39De modo a evitar que se acumule um grande volume de líquido normalmente não devem ser administrados mais que três fármacos no mesmo momento, otimizando assim a absorção adequada de cada um deles sem comprometer a eficácia terapêutica. Concomitantemente é necessário ter em conta as compatibilidades entre fármacos antes de serem administrados na mesma via.4
Os principais fármacos administrados na prática clínica por esta via são apresentados na Tabela 6.
4 - DISPOSITIVOS DE ALIMENTAÇÃO ENTÉRICA:
Nos doentes com dispositivos de alimentação entérica prévios (sonda nasogástrica, sonda nasojejunal ou dispositivos de gastrostomia ou jejunostomia percutâneas) ou nos quais a equipa assistente considere que existe claro benefício clínico na sua colocação, pode ser considerada a realização de terapêutica por esta via, sendo, contudo, necessário ajuste farmacológico para soluções orais ou comprimidos compatíveis.53-55
Os comprimidos deverão ser triturados para a administração por esta via, não devendo ser administrados comprimidos gastrorresistentes (por exemplo, inibidores de bomba de protões ou ácido acetilsalicílico) ou de libertação modificada (como morfina de libertação prolongada, trazodona de libertação modificada ou cápsulas de omeprazol) uma vez que, com o processo de trituração, são destruídos os mecanismos usados para essa modificação, alterando a biodisponibilidade do fármaco e o seu respetivo pico de dose. Também não é recomendada a administração de formulações sublinguais ou bucais, pois a sua absorção é gravemente comprometida no trato gastrointestinal; nem a administração de formulações com sucralfato, porque formam um complexo fármaco-alimento que se torna não absorvível.53-57
Para além disso, pode ser necessário o ajuste do número de administrações e dose de alguns fármacos (como a varfarina, a carbamazepina, a fenitoína, a digoxina ou a ciprofloxacina) em que existe redução da absorção por esta via quer por incompatibilidade física, quer por interações químicas (dado a consistência e o pH serem diferentes no estômago e jejuno em comparação com a ingestão oral).53,55-57
Por fim, deverá ser ainda tido em conta que não devem ser triturados para administração por esta via fármacos citotóxicos, análogos de prostaglandinas ou antagonistas hormonais pelo risco de inalação e/ou absorção tópica pelos profissionais que os manipulam.53,55,56Também devido a esse risco deve ser evitada a trituração de antibióticos, preferindo a sua administração em solução oral ou em formulações efervescentes (quando existentes).53,58
Conclusão
Os CP privilegiam a qualidade de vida do indivíduo, sendo a gestão sintomática uma das suas áreas de atuação mais importante. Quando os doentes perdem a via oral existem diferentes vias alternativas (transmucosa, cutânea, subcutânea ou dispositivos de alimentação entérica) que permitem a gestão farmacológica dos diferentes sintomas sem necessidade de re-curso à via intravenosa ou intramuscular, o que possibilita que os doentes permaneçam confortáveis no domicílio.