Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Jornal Português de Gastrenterologia
versão impressa ISSN 0872-8178
J Port Gastrenterol. vol.20 no.2 Lisboa mar. 2013
https://doi.org/10.1016/j.jpg.2012.04.034
Sífilis - uma causa rara de hepatite colestática
Syphilis - a rare cause of cholestatic hepatitis
Daniela Marado∗, Inês Patrício, Rita Magano, Evelise Ramos e Pedro Ribeiro
Serviço de Medicina, Hospital Geral, Centro Hospitalar e Universitário de Coimbra, E.P.E., Coimbra, Portugal
*Autor para correspondência
RESUMO
Introdução: Apesar de as alterações das provas de função hepática poderem acontecer com alguma frequência na sífilis, uma hepatite clínica com icterícia é uma situação rara.
Caso clínico: Homem de 35 anos de idade, que recorreu ao Serviço de Urgência (SU) por icterícia cutâneo-mucosa, acolia fecal e colúria com uma semana de evolução. Descrevia o aparecimento de lesões cutâneas 3 semanas antes, que envolviam as palmas das mãos e plantas dos pés, para além de dores abdominais, emagrecimento, sudorese noturna e múltiplas adenomegálias. Do estudo complementar realizado, destacam-se hiperbilirrubinémia mista, aumento das atividades séricas das enzimas fosfatase alcalina, gama-glutamiltransferase e aminotransferases e ainda serologias negativas para VIH, VHB e VHC. O estudo imagiológico excluiu obstrução da via biliar. O rastreio da sífilis (VDRL/RPR) foi positivo, com título de 1:32, tendo o teste de ELISA confirmado infeção ativa. O doente foi tratado com penicilina benzatínica.
Discussão/Conclusão: Apesar de se desconhecer o mecanismo patogénico exato, a hepatite sifilítica costuma surgir associada a manifestações de sífilis secundária. É cada vez mais rara, mas deve ser considerada no diagnóstico diferencial de hepatites colestáticas.
Palavras-Chave Hepatite; Sífilis; Colestase
ABSTRACT
Background: Although changes in liver function tests may occur with some frequency in syphilis, a clinical hepatitis with jaundice is a rare situation.
Clinical case: Male, 35 years old, who appealed to the Emergency Room (ER) with mucocutaneous jaundice, dark urine and fecal acholia with one week of evolution. He described the appearance of skin lesions 3 weeks before, involving the palms and soles, as well as abdominal pain, weight loss, night sweats and multiple lymph nodes enlargements. From the complementary study performed, we can highlight a hyperbilirubinaemia, increased activity of the sérum enzymes alkaline phosphatase, gama-glutammyltransferase and aminotransferases levels and still negative serology for HIV, HBV and HCV. The imagiological study excluded biliary tract obstruction. Syphilis screening (VDRL/RPR) was positive, with titers of 1:32 and the ELISA assay confirmed active infection. The patient was treated with benzathine penicillin.
Discussion/Conclusion: The pathogenic mechanism of syphilitic hepatitis is not currently known, but this disorder appears associated with secondary syphilis. It is extremely rare, but, nevertheless, it should be considered in the differential diagnosis of cholestatic hepatitis.
Keywords Hepatitis; Syphilis; Cholestasis
Introdução
A sífilis é uma infeção sistémica crónica, transmitida geralmente por contacto sexual e provocada pelo Treponema pallidum da subespécie pallidum. Caracteriza-se por episódios de doença ativa, os quais são interrompidos por períodos de latência. Após um período de incubação médio de 2 a 6 semanas, surge a lesão primária no local da inoculação, a qual está frequentemente associada a linfadenopatia regional. O estadio bacteriémico secundário, associado ao aparecimento de lesões cutâneo-mucosas e linfadenopatias generalizadas, é seguido de um período latente de infeção subclínica, que pode durar muitos anos. A sífilis terciária caracteriza-se pela presença de lesões cutâneo-mucosas, músculo-esqueléticas ou parenquimatosas destrutivas, aortite ou doença sintomática do sistema nervoso central.
No início do século XX, a sífilis encontrava-se disseminada por toda a Europa. Nos Estados Unidos, a incidência da doença atingiu um pico durante a Segunda Guerra Mundial e, depois de um período de progressivo declínio, aumentou no final dos anos 80, para depois voltar lentamente a diminuir1. A infeção pelo vírus da imunodeficiência humana (VIH) é o principal fator a contribuir para a re-emergência da sífilis e a proporcionar a exposição de uma miríade de manifestações com as quais os clínicos deixaram de estar tão familiarizados.
A lesão hepática na sífilis foi reconhecida há mais de 400 anos, embora se considere rara2. O mecanismo patogénico subjacente à doença hepática sifilítica é desconhecido, mas propuseram-se várias hipóteses para o explicar, desde a inoculação direta do agente etiológico no sistema venoso portal (associado a um período de bacteriémia que ocorre na fase secundária da doença) à lesão do hepatócito mediada por imunocomplexos, a qual é, na maioria das vezes, assintomática. A hepatite sifilítica franca caracteriza-se por níveis séricos elevados de fosfatase alcalina, acompanhando-se de um aumento moderado das aminotransferases e ainda por um aspeto histológico inespecífico, que inclui inflamação moderada (com presença de polimorfonucleares neutrófilos e linfócitos e formação de granulomas não caseosos, onde se identificam células gigantes multinucleadas), algum dano hepatocelular e ausência de colestase (na maioria das situações). É muito rara a identificação do agente etiológico da doença no fígado de doentes com hepatite sifilítica, o que levanta algumas dúvidas sobre o seu real papel no dano hepático associado à doença3,4.
Caso clínico
Descreve-se o caso de um homem, de 35 anos de idade e raça caucasiana, referenciado ao Serviço de Urgência (SU) por icterícia cutâneo-mucosa, acolia fecal e colúria, com uma semana de evolução. Referia ser saudável até 3 semanas antes, altura em que notou o aparecimento de lesões cutâneas, papulares, não vesiculosas ou pruriginosas, envolvendo as palmas das mãos e plantas dos pés. Posteriormente, apresentou queixas de dor abdominal generalizada, tipo cólica (sem náuseas, vómitos ou alterações do trânsito intestinal) e dispneia (sem toracalgia, tosse ou expetoração), mas que, à data da nossa observação no SU, já não referia. Todos estes sintomas se acompanharam de adenomegálias cervicais indolores (sobretudo à esquerda), anorexia e emagrecimento (perda de cerca de 7,5% do peso corporal habitual em 3 semanas) e sudorese noturna (sem febre). O doente negava hábitos medicamentosos, tabágicos ou alcoólicos, assim como consumo de estupefacientes. Apesar de monógamo, não usava meios de barreira durante as relações sexuais.
Ao exame objetivo, apresentava-se corado, com distribuição pilosa adequada à idade e ao sexo, mas com icterícia cutâneo-mucosa evidente. Estava apirético e hemodinamicamente estável. Foram identificadas várias adenomegálias (de localização cervical, occipital e inguinal, bilateralmente, assim como supraclavicular direita), de consistência duro-elástica e não dolorosas. Ao exame torácico, apresentava, na região anterior, lesões cutâneas discretamente eritematosas e descamativas, sendo o restante exame normal. O exame abdominal não revelou alterações, assim como o dos membros, excetuando-se a presença de lesões máculo-papulares e eritematosas nas palmas das mãos e plantas dos pés, com áreas de pele sã entre elas e que desapareciam à digitopressão. Não se identificou qualquer alteração no exame dos órgãos genitais externos.
No SU, foram realizados alguns exames complementares de diagnóstico, destacando-se os seguintes resultados: 1) hemograma e tempos de coagulação sem alterações; 2) velocidade de sedimentação de 79mm/1a h; 3) bioquímica a revelar hiperbilirrubinémia mista (bilirrubinemia total de 99,3_mol/l [< 22,0] com 51,8_mol/l de bilirrubina indireta), fosfatase alcalina sérica de 1584 UI/l (38-126), gama-glutamiltransferase (_-GT) de 587 UI/l (12- 58), elevação da atividade sérica das aminotransferases (AST/ALT de 116/162 UI/l [15-46/13-69]) e PCR de 2,6 mg/dl (< 0,5); 4) sumária de urina tipo II revelando a presença de urobilinogénio (12 mg/dl) e bilirrubina (10 mg/dl); 5) radiografia do tórax póstero-anterior e do abdómen em pé sem alterações e 6) ecografia abdominal superior a revelar «infiltração esteatósica hepática, sem ectasia das vias biliares intra-hepáticas e via biliar principal com 8mm de calibre a nível do hilo, estreitando-se discretamente a nível distal. Foi observada uma adenomegália junto da artéria hepática, com cerca de 42mm de maior diâmetro. Sem outras alterações».
O doente foi admitido para estudo na enfermaria de Medicina, com o diagnóstico de icterícia colestática. Do estudo complementar entretanto realizado, destacam-se os seguintes resultados: 1) imune ao vírus da hepatite A e imunoglobulina G (IgG) positiva para o vírus Epstein- Barr; 2) serologias negativas para VIH (anticorpo, antigénio p24 e RNA viral negativos), vírus das hepatites B e C, toxoplasma, parvovírus B19 e citomegalovírus; 3) estudo negativo para anticorpos antinucleares, antimitocondriais e anticitoplasma perinuclear de neutrófilos; 4) eletroforese das proteínas plasmáticas a revelar hipoalbuminénia e aumento das frações _1 e _ (policlonal), não tendo revelado alterações significativas a imunofixação no soro; 5) colesterol total e triglicerídeos séricos de 10,8 mmol/l (< 5,2) e 8,29 mmol/l (< 1,1), respetivamente; 6) estudo negativo para marcadores tumorais, com exceção do CA19.9 (45,8 U/ml [< 37]) e da _2-microglobulina (3,29 mg/L [< 2,5]); 7) adenosina desaminase (ADA) sérica de 54,1 U/L (< 23,1 U/l), sendo negativa a intradermorreação e também negativo o Interferon Gamma Release Assay para deteção de Mycobacterium tuberculosis. O doente foi submetido a tomografia computorizada cervical, torácica, abdominal e pélvica, tendo o estudo revelado a presença de múltiplas formações ganglionares de volume aumentado nas 4 regiões exploradas e ausência de ectasia das vias biliares intra e extra-hepáticas. Foram excisados alguns gânglios linfáticos cervicais e enviados para estudo microbiológico (que foi negativo para aeróbios e fungos) e anátomo-patológico (a amostra foi considerada não diagnóstica, do ponto de vista imunofenotípico, assim como negativa para malignidade, apresentando os gânglios linfáticos hiperplasia folicular reativa). A pesquisa de micobactérias por biologia molecular no gânglio, assim como a sua cultura, foram negativas. O rastreio da sífilis foi positivo, com título de VDRL de 1:32, o que foi posteriormente confirmado pela presença de imunoglobulinas M e G (IgM e IgG) para sífilis, pelo método de ELISA.
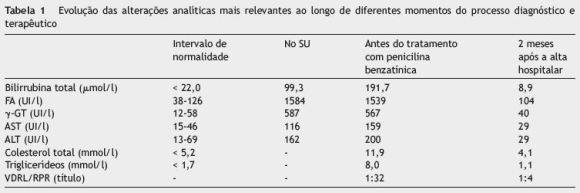
O diagnóstico de sífilis secundária foi efetuado e o doente foi medicado com 2,4 milhões de unidades de penicilina benzatínica intramuscular, de administração semanal, num total de 3 tomas, com ótima resposta clínica e laboratorial (tabela 1).
Discussão
A hepatite sifilítica é uma entidade nosológica bem caracterizada, estimando-se que ocorra em cerca de 0,2% dos casos de sífilis5. Em termos clínicos, os doentes apresentam uma hepatite moderada que acompanha habitualmente a erupção cutânea típica da sífilis secundária, embora existam também relatos de hepatites fulminantes, que culminam na transplantação hepática6 e casos descritos em que a hepatite antecede o aparecimento das lesões cutâneas, o que dificulta o diagnóstico diferencial e o enquadramento clínico das alterações das provas de função hepática7.
Os distúrbios bioquímicos mais frequentemente observados em doentes com hepatite sifilítica são uma elevação marcada da atividade sérica da fosfatase alcalina, a qual se acompanha de uma elevação das aminotransferases séricas, embora em muito menor grau. A hiperbilirrubinémia é pouco frequente, embora no caso apresentado tenha sido encontrada, justificando a icterícia que, do ponto de vista clínico, foi a causa que motivou a referenciação do doente ao SU. Mais ainda (e reforçando a relevância do padrão colestático, neste caso), o próprio doente apresentou colúria e acolia fecal, assim como hiperlipidémia grave.
As anomalias referidas no padrão bioquímico são completamente inespecíficas, pelo que o diagnóstico de uma hepatite sifilítica assenta numa suspeita clínica forte, apoiada noutro tipo de manifestações sugestivas de sífilis secundária. As lesões cutâneas referidas pelo doente (e posteriormente observadas, apesar de numa fase evolutiva já avançada) e as adenomegálias generalizadas foram os 2 aspetos mais relevantes, que permitiram equacionar a possibilidade de se tratar de uma infeção treponémica, a necessitar de confirmação laboratorial. Consideram-se como critérios de diagnóstico de uma hepatite sifilítica os seguintes: elevação das atividades séricas das enzimas marcadoras de lesão hepática e evidência serológica de sífilis, em conjugação com manifestações clínicas sugestivas de sífilis secundária; exclusão de outras causas passíveis de causar dano hepático; rápida recuperação da função hepática após instituição da medicação antibiótica7.
De facto, os testes serológicos são um dos pilares do diagnóstico, uma vez que o Treponema pallidum não cresce em cultura e a sua observação ao microscópio não é facilmente realizada. Existem 2 tipos de testes serológicos para a sífilis: não-treponémicos e treponémicos. Os primeiros medem a IgG e a IgM dirigidas contra um complexo antigénico de cardiolipina-lecitina-colesterol, sendo que os mais amplamente utilizados são o RPR (Rapid Plasma Reagin) e o VDRL (Venereal Disease Research Laboratory). Ambos são igualmente sensíveis e podem ser utilizados para triagem inicial ou quantificação de anticorpos séricos. Os títulos encontrados refletem a atividade da doença e aumentam durante a evolução da sífilis precoce; os títulos de VDRL geralmente alcançam 1:32 ou mais na sífilis secundária (o que veio a ser identificado no caso em análise), sendo de 100% a sua sensibilidade nesta fase da doença8. Podem ser posteriormente utilizados 2 testes treponémicos confirmatórios: o teste de absorção de anticorpos treponémicos fluorescentes (FTA-ABS) e os ensaios de aglutinação para anticorpos anti-Treponema pallidum, dos quais o TPHA é o mais conhecido9. De qualquer modo, atualmente, os ensaios de imunoabsorção ligada a enzima (ELISA) são os mais frequentemente usados, como confirmatórios da infeção treponémica, alcançando valores de sensibilidade e especificidade de 100% e 93%, respetivamente10.
O prognóstico da hepatite sifilítica é geralmente bom, apesar dos raros casos de falência hepática fulminante que se encontram descritos na literatura6. O Treponema pallidum continua sensível à penicilina e não existem, até ao momento, relatos de qualquer resistência. Embora não se tenha definido um esquema de tratamento especificamente dirigido para a hepatite sifilítica, a maioria das situações responde adequadamente à penicilina benzatínica (2,4 milhões de unidades), administrada semanalmente por via intramuscular, durante 1 a 3 semanas11,12. A resposta ao tratamento é usualmente rápida, com resolução bioquímica e clínica em 2 a 3 semanas. De qualquer modo, a avaliação do sucesso da terapêutica deverá ser feita com a determinação periódica dos títulos de VDRL ou RPR: após 6 meses de tratamento, regista-se uma descida dos respetivos títulos (superior a 4 vezes) nos doentes tratados com sucesso12 (o que se pôde verificar no caso em análise, pois, tal como consta da tabela 1, após 2 meses o título encontrado era já de 1:4). Quando se regista uma falência terapêutica, com persistência de títulos anormalmente altos nos testes serológicos no fim deste período de tempo, a exclusão de neurossífilis, com recurso à punção lombar é recomendada7.
A reação de Jarisch-Herxheimer pode ser um efeito colateral do tratamento: resulta da libertação de grandes quantidades de lipoproteínas treponémicas na corrente sanguínea, que estimulam a produção de mediadores inflamatórios que podem provocar o aparecimento de febre, rash, mialgias, cefaleias e hipotensão13. Apesar de poder acontecer numa elevada percentagem dos casos, esta reação não se verificou no caso em análise. O doente mantém-se em seguimento regular na consulta externa.
Apesar de ter hoje um peso clínico muito inferior ao que já teve no passado, a sífilis assume-se como uma doença reemergente, associando-se particularmente à infeção pelo VIH. Apesar de tudo, mesmo em indivíduos imunocompetentes, a infeção treponémica é possível e não deve ser esquecida. Sir William Osler descreveu a sífilis como uma «grande imitadora», no âmbito da Medicina Interna. Deve, pois, ser considerada no esquema de diagnóstico diferencial de alterações agudas ou crónicas das provas de função hepática, mesmo na ausência de outras manifestações mais sugestivas de infeção pelo Treponema pallidum, em qualquer uma das suas fases.
Bibliografia
1. Tramont EC. Treponema pallidum. In: Mandel GL, Douglas RG, Bennet JE, editores. Principles and Practice of Infectious Diseases. 5a ed. Filadélfia (PA), Inc: Churchill Livingstone; 2000. [ Links ]
2. Mandache C, Coca C, Caro-Sampara F, Haberstezer F, Coumaros D, Blicklé F, et al. A forgotten aetiology of acute hepatitis in immunocompetent patient: syphilis. J Intern Med. 2006;259:214-5. [ Links ]
3. Ridruejo E, Mordoh A, Herrera F, Avagnina A, Mando OO. Severe cholestatic hepatitis as the first symptom of secondary syphilis. Dis Dig Sci. 2004;49:1401-4. [ Links ]
4. Reyes CV. Cholestatic jaundice associated with palmar and plantar maculopapular skin lesions. Gastroenterol & Hepatol. 2009;5:33-6. [ Links ]
5. Tiliakos N, Shammaa JM, Nasrallah SM. Syphilitic hepatitis. Am J Gastroenterol. 1980;73:60-1. [ Links ]
6. Lo JO, Harrison RA, Hunter AJ. Syphilitic hepatitis resulting in fulminant hepatic failure requiring liver transplantation. J Infect. 2007;54:e115-7. [ Links ]
7. Miura H, Nakano M, Ryu T, Kitamura S, Suzaki A. A case of syphilis presenting with initial syphilitic hepatitis and serological recurrence with cerebrospinal abnormality. Intern Med. 2010;49:1377-81. [ Links ]
8. Larsen SA, Steiner BM, Rudolph AH. Laboratory diagnosis and interpretation of tests for syphilis. Clin Microbiol Rev. 1995;8:1-21. [ Links ]
9. Fears MB, Pope V. Syphilis fast latex agglutination test, a rapid confirmatory test. Clin Diagn Lab Immunol. 2001;8:841-2. [ Links ]
10. Castro R, Prieto ES, Santo I, Azevedo J, Exposto Fda L. Evaluation of an enzyme immunoassay technique for detection of antibodies against Treponema pallidum. J Clin Microbiol. 2003;41:250-3. [ Links ]
11. Keskin S, Sayali E, Keskin E, Celebi A, Senol EG, Gürler M, et al. A case of syphilis investigated due to high liver enzymes. Turk J Gastroenterol. 2007;18:62-3. [ Links ]
12. Greenstone CL, Saint S, Moseley RH. Clinical problem solving. A hand-carried diagnosis. N Engl J Med. 2007;356:2407-11. [ Links ]
13. Young E, Bahr G, Waye JD. The Jarisch-Herxheimer reaction in syphilitic hepatitis. Am J Gastroenterol. 1974;61:476-7. [ Links ]
Conflito de interesses
Os autores declaram não haver conflito de interesses.
*Autor para correspondência
Correio eletrónico: danielamarado@gmail.com (D. Marado).
Recebido a 31 de agosto de 2011; aceite a 9 de janeiro de 2012













