Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Psicologia, Saúde & Doenças
versão impressa ISSN 1645-0086
Psic., Saúde & Doenças vol.19 no.3 Lisboa dez. 2018
https://doi.org/10.15309/18psd190318
Protocolo cognitivo-comportamental para a perturbação de pânico: eficácia numa amostra portuguesa
Cognitive-behavioral protocol for panic disorder: efficacy in a portuguese sample
Samuel Pombo1, Ana Ferro2
1Serviço de Psiquiatria e Saúde Mental do Hospital de Santa Maria; Clínica Universitária de Psiquiatria e Psicologia Médica da Faculdade de Medicina da Universidade de Lisboa. 1649-028 Lisboa; Portugal
2Serviço de Psiquiatria e Saúde Mental do Hospital de Santa Maria. 1649-028 Lisboa; Portugal.
RESUMO
A literatura e a prática clínica têm assinalado a necessidade de adaptar e testar os tratamentos psicológicos às particularidades dos indivíduos que recorrem a ajuda terapêutica profissional, principalmente nos que apresentam um problema de saúde mental tão modulado pela realidade sociocultural como as perturbações de ansiedade. Este estudo teve como objectivos descrever o protocolo de tratamento cognitivo-comportamental para os problemas de ansiedade e perturbação de pânico (PP) e avaliar a sua aplicabilidade e eficácia num follow-up de 12 meses. Seguiu um desenho longitudinal de um ensaio clínico não-controlado. Para o efeito, 10 doentes com o diagnóstico de PP com agorafobia, provenientes da consulta de Psiquiatria Geral do Serviço de Psiquiatria e Saúde Mental do Hospital de Santa Maria, foram integrados em 2 grupos psicoterapêuticos. Praticamente todos os doentes não experimentaram ataques de pânico, pelo menos nos últimos 3 meses da avaliação e os comportamentos agorafóbicos foram residuais. A escala Impressão Clínica Global indicou que 60% dos indivíduos foram qualificados como “muito melhorados” do pré-tratamento para o pós-tratamento. Na avaliação através do Inventário Breve de Sintomas, verifica-se uma redução em todas as dimensões sintomatológicas, sendo significativas e com tamanho do efeito elevado o Índice Geral de Sintomas, sensibilidade interpessoal, depressão e ansiedade fóbica. Os resultados sugerem a intervenção cognitivo-comportamental como uma abordagem de tratamento válida para os problemas de ansiedade e pânico. O protocolo de intervenção será discutido em detalhe, bem como algumas adaptações efetuadas por forma a atender as necessidades dos doentes e dos serviços de assistência clínica.
Palavras-chave: terapia cognitivo-comportamental, regulação emocional, perturbações de ansiedade, perturbação de pânico, adaptação à cultura
ABSTRACT
Literature and clinical practice have pointed out the need to adapt and test psychological treatments to the particularities of individuals who seek for professional therapeutic help, especially those who present a mental health problem as modulated by socio-cultural reality as anxiety disorders. This study aimed to describe the cognitive-behavioral treatment protocol for anxiety and panic disorder (PD) and to evaluate its applicability and efficacy in a 12-month follow-up. A longitudinal design of an uncontrolled clinical trial was followed. For this purpose, 10 patients diagnosed with PD with agoraphobia were recruited from the Psychiatry and Mental Health Service of the Santa Maria Hospital and were integrated into two psychotherapeutic groups. Almost all patients did not experience panic attacks for at least the last 3 months of the evaluation and agoraphobic behaviors were residual. The Global Clinical Impression scale indicated that 60% of the subjects were qualified as "greatly improved" from pre-treatment to post-treatment. In the evaluation through the Brief Inventory of Symptoms, a reduction in all symptomatological dimensions was observed, with the General Symptom Index, interpersonal sensitivity, depression and phobic anxiety being significant and with a high effect size. The results suggest cognitive-behavioral intervention as a valid treatment approach for anxiety and panic problems. The intervention protocol will be discussed in detail as well as some adaptations made to address the needs of patients and clinical care services.
Keywords: cognitive-behavioral therapy, emotional regulation, anxiety disorders, panic disorder, adaptation to culture
A ansiedade representa uma resposta típica de medo face ao perigo. As perturbações da ansiedade estão entre as perturbações psiquiátricas mais prevalentes ao longo de vida, com particular destaque para a perturbação de pânico (PP) (Caldas de Almeida & Xavier, 2014; Wittchen et al., 2011). Na PP, o indivíduo experimenta ataques de pânico recorrentes e inesperados e está frequentemente preocupado com a possibilidade da ocorrência de novos ataques. Os ataques de pânico são repentinos, de elevada intensidade de medo ou desconforto, atingindo o pico em minutos, acompanhados de sintomas físicos e/ou cognitivos. A agorafobia define um medo intenso de ter novos ataques de pânico. Decorre daí uma tendência a evitar estar sozinho e/ou a estar em certos lugares públicos dos quais a fuga possa ser difícil (ou embaraçosa), ou nos quais a pessoa possa não ter ajuda disponível no caso de ter um ataque de pânico - comportamento de evitamento definido como agorafobia (APA, 2014).
Existem vários modelos explicativos da PP. O modelo cognitivo do pânico centra-se no processamento inadequado da informação provinda de um estímulo externo e defende que o ataque de pânico resulta da interpretação catastrófica das sensações mentais e corporais. Noutras palavras, não é a situação em si que é perigosa mas sim a interpretação nociva que se faz dela (Clark, 1986). O modelo comportamental refere que o ataque de pânico constitui uma reposta de medo condicionada às sensações corporais (Wolpe & Rowan, 1988). Barlow (1988) amplia e integra os modelos cognitivo e comportamental, propondo que o primeiro ataque de pânico representaria um “alarme falso” em que se formaria um condicionamento interoceptivo aversivo entre as sensações corporais e a experiência aguda e intensa de medo. Esse primeiro “alarme falso” acarretaria uma vulnerabilidade psicológica adicional às vulnerabilidades biológicas e socioculturais existentes.
Os ataques de pânico são mantidos por processos de atenção seletiva às sensações corporais, comportamentos de segurança, evitamento e generalização. A atenção seletiva e hipervigilância para as sensações corporais geram um aumento do foco corporal contribuindo, por exemplo, para um limiar mais baixo de perceção das sensações físicas, aumento da intensidade subjetiva da vivência dos eventos e da probabilidade de ativação do ciclo de pânico. O medo de ter outro ataque e a hipervigilância promovem a ansiedade antecipatória e os comportamentos de segurança. O evitamento das situações ansiogénicas perpetuam a ansiedade por restringirem a exposição às situações temidas, reduzindo as oportunidades de desconfirmação dos medos.
A PP é uma perturbação tratável. Sendo a sua etiopatogenia multifactorial, envolvendo factores bioquímicos, fisiológicos, psicológicos e de personalidade (Craske & Stein, 2016), preconiza-se, por regra, que esta deve ser objecto de um tratamento medicamentoso e psicoterapêutico. A Terapia Cognitivo-Comportamental (TCC) e a farmacoterapia são os tratamentos com maior evidência científica da sua eficácia (Mitte, 2005), sugerindo-se que a TCC poderá mobilizar um efeito preventivo de recaída mais consistente (Craske & Stein, 2016).
A TCC enfatiza que as respostas do indivíduo ao ambiente (stress), específicas e inespecíficas, são o resultado da forma como a pessoa pensa sobre si, o mundo e suas experiências (Barlow, 2004; Beck, 1995). No âmbito das perturbações de ansiedade, os modelos de TCC mais representativos são o modelo cognitivo de Clark e o modelo biopsicossocial de Barlow (Barlow, 2004). Estas abordagens diferem sobretudo na relevância que colocam na exposição interoceptiva (Barlow, 2004) e na componente cognitiva (Clark, 1986). Todavia, ambas propõem um processo psicoterapêutico constituído por uma intervenção psicoeducativa, relaxamento e/ou treino de respiração, exposição comportamental, identificação de pensamentos automáticos e restruturação cognitiva.
Embora se reconheça que a TCC é um tratamento de primeira linha para a PP (Craske & Stein, 2016), a literatura recente tem mostrado que os princípios gerais da TCC estandardizada têm sido alvo de modificações e adaptações no sentido de atender às necessidades dos doentes e dos serviços clínicos, aparentemente sem perda eficácia a médio e a longo termo (Marchand et al., 2009; Tully, Sardinha & Nardi, 2017). Incluem-se formas abreviadas de TCC (Marchand et al., 2009), adaptadas a condições médicas co-mórbidas (Tully et al., 2017) e às especificidades socioculturais (Hinton et al., 2011; Chavira et al., 2014).
A nossa experiência clínica no tratamento psicológico dos problemas de ansiedade e pânico no Serviço Psiquiatria e Saúde Mental do Hospital de Santa Maria (SPeSM-HSM), tem-nos levado a refletir sobre a necessidade de um protocolo de intervenção mais flexível e adaptado à população que geralmente procura ajuda profissional, de forma a respeitar as suas especificidades psicológicas. Uma recente revisão da literatura discutiu abertamente vários aspectos relacionados com a prática clínica da TCC e as adaptações do modelo à realidade sociocultural (Pombo et al., 2016). Vários destes pressupostos têm sido progressivamente considerados na construção de um protocolo de TCC para as perturbações de ansiedade e de pânico.
Assim, no sentido de adaptar e testar um protocolo de tratamento cognitivo-comportamental para os problemas de ansiedade e PP, este estudo tem dois objetivos: 1. descrever o protocolo de intervenção psicológica e 2. avaliar a sua aplicabilidade e eficácia num follow-up de longo prazo de 12 meses.
Método
O estudo segue um desenho longitudinal de um ensaio clínico (não-controlado). Pretendeu-se aferir a evolução do ponto de vista sintomatológico dos doentes integrados no grupo psicoterapêutico. Para o efeito, os doentes foram avaliados nas primeiras duas sessões de grupo e foram sujeitos a uma nova avaliação 12 meses depois.
Participantes
A amostra foi inicialmente constituída por 20 doentes encaminhados para psicoterapia, com o diagnóstico de PP com agorafobia, de acordo com a DSM 5 (APA, 2014), provenientes da consulta de Psiquiatria Geral do Serviço de Psiquiatria e Saúde Mental do Hospital de Santa Maria (SPeSM-HSM). Todos foram criteriosamente avaliados quanto aos critérios de elegibilidade do estudoEstabeleceram-se como critérios de inclusão o diagnóstico de PP com agorafobia, a frequência na consulta de psiquiatria geral do SPeSM-HSM e a disponibilidade para integrar um grupo psicoterapêutico. Considerou-se como critérios de exclusão a idade inferior a 18 anos, a existência de outra perturbação psiquiátrica (perturbações depressivas, bipolares, do uso de substâncias, esquizofrenia e/ou outras perturbações psicóticas), perturbação neuropsiquiátrica ou evidência de defeito cognitivo marcado (demência, debilidade mental) e envolvimento concomitante nalgum tipo de tratamento psicológico para a PP.
Da aferição dos critérios de elegibilidade, 7 foram excluídos por condições de co-morbilidade psiquiátrica e 2 por ausência de disponibilidade para frequentar as sessões de grupo. Dos 11 doentes que inicialmente participaram no estudo, 1 fez droupout.
Material
A gravidade da PP bem como o critério de melhoria clínica foram avaliados pelos terapeutas através da escala de Impressão Clínica Global (ICG). A avaliação inicial compreendeu a aplicação de uma entrevista semi-estruturada da história pessoal e familiar, a Entrevista Neuropsiquiátrica Internacional (MINI) e o Inventário Breve de Sintomas (IBS). A avaliação de follow-up (12 meses) incluiu duas componentes. Uma avaliação subjectiva, dependente da visão individual dos doentes e dos terapeutas, efetuada através dos questionários auto-administrados IBS, da mensuração do nível de ansiedade antecipatória, no último mês, numa escala de 0 a 10 (0 sem ansiedade; 10 maior valor de ansiedade) e da escala ICG; e uma avaliação objectiva, confrontando indicadores clínicos da realidade. Para o caso, utilizou-se uma entrevista estruturada breve a incidir sobre alguns indicadores de evolução em tratamento: nº crises de pânicos ocorridas nos últimos 6 meses; contabilização do nº de comportamentos agorafóbicos: nº idas à urgência ou serviços de saúde e situação face à medicação. Esta informação foi corroborada a partir dos processos clínicos dos doentes da consulta externa e dos serviços de urgência do Hospital.
Escala de Impressão Clínica Global (ICG) - escala cotada pelos entrevistadores frequentemente utilizada em inúmeros ensaios farmacológicos e psicoterapêuticos no tratamento das perturbações mentais (Busner & Targum, 2007). No estudo, foram avaliados os parâmetros de gravidade dos sintomas relativamente à PP e à evolução clínica (resposta) do tratamento, tendo como referência a avaliação inicial do estudo. A gravidade e evolução clínica obedeceram aos seguintes critérios: gravidade varia de 1 (“normal/saudável”) a (“gravemente doente”) e a evolução de 1 (“muito melhor”) a 7 (“muitíssimo pior”).
Inventário Breve de Sintomas (IBS) - revisto por Derogatis & Melisaratos (1983), é uma forma abreviada do questionário Symptom Checklist-90 (SCl-90). É um inventário de 53 itens que tem como objectivo a auto-avaliação de sintomas psicopatológicos, em termos de nove dimensões: somatização; obsessão-compulsão; sensibilidade interpessoal; depressão; ansiedade; hostilidade; ansiedade fóbica; ideacção paranóide; psicoticismo. Apresenta ainda um índice global de stress que representa uma avaliação sumária da perturbação emocional (Índice Geral de Sintomas-IGS). O formato das respostas corresponde a uma escala, de tipo Likert de 5 pontos (0 - nunca; 1 - pouco; 2 - moderadamente; 3 - bastante; 4 - extremamente), em que os sujeitos devem classificar o grau em que determinado sintoma os afectou durante a última semana. Utilizou-se a versão aferida para a população portuguesa de Canavarro (1995).
MINI - Entrevista Neuropsiquiátrica Internacional (MINI) - é um instrumento de diagnóstico estruturado, de aplicação breve, que explora as principais perturbações psiquiátricas da DSM (APA, 2012). O seu uso permite a avaliação estandardizada dos critérios de diagnóstico propostos pelo manual. O MINI é amplamente utilizado para a seleção de doentes em vários ensaios clínicos. Tem demonstrado resultados de fiabilidade e validade satisfatórios e comparáveis às de outros questionários diagnósticos padronizados mais longos e complexos (Sheehan et al., 1998). Neste trabalho foi utilizada a versão portuguesa (4.4).
Procedimento
Todos os doentes estavam medicados com fármacos antidepressivos (inibidores da recaptação de serotonina) e ansiolíticos (benzodiazepinas). O tratamento psicofarmacológico manteve-se relativamente estabilizado durante o período de follow-up do estudo, não existindo indicação de variações significativas das dosagens ou da introdução de outras medicações, nomeadamente estabilizadores do humor ou neuroléptico, facto também verificado no mês anterior ao início do estudo. A informação foi controlada com os doentes, médicos psiquiatras e respetivos processos clínicos. Quatro doentes reportaram história prévia de tratamentos psicoterapêuticos.Dois doentes reportaram doenças médicas associadas, nomeadamente, fenilcetonúria e enfarte agudo do miocárdio. Não foram reportados antecedentes de acontecimentos traumáticos major na infância (abuso, maus tratos), ideação suicida ou história de perturbação psiquiátrica na família.
Todos os doentes incluídos no estudo participaram voluntariamente e deram o seu consentimento informada. O estudo teve aprovação da Comissão de Ética do Centro Hospitalar lisboa Norte (CHLN) e do Centro Académico de Medicina de Lisboa (CAML) a 24 de Fevereiro de 2017.
Protocolo
Terapeutas e Tratamento
Este modelo de tratamento é suportado por vários anos de intervenção terapêutica para os problemas de ansiedade e PP no SPeSM-HSM. Iniciou-se em 2010 e desde então tem sido alvo de investigação, discussão (entre pares e em vários workshops onde o modelo foi apresentado) e aperfeiçoamento. A modalidade de grupo foi adequada entretanto por fatores de custo-efetividade. Os grupos são coordenados por dois terapeutas (H/M), com mais de 15 anos de experiência clínica e ambos formandos da Associação Portuguesa de Terapias Comportamental e Cognitiva.
Tratamento Psicológico
Segue-se uma breve descrição do protocolo de intervenção cognitivo-comportamental. As principais adaptações ao método, nomeadamente a utilização da folha registo de uma crise de pânico e o manual autodidático sobre ansiedade e pânico, serão alvo de maior detalhe.
Avaliação: Folha registo de uma crise de pânico (fig.1)
As primeiras sessões são de avaliação e para o efeito é utilizado uma folha registo de uma crise de pânico. Inicialmente, a informação colhida visa parametrizar o dia, hora, duração e intensidade do ataque de pânico (ou crise aguda de ansiedade) e facultar uma breve descrição da situação ocorrida. Em seguida, a partir de uma listagem de sintomas e pensamentos frequentemente observados num ataque de pânico, assinala-se quais os sintomas presentes na crise. O terapeuta deverá depois identificar, sempre em parceria com o doente (num estilo socrático), o timing de aparecimento de cada um dos sintomas por forma a compreender o seu encadeamento e escalada, bem como quais as “sentinelas” da crise, ou seja, as sensações/sintomas que anunciam a ocorrência da crise. Esta informação propõe-se a aumentar o limiar consciente da ansiedade. O mapeamento dos sintomas presentes servirá para construir o modelo circular negativo (que se auto-alimenta) entre os sintomas e os pensamentos catastróficos, devidamente pessoalizado. O registo dessa informação poderá ser utilizado na socialização dos doentes com o modelo cognitivo-comportamental da ansiedade. A folha de registo pode ser fotocopiada e disponibilizada também ao doente para que o posso auxiliar no seu processo terapêutico.
Para além de colaborar nos objetivos de avaliação, conceptualização e intervenção, a folha de registo poderá também apoiar no diagnóstico diferencial. Por exemplo, considerando a elevada heterogeneidade do quadro clínico da perturbação de pânico, promovida, por exemplo, pela frequente co-morbilidade com traços ou perturbações da personalidade (White & Barlow, 2002), nomeadamente evitante, dependente e histriónica, dever-se-á dar atenção à narrativa da crise de pânico aquando da utilização da folha registo. Por exemplo, podem ser sinais de PP a dificuldade em pormenorizar a experiência subjectiva interna de uma crise de pânico ou objectivar o episódio da crise, recorrendo a explicações baseadas em estereótipos ou generalizações, ou a excessiva dramatização da crise. Ver imagem de uma folha de registo na fig.1.
Psicoeducação - Manual autodidático sobre ansiedade e pânico
A psicoeducação da ansiedade e do pânico é um elemento indispensável em qualquer protocolo de intervenção cognitivo-comportamental. São temas recorrentes a natureza da perturbação e da crise de pânico e o valor adaptativo da resposta de ansiedade. O facto de esta intervenção ter de ser frequentemente reeditada durante o processo terapêutico (estado de ansiedade promove a dúvida e incerteza sobre a informação adquirida) faz com que ocupe um espaço importante na estrutura das sessões que é necessário para outros objetivos terapêuticos. Nesse sentido, decidiu-se criar um “Manual psicoeducativo sobre ansiedade e perturbação de pânico” (Pombo & Ferro, 2016), para que a psicoeducação não fosse apenas protagonizada pelo terapeuta. Este manual assumiu a forma de um livro de bolso e que é facultado a todos os doentes que integram o protocolo de intervenção (também existe versão em pdf). Ao longo de 42 páginas, com informação numa linguagem simples e exemplos práticos, o leitor encontra informação detalhada sobre a natureza da ansiedade e de uma crise de pânico e de todos os sintomas corporais e cognitivos que lhe estão associados sob orientação de modelo cognitivo e comportamental. O manual foi revisto por vários profissionais de saúde mental e na sua versão preliminar foi discutido em detalhe com os doentes no sentido de aferir a clareza da informação fornecida (eliminar ambiguidades).
Considerando o forte estigma que as questões de saúde mental geralmente encontram na nossa sociedade, com ideias preconcebidas acerca dos problemas emocionais e também acerca da terapia (que serve para pessoas “fracas” ou "loucos"), é também efetuada alguma psicoeducação anti-estigma (González-Prendes et al., 2012).
Técnicas comportamentais e cognitivas: treino respiratório e relaxamento, automonitorização, reestruturação cognitiva e exposição comportamental e interoceptiva
As primeiras sessões privilegiam a socialização e a construção de uma aliança terapêutica para que posteriormente se possa introduzir técnicas comportamentais e cognitivas (González-Prendes et al., 2011).Para o treino respiratório e de respiração diafragmática são dadas instruções simples, breves e concretas. Exemplo das instruções: “Respire devagar. Procure o ritmo ideal da sua respiração, inspirando ar pelo nariz e expirando suavemente pela boca. Prendendo o ar, conte até três na inspiração, outra vez até três na expiração”. Por regra, o primeiro exercício é demonstrado pelos terapeutas (modelagem) na medida em que este pode ser inicialmente ansiogénico para os doentes. Relembramos que a tentativa de relaxar pode produzir paradoxalmente stress e agitação (Wegner, Broome & Blumberg, 1997) e nalguns casos induzir mesmo ataques de pânico (Adler, Craske & Barlow, 1987). Sugere-se que o relaxamento intencional pode seguir o padrão de outras formas intencionais de controlo mental, em que a tentativa de controlo leva à consciência cognitiva de falha de controlo, mobilizando o estado mental oposto ao pretendido, ou seja, stress (Wegner et al., 1997). Neste sentido, embora o treino respiratório e de respiração diafragmática integrem o protocolo, nalguns casos pode ser desaconselhado.
A auto-monitorização visa a objectivação do problema, identificação dos “gatilhos” das crises de ansiedade ou pânico e essencialmente impedir o mecanismo de evitamento cognitivo das situações ansiogénicas. Começa-se por identificar os 3 elementos da ansiedade (fisiológico, comportamental e cognitivo) e quantificar a dimensão da ansiedade numa escala de 0-10. A reestruturação cognitiva incide sobre a identificação, desafio e correção dos pensamentos automáticos catastróficos e sobrevalorização das possibilidades dos acontecimentos. Embora faça parte do protocolo a exposição comportamental hierárquica das situações agorafóbicas, é dada particular atenção à exposição interoceptiva. O objetivo é aumentar o grau de tolerância dos doentes às sensações internas da ansiedade. Por regra, é feita com vários exercícios de hiperventilação. Estas técnicas estão descritas em pormenor nos manuais de referência (Barlow, 1988; 2008; Barlow & Craske, 2006; Range & Borba, 2010).
Uma vez que os doentes estão, por regra, muito mais sensibilizados para o trabalho no “aqui-e-agora” da sessão do que propriamente para planificações altamente detalhados entre sessões (Organista & Munoz, 1996; Pombo et al., 2016), preconizamos alguma parcimónia nas prescrições comportamentais “para casa”. Algumas pessoas não aceitam bem a ideia de lhes ser atribuído uma “tarefa para casa”, sobretudo o homem, de quem se espera ser “macho”, “forte” e “dominante” (Addis & Mahalik, 2003; Barker, Cook & Borrego, 2010). Poder-se-ão sentir infantilizados, vivenciar a terapia como uma experiência de sala de aula, ou até mesmo desconsiderados no seu sofrimento emocional (Stacciarini, O'Keeffe & Mathews, 2007). Para além disso, a não adesão a tarefas entre sessões pode desestabilizar a relação terapêutica.
Regulação emocional
A tarefa de educar os doentes a associar a sua resposta emocional (pe., angústia) às cognições desadaptativas (pe., pensamentos automáticos) afigura-se como um forte desafio psicoterapêutico, na medida em que os doentes têm a prontidão para atribuir o seu mal-estar emocional a situações problemáticas da vida, em vez de seus pensamentos (locus de controlo externo). Da mesma forma, alguns doentes podem estar tão afectados por problemas específicos da sua vida interpessoal (relação com cônjuge, filhos) ou pela vivência de estados emocionas dolorosos (esquemas desadaptativos da personalidade) que os impossibilita de ter uma disponibilidade mental total para se concentrarem no protocolo de trabalho. Estas dificuldades ao nível da compreensão dos próprios estados mentais e das experiências emocionais (défice de mentalização) podem inviabilizar o uso de protocolos de TCC demasiadamente estandardizados (Dimaggio et al., 2015). Nesse sentido, tivemos necessidade de incorporar técnicas de regulação emocional para atender a esses sintomas ou estados emocionais (Hinton, Hofmann, Rivera, Otto & Pollack, 2011; Greenberg, 2015).
Sabendo que existem expressões idiomáticas específicas para o sofrimento psicológico associado ao ataque de pânico como “ataque de nervios” ou “crise de nervos” (Carter, Mitchell & Sbrocco, 2012) e que se sugere que existe uma tendência na nossa cultura para uma maior expressão dos sintomas de doença mental (Caldas de Almeida & Xavier, 2014), dever-se-á ter em consideração a fenomenologia da vivência da crise de pânico bem como a comunicação e verbalização do acontecimento, pois a expressão dos problemas de ansiedade pode variar em função da realidade social do individuo. A este propósito, a investigação e a clínica revelam que existe uma elevada proporção de indivíduos com “crises de nervos” que utilizam o rótulo culturalmente aceite (desejabilidade social) de crise de pânico para designar a sua experiência de stress agudo, levando o profissional de saúde a diagnosticar o caso como perturbação de pânico-falsos positivos (Lewis-Fernández et al., 2002). Para além disso, reconhece-se que os doentes têm uma tendência para inibir a expressão verbal das emoções (medo de julgamentos). Face ao exposto, é trabalhado com os doentes as diferenças entre a experiência de um ataque de pânico (medo puro) e uma “crise de nervos” (medo, raiva, agressividade, choro…) (ver Quadro 1), entre a emoção medo e outros estados emocionais, nomeadamente a raiva (emoções básicas) e entre medos “primários“ e medos “secundários” (Greenberg, 2005).
Análise Estatística
O teste Kolmogorov-Smirnov (p>0.05) considerou a distribuição normal dos dados. Para a comparação dos grupos foi utilizado o teste t de Student para amostras pareadas e Qui-Quadrado. Adoptou-se o intervalo de confiança de 95% (p <0.05), como estatisticamente significativo. Para o tratamento estatístico dos dados foi utilizado o programa Statistical Package for Social Sciences (SPSS - versão 24.0).
Resultados
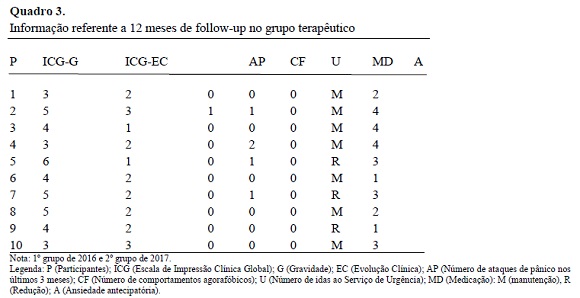
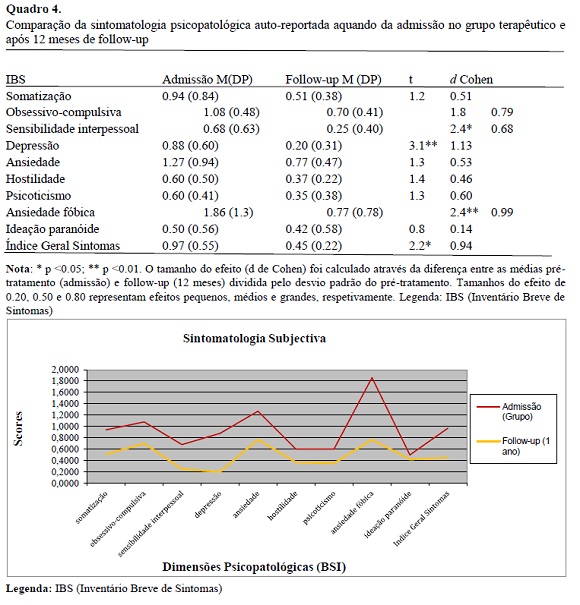
A amostra compreende 10 doentes (5H/5M) diagnosticados com PP que integraram dois grupos psicoterapêuticos (5 elementos em cada). A média de idades foi de 36.2 (DP=7.7), variando entre 26-51 anos. O nível de educação foi relativamente elevado, com uma média de anos de escolaridade de 12.5 (DP=4.8). A maioria está casada (60%), ou solteira (40%) e com ocupação profissional ativa (100%). A duração média da PP na amostra foi de 6.8 anos (DP=4.6), variando entre os 2 e os 10 anos. Não se verificaram diferenças significativas entre sexo ou grupo psicoterapêutico relativamente à idade; escolaridade; estado civil; situação profissional; duração média da PP e IBS (p> 0.05). Relativamente às mudanças entre a admissão e o período de follow-up de 12 meses, as tabelas 1 e 2 apresentam os valores absolutos e médias, desvio-padrão, resultados do teste t para amostras pareadas e os tamanhos do efeito (Cohen, 1988). Na avaliação objectiva, verifica-se que praticamente todos os doentes não experimentaram ataques de pânico (consulta e urgência), pelo menos nos últimos 3 meses de avaliação, os comportamentos agorafóbicos são residuais, em nenhum dos doentes se observou um aumento da medicação e os níveis de ansiedade antecipatória são relativamente baixos. A escala ICG, baseada na classificação do terapeuta sobre a evolução clínica dos participantes no tratamento ao longo do tempo, indica que 60% dos indivíduos foram qualificados como “muito melhorados” do pré-tratamento para o pós-tratamento. Na avaliação auto-reportada através do IBS, verifica-se uma redução em todas as dimensões sintomatológicas, sendo significativas e com tamanho do efeito elevado o Índice Geral de Sintomas, sensibilidade interpessoal, depressão e ansiedade fóbica (ver quadro 3 e gráfico 1).
Discussão
O presente estudo teve como objectivo descrever e examinar a eficácia de um protocolo de tratamento cognitivo-comportamental para a PP, potencialmente adaptado às características psicológicas da população portuguesa que pede ajuda clínica para os problemas de ansiedade e ataques de pânico. Aos 12 meses de follow-up, 10 doentes com o diagnóstico de PP revelaram uma redução clinicamente significativa dos sintomas. Essa melhoria foi suportada por um processo de avaliação multidimensional. Uma autoavaliação, através do IBS (redução geral de sintomas) e uma heteroavaliação através da escala ICG (60% qualificados como “muito melhorados”), ambas subjetivas, e uma avaliação objectiva com o recurso a registos clínicos hospitalares (ataques de pânico não documentados nos processos, comportamentos agorafóbicos residuais).
O protocolo de tratamento destaca enquanto modalidade terapêutica a folha de avaliação de uma ataque de pânico, que fornece um registo escrito de modelo cognitivo idiossincrático da ansiedade/pânico e o manual didático sobre ansiedade e pânico (Pombo & Ferro, 2016). Embora a literatura demonstre a eficácia do uso de materiais de instrução escrita, habitualmente sob a forma de um livro de auto-ajuda ou manual didático - biblioterapia (Gould, Clum & Shapiro, 1993), preconizamos o uso do manual no contexto de um nível mínimo indispensável de contacto com o terapeuta.
Dentro da fidelidade aos protocolos de TCC (Barlow, 1988, 2008; Barlow & Craske, 2006; Rangé E Borba, 2010), entendemos a primazia de alguns módulos de intervenção psicoterapêutica em comparação com outros. Essa escolha deve ser feita em função das especificidades do doente. Por exemplo, alguns doentes aderem melhor a técnicas comportamentais (treino de respiração diafragmática ou exposição interoceptiva), enquanto outros, pela sua estrutura de personalidade, requerem a inclusão de estratégias de regulação emocional.
Na interpretação dos resultados temos que ter em atenção determinadas particularidades, algumas das quais atuam também como limitações do estudo. Por exemplo, o setting e a modalidade terapêutica (hospital/grupo) poderão ameaçar a validade externa dos resultados. Por seu lado, o processo de maturação, ou seja a recuperação espontânea ao longo do tempo, bem como a flutuação de sintomas, poderão ter ameaçado a validade interna. No caso específico da flutuação sintomatológica ao longo da terapia, os estudos apontam para a existência de algo singular na PP com ganhos instantâneos superiores no começo das terapia (Clerkin, Teachman & Smith-Janik, 2008). Embora o modelo de grupo seja iminentemente diretivo, e não interpessoal, não deixamos de reconhecer que alguns factores interativos poderão ter influenciado os resultados. Por exemplo, os processos de identificação em que cada membro do grupo serve de modelo para outros pode facultar um ambiente que facilita a experimentação de comportamentos novos e mais adaptativos e contribuir para a correção de distorções cognitivas (Behenck et al., 2017).
Considerando que a PP pode preceder o início de uma doença cardíaca e de eventos coronários major (Tully et al., 2015), a presença no grupo de um doente com antecedentes de enfarte agudo do miocárdio obrigou-nos a reconsiderar o protocolo de intervenção, nomeadamente a prática de exposição interoceptiva. Porque os ataques de pânico não resultam estritamente de uma “má interpretação catastrófica dos sintomas corporais”, os modelos de TCC obrigam a que se pondere não só o significado de ter um diagnóstico de doença cardíaca mas também, e principalmente, o risco autêntico da ocorrência de um incidente cardíaco agudo. Nesse sentido, sem um claro consentimento médico, a prática da indução interoceptiva de sintomas de ataque de pânico é pouco segura e porventura até irresponsável, pois implica um processo de stress cognitivo associado a uma exigência fisiológica do sistema cardiorrespiratório. O aumento repentino da activação simpática do sistema nervoso autónomo pode causar um aumento das exigências de oxigénio cardíaco ou vasoconstrição coronária aguda predispondo a isquemia miocárdica (Rozanski, Blumenthal & Kaplan, 1999). Assim, tendo em conta os riscos associados à exposição interoceptiva, foram propostas alternativas que visavam promover a habituação aos sintomas cardíacos mas com menor risco cardiovascular. Para o caso, instruir o doente para colocar a mão sobre o peito e contar os batimentos cardíacos ou, em alternativa, contar os batimentos no pulso (Tully et al., 2017).
Ainda que se tenha verificado uma melhoria sintomatológica nos doentes que integraram a intervenção psicológica baseada no modelo cognitivo-comportamental, não nos é possível discriminar se a eficácia clinica subordinou-se a mecanismos de aprendizagem por habituação (comportamental), processos cognitivos de desconfirmação da crença (Salkovskis et al., 2007), algumas das adaptações efectuadas no tratamento, nomeadamente o uso de técnicas básicas de regulação emocional, ou até a mudanças neurobiológicas associados ao progresso terapêutico (Yang, Kircher & Straube, 2014). São outras limitações a ausência de grupo de controlo e de controlo direto do contributo do efeito farmacológico na evolução sintomatológica dos doentes.
Em conclusão, aos 12 meses de follow-up, os resultados do estudo sugerem que o protocolo de intervenção cognitivo-comportamental para os problemas de ansiedade e pânico pode ser uma opção de tratamento eficaz, mesmo quando aplicado no contexto de uma abordagem mais flexível e potencialmente adaptada às necessidades e particularidades dos doentes que procuram ajuda clinica num Serviço de Saúde Mental de um Hospital Geral. São parte integrante do protocolo: avaliação de uma crise de pânico através da folha registro e construção do modelo cognitivo idiossincrático da ansiedade/pânico; disponibilização de um manual didático sobre ansiedade e pânico; treino de respiração diafragmática; restruturação cognitiva; introdução de estratégias de regulação emocional; exposição comportamental e interoceptiva e a prevenção da recaída. Estudos futuros apontarão para uma utilização mais generalizada deste protocolo.
REFERÊNCIAS
Addis M.E. & Mahalik J.R. (2003). Men, masculinity, and the contexts of help seeking. American Psychologist, 58, 5-14. doi: 10.1037/0003-066X.58.1.5 [ Links ]
Adler C.M., Craske M.G. & Barlow D.H. (1987). Relaxation-induced panic (RIP): When resting isn't peaceful. Integrative Psychiatry, 5(2), 94-100. [ Links ]
American Psychiatric Association (2014). DSM-5: Manual de Diagnóstico e Estatística das Perturbações Mentais. Lisboa: Climepsi Editores [ Links ]
Barlow D.H. (1988). Anxiety and its disorders: the treatment of anxiety and panic. Guilford Press, New York.
Barlow D.H. (2004). Psychological treatments. American Psychologist, 59, 869-878. doi:10.1037/0003-066X.59.9.869 [ Links ]
Barlow, D. H. (2008). Clinical Handbook of Psychological Disorders: A Step-By-Step Treatment Manual, Fourth Edition. Editor: The Guilford Press [ Links ]
Barlow, D.H. & Craske, M. G. (2006). Mastery of Your Anxiety and Panic: Workbook (Treatments That Work) (4 ed. [ Links ]).
Barker CH, Cook KL & Borrego J Jr. (2010). Addressing Cultural Variables in Parent Training Programs With Latino Families. Cognitive and Behavioral Practice, 17, 157-166. doi:10.1016/j.cbpra.2010.01.002 [ Links ]
Busner J. & Targum S.D. (2007). The Clinical Global Impressions Scale. Applying a Research Tool in Clinical Practice. Psychiatry (Edgmont), 4(7), 28-37. [ Links ]
Beck J.S. (1995). Cognitive therapy: Basics and beyond. New York: Guilford Press. [ Links ]
Behenck A., Wesner A.C., Finkler D., Heldt, E. (2017). Contribution of Group Therapeutic Factors to the Outcome of Cognitive-Behavioral Therapy for Patients with Panic Disorder. Archives of Psychiatric Nursing, 31, 142-146. doi: 10.1016/j.apnu.2016.09.001 [ Links ]
Caldas de Almeida J. M. & Xavier M. (2014). Estudo Epidemiológico Nacional de Saúde Mental - 1º relatório. Lisboa: FCM-UNL. [ Links ]
Canavarro, M. (1995). Inventário de sintomas psicopatológicas - BSI. In Simões M, Gonçalves M, Almeida, L. (Eds). Testes e Provas Psicológicas em Portugal, 2, 95-109. [ Links ]
Carter, M.M., Mitchell. F, E. & Sbrocco T. (2012). Treating ethnic minority adults with anxiety disorders: Current status and future recommendations. Journal of Anxiety Disorders, 26, 488- 501. doi: 10.1016/j.janxdis.2012.02.002 [ Links ]
Chavira, D.A., Golinelli, D., Sherbourne, C., Stein, M.B., Sullivan G., Bystritsky A., ... & Craske, M. (2014). Treatment engagement and response to CBT among Latinos with anxiety disorders in primary care. Journal of Consulting and Clinical Psychology, 82, 392-403. doi: 10.1037/a0036365. [ Links ]
Clark, D.M. (1986). A cognitive approach to panic. Behaviour Research and Therapy, 24, 461-470 doi: 10.1016/0005-7967(86)90011-2. [ Links ]
Clerkin, E.C., Teachman, B.A., & Smith-Janik, S.B. (2008). Sudden gains in group cognitive-behavioral therapy for panic disorder. Behaviour Research and Therapy, 46, 1244-1250. doi:10.1016/j.brat.2008.08.002 [ Links ]
Craske, M. & Stein, M. (2016). Anxiety. The Lancet, 10063, 3048-3059. doi: 10.1016/S0140-6736(16)30381-6 [ Links ]
Cohen, J. (1988). Statistical power analysis for the behavioral sciences (2nd ed.). Hillsdale, NJ: Lawrence Earlbaum Associates.
Derogatis, L.R. & Melisaratos, N. (1983). The Brief Symptom Inventory: An introductory report. Psychological, Medicine, 13, 595-605. [ Links ]
Dimaggio, G., Montano, A., Popolo, R., & Salvatore, G. (2015). Terapia Metacognitiva Interpessoal nas Perturbações de Personalidade. Coisas de Ler. [ Links ]
Gould, R., Clum, G. & Shapiro, D. (1993). The use of bibliotherapy in the treatment of panic disorder: A preliminary investigation. Behavior Therapy, 24, 241-252. [ Links ]
González-Prendes, A.A., Hindo, C., & Pardo, Y. (2012). Cultural Values Integration in Cognitive-Behavioral Therapy for a Latino With Depression. Clinical Case Studies 10, 376- 394. doi:10.1177/1534650111427075 [ Links ]
Greenberg, L. (2015). Terapia Focada nas Emoções. Editora Coisas de Ler. [ Links ]
Hinton, D.E., Hofmann, S.G., Rivera, E., Otto, M.W. & Pollack, M.H. (2011). Culturally adapted CBT (CA-CBT) for Latino women with treatment-resistant PTSD: a pilot study comparing CA-CBT to applied muscle relaxation. Behaviour Research and Therapy, 49, 275-80. doi:10.1016/j.brat.2011.01.005 [ Links ]
Lewis-Fernández, R., Guarnaccia, P.J., Martínez, I.E., Salmán, E., Schmidt, A., & Liebowitz, M. (2002). Comparative phenomenology of ataques de nervios, panic attacks, and panic disorder. Cult Med Psychiatry, 26(2), 199-223. [ Links ]
Marchand, A., Roberge, P., Primiano, S., & Germain, V., (2009). A randomized, controlled clinical trial of standard, group and brief cognitive-behavioral therapy for panic disorder with agoraphobia: A two-year follow-up. Journal of Anxiety Disorders, 23, 1139-1147. doi:10.1016/j.janxdis.2009.07.019 [ Links ]
Mitte, K. (2005) A meta-analysis of the efficacy of psycho- and pharmacotherapy in panic disorder with and without agoraphobia. Journal of Affective Disorder, 88, 27-45. doi:10.1016/j.jad.2005.05.003 [ Links ]
Organista, K.C. & Muñoz, R.F. (1996). Cognitive behavioral therapy with Latinos. Cognitive and Behavioral Practice, 3, 255-270. doi:10.1016/S1077-7229(96)80017-4 [ Links ]
Range, B., & Borba, A. (2010). Vencendo O Pânico. Terapia integrativa para quem sofre e para quem trata o transtorno de pânico e a agorafobia. Editora: Cognitiva [ Links ]
Rozanski, A., Blumenthal, J.A., & Kaplan, J. (1999). Impact of psychological factors on the pathogenesis of cardiovascular disease and implications for therapy. Circulation, 16, 2192-2217. doi: 10.1161/01.CIR.99.16.2192 [ Links ]
Pombo, S, Almeida, C., Paulino, S., Gonçalves, J., Ferro, A., Góis, C., & Sampaio, D. (2016). Para uma intervenção cognitivo-comportamental culturalmente adaptada: revisão de literatura e recomendações para a prática clínica. Revista Psicologia Saúde e Doenças, 17, 561-574.doi:10.15309/16psd170319 [ Links ]
Pombo, S., & Ferro, A. (2016) Manual psicoeducativo sobre ansiedade e perturbação de pânico. © Edição Bial https://www.researchgate.net/publication/303863597_Manual_psicoeducativo_sobre_ansiedade_e_perturbacao_de_panico_S_Pombo_A_Ferro [ Links ]
Salkovskis, P.M., Hackmann, A., Wells, A., Gelder, M.G., & Clark, D.M. (2007). Belief disconfirmation versus habituation approaches to situational exposure in panic disorder with agoraphobia: a pilot study. Behaviour Research and Therapy. 45, 877-885. doi: 10.1016/j.brat.2006.02.008 [ Links ]
Stacciarini, J.M., O'Keeffe, M., & Mathews, M. (2007). Group therapy as treatment for depressed Latino women: a review of the literature. Issues in Mental Health Nursing, 28, 473-88. doi:10.1080/01612840701344431 [ Links ]
Sheehan, DV, Lecrubier, Y, Sheehan, KH, Amorim, P, Janavs, J, & Weiller, E. (1998). The Mini- International Neuropsychiatric Interview (M.I.N.I.): The development and validation of a structured diagnostic psychiatric interview for DSM-IV and ICD-10. Journal of Clinical Psychiatry, 59, 22-33. [ Links ]
Tully, P.J., Sardinha, A., & Nardi, A.E. (2017). A New CBT Model of Panic Attack Treatment in Comorbid Heart Diseases (PATCHD): How to Calm an Anxious Heart and Mind. Cognitive and Behavioral Practice 24, 329-341. doi: 10.1016/j.cbpra.2016.05.008 [ Links ]
Wegner, D.M., Broome, A., & Blumberg, S.J. (1997). Ironic effects of trying to relax under stress. Behaviour Research and Therapy, 35(1), 11-21. doi:10.1016/S0005-7967(96)00078-2 [ Links ]
Wolpe, J., & Rowan, V.C. (1988). Panic disorder: A product of classical conditioning. Behaviour Research and Therapy, 26, 441-450. doi: 10.1016/0005-7967(88)90138-6 [ Links ]
Yang, Y., Kircher, T., & Straube, B., (2014). The neural correlates of cognitive behavioral therapy: recent progress in the investigation of patients with panic disorder. Behaviour Research and Therapy, 62, 88-96. doi:10.1016/j.brat.2014.07.011 [ Links ]
White, K.S., & Barlow, D.H. (2002). Panic disorder and agoraphobia. In D. H. Barlow (Ed.), Anxiety and its disorders: The nature and treatment of anxiety and panic (pp. 328-379). New York: The Guilford Press. [ Links ]
Wittchen, H.U., Jacobi, F., Rehm, J., Gustavsson, A., Svensson, M., Jönsson, B., Olesen, J., … Steinhausen, H.C. (2011). The size and burden of mental disorders and other disorders of the brain in Europe 2010. European Neuropsychopharmacology, 21, 655-79. doi: 10.1016/j.euroneuro.2011.07.018
Recebido em 29 de Março de 2018/ Aceite em 23 de Outubro de 2018