Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Psicologia, Saúde & Doenças
versão impressa ISSN 1645-0086
Psic., Saúde & Doenças vol.20 no.3 Lisboa dez. 2019
https://doi.org/10.15309/19psd200308
Despersonalização do paciente oncológico hospitalizado: uma revisão integrativa
Depersonalization of hospitalized patients: an integrative review
Tamires Silva1, Debora Foger1, & Paulo Santos1
1Departamento de Cirurgia, Estomatologia, Patologia e Radiologia da Faculdade de Odontologia de Bauru - Universidade de São Paulo, Brasil, tamires_psico@usp.br, deborafoger@usp.br, paulosss@fob.usp.br
RESUMO
Ocorre nos hospitais a despersonalização do paciente, implicando no estigma da perda da identidade pessoal e passa ser o número do leito ou a doença que tem. O objetivo desse artigo é identificar alguns fatores que promovem a despersonalização durante a hospitalização. Foram selecionados estudos transversais, revisões integrativas e sistemáticas, revisões da literatura simples e estudos de caso que identificaram a despersonalização em pacientes oncológicos. As bases de dados utilizadas foram: Pubmed, Google Scholar, PePsic e Dedalus/USP. Identificou-se alguns dos motivos que promovem a despersonalização, como a perda da autonomia, a falta da comunicação e a fragilidade do relacionamento dos profissionais da saúde para com os indivíduos internados; a comunicação foi a principal ferramenta mencionada na maioria dos artigos, sendo que a falta dela promove a despersonalização; todavia, uma boa comunicação possibilita a diminuição dos casos de despersonalização. Verificou-se que a despersonalização se torna mais evidente na relação entre profissionais da saúde para com as pessoas hospitalizadas.
Palavras-chave: hospitalização, despersonalização, comunicação, autonomia pessoal, psico-oncologia
ABSTRACT
It occurs in hospitals the depersonalization of the patient, implying in the stigma of loss of personal identity and happens to be the number of the bed or the disease that has. The purpose of this article is to identify the factors that promote depersonalization during hospitalization. Cross-sectional studies, integrative and systematic reviews, simple literature reviews and case studies that identified depersonalization in cancer patients were selected. The databases used were: Pubmed, Google Scholar, PePsic and Dedalus / USP. Was identified some of the reasons that promote depersonalization, such as the loss of autonomy, the lack of communication and the fragility of the relationship between health professionals and hospitalized individuals; communication was the main tool mentioned in most articles, and lack of it promotes depersonalization; however, good communication enables the reduction of cases of depersonalization. It has been found that depersonalization becomes more evident in the relationship between health professionals and hospitalized people.
Keywords: hospitalization, depersonalization, communication, personal autonomy, psycho-oncology
A descoberta de uma neoplasia pode gerar vários sentimentos e comportamentos em um determinado ser humano. A hospitalização se torna inevitável, e sua rotina muda significativamente (Santos, Silva, & Custódio, 2018). A hospitalização envolve momentos difíceis na vida do paciente, pois ele deixa sua casa para ficar algum tempo em uma instituição hospitalar para normalizar seu quadro de saúde; esse determinado momento pode desencadear inúmeros sentimentos como medo e raiva, bem como motivações ou desmotivações para seguir com o tratamento.
A despersonalização do paciente hospitalizado implica em um estigma em que a pessoa perde sua identidade pessoal e passa a ser o número do leito ou a doença que habita em si. Ao referir-se à identidade, esta significa o conjunto de valores e crenças e a personalidade de um determinado indivíduo. Infelizmente, essa perda de identidade interfere na maneira como essa pessoa é tratada durante a hospitalização, podendo infringir o espaço e os limites, como também passar por situações invasivas. (Angerami-Camon, 2009; Santos, Silva, Custódio, & 2018)
A falta de comunicação dos profissionais da saúde para com a pessoa internada é outra característica da despersonalização. Devido ao excesso de trabalho nas enfermarias/leitos, essa comunicação torna-se escassa e o profissional perde a oportunidade de conhecer o ser que ele está tratando (Li, Sloan, Mehta, Willis, Weaver, & Beger., 2017; Rennó & Campos, 2014). Assim sendo, este individuo passa a ser tratado como o “paciente”, reduzindo quem ele é e sua personalidade (Rennó & Campos, 2014). Em determinadas situações, alguns profissionais da saúde preferem dar a notícia que ele julga como ruim ao acompanhante do paciente, para que a pessoa enferma não se sinta abalada com tal notícia (Arrais & Jesuino, 2015; Umezawa, Fujimori, Matsushima, Kinoshita, & Uchitomi, Y, 2015). O problema dessa comunicação indireta (notícia dada ao acompanhante e não ao paciente) é que ela reforça a ideia do paciente sem autonomia. Quando a transmissão da notícia é feita a pessoa com câncer, dá-se a ela a oportunidade para lutar contra a doença de forma consciente e de ressignificar esse processo, isto é, dar um novo significado a sua vida. (Arrais & Jesuino, 2015; Li et al., 2017)
Esta perda da autonomia é um dos fatores que promove a despersonalização; outro fator envolvido neste acontecimento é o mecanismo de defesa desenvolvido pelos profissionais da saúde, pois não dando abertura para uma aproximação desses indivíduos, os profissionais se sentirão menos abalados com as mortes ocorridas no contexto hospitalar (Santos, 2017). Não somente a equipe de saúde que cuida da pessoa com câncer, mas também os próprios familiares podem contribuir para a perda da autonomia, quando optam por não comunicar o verdadeiro estado de saúde do indivíduo (Feeldmann, 2016). A pessoa com câncer também tem voz e é preciso levar em consideração as suas opiniões acerca da doença, bem como do tratamento que será realizado. (Santos, 2017)
Devido a essas informações, atentou-se para a necessidade de realizar um artigo em relação ao tema debatido, para que possíveis dúvidas possam ser esclarecidas.
Método
Este estudo de revisão de literatura foi realizado para responder a pergunta: Quais fatores promovem a despersonalização em pacientes oncológicos?
Material
Foram pesquisadas as bases de dados do Pubmed, Google Scholar, PePsic e Dedalus/USP; buscou-se artigos do ano de 2008 até 2018. As palavras-chave utilizadas em português foram: Neoplasia [DeCS]; Hospitalização [DeCS]; Despersonalização [DeCS]; Autonomia pessoal [DeCS]; Psico-Oncologia [DeCS]; em inglês foram: Neoplasm [MeSH]; Hospitalization [MeSH]; Despersonalization [MeSH]; Personal Autonomy [MeSH]; Psycho-Oncology [MeSH].Os descritores foram adaptados de acordo com as bases de dados.
A identificação dos estudos foi realizada inicialmente por meio da leitura de títulos, depois resumos, e na sequência a leitura de texto completo dos estudos potencialmente elegíveis.
Procedimento
Por meio dos critérios de inclusão, os artigos foram selecionados a partir do ano de 2008, nos idiomas português e inglês; estudos transversais, revisão integrativa e sistemática, revisão da literatura simples e estudos de caso que identificaram a despersonalização em paciente oncológico.
Foram excluídos estudos que especificavam o transtorno de despersonalização (esse transtorno é caracterizado pelo desaparecimento dos sentimentos, ou seja, o indivíduo deixa de expressar sentimentos e se coloca no lugar de expectador; essa desordem pode ser um transtorno primário eu estar associado com outros transtornos, como a depressão e a esquizofrenia), diferente do que está sendo abordado neste artigo (Silva et al., 2016); e síndrome de Burnout (estresse relacionado ao meio de trabalho) em equipe médica ou de enfermagem (Moreira, Magnago, Sakae, & Magajewski, 2009).
Considerou-se como desfecho os fatores que promovem a despersonalização do paciente oncológico no ambiente hospitalar.
Resultados
Seleção do estudo
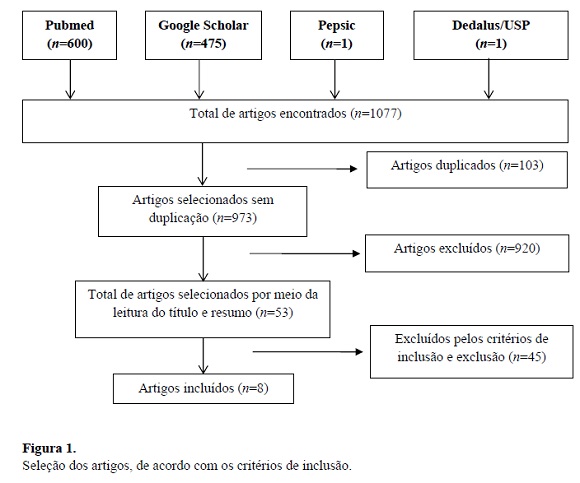
A partir da estratégia de busca realizada para a pesquisa, foi encontrado um total de 600 artigos no Pubmed, 475 artigos no Google Scholar, um artigo no PePsic e um artigo no Dedalus/USP. Do total de 1077 artigos, foram selecionados por meio da leitura dos títulos e resumos 53 artigos; em seguida foi realizada a leitura do texto completo, e foram excluídos 45 artigos, 15 por não abordarem a despersonalização da maneira proposta por este artigo, 19 por descrevem a síndrome de Bournot, 4 por não corresponderem a língua portuguesa ou inglesa e totalizando uma quantidade de oito artigos utilizados para a realização desse trabalho, como ilustrado na Figura 1.
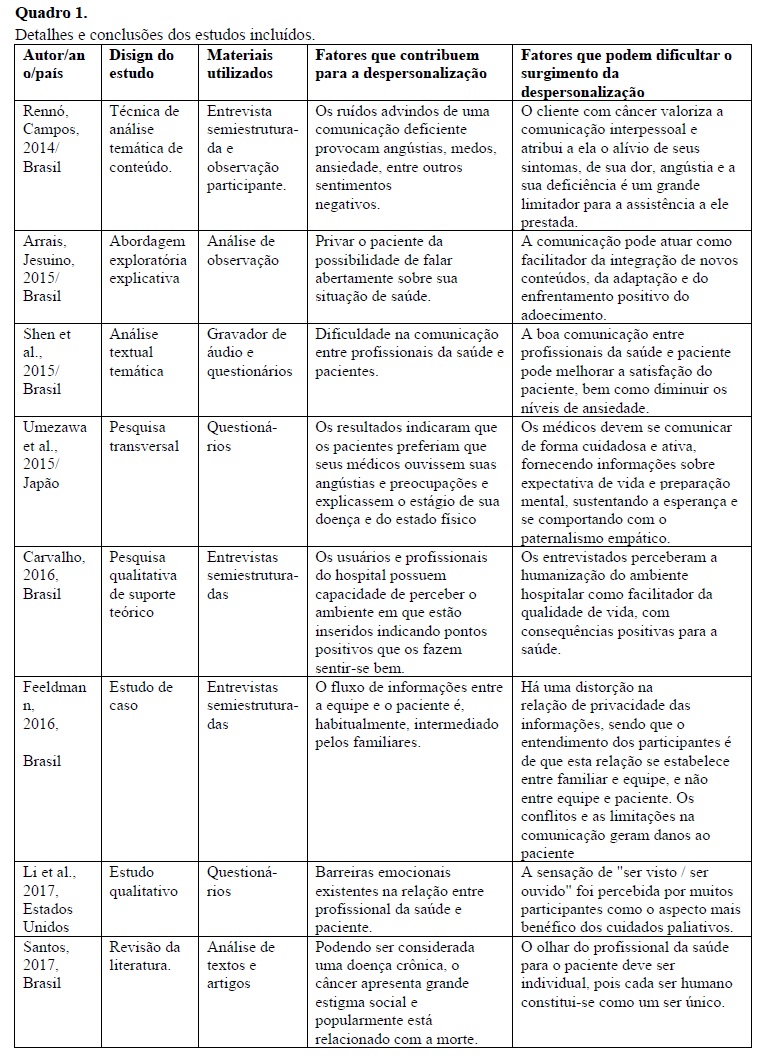
Os artigos incluídos foram oito (Quadro 1 ), representados por características de despersonalização e perda da autonomia, bem como a importância da comunicação entre equipe multidisciplinar e paciente.
(clique para ampliar ! click to enlarge)
Discussão
Em alguns artigos estudados, observou-se que a palavra despersonalização aparece como sinônimo da perda da autonomia e em outros, a perda da autonomia aparece como um dos fatores da despersonalização. No dicionário, despersonalizar significa fazer perder ou perder a personalidade; fazer esquecer ou esquecer a individualidade; descaracterizar-se, entre outros. Já a perda da autonomia, está relacionada à perda da independência e não tomar suas próprias decisões (Dicionário - Dicio). Por meio dos estudos analisados, o presente artigo trata a perda da autonomia como um dos fatores da despersonalização.
Outro aspecto encontrado na despersonalização é a falta de comunicação. Alguns dos artigos utilizados realçam a deficiência e escassez da comunicação nas enfermarias na relação com os pacientes oncológicos; sendo assim, percebeu-se que a maior ferramenta para mudar este cenário de despersonalização é manter uma comunicação fiel ao ser humano que se encontra internado (Arrais & Jesuino, 2015; Feeldmann, 2016; Rennó & Campos, 2014; Shen et al., 2015; Umezawa et al., 2015). É necessária a comunicação direta entre equipe multidisciplinar e o paciente, em relação ao seu diagnóstico e as terapêuticas que serão utilizadas no tratamento antineoplásico. (Arrais & Jesuino, 2015; Rennó & Campos, 2014)
A pesquisa realizada por Umezawa et al. (2015), constatou que 80% dos pacientes da sua amostra preferem receber notícias sobre seu estado de saúde, sanando assim quaisquer dúvidas. Com base nessa informação, é válido lembrar que o indivíduo hospitalizado, assim como uma pessoa saudável tem curiosidades acerca do seu estado de saúde, bem como os tratamentos antineoplásicos (Umezawa et al., 2015). Quando os profissionais não respondem às suas perguntas, os pacientes recorrem a internet. É importante salientar que as tecnologias tem ajudado a população em geral notavelmente, contudo, sabe-se que na internet, nem todas as informações são verdadeiras, sendo assim, o paciente pode tomá-la como verdade, e prejudicar de alguma forma seu tratamento, ou ainda, criando medos em torno de uma possibilidade de cura. (Shen et al., 2015)
O último fator identificado foi a relação entre a equipe interdisciplinar para com o paciente hospitalizado. Este fator está intrinsecamente ligado aos mecanismos de defesa dos profissionais. No cenário hospitalar, especificamente na oncologia, ocorrem muitas mortes, e não se envolver com os pacientes pode proporcionar menos sofrimento aos profissionais. (Santos, 2017)
Por mais que exista o termo despersonalização e sabe-se quais são suas características no contexto hospitalar, notou-se que os estudos analisados pouco falam sobre ela, sendo possível identifica-la por meio dos instrumentos utilizados em cada artigo. O principal aspecto encontrado nesses estudos foi a comunicação, ferramenta essa que não deixa de estar presente diante dos quadros de despersonalização. (Arrais & Jesuino, 2015; Carvalho, 2016; Feeldmann, 2016; Li et al., 2017; Rennó & Campos, 2014; Santos et al., 2017; Shen et al, 2015; Umezawa et al., 2015)
Mais estudos nesse sentido podem possibilitar aos profissionais da saúde melhores habilidades para lidar com os indivíduos hospitalizados, não tratando somente a moléstia, mas principalmente, olhando para cada um desses pacientes como seres únicos e multidimensionais (biopsicossocial e espiritual).
O paciente oncológico hospitalizado encontra-se num momento de fragilidade do seu Eu, tornando-se mais sensível ao que está acontecendo a sua volta. Esta sensibilidade permite que ele perceba como a equipe de saúde está o tratando, gerando mais angústias e conflitos diante do seu quadro.
Esta revisão possibilitou identificar alguns dos motivos que promovem a despersonalização, como a perda da autonomia, a falta da comunicação e a fragilidade do relacionamento dos profissionais da saúde para com os indivíduos internados.
Diante da realização desse artigo, ficou evidente a necessidade de novos estudos acerca do tema, com maior enfoque na relação entre a equipe de saúde e a pessoa com câncer, bem como ressaltar a importância da privacidade, respeito e dignidade do indivíduo hospitalizado.
REFERÊNCIAS
Angerami-Camon, V. A. (2009). O psicólogo no hospital. In: Angerami-Camon, V. A. Tendências em Psicologia Hospitalar. São Paulo, SP: Cengage Learning.
Arrais, R. H., & Jesuino, S. L. C. S. (2015). A vivência psicológica da comunicação sobre diagnóstico e tratamento por pacientes oncológicos: uma perspectiva da Psicologia Analítica. Revista da Sociedade Brasileira de Psicologia Hospitalar, 18(2), 22-44. Recuperado de http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1516-08582015000200003. [ Links ]
Carvalho, R. M. (2016). A humanização de ambientes hospitalares oncológicos e pediátricos - vozes e discursos, (dissertação de mestrado). Recuperado de http://tede2.pucgoias.edu.br:8080/handle/tede/3022, (Pontifícia Universidade Católica de Goiás).
Dicio. (2018). Recuperado de https://www.dicio.com.br .
Feeldmann, M. P. (2016). Comunicação de más notícias a pacientes em cuidados paliativos: um estudo exploratório das percepções de pacientes e familiares (dissertação de mestrado). Recuperado de http://www.lume.ufrgs.br/handle/10183/151008, (Universidade Federal do Rio Grande do Sul). [ Links ] Epub 2017 Jun 3.
Moreira, D. S., Magnago, R. F., Sakae, T. M., & Magajewski, F. R. L. (2009). Prevalência da síndrome de burnout em trabalhadores de enfermagem de um hospital de grande porte da Região Sul do Brasil. Caderno de Saúde Pública, 257), 559-1568. doi: 10.1590/S0102-311X2009000700014. [ Links ]
Rennó, C. S. N., & Campos, C. J. G. (2014). Comunicação interpessoal: valorização pelo paciente oncológico em uma unidade de alta complexidade. Revista Mineira de Enfermagem, 18 (1), 106 - 115. doi: 10.5935/1415-2762.20140009 . [ Links ]
Santos, E. B. (2017). O papel do/a enfermeiro/a: visão humanística dos cuidados paliativos em pacientes oncológicos. Revista Multidisciplinar e de Psicologia, 11(39), 396-409. Recuperado de https://idonline.emnuvens.com.br/id/article/view/998/1427 . [ Links ]
Santos, R. C. S. Silva, J. L. M. Custódio, L. M. G. (2018). A doença crônica e o adolescer:efeitos do adoecimento e do câncer no desenvolvimento do adolescente. Psicologia.pt, 1-13. Recuperado de http://www.psicologia.pt/artigos/textos/A1160.pdf . [ Links ] [ Links ] Epub 2015 28 jan.
Silva, F. V., Carvalho Neto, E. G., Chaves Junior, L. P., Jesus, D. V., Dantas, M. V. F., & Fonseca, A. J. (2016). Rastreamento do transtorno de despersonalização / despersonalização em estudantes de medicina de uma Universidade Federal do Brasil. Revista Brasileira de Educação Médica, 40 (3), 337-343. doi: 10.1590/1981-52712015v40n3e01102015 . [ Links ]
Umezawa, S. Fujimori, M., Matsushima, E., Kinoshita, H., & Uchitomi, Y. (2015). Preferences of advanced cancer patients for communication on anticancer treatment cessation and the transition to palliative care. Cancer, 121 (23), 4240-4249. doi: 10.1002/cncr.29635 . [ Links ] Epub 2015 26 de ago.
Agradecimentos
O presente trabalho foi realizado com apoio da Coordenação de Aperfeiçoamento de Pessoal de Nível Superior - Brasil (CAPES) - Código de Financiamento 001.
Recebido em 18 de Setembro de 2018/ Aceite em 30 de Maio de 2019