Serviços Personalizados
Journal
Artigo
Indicadores
Links relacionados
Compartilhar
Psicologia, Saúde & Doenças
versão impressa ISSN 1645-0086
Psic., Saúde & Doenças vol.21 no.2 Lisboa ago. 2020
https://doi.org/10.15309/20psd210202
Crença sobre as causas do infarto agudo do miocárdio
Beliefs about the causes of acute myocardial infarction
Nivaldete Sá1, Luísa Vital1, & Elisa Castro1
1Universidade do Vale do Rio dos Sinos, Programa de Pós-Graduação em Psicologia, São Leopoldo, Brasil, nivasaph@gmail.com, luisavital1@hotmail.com, elisa.kerndecastro@gmail.com
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
As crenças em saúde referem-se a esquemas mentais relacionados às características das doenças. Diante de uma situação de risco para a saúde, as crenças em saúde guiam a identificação e interpretação dos seus sinais. O indivíduo, saudável ou doente, busca explicações sobre as causas da doença que resultam em condutas de enfrentamento focadas para a sua condição. Assim, o estudo examinou as crenças sobre as causas do infarto agudo do miocárdio (IAM) de pessoas com e sem a doença. Participaram 77 pessoas, 31 pessoas com IAM e 46 sem essa doença, selecionadas por conveniência. Os instrumentos utilizados foram questionário sociodemográfico e de comportamentos em saúde e perguntas sobre causas da doença derivadas do Revised Illness Perception Questionnaire -IPQ-R. Os resultados mostraram que as pessoas com e sem a doença tiveram crenças muito semelhantes quanto às causas do IAM quando perguntadas de forma espontânea. Quando estimulados, as pessoas com a doença atribuíram o IAM mais frequentemente a estresse/preocupação, estado emocional e destino/má sorte. Desse modo, as crenças dos participantes parecem mais relacionadas a questões emocionais/psicológicas do que seus comportamentos em saúde que podem contribuir para a prevenção e tratamento dos fatores de risco do IAM. Constata-se que as pessoas precisam compreender melhor sobre os fatores de risco que levam ao IAM e sobre o papel dos seus comportamentos para a adoção de estilo de vida saudáveis.
Palavras-chave: infarto agudo do miocárdio, doença cardiovascular, crenças em saúde, atribuição causal, prevenção, autocuidado.
ABSTRACT
Health beliefs refers to mental schemas related to illness characteristics. Facing a health risk, health beliefs guide the signs identification and interpretation. Healthy or ill people seek explanations about the causes of the disease that induce coping behavior. Then, the present study examined causal beliefs about acute myocardial infarction with people with and without disease. Seventy-seven people participated in the study, 31 with acute myocardial infarction and 46 without disease, selected by convenience. Measures used were: a sociodemographic and health behavior questionnaire, open questions about causes of the disease derived from the Revised Illness Perception Questionnaire - IPQ-R and its cause’s subscale. Results showed that people with and without disease had similar beliefs regarding to the causes of acute myocardial infection when asked openly. When they were stimulated, ill people attributed the disease more frequently to stress/worries, emotional states and destiny/bad lucky. In this way, participants illness beliefs seem to be more related to emotional / psychological states than their health behavior that directly affect their risk factors for acute myocardial infarction prevention and treatment. It is noted that participants need to understand better about risk factors that lead to acute myocardial infarction and about the role of their own behavior to adopt healthy life style.
Keywords: Acute myocardial infarction, cardiovascular disease, health beliefs, causal attribution, prevention, self-care.
O infarto agudo do miocárdio (IAM) é uma das doenças cardiovasculares responsável pelo maior índice de mortalidade e morbidade no mundo (OMS, 2017). Seus sintomas mais comuns são: dor no tórax, taquicardia, fadiga, náuseas, vômitos, dispneia, transpiração excessiva, anemia e suor frio. Seu diagnóstico é feito através do exame eletrocardiograma, que examina a atividade elétrica do coração; exames laboratoriais, tais como hemograma, lipidograma, glicemia entre outros, que investigam fatores de riscos e consequências físicas a partir dos sintomas, além de anamnese (Mertins et al., 2016). Além disso, também são importantes de ser avaliados sintomas psicológicos como alteração da consciência, ansiedade, estresse, medo, tristeza, etc., em decorrência da mudança do estilo de vida e exigências adaptativas (Di Mateo, Haskard-Zolnierek, & Martin, 2012; Martins, 2014; Vieira, 2017).
Os principais fatores de riscos para o IAM podem ser classificados como modificáveis e não modificáveis (Campos, Pierin, & Pinho, 2017; WHO, 2009). Os fatores modificáveis seriam aqueles que o indivíduo pode controlar através da mudança de hábitos e comportamento, como a hipertensão arterial, diabetes, tabagismo, obesidade, dislipidemia, sedentarismo e estresse. Já os fatores de risco não modificáveis, ou aqueles que não são possíveis controlar, se referem à hereditariedade, idade e sexo. Desses, os fatores de risco diabetes e hipertensão são responsáveis por 80% das causas de IAM (Quilici et al., 2014). O controle desses fatores de riscos depende da adoção de um estilo de vida saudável, porém modificar comportamentos em saúde é algo complexo e que envolve o estudo das causas que as pessoas atribuem à doença. Porém, nem sempre as pessoas têm clareza sobre essas questões e, por isso, podem ter crenças equivocadas em relação aos reais fatores de risco de sua enfermidade (Bonotto, Mendoza-Sassi, & Susin, 2014; Hsiao, Chang, & Chen, 2012).
O Modelo Teórico do Senso Comum (MSC) tem sido utilizado na tentativa de compreender o que os indivíduos pensam sobre sua saúde e as doenças - suas crenças ou percepções sobre a doença. Os indivíduos possuem esquemas mentais relacionados às características das doenças, e diante de uma situação de risco para sua saúde, o paciente recorrerá a estes esquemas mentais para identificar e interpretar os sinais, as possibilidades de cura, como se comportar e o que deve fazer para que tenha um estado de saúde como o que vivia anteriormente (Leventhal, Brissette, & Leventhal, 2003; Leventhal, Nerenz, & Steele, 1984; Phillips, Leventhal, & Leventhal, 2012). Portanto, as crenças em saúde podem ter relação com atitudes e hábitos que as pessoas doentes e saudáveis adotam para manter sua saúde e /ou alcançar a cura, autorregulandoseu comportamento frente à doença (Brito, Mondelo, & Remor, 2018; Phillips, Leventhal, & Leventhal, 2012).
Com relação às crenças sobre as causas da doença, ela é uma das dimensões da percepção da doença e diz respeito ao que o indivíduo atribui como causa de determinada doença ou a sua doença (Leventhal, 1980). O indivíduo, saudável ou doente, busca explicações sobre a etiologia da sua doença e suas atribuições podem ter como foco os fatores modificáveis e não modificáveis que resultam em condutas de enfrentamento focadas para a sua condição (Dumalao-Canaria, Hutchinson & Prichard, 2014). Mesmo quando recebem informação sobre a doença, a pessoa pode continuar manifestando suas crenças pessoais que podem ser incompatíveis com o conhecimento científico (Petrie & Weinman, 2012). Portanto, espera-se que o indivíduo compreenda que a doença tem uma multiplicidade de fatores de risco (biológicos e psicossociais) e não um único fator, para que possa enfrentar sua doença (Bonotto, Mendoza-Sassi, & Susin, 2016; Hsiao, Chang, & Chen, 2012; Kunschitz et al., 2017).
Recente revisão sistemática sobre percepção da doença em pacientes cardíacos (Altenhofen, Lima, & Castro, 2016) que incluiu 15 artigos na sua análise, os autores identificaram que pacientes tendem a atribuir as causas das doenças cardíacas a fatores externos, ou seja, independentes do comportamento relacionado à saúde que a pessoa tem (má sorte, acaso, hereditariedade, envelhecimento, etc.). Contudo, aqueles pacientes que atribuíam a doença a fatores modificáveis apresentavam maior motivação para mudanças. Em função do exposto, o presente estudo buscou examinar as crenças sobre as causas do IAM (atribuição causal) de pessoas com e sem a doença.
Método
Participantes
Participaram da pesquisa 77 pessoas, sendo 31 com diagnóstico de IAM e 46 sem a doença. As pessoas com IAM estavam em tratamento ambulatorial hospitalar, e as pessoas sem de IAM foram recrutadas nos grupos de convivência e fortalecimento de vínculos num Centro de Referência da Assistência Social - CRAS, todos eles vivendo em cidade de médio porte do interior do estado do Maranhão (Brasil). A seleção dos participantes se deu por conveniência entre aqueles que faziam tratamento no único hospital da região ou iam ao centro de convivência. Como critério de inclusão, os participantes de ambos os grupos teriam que ter pelo menos escolaridade de nível fundamental (ler e escrever para responder aos questionários de forma autônoma). Todos os participantes eram atendidos pelo Sistema Único de Saúde (SUS), gratuitamente.
Material
Ficha de dados sociodemográficos, clínicos e de comportamentos de autocuidado (versão para pessoas com e sem a doença): incluía questões relativas ao estado civil, escolaridade, atividade laboral e informações acerca do tratamento da doença. O instrumento foi adaptado a partir da ficha desenvolvida e utilizada nos estudos de Castro, Peuker, Lawrenz e Figueiras (2015) e Peuker, Armiliato, Souza, e Castro (2016) com mulheres com câncer de colo de útero e mama, sobre atribuição causal.
Subescala Causas da doença do Revised Illness Perception Questionnaire (IPQ-R) (Weinman, Petrie, Moss-Moris, & Horne, 1996) e do Revised Illness Perception Questionnaire for Healthy People (IPQ-RH) (Figueiras & Alves, 2007). Ambos instrumentos (um para ser usado com pessoas doentes e outro para pessoas saudáveis) são constituídos por nove subescalas (identidade, duração cíclica, duração aguda/crônica, consequências, controle pessoal, controle do tratamento, coerência, causas e representação emocional). Foi perguntado à pessoa para que respondesse de forma espontânea, as três causas principais que atribuía ao IAM e, em seguida, foi apresentado o questionário com 15 questões contendo possíveis causas do IAM, em que a pessoa deveria indicar seu nível de concordância (escala likert de 5 pontos que variou de ‘discordo fortemente’ até ‘concordo fortemente’. Ambos instrumentos tem sido utilizados em vários estudos com amostras do Brasil, mostrando consistência interna adequada (Nogueira, Seidl, & Tróccoli, 2016).
Procedimentos de coleta de Dados e Éticos
Inicialmente, a pesquisadora se reuniu com o Secretário Regional de Saúde e Diretor do hospital e com a Secretária Municipal de Assistência Social do município, para apresentação do projeto de pesquisa e solicitação da Carta de anuência. Após, o projeto foi submetido e aprovado pelo Comitê de Ética em Pesquisa (CAAE: 83258718.7.0000.5344), seguindo a Resolução 510/2016 do Conselho Nacional de Saúde (Brasil).
A coleta dos dados foi feita individualmente da seguinte forma: as pessoas com a doença que iam para consulta médica de rotina no hospital eram inicialmente convidadas a participar da pesquisa pelo médico cardiologista, que estava a par da pesquisa, e encaminhava para a psicóloga/pesquisadora. Após, a pesquisadora, então, fazia o contato direto com os pacientes, convidando-os para participar da pesquisa. Todos pacientes que foram convidados aceitaram participar e, a partir do aceite, foram conduzidos pela pesquisadora a uma sala reservada e livre de interferências, no próprio hospital, para a aplicação dos instrumentos.
Quanto às pessoas sem a doença, foram recrutadas nos grupos de convivência e oficinas do Centro de Referência da Assistência Social - CRAS do município. Após as atividades, essas pessoas foram convidadas pela pesquisadora a participar da pesquisa e, aquelas que aceitaram, foram conduzidas a uma sala confortável, sem interferência de terceiros. Todos convidados também aceitaram participar da pesquisa.
No início da entrevista, era informado aos participantes sobre o objetivo do estudo, a importância do caráter voluntário da participação e que os riscos da participação eram mínimos, esclarecendo também possíveis dúvidas e dos participantes. Foi informado, também, acerca do sigilo da identidade dados. O Termo de Consentimento Livre e Esclarecido era entregue e lido e os participantes e a pesquisadora o assinaram em duas cópias. A coleta de dados ocorreu num único encontro, com tempo médio de trinta minutos.
Os instrumentos respondidos foram separados dos TCLE, colocados em envelopes sem identificação pessoal e organizados por códigos numéricos, para resguardar o sigilo e confidencialidade acerca da identidade do participante. Foram feitas as devolutivas sobre os resultados da pesquisa para o diretor do hospital e para a Secretaria Municipal de Assistência Social, assim como aos participantes que disponibilizaram seus e-mails.
Procedimentos de análise de dados
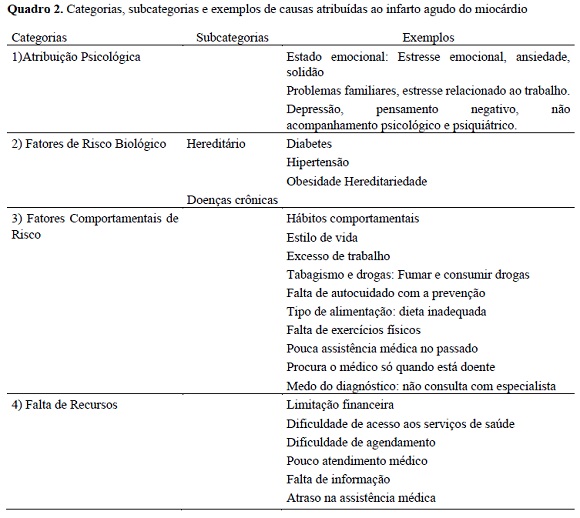
Com relação às crenças sobre as causas do IAM, as respostas abertas foram inicialmente levantadas e categorizadas através de análise de conteúdo, adaptando as categorias já criadas por Peuker et al. (2016) e por Castro et al. (2015). Após a criação das categorias, as respostas foram analisadas por dois juízes especialistas na temática. Foi utilizado um formulário de Categorização das Causas atribuídas ao IAM a fim de auxiliar os juízes na categorização das respostas dos participantes. O formulário continha uma lista das categorias nas quais os juízes deveriam classificar as respostas literais dos participantes. Foi realizada também a análise de concordância entre juízes (kappa) e, no caso de discordância nas respostas, um terceiro juiz deu seu parecer de desempate. O índice kappa encontrado no presente estudo foi de 0,881.
Foram realizadas também análises descritivas de frequências e porcentagens das respostas de cada categoria das causas do IAM para cada grupo (com e sem a doença). Para as variáveis sociodemográficas numéricas (idade, anos de estudo, por ex.), foi calculada média e desvio padrão; para as variáveis categóricas (sexo, estado civil), foi calculada frequência, porcentagem e teste de associação (qui quadrado). Com relação à parte da escala likert do instrumento, foram efetuados cálculos das médias e desvio padrão de cada grupo e posterior comparação de médias entre os grupos. Os dados foram analisados por meio do programa estatísticos SPSS (versão 22) e foi considerado o nível de significância de 5% (p≤0,05).
Resultados
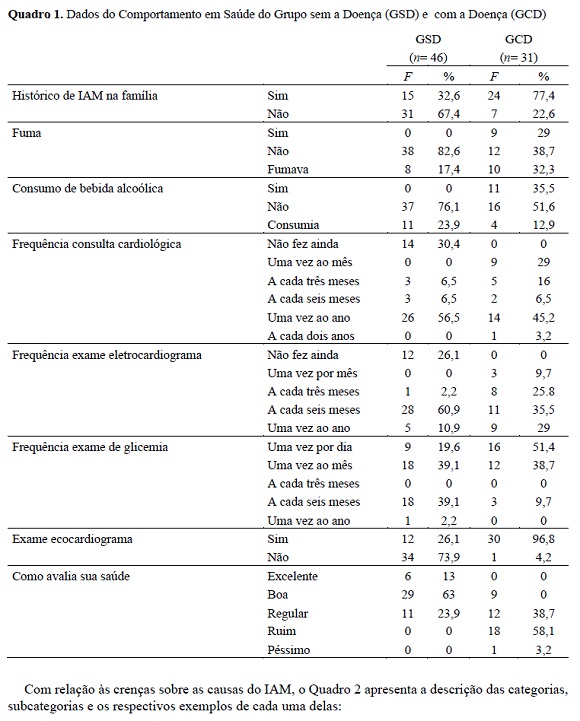
Em relação às características sociodemográficas, do total de 77 participantes, 46 eram do grupo sem a doença (GSD) e 31 do grupo com a doença (GCD). No GCD, 48,4% (F=15) eram do sexo feminino, 80,6% (F=25) tinham companheiros (casados ou união estável), 25,8% (F=8) possuíam ensino fundamental incompleto, 29% (F= 9) possuíam o ensino fundamental completo, 12,9% (F=4) possuíam o ensino médio incompleto, 22,6 % (F= 7) possuíam o ensino médio completo, 6,5% (F= 2) ensino superior incompleto e 3,2% (F= 1) ensino superior completo. Nesse grupo 93,5% (29) tinham filhos e em relação à situação ocupacional, apenas 9,7 % (F= 3) trabalhavam. Com relação às comorbidades, 87,1% (F=27) também tinham triglicerídeos alto, 93,5% (F=29) tinham diabetes, 93,5% (F=29) tinham hipertensão, 58,1% (F=18) tinham colesterol elevado e 19,3% (F=6) insuficiência renal.
No GSD, 71,7% (F=33) eram do sexo feminino, 69,5% (F=32) eram casadas ou estavam em união estável, 97,7% (F=44) tinham algum filho. Quanto ao nível de escolaridade, 17,4% (F=8) possuíam o ensino fundamental incompleto, 28,3% (F=13) possuíam o ensino fundamental completo, 4,3% (F=2) possuíam o ensino médio incompleto, 26,1% (F=12) possuíam o ensino médio completo, 2,2% (F=1) ensino superior incompleto e 21,7% (F= 10) ensino superior completo. Nesse grupo, apesar das pessoas não terem doença cardíaca, algumas delas possuíam outros problemas de saúde, tais como: 10,8% (F=5) tinham triglicerídeos alto, 15,2 (F=7) tinham diabetes, 6,5 (F=7) tinham hipertensão, e 10,8% (F=5) tinham colesterol elevado.
Com relação aos comportamentos de saúde, o Quadro 1 apresenta os principais resultados:
Com relação às crenças sobre as causas do IAM, o Quadro 2 apresenta a descrição das categorias, subcategorias e os respectivos exemplos de cada uma delas:
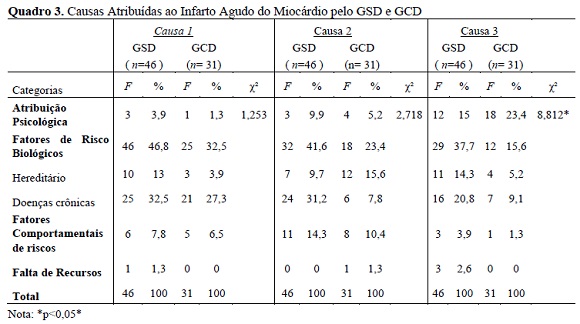
A última parte do IPQ-R e IPQ-RH consiste na atribuição espontânea de três fatores que causam a doença, em ordem de importância, a partir da opinião das participantes. No Quadro 3 a seguir, é possível observar a frequência e porcentagem das causas atribuídas ao IAM, de acordo com os grupos com e sem a doença. Em relação às causas atribuídas ao IAM por ambos os grupos, constatou-se que na primeira resposta espontânea em relação à causa da doença, denominada como Causa 1, a categoria mais frequente em ambos os grupos foi a atribuição fatores de risco biológico; em segundo lugar, mas bem menos frequente, apareceu para ambos os grupos a categoria Fatores de Risco Comportamentais, seguida de Atribuição Psicológica e Falta de Recursos.
De acordo com o Quadro 3, observa-se que apenas na terceira resposta espontânea dada pelos participantes (Causa 3) houve diferença significativa nas respostas das crenças sobre as causas entre os dois grupos. Verifica-se que o GCD atribuiu a maioria das causas da doença a fatores psicológicos, como, por exemplo, estresse emocional e relacionado ao trabalho, ansiedade, problemas familiares, depressão, não acompanhamento psicológico ou psiquiátrico. Por outro lado, o GSD atribuiu mais frequentemente à doença fatores de risco biológico como diabetes, hipertensão, hereditariedade, tipo de alimentação, excesso de peso, falta de exames preventivos e de exercícios físicos, dificuldades aos serviços de saúde. Não houve diferenças entre os grupos, nas respostas 1 e 2.
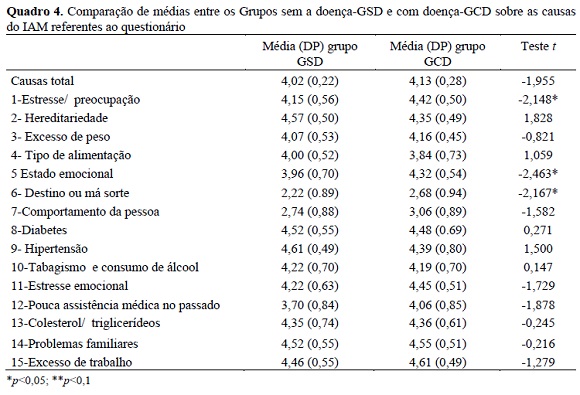
Com relação à parte da escala likert que investiga as causas da doença, observou-se que os participantes do GCD pontuaram mais alto que o GSD com relação à estresse/preocupação, estado emocional e destino/má sorte (conforme Quadro 4), o que significa que eles atribuíram o IAM a esses fatores significativamente mais que o grupo sem a doença. Esse dado é importante pois revela que, quando estimulados a pensar sobre algumas possíveis causas da doença, algumas diferenças apareceram em variáveis que dizem respeito justamente a aspectos que eles não podem controlar (destino ou má sorte) e a aspectos relacionados a fatores psicológicos. Chama a atenção, também, que em ambos os grupos os participantes consideraram pouco importante o fator comportamento da pessoa para o surgimento do IAM.
Discussão
O objetivo desse estudo foi investigar as crenças sobre as causas do IAM de indivíduos com e sem a doença. Os resultados apontaram que os participantes de ambos os grupos possuem crenças muito semelhantes acerca das causas do IAM quando questionados de forma espontânea, exceto pela predominância da atribuição a causas psicológicas, como causa mais frequente na terceira resposta espontânea do grupo com IAM. Quando estimuladas, as pessoas com IAM acreditam que a doença é causada mais por questões emocionais, estresse e destino/má sorte do que as pessoas sem a doença.
Segundo McAndrew et al. (2008), a construção dessas crenças em saúde está diretamente relacionada com as experiências pessoais diretas e indiretas que vivencia. A experiência de uma doença, como o IAM nesses participantes, pode ter gerado questionamentos sobre os motivos pelos quais adoeceu, e nesse sentido tê-los levado a buscar respostas nas suas experiências pessoais, como sofrimento psicológico ocorrido no passado. Esse tipo de atribuição causal - atribuição psicológica e estresse, que são fatos do passado da vida desse indivíduo, já não podem ser mudados e, então, não podem mais ser controlados após a doença ter aparecido.
Esse tipo de respostas já foi encontrado em outros estudos sobre atribuição causal em pacientes com câncer de mama (Peuker et al., 2016), e tem sido associado a impactos negativos na qualidade de vida dos pacientes uma vez que o locus de controle da doença está fora do controle do indivíduo, levando-o a se culpabilizar pela sua doença. A revisão sistemática de Altenhofen, Lima e Castro, (2016) sobre percepção da doença em pacientes cardíacos (não apenas IAM) mostrou que as causas das doenças foram atribuídas mais frequentemente a fatores como excesso de trabalho e estresse, além de outros fatores que não são modificáveis como hereditariedade.
Ambos os grupos com e sem a doença acreditam que o IAM é principalmente causado por fatores biológicos (hereditariedade e outras doenças crônicas) e muito pouco por fatores comportamentais, que são justamente aqueles que são passíveis de modificação como estilo de vida. De fato, Altenhofen, Lima, e Castro (2016) já haviam identificado que pacientes cardíacos percebiam ter pouco controle pessoal em relação à sua doença, porém acreditavam que o tratamento médico poderia melhorar sua condição, ou seja, a mudança estaria vinculada mais a fatores externos (tratamento) que a fatores relacionados à sua própria conduta e capacidade de controle. Esse é um ponto importante a ser considerado, pois o psicólogo da saúde poderá atuar justamente em ajudar esses pacientes a ter uma compreensão sobre seu estado de saúde e a ter expectativas realistas em relação ao que pode ser feito em termos de tratamento e de mudança de comportamento (Castro, Armiliato, Vital, & Seabra, 2018). Em termos de prevenção, entender o que pessoas saudáveis atribuem como causa das doenças, no caso o IAM, poderá contribuir tanto para intervenções que visem a promoção da saúde e bem-estar em populações não clínicas, como também para orientar médicos e outros profissionais da saúde a abordar sobre os fatores de risco da doença considerando as especificidades das crenças em saúde daquele público.
Dentre os fatores de risco para o IAM, a hipertensão e o diabetes têm importante contribuição para o seu desenvolvimento (Campos et al., 2017; Quilici et al., 2014) e foi apontado pelos participantes de ambos os grupos, quando estimulados, como causas importantes para o seu aparecimento. Porém, no que se refere aos fatores relacionados ao estilo de vida e que podem ser modificados (Dumalao-Canaria et al., 2014) para a prevenção do IAM (e também de outras doenças crônicas), como o comportamento do indivíduo, eles acreditam muito pouco que está relacionado à doença. Portanto, esse dado é muito relevante porque indica que as pessoas precisam estar cientes do papel do seu comportamento para a sua saúde, o que envolve o autocuidado para a prevenção e tratamento de doenças, foco da atuação do psicólogo da saúde nesse contexto (Castro, Peloso, Souza, & Dalagasperina, 2018).
Os resultados deste estudo revelaram que os participantes dos grupos com e sem a doença apresentam crenças semelhantes acerca das causas do IAM quando suas respostas são espontâneas, mas algumas diferenças apareceram no que diz respeito à atribuição mais frequente da doença a causas psicológicas, estresse e destino/má sorte, dando pouca importância aos seus comportamentos em saúde que podem contribuir para o aumento dos fatores de risco do IAM. Desse modo, verifica-se que as pessoas, especialmente aquelas doentes, precisam compreender melhor sobre os fatores de risco que levam ao IAM e sobre o papel dos seus comportamentos para a adoção de comportamentos saudáveis e, consequentemente, diminuição dos seus riscos.
Este estudo possui limitações, dentre elas o fato de ser um estudo transversal com grupos de comparação escolhidos por conveniência, o que faz com que os dados aqui apresentados sejam interpretados com cautela. Além disso, é possível que, ao acessar o grupo sem doença crônica em centros de convivência do município, essas pessoas tenham acesso a informações e contato com profissionais da saúde que as deixem mais conscientes sobre sua saúde.
Por fim, ressalta-se que os resultados desse estudo são originais e avançam no conhecimento a respeito de uma temática importante, feita numa região pobre do nordeste brasileiro que é muito pouco estudada e que muitas vezes têm dificuldade de acesso à saúde. Futuros estudos poderão replicá-lo em outros contextos e populações a fim de compreender se as atribuições sobre o IAM que se verificaram nesta investigação se mantêm com pessoas com outras características.
REFERÊNCIAS
Altenhofen, V., Lima, N. B. D., & Castro, E. K. (2016). Percepção da doença em pacientes cardíacos: uma revisão sistemática. Estudos Interdisciplinares em Psicologia, 7(2), 45-63. DOI: 10.5433/2236-6407. [ Links ]
Altenhofen, V., & Castro, E. K. (2018). A percepção da doença cardíaca e da comunicação do diagnóstico. Psicologia, Saúde & Doenças, 19(3), 515-525. DOI: 10.15309/18psd19030104. [ Links ]
Bonotto, G. M., Mendoza-Sassi, R. A., & Susin, L. R. O. (2016). Knowledge of modifiable risk factors for cardiovascular disease among women and the associated factors: A population-based study. Ciência & Saúde Coletiva, 21(1), 293-302. DOI: 10.1590/1413-81232015211.07232015. [ Links ]
Brito, A., Mondelo G. P., & Remor, E. (2018). Crenças de saúde e cognição de doenças. In E. K. Castro, & E. Remor (1st ed). Bases teóricas da psicologia da saúde. (pp. 41-72). Curitiba: Appris.
Campos, C. L. D., Pierin, A. M. G., & Pinho, N. A. D. (2017). Hypertension in patients admitted to clinical units at university hospital: post-discharge evaluation rated by telephone. Einstein -São Paulo, 15(1), 45-49. DOI: 10.1590/S167945082017AO3862. [ Links ]
Castro, E. K., Peloso, F.,Souza,M.A.,& Dalagasperina, P. (2018). Autocuidado e Saúde. In E. K. Castro, & E. Remor (1st ed). Bases Teóricas da Psicologia da Saúde (pp. 181-198). Curitiba: Appris.
Castro, E. K., Peuker, A. C., Lawrenz, P., & Figueiras, M. J. (2015). Percepção da doença, conhecimento e autocuidado sobre o câncer do colo do útero. Psychology/Psicologia Reflexão e Crítica, 28(3), 483-9. DOI: 10.1590/1678-7153.201528307. [ Links ]
DiMatteo, M. R., Haskard-Zolnierek, K. B., & Martin, L. R. (2012). Improving patiente adherence: a three-factor model to guide practice. Health Psychology Review, 6(1), 74-91. DOI: 10.1080/17437199.2010.537592. [ Links ]
Dumalao-Canaria, J. A., Hutchinson, A. D., Prichard, I., Wilson, C. (2004). What causes breast cancer? A systematic review of causal attributions among breast cancer survivors and how these compare to expert-endorsed risk factors. Cancer Causes Control, 25(7), 771-85. DOI: 10.1007/s10552-014-0377-3. [ Links ]
Figueiras, M. J., & Alves, N. C. (2007). Lay perceptions of serious illnesses: An adapted version of the Revised Illness Perception Questionnaire (IPQ-R) for healthy people. Psychology & Health, 22(2). DOI: 10.1080/14706007683274462. [ Links ]
Hsiao, C. Y., Chang, C., & Chen, C.-D. (2012). An investigation on illness perception and adherence among hypertensive patients. The Kaohsiung Journal of Medical Sciences, 28(8), 442-7. DOI: 10.1016/j.kjms.2012.02.015. [ Links ]
Kunschitz, E., Friedrich, O., Schöppl, C., Maitz, J., & Sipötz, J. (2017). Illness perception patterns in patients with Coronary Artery Disease. Psychology, Health & Medicine, 22(8), 940-946. DOI: 10.1080/13548506.2016.1271439. [ Links ]
Leventhal, H., Brissete, I., & Leventhal, E. (2003). The common-sense model of self-regulation of health and illness. In L. Cameron, & H. Leventhal. The self-regulation of health and behaviour (pp 42-65). London: Routlege. [ Links ]
Leventhal, H., Meyer, D., Nerenz, D. (1980). The commonsense representation of illness danger. In: S. Rachman. Medical Psychology (pp. 7-30). New York: Pergam Press. [ Links ]
Leventhal, H., Nerenz, D. R., & Steele, D. J. (1984). Illness representation and coping with health threats. In A. Baum, S. E. Taylor, & J. E. Singer. Handbook of Psychology and Health (pp. 219-252). Hillsdale, NJ: Lawrence Erlbaum Associates.
Martins, L. N., Souza, L.S., Silva, D. F., Machado, R. S., Silva, C. E, Vilagra M. M., ... Pereira, A. B. (2014) Prevalência dos fatores de risco cardiovascular em adultos admitidos na Unidade de Dor Torácica em Vassouras. Revista Brasileira de Cardiologia, 24(5), 299-307. [ Links ]
Mertins, S. M., Kolankiewicz, A. C. B., Rosanelli, C. L. S. P., Loro, M. M., Poli, G., Winkelmann, E. R., & Pannebecker, J. M. (2016). Prevalencia de factores de riesgo en pacientes con infarto agudo de miocardio. Avances en Enfermería, 34(1), 30-38. DOI: 10.15446/av.enferm.v34n1.37125. [ Links ]
McAndrew, L. M., Musumeci-Szabó, T. J., Mora, P., Vileikyte, L., Burns, E., Halm, E., & Leventhal, H. (2008). Using the common sense model to design interventions for the prevention and management of chronic illness threats: from description to process. British Journal of Health Psychology, 13, 195-204. DOI: 10.1348/135910708X295604. [ Links ]
Moss-Morris, R., Weinman, J., Petrie, K. J.,Horne, R., Cameron, L. D., & Buick, D. (2002). The Revised Illness Perception Questionnaire (IPQ-R e IPQ RH). Psychology & Health, 17, 1-16. DOI: 10.1080/08870440290001494. [ Links ]
Muniz, L. C., Schneider, B. C., Silva, I. C. M., Matijasevich, A., & Santos, I. S. (2012). Fatores de risco comportamentais acumulados para doenças cardiovasculares no sul do Brasil. Revista de Saúde Pública, 46(3), 534-42. DOI: 10.1590/S0034-89102012005000021. [ Links ]
Nogueira, G. S., Seidl, E. M. F., & Tróccoli, B. T. (2016). Análise Fatorial Exploratória do Questionário de Percepção de Doenças Versão Breve (Brief IPQ). Psicologia: Teoria E Pesquisa, 32(1), 161-168. DOI: 10.1590/0102-37722016011871161168. [ Links ]
Organização Mundial da Saúde [OMS] (2017). As 10 principais causas de morte. Retrieved from http://www.who.int/mediacentre/factsheets/fs310/en/
Petrie, K. J., & Weinman, J. (2012). Patients perceptions of their illness the dynamo of volition in health care. Current Directions in Psychological Science, 21(1), 60-65. DOI: 10.1177%2F0963721411429456. [ Links ]
Peuker, A. C. W. B., Armiliato, M. J., Souza, L. V., & Castro, E. K. (2016). Causal attribution among women with breast cancer. Psicologia: Reflexão Crítica, 29(4). DOI: 10.1186/s41155-016-0007-y. [ Links ]
Phillips, L. A., Leventhal, H., & Leventhal, E. A. (2012). Physicians’ communication of the common sense self-regulation model results in greater reported adherence than physicians’ use of interpersonal skills. British journal of health psychology, 17(2), 244-57. DOI: 10.1111/j.2044-8287.2011.02035.x. [ Links ]
Quilici, A. P., Bento, A, M., Ferreira, F. G., & Cardoso, L. F. (2014). Enfermagem em cardiologia. São Paulo: Atheneu. [ Links ]
Weinman, J., Petrie, K., Moss-Morris, R., & Horne, R. (1996). The illness perception questionnaire: A new method for assessing the cognitive representation of illness. Psychology and Health, 11(3), 431-445. DOI: 10.1080/08870449608400270. [ Links ]
World Health Organization [WHO] (2009).Global health risks: mortality and burden of disease attributable to selected major risks. Geneva: World Health Organization.
World Health Organization [WHO] (2018). World health statistics 2018: monitoring health for the SDGs, sustainable development goals. Retrieved from https://www.who.int/gho/publications/world_health_statistics/2018/en/ [ Links ]
Vieira, M. B., Souza, W. S., Cavalcante, P. F., Carvalho, I. G. M., & Almeida, R. J. (2017). Percepção de homens após infarto agudo do miocárdio. Revista Brasileira em Promoção da Saúde, 30(3), 1-9. DOI: 10.5020/18061230.2017.5833. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Av. Unisinos 950, Bairro Cristo Rei, São Leopoldo, Brasil, CEP 930222-00, email: elisa.kerndecastro@gmail.com
Recebido em 23 de maio de 2019/ Aceite em 21 de abril de 2020