A Constituição brasileira de 1988, em seu artigo 196, determina que a saúde é direito de todos e dever do Estado, garantida mediante políticas sociais e econômicas que visam à redução do risco de doenças e outros agravos; e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação (Brasil, 1988, art. 196).
Ao longo destas 3 décadas de promulgação da Carta Magna, foram criados inúmeros outros instrumentos legais com o intuito de operacionalizar o Sistema Único de Saúde (SUS) no Brasil, de forma a garantir o acesso à saúde em sua totalidade. Mais tarde, a Lei Federal 8.080, de 19 de setembro de 1990 (Lei Orgânica do SUS), em seu parágrafo único, determinou que as ações de saúde fossem destinadas ao indivíduo e à coletividade de forma a garantir não só o bem-estar físico e social, mas também o mental (Brasil, 1990).
A Política Nacional de Saúde Mental adota como principal estratégia para sua implementação e consolidação os Centros de Atenção Psicossocial (CAPS), que representam um novo modelo de assistência à saúde aos portadores de transtornos mentais. Este modelo só foi possível graças ao movimento da chamada Reforma Psiquiátrica do fim da década de 70 (Brasil, 2002a).
Os Centros de Atenção Psicossocial (CAPS) foram criados em caráter substitutivo aos hospitais psiquiátricos, nas suas diferentes modalidades de oferta de serviço de saúde comunitário, definidos e regulamentados pela portaria ministerial n.336, de 19 de fevereiro de 2002 (Brasil, 2002a). Constituídos por uma equipe multiprofissional atuante sob a ótica interdisciplinar, os CAPS realizam prioritariamente atendimento médico e psiquiátrico às pessoas com sofrimento ou transtorno mental severo e persistente, oferecendo cuidados na perspectiva clínica e da reabilitação psicossocial, sob a lógica da territorialidade (Brasil, 2004). Os CAPS oferecem atendimento em saúde mental a nível ambulatorial por meio de equipes multidisciplinares compostas por médicos especialistas em saúde mental, psiquiatras, psicólogos, farmacêuticos, enfermeiros, técnicos de enfermagem, auxiliares administrativos, digitadores, auxiliares de serviços gerais, cozinheiras vigilantes e outros profissionais (Brasil, 2002b).
A interdisciplinaridade, a exigência de equipes multiprofissionais e a dinâmica do trabalho em grupo (comunicação, organização, relações interpessoais e estilo de vida) podem desencadear processos inconscientes e experiências afetivas como o sentimento de ameaça e medo, e na inexistência de mecanismos de defesa pode desencadear na equipe o adoecimento mental (Ferreira & Mendonça, 2012). Fortuna (2003, p.4) afirma que “trabalhar na saúde revisa nosso modo de ser e de viver, nos reinaugura no instante em que nos coloca em contato com o modo de ser e de viver do outro: é que eles (os usuários) nos mostram pelas suas, as nossas dores”. Tendo em vista o trabalho interdisciplinar de acordo com o modelo de clínica ampliada, é importante que se tenha um olhar mais específico para o servidor em relação à sua própria saúde mental.
A saúde mental pode ser entendida como parte integrante da saúde, mais do que a ausência de doença mental, e está intimamente ligada à saúde física e ao comportamento (WHO, 2013). Existe uma forte incidência de relatos de sofrimento psíquico causados no ambiente laboral, tais como exaustão e medo, advindos de um cotidiano intenso habitado por uma grande demanda de cuidados (Coutinho et al., 2011).
O trabalho na área da saúde mental demanda tensão e alto grau de complexidade, pois os profissionais lidam diariamente com a loucura, e o envolvimento direto com os usuários pode gerar satisfação ou frustração (Borges, 2015). O adoecimento mental pode vir a depender da subjetividade dos problemas enfrentados, as cargas psicológicas recebidas no decorrer da atividade laboral podem excessivas a capacidade dos profissionais (Borges, 2015).
A transformação de doenças do trabalhador para doenças do trabalho reconhece o meio laboral como um fator de adoecimento, excluindo de certa forma a responsabilidade do trabalhador e responsabilizando o trabalho em si pelo processo de adoecimento (Silva e Costa, 2008). O trabalho é gerador de significações psíquicas, sustentadas pelas relações sociais que contribuem para o equilíbrio psíquico do indivíduo, assim, a vivência psíquica dos trabalhadores é mediada por diversas situações: formas de gestão da tarefa, características do trabalho real, saberes construídos, relações sociais e profissionais e pela própria história de vida do trabalhador, interagindo de forma complexa e resultando nas elaborações psíquicas de prazer-sofrimento (Codo, 2002).
No Brasil, os transtornos mentais são um dos principais grupos de agravos relacionados ao trabalho, de acordo com dados da previdência Social (Brasil, 2018). Os transtornos depressivos assumiram o 10º lugar das patologias que mais distanciam servidores dos seus locais de trabalho e subsidiaram auxílios-doença aos contribuintes. Foram registrados na Previdência Social cerca de 28.9 mil casos de transtornos mentais relacionados ao trabalho, além de 28.7 auxílios concedidos para pessoas com transtornos. Do total de casos de transtornos mentais relacionados ao trabalho registrados de 2007 a 2012, 5.038 foram decorrentes de acidentes típicos, 304 por acidentes de trajeto, 1.166 foram classificados como doença do trabalho e 10.470 foram identificados por meio do Nexo Técnico Epidemiológico Previdenciário (NTEP), sendo este um método com finalidade de apontar quais doenças ou acidentes apresentam relação com a função exercida dentro do ambiente de trabalho (Anuário Estatístico de Acidentes do Trabalho, 2020).
Grupos relevantes de transtornos foram os episódios depressivos e transtornos ansiosos, correspondendo respectivamente a 21% e 15% dos CIDs do grupo F (Anuário Estatístico de Acidentes do Trabalho, 2014). O agrupamento dos CID F40 a F48 (transtornos neuróticos, transtornos relacionados com o estresse e transtornos somatoformes) foram os mais notificados no período de 2007 a 2012, e os grupos de CID F30 a F39 (transtornos de humor afetivos) foram principalmente por Nexo Técnico Epidemiológico no mesmo período (Anuário Estatístico de Acidentes do Trabalho, 2020).
No Brasil, de 2007 a 2017, foram notificados no Sistema de Informação de Agravos de Notificação 8.474 casos de transtornos mentais relacionados ao trabalho, sendo 59,7% entre mulheres e 40,3% entre homens (SINAN, 2019). Os tipos diagnósticos mais registrados foram transtornos neuróticos (56,4%) e transtornos do humor (30,4%). Os agravos à saúde mental relacionados ao trabalho representam uma das doenças do trabalho de maior prevalência entre os trabalhadores. Segundo Souza (2013), os transtornos mentais menores acometem cerca de 30% dos trabalhadores ocupados, e os transtornos mentais graves, cerca de 5 a 10%. No Brasil, os transtornos mentais e comportamentais foram a terceira causa de incapacidade para o trabalho, totalizando 668.927 casos, cerca de 9% do total de auxílios-doença e aposentadorias por invalidez concedidos entre os anos de 2011 e 2016 (Brasil, 2017).
Inúmeros são os fatores que podem influenciar as condições de vida e saúde do ser humano. Maus hábitos alimentares, sedentarismo e relações sociais instáveis podem ser causadores de estresse e instabilidade emocional, que por sua vez podem desencadear desordens de cunho psicológico. Assim, o estilo de vida exerce influência direta no grau de satisfação com a vida, e consequentemente na saúde física e mental das pessoas (Vieira et al., 2011).
Segundo Porto et al. (2015), estilo de vida (EV) refere-se a um padrão de comportamentos, hábitos, atitudes e valores que se apresentam como relativamente estáveis e se encontram associados a determinados grupos de indivíduos. O EV pode ser determinado em função do grupo no qual o indivíduo se insere e das suas próprias caraterísticas individuais (Porto et al., 2015). Mikkonen e Raphael (2010) sublinham que o EV se encontra associado a valores, motivações, oportunidades e questões específicas de natureza cultural, social e econômica. Neste contexto, o EV envolve um conjunto de ações e pensamentos (relativos à educação, lazer, nutrição, família, higiene, segurança, hábitos e comportamentos de risco), que caracterizam cada indivíduo ou grupo de indivíduos e são tidos como elementos estruturadores e requisitos fundamentais para a obtenção do bem-estar físico, psicológico, mental e social (Dale et al., 2014). Um EV saudável pode ser considerado um fator influenciador da promoção da saúde, uma vez que envolve também cuidados com a saúde mental, reduzindo assim a possibilidade de uma psicopatologia (Martiniano, 2017).
Considerando os aspectos geradores de estresse dentro do ambiente laboral, as demandas de incertezas dos Centros de Atenção Psicossociais, o alto índice de rotatividade de servidores públicos, sendo o Tocantins o estado com maior índice de instabilidade empregatícia, há cobrança de produção e inúmeras demandas vivenciadas pelos trabalhadores da saúde mental diariamente (Borges, 2015). Esse ambiente laboral pode interferir no nível de satisfação e na saúde mental dos servidores atuantes nessa área.
Estudos já realizados têm verificado relativamente baixa prevalência de TMC entre profissionais que trabalham diretamente na área da saúde mental. Minervino (2009) avaliou 98 trabalhadores do CAPS do Estado da Paraíba, e encontrou prevalência de 11,2%. Vettorello (2010), em sua pesquisa com 436 profissionais de 30 CAPS de municípios da região Sul, encontrou prevalência de 12% de TMC. Em 2014, Knuth avaliou a prevalência de TMC e depressão entre Agentes Comunitários de Saúde (ACS) e trabalhadores dos CAPS, numa amostra total de 257 trabalhadores da cidade de Pelotas, RS, Brasil. A prevalência encontrada foi de 25,2% e de depressão, de 23,5% nos trabalhadores dos CAPS. Nas pesquisas supracitadas, os autores utilizaram o questionário SRQ-20 para obter esse diagnóstico. No que diz respeito ao EV, Martiniano (2017) buscou analisar o EV de 305 profissionais de saúde de uma unidade de saúde do nordeste de Portugal (n=305), tendo para isso empregado o instrumento FANTASTICO. Os profissionais de saúde possuíam, em média, um EV considerado “muito bom”.
Os transtornos mentais comuns são um conjunto de sintomas que parecem permear os trabalhadores, inclusive os dos CAPS, e que deve ser fruto de maiores investigações e cuidados direcionados aos trabalhadores. Uma vez que são estes profissionais os designados para tratar dos doentes mentais, tratá-los também deve ser uma meta primordial na busca por um serviço de qualidade. Assim, o objetivo principal desta investigação foi identificar e descrever o estilo de vida e a saúde mental dos trabalhadores dos CAPS I e II da região norte do estado do Tocantins.
Método
Trata-se de um estudo observacional transversal de caráter exploratório e descritivo. O Estado do Tocantins possui oito regiões de saúde subdivididas ofertando serviços de média e alta complexidade. Devido ao alto custo de implantação e manutenção de ações e serviços de saúde e de recursos humanos, o Estado é o segundo do país em aplicação de receita própria em saúde (Tocantins / SES, 2015).
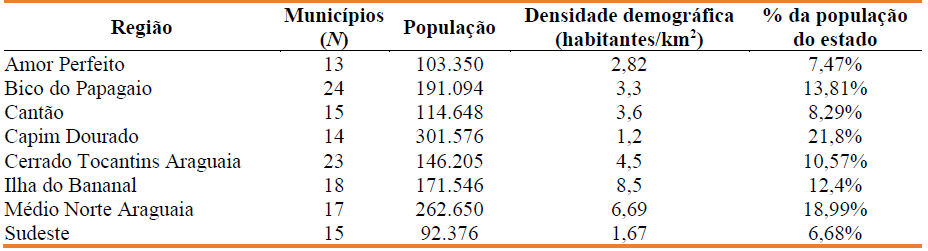
O Estado do Tocantins tem ampla extensão territorial e, por essa razão, torna-se necessária a organização dos serviços através de 8 regiões de saúde, facilitando assim o acesso da população e contemplando as especificidades de cada território. Nesse sentido, o Quadro 1 descreve brevemente as informações populacionais e geográficas de cada região de saúde.
Atualmente, o Tocantins é contemplado com 15 CAPS, que são dispostos estrategicamente nas regiões de saúde do Estado. Todos os CAPS devem obedecer à exigência da diversidade profissional e cada tipo de CAPS tem suas próprias características quanto aos tipos e à quantidade de profissionais. Os profissionais de nível superior são na maioria enfermeiros, médicos, psicólogos, assistentes sociais, terapeutas ocupacionais, pedagogos, professores de educação física e outros necessários para as atividades oferecidas. Os profissionais de nível médio podem ser técnicos e/ou auxiliares de enfermagem, técnicos administrativos, educadores e artesãos. Os CAPS contam ainda com equipes de limpeza e de cozinha (Ferreira et al., 2016).
Participantes
Foram convidados a participar da pesquisa todos os cerca de 262 funcionários dos 15 CAPS I e II da região norte do estado. No entanto, somente seis (6) CAPS, se disponibilizaram a contribuir com a pesquisa. Essas unidades de saúde contavam com 91 servidores, recrutados de acordo com os seguintes critérios de inclusão: ser funcionário(a) de algum dos CAPS I e II dos municípios ou do Estado do Tocantins há pelo menos 3 meses; ser profissional de saúde graduado no ensino superior ou no ensino médio técnico; ser servidor atuando no CAPS; idade maior ou igual a 18 anos, e com capacidade cognitiva preservada. Foram excluídos desta pesquisa profissionais que estivessem afastados do CAPS por qualquer motivo.
Material
Questionário sociodemográfico elaborado pelos pesquisadores. Composto por 10 perguntas fechadas e abertas sobre idade, sexo, escolaridade, área de graduação, tempo de atuação no CAPS, carga horária de trabalho semanal e tipo de vínculo empregatício.
Questionário "Estilo de vida FANTASTICO" (Añes, 2008). Trata-se de um instrumento auto administrável que considera o comportamento dos indivíduos no último mês, e cujos resultados permitem avaliar o estilo de vida individual. Ele possui 25 questões divididas em nove domínios: 1) família e amigos; 2) atividade física; 3) nutrição; 4) cigarro e drogas; 5) álcool; 6) sono, cinto de segurança, estresse e sexo seguro; 7) tipo de comportamento; 8) introspecção; 9) trabalho.
As questões estão dispostas na forma de escala tipo Likert, de 4 pontos. Vinte e três delas possuem cinco alternativas de resposta e duas são dicotômicas. A codificação das questões é realizada por pontos: 0 para a primeira coluna, 1 para a segunda, 2 para a terceira, 3 para a quarta e 4 para a quinta coluna. As questões dicotômicas pontuam 0 zero para a primeira coluna e 4 pontos para a última coluna. A soma de todos os pontos permite chegar a um escore total que classifica os indivíduos em cinco categorias de EV: "excelente" (85 a 100 pontos), "muito bom" (70 a 84 pontos), "bom" (55 a 69 pontos), "regular" (35 a 54 pontos) e "necessita melhorar" (0 a 34 pontos). O instrumento possui validade aparente, validade de conteúdo e bom nível consistência para determinar o estilo de vida de indivíduos saudáveis (Añes, 2008).
Self-Reporting Questionnaire (SRQ-20; Mari & Willians, 1986). Trata-se de um instrumento para identificar transtornos mentais comuns, auto administrável e composto por 20 itens com respostas dicotômicas. O escore zero (resposta “não”) indica que o sintoma esteve ausente nos últimos 30 dias e o escore 1 (resposta “sim”), que ele esteve presente. Um escore total é obtido pela soma dos pontos. A validação do instrumento para a realidade brasileira apresentou sensibilidade de 0,83 e especificidade de 0,80, com ponto de corte 7/8, ou seja, todo escore maior ou igual a 7 é considerado caso, indicando a presença de sintomas psiquiátricos menores (Mari & Willians, 1986).
Procedimento
Após autorização das secretarias municipais e estadual de saúde do Estado do TO, o trabalho foi submetido à aprovação pelo Comitê de Ética do Centro Universitário Adventista de São Paulo (parecer número 3.737.129). Os coordenadores de cada localidade receberam um e-mail contendo todas as informações sobre a pesquisa, e foi solicitado a eles que enviassem os e-mails dos funcionários dos 15 (quinze) CAPS I e II dos municípios e do estado, que preenchessem aos critérios de inclusão e exclusão. Esses profissionais receberam um primeiro contato por e-mail contendo o Termo de Consentimento Livre e Esclarecido. Aqueles que consentiram a participação na pesquisa receberam novo contato eletrônico contendo os instrumentos da pesquisa. Esta pesquisa foi elaborada e desenvolvida em concordância com a resolução 466/12 do Conselho Nacional de Saúde (Brasil, 2012) e com a Declaração de Helsinki (WMA, 2013).
Foram convidados a participar da pesquisa todos os funcionários com escolaridade concluída de nível médio e superior dos seis CAPS I e II das cidades de Colinas do Tocantins e Pequizeiro (Região Cerrado Tocantins); Miracema do Tocantins (Região Capim Dourado); Paraíso do Tocantins (Região de Saúde Cantão); Porto Nacional (Região Amor Perfeito); e Tocantinópolis (Região Bico do Papagaio), municípios que autorizaram a realização da pesquisa.
Os dados foram tabulados em programa Microsoft Excel e analisados com estatística descritiva no SPSS v.24 para Windows. A normalidade dos dados foi avaliada pelo método de Kolmogorov-Smirnov. As comparações entre os grupos (com melhor ou pior estilo de vida, definidos pela mediana do escore do instrumento fantástico / presença ou não transtornos psiquiátricos menores, pela análise do SRQ-20) foram feitas pelo teste T de Student ou U de Mann Whitney. As associações entre as variáveis sociodemográficas, o EV, e a presença de transtornos psiquiátricos menores foram feitas pelo teste de correlação de Pearson ou Spearman, e classificados como segue: 0,0 a 0,19 - correlação muito fraca; 0,2 a 0,39 - correlação fraca; 0,4 a 0,69 - correlação moderada; 0,7 a 0,89 - correlação forte; 0,9 a 1,0 - correlação muito forte. Em todos os casos, o nível de significância α estabelecido foi de 5%.
A consistência interna dos instrumentos FANTASTICO e SRQ-20 foi avaliada por meio do coeficiente α de Cronbach, e classificada como se segue: <0,21 - pequena; 0,21 a 0,4 - razoável; 0,41 a 0,6 - moderada; 0,61 a 0,8 - substancial; >0,8 - quase perfeita (Landis & Koch, 1977).
Resultados
Os participantes eram, em sua maioria, mulheres (74,5%), com ensino superior completo (68,1%), média de idade de 40,3 ± 9,9 anos, trabalhavam em média há 5,8 anos no CAPS. Cerca de 40% deles costumava trabalha além do horário estipulado (Quadro 2).
Quadro 3 Características laborais dos trabalhadores dos CAPS (n=47).
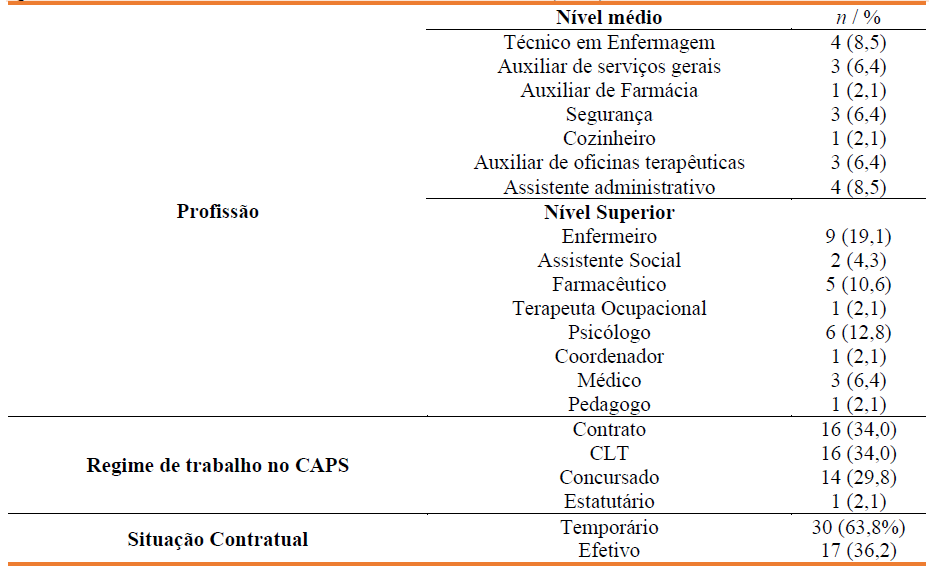
Nota. Dados expressos como médias ± desvios-padrão ou n (%).
Entre as profissões mais citadas pelos participantes da pesquisa, estavam os Enfermeiros (19,1%) e Psicólogos (12,8%), seguidos de outros profissionais. Eles eram regidos, em sua maioria, por contratos ou CLT (68%) (Quadro 3).
Em relação ao Estilo de Vida dos trabalhadores, o escore médio obtido no instrumento FANTASTICO coloca-os, em média, na classificação “Bom” (Quadro 4). Chamou atenção a grande quantidade de profissionais que responderam “nunca” ou “raramente” à questão “Durmo bem e me sinto descansado” (72,3%); que nunca ou raramente faziam uso do cinto de segurança (78,7%); que nunca ou raramente sentiam-se capazes de lidar com o stress no dia-a-dia (83%); que nunca ou raramente conseguiam relaxar e desfrutar do seu tempo de lazer (74,5%); que nunca ou raramente praticavam sexo seguro (83%); que nunca ou raramente pensavam de forma positiva e otimista (83%); e, finalmente que nunca ou raramente sentiam-se satisfeitos com seu trabalho ou função (85,1%).
Quadro 4 Estilo de Vida dos profissionais do CAPS (n=47).

Nota. Dados expressos como médias ± desvios-padrão ou n (%).
Quando foram comparados os indivíduos acima ou abaixo da mediana do instrumento FANTASTICO (escore 58), não foram observadas diferenças estatisticamente significantes em relação à idade (p=0,13), horas de trabalho no CAPS (p=0,36) ou escore do SRQ-20 (p=0,24). Entretanto, o grupo que apresentava EV abaixo da mediana trabalhava mais horas em outros locais do que os profissionais com EV acima da mediana (25,67±4,9 vs. 19,17±2,0, p=0,02).
Em relação ao SRQ-20, apenas 12,8% (n=6) dos participantes da pesquisa foram considerados como tendo sintomas psiquiátricos menores. O escore médio obtido pelos participantes nesse instrumento foi de 3,3 ± 2,3 (de 20 pontos possíveis). Merece destaque positivo o percentual nulo de respostas afirmativas à questão “Você se sente uma pessoa inútil, sem préstimo?”, e no sentido oposto, 38,3% dos respondentes relataram sentir dores de cabeça frequentes.
Não foram encontradas diferenças estatisticamente significantes na comparação entre os participantes que apresentavam sintomas psiquiátricos menores (SRQ-20 ≥ 7) e aqueles que não possuíam essa condição (SRQ-20 < 7) no que diz respeito à idade (p=0,34), horas de trabalho no CAPS (p=0,39), horas de trabalho em outro local (p=0,63) e estilo de vida (p=0,11).
O escore do instrumento FANTASTICO esteve fraca, mas significantemente associado com o escore do SRQ-20 (r= -0,28, p= 0,05), indicando que, quanto melhor o Estilo de Vida, menor o escore do SRQ-20.
A análise de confiabilidade dos instrumentos utilizados neste estudo revelou boa consistência interna do instrumento FANTASTICO (α de Cronbach = 0,72) e moderada consistência interna do SRQ-20 (α de Cronbach = 0,65) para a população avaliada.
Discussão
O objetivo deste trabalho foi identificar e descrever o EV e a saúde mental dos trabalhadores dos CAPS I e II da região norte do estado do TO. Os principais achados da pesquisa dão conta de que o estilo de vida dos participantes foi considerado bom, em média, e que a prevalência de adoecimento mental comum foi de 12,8% na amostra analisada.
O termo Transtorno Mental Comum (TMC) foi criado por Goldberg e Huxley (1992). Esses transtornos não configuram uma entidade clínica específica, mas caracterizam-se por sintomas como insônia, fadiga, irritabilidade, esquecimento, dificuldade de concentração e queixas somáticas. Apesar de inicialmente não ter muita gravidade, os TMCs podem causar enorme sofrimento, uma vez que estão associados à alguma incapacidade e isso pode levar ao absentismo e dificuldades no trabalho (Falavigna & Carlotto, 2013).
Os TMCs apresentam elevadas prevalências na população em geral, e entre trabalhadores esse número é ainda maior (Braga et al., 2010). Já foi relatado mais de 42% de pacientes com transtornos não-psicóticos entre trabalhadores da área da saúde, e sabe-se que trabalhadores envolvidos em funções onde há situações que podem fugir do controle apresentam grande ansiedade e insatisfação frente aos problemas do dia-a-dia (Costa, 2003; Ludermir & de Melo Filho, 2002). No presente estudo, 12,8% dos trabalhadores dos CAPS da região norte do TO apresentaram sintomas leves de transtornos mentais comuns. O valor do escore médio do SRQ-20 no presente estudo é superior ao encontrado por Minervino (2009), que avaliou 98 trabalhadores do CAPS do Estado da Paraíba. O mesmo autor encontrou prevalência de TMC um pouco inferior à deste estudo. Vettorello (2010) estudou 30 CAPS de municípios da região Sul, num total de 436 profissionais, e encontrou prevalência de 12% de TMC, resultado ligeiramente menor que o da presente pesquisa. Por outro lado, Knuth (2014) ao avaliar a prevalência de TMC e depressão entre Agentes Comunitários de Saúde (ACS) e trabalhadores dos CAPS de Pelotas (RS). Ao todo foram 257 profissionais, e dentre 119 os profissionais dos CAPS, a prevalência de TMC foi de 25,2%, valor acima do encontrado no presente estudo.
Apesar de os dados de prevalência de TMC não serem alarmantes entre trabalhadores do CAPS de acordo com os poucos levantamentos disponíveis, há relatos de situações ainda mais preocupantes na literatura. Alves (2013) analisou a relação entre TMC e qualidade de vida (QV) entre os profissionais de saúde de um hospital-ensino de Uberaba (MG). A pesquisa envolveu 359 profissionais e utilizou o SRQ-20. A prevalência de TMC foi de 27,9%. A regressão logística revelou que, entre os profissionais de saúde envolvidos, as mulheres tinham 2,36 mais chances de apresentar TMC em relação aos homens, e que os participantes com idade inferior a 39 anos apresentaram 2,21 mais chances de TMC do que seus pares mais velhos.
Faria (2018) avaliou a Saúde mental dos trabalhadores da saúde pública de Bento Gonçalves (RS). O autor utilizou o SRQ-20 para avaliar 597 profissionais, e a prevalência encontrada de TMC foi 20,3%. Uma vez que os trabalhos na área da saúde demandam uma grande sobrecarga de trabalho, muitas vezes em condições laborais precárias, turnos indesejáveis, e falta de reconhecimento e oportunidades de desenvolvimento na carreira, isso pode contribuir para o surgimento de problemas psicossociais no trabalho, levando a um possível adoecimento mental (Faria et al., 2018). Houve uma associação (fraca, porém significante) entre os escores FANTASTICO e do SRQ-20, indicando que, quanto melhor o EV, menor o escore do SRQ-20, ou seja, um EV saudável pode exercer proteção contra o desenvolvimento de TMC.
Estudos têm mostrado que os profissionais de saúde que cuidam da sua saúde e praticam um EV saudável possuem maior probabilidade de recomendar e de induzir os seus pacientes a hábitos igualmente saudáveis, tendo assim maior êxito na adesão às suas recomendações (Portes et al., 2011). Estudo realizado por Martiniano (2017) com 305 profissionais de saúde de uma unidade de saúde do nordeste em Portugal (n=305) e que utilizou o instrumento FANTASTICO verificou que os profissionais de saúde possuíam, em média, um EV “muito bom”. Isso é um nível acima do encontrado neste estudo, onde a média do escore de EV colocou os profissionais na categoria “bom”. Não foram observadas diferenças estatisticamente significantes na comparação dos grupos com melhor ou pior EV em relação à idade e horas de trabalho no CAPS. Entretanto, o grupo que apresentava EV abaixo da mediana trabalhava mais horas em outros locais do que os profissionais com EV acima da mediana. Acredita-se que os profissionais que trabalham mais horas pelo fato de atuarem também em outras localidades não tenham condições de administrar seu tempo de forma satisfatória para manter hábitos saudáveis (Martiniano, 2017).
Silva & Costa (2008) realizaram uma pesquisa-ação que envolveu o modo cooperativo e participativo dos profissionais de CAPS de Goiânia (GO). Os autores concluíram que poucas eram as ações de cuidado no ambiente de trabalho para com os profissionais de saúde atuantes; e que dessa forma a atenção dada aos profissionais era precária, tanto por parte da equipe quanto dos próprios gestores. Especula-se que essa falta de suporte possa acarretar reflexos na administração das diversas tarefas desempenhadas por esses profissionais, bem como na administração do seu tempo de trabalho e vida pessoal, o que pode interferir no EV praticado por eles.
Os profissionais de saúde que cuidam da sua saúde e praticam um EV saudável possuem maior probabilidade de recomendar e de induzir os seus pacientes a hábitos igualmente saudáveis, tendo assim maior êxito na adesão às suas recomendações (Martiniano, 2017). Adversamente, profissionais que não possuem hábitos saudáveis tendem a praticar intervenções mais curativas do que preventivas, e acabam sendo pouco ouvidos pelos seus pacientes quando recomendam comportamentos saudáveis que eles próprios não praticam (Martiniano, 2017).
Este estudo possui algumas limitações. A baixa adesão à pesquisa tanto por parte dos gestores (em autorizar a coleta de dados em suas cidades) quanto por parte dos funcionários (pouco mais de metade dos funcionários dos 6 CAPS participaram da pesquisa, quase 18% de todos os trabalhadores dos 15 CAPS I e II do TO), limita a extrapolação das conclusões aqui contidas. A natureza transversal da pesquisa impede o estabelecimento do vínculo de causa e efeito, especificamente, situação laboral e prevalência de TMC ou EV inadequado.Apesar de terem um bom estilo de vida, a prevalência de transtornos mentais comuns verificada entre os trabalhadores dos CAPS I e II da região norte do Tocantins foi 12,8%. Essa prevalência foi ligeiramente maior que a encontrada pela maioria dos estudos prévios. Percebe-se a necessidade de ampliação da discussão para o contexto da investigação e cuidados na atenção à Saúde Mental desses profissionais, a fim de oferecer proteção aos trabalhadores por meio de ações de prevenção e promoção à saúde psíquica.
Contribuição dos autores
Natália Cristina de Oliveira: Concetualização, Curadoria dos dados, Análise formal, Redação do rascunho original, Redação - revisão e edição.
Osvaldo Tadeu da Silva Júnior: Discussão, Redação do rascunho original, Redação - revisão e edição.
Ana Cleia Araújo S. Morais: Concetualização, Metodologia, Investigação, Redação do rascunho original, Validação.
Rubens Venditti Júnior: Concetualização, Curadoria dos dados, Administração do projeto, Redação do rascunho original, Redação - revisão e edição.