O Diabetes Mellitus (DM) é um importante e crescente problema de saúde para todos os países, independente de seu grau de desenvolvimento (Sociedade Brasileira de Diabetes, 2020). É uma condição crônica caracterizada pela hiperglicemia, sendo o tipo 2 (DM2) o mais prevalente (WHO, 2016). Seu aumento está associado a diversos fatores, dentre eles a maior frequência de excesso de peso e o crescimento e envelhecimento populacional (Sociedade Brasileira de Diabetes, 2020).
A Associação Americana de Diabetes (ADA) destaca os benefícios da perda de peso no tratamento do DM, a partir de um planejamento alimentar individualizado que busque a melhora dos indicadores clínicos nesses pacientes. No entanto, enfatiza a importância de se realizar uma abordagem que coloca a pessoa com diabetes no centro do modelo assistencial, sendo essa abordagem respeitosa e atenta às suas preferências, necessidades e valores, e não focada somente em nutrientes (American Diabetes Association, 2019).
A busca por abordagens não-restritivas e centradas no paciente é fundamental no tratamento do DM, uma vez que são constantes as queixas sobre a perda do prazer, autonomia e liberdade para se alimentar durante o tratamento nutricional (Péres et al., 2006). Também são relatadas pelos indivíduos com DM dificuldades relacionadas ao volume de alimento ingerido e a escolha desses alimentos (Amorim et al., 2018). Nesse sentido, programas tradicionais de dieta que encorajam os indivíduos a restringirem conscientemente sua ingestão de alimentos não são apenas ineficazes em termos de resultados de peso (um importante fator no manejo do DM), mas também têm sido contraproducentes, promovendo sofrimento psicológico e comportamentos alimentares pouco saudáveis (Schaefer & Magnuson, 2014).
Nesse contexto se destaca um conceito conhecido como comer intuitivo, que é uma abordagem nutricional baseada principalmente na percepção dos sinais fisiológicos de fome e saciedade. Assim busca-se direcionar os indivíduos de forma que esses possam confiar na sua capacidade de reconhecer e diferenciar suas sensações físicas e emocionais (Almeida & Furtado, 2017). Foi desenvolvido pelas nutricionistas americanas Evelyn Tribole e Elyse Resch, e se baseia em princípios que podem auxiliar o indivíduo a se sintonizar com o seu organismo, desenvolvendo a habilidade para ouvir e responder às sensações físicas que surgem em seu corpo (Tribole & Resch, 2012; 2017).
Vários estudos já foram realizados avaliando o comer intuitivo em diversas populações e situações clínicas. Entre esses destacam-se trabalhos que evidenciaram a associação entre uma alimentação mais intuitiva e o índice de massa corporal (IMC) em uma direção negativa (Camilleri et al., 2016; Herbert et al., 2013; Madden et al., 2012). Estudos de intervenção também demonstraram a importância do comer intuitivo no manejo do peso corporal (Cole et al., 2019; Jospe et al., 2017). Entretanto, a literatura que avalia a relação entre essas e outras variáveis na população com DM2 ainda é escassa.
Portanto, o objetivo desse trabalho foi avaliar a associação entre variáveis sociodemográficas, clínicas e nutricionais e comer intuitivo em indivíduos com DM2.
Método
Trata-se de um estudo observacional transversal realizado no serviço de endocrinologia de um hospital universitário situado em Vitória/ES, Brasil.
Participantes
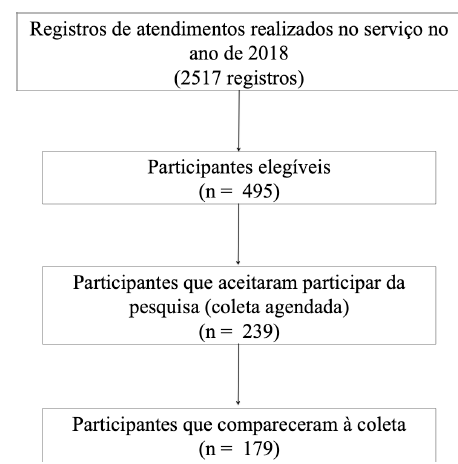
A população alvo foi composta por pacientes atendidos pela equipe médica, adultos e idosos de ambos os sexos, com DM2. A pesquisa foi realizada nas dependências do próprio serviço. Para a seleção dos participantes foi consultado o registro de atendimentos realizados por médicos no serviço no ano de 2018, sob o código de cadastro “Diabetes/Tireoide”, e avaliado então o prontuário online de todos os registros não repetidos, para verificar quais eram elegíveis.
Os critérios de inclusão foram ter idade acima de 20 anos e ter sido diagnosticado com DM2 há mais de um ano. Foram excluídos os participantes que apresentavam diagnóstico médico de transtorno alimentar, gestantes, lactantes, etilistas, indivíduos com hipotireoidismo descompensado, doença renal crônica estágios IV ou V, hipoglicemias recorrentes, em uso de medicamento ou tratamento que altere o apetite, além de pacientes psiquiátricos e neurológicos impossibilitados de comunicação verbal adequada.
Foram convidados a participar, por telefone, todos aqueles que atendiam a esses critérios. Todo o processo de recrutamento pode ser visualizado na Figura 1.
Material
Inicialmente os participantes responderam a um questionário semiestruturado sobre as características sociodemográficas: sexo; idade; estado marital (vive ou não maritalmente); escolaridade; raça/cor autorreferida (branca ou não branca); classe socioeconômica (ABEP, 2016). A seguir forneceram informações acerca da presença de depressão com diagnóstico médico ou autorreferida pelo participante, além do uso de antidepressivos. Sobre hábitos de vida foi perguntado sobre o consumo de bebida alcoólica e tabaco, além da prática de atividade física.
Também foram questionados sobre a qualidade do sono (muito bom/bom ou regular/ruim). Em seguida, foram submetidos à coleta de dados antropométricos (peso e estatura). Finalmente, foram questionados acerca de seu nível de percepção e satisfação corporal, além de responderem a uma escala específica para avaliar o comer intuitivo.
Procedimentos
Para a avaliação antropométrica foram adotadas técnicas recomendadas pelo Ministério da Saúde (Ministério da Saúde, 2011). O cálculo do IMC foi realizado pela divisão do peso pela altura ao quadrado, e classificado segundo critério da Organização Mundial da Saúde (WHO, 2000) para adultos, e Lipchitz para idosos (Lipschitz, 1994).
Foram elaboradas questões para avaliação da percepção e satisfação corporal dos participantes com as seguintes opções de resposta; para avaliação da percepção - normal / magro ou muito magro / com excesso de peso ou com muito excesso de peso; para avaliação da satisfação - satisfeito / insatisfeito. Ambas questões foram adaptadas dos trabalhos de Veggie e colaboradores (2004) e Florêncio e colaboradores (2016).
O comer intuitivo foi analisado mediante escala específica desenvolvida por Tylka e colaboradores (2013), validada em português por Duarte et al. (2016), que consiste em questionamentos sobre atitudes alimentares envolvendo o comer intuitivo, variando de discordo fortemente até concordo fortemente. A análise é realizada através do escore total, que é obtido a partir da média das 23 questões, sendo que quanto maior o escore, mais elevado é considerado o comer intuitivo. Posteriormente esses valores foram categorizados em “Abaixo da Mediana” e “Acima da Mediana”, como desfecho de interesse. Quanto maior a pontuação nessa escala, maior é considerado o comer intuitivo.
Análise dos dados
O cálculo do tamanho amostral foi realizado considerando a prevalência de DM em Vitória (9,7%) (Ministério da Saúde, 2017), significância de 95%, erro máximo de 5% e perdas de 20%, resultando na necessidade de uma amostra mínima de 161 participantes para o estudo. Os dados foram analisados usando o software IBM SPSS Statistics for Windows, versão 22.0 (Armonk, NY, USA: IBM Corp). A normalidade dos dados foi avaliada pelo teste de Shapiro-Wilk. Para descrever as variáveis de estudo foram utilizadas frequências absolutas e relativas ou mediana com intervalo interquartil. Para a análise das diferenças das proporções foi utilizado o teste qui-quadrado (X²) ou exato de Fisher, e das diferenças entre as medianas o Teste Mann-Whitney. O nível de significância para todos os testes foi de 5%.
Para quantificação da participação das variáveis independentes no desfecho de interesse, foi realizada análise multivariada, incluindo no modelo de regressão logística as variáveis independentes que apresentaram, a partir do teste do qui-quadrado ou exato de Fischer, associação com o desfecho com nível de significância de 20%. Também foram considerados o pressuposto de ausência de multicolinearidade e o ajuste do modelo pelo teste de Hosmer-Lemeshow. O método utilizado para análise na regressão logística foi o Forward-LR, que proporcionou melhor valor nesse teste, estimando, portanto, os valores de razão de chances (OR) e seus respectivos intervalos de confiança (IC).
Considerações éticas
A pesquisa foi aprovada pelo Comitê de Ética em Pesquisa (CEP) da Universidade Federal do Espírito Santo (UFES) (CAAE: 87981718.6.0000.5060, protocolo número 2.621.801 de 25 de abril de 2018), de acordo com a Resolução número 466, de 12 de Dezembro de 2012 do Conselho de Saúde do Ministério da Saúde (Brasil, 2012). Todos os procedimentos realizados estavam ainda em acordo com os padrões éticos da declaração de Helsinki e suas subsequentes alterações ou padrões éticos comparáveis. Participaram todos os indivíduos que assinaram o Termo de Consentimento Livre e Esclarecido (TCLE).
Resultados
Entre os 179 indivíduos participantes, 133 eram do sexo feminino (74,3%) e 97 eram idosos (54,2%). Observa-se que a maioria apresentava companheiro (n=114; 63,7%), tinha até o ensino fundamental completo (n=123; 68,7%), de raça/cor não branca (n=130; 72,6%), e pertencia às classes C/D/E (n=149; 84,2%). A maior parte da amostra era sedentária (n=93; 52%) e estava com sobrepeso e obesidade (n=142; 79,3%). Sobre a percepção corporal, 114 indivíduos (63,7%) referiram excesso de peso, e grande parte relatou insatisfação corporal (n=95; 53,4%). Ainda, 94 indivíduos (52,5%) apresentaram pontuação no escore do comer intuitivo superior à mediana (Quadro 1).
Quadro 1 Dados sociodemográficos, clínicos e nutricionais distribuídos segundo o sexo de indivíduos com diabetes tipo 2
| VARIÁVEIS | Sexo | p valor | TOTAL | ||||
|---|---|---|---|---|---|---|---|
| Masculino | Feminino | ||||||
| n | % | n | % | n | % | ||
| Faixa etária * | |||||||
| Adultos (< 60 anos) | 16 | 34,8 | 66 | 49,6 | 0,089 | 82 | 45,8 |
| Idosos (≥ 60 anos) | 30 | 65,2 | 67 | 50,4 | 97 | 54,2 | |
| Estado marital * | |||||||
| Vive maritalmente | 32 | 69,6 | 82 | 61,7 | 0,378 | 114 | 63,7 |
| Não vive maritalmente | 14 | 30,4 | 51 | 38,3 | 65 | 36,3 | |
| Escolaridade | |||||||
| Até fundamental completo | 32 | 69,6 | 91 | 68,4 | 0,874 | 123 | 68,7 |
| Médio completo | 9 | 19,6 | 30 | 22,6 | 39 | 21,8 | |
| Superior completo | 5 | 10,9 | 12 | 9,0 | 17 | 9,5 | |
| Raça / cor *1 | |||||||
| Branca | 15 | 32,6 | 33 | 25,0 | 0,338 | 48 | 27,0 |
| Não branca | 31 | 67,4 | 99 | 75,0 | 130 | 73,0 | |
| Classe socioeconômica *2 | |||||||
| A/B | 13 | 28,9 | 15 | 11,4 | 0,009 | 28 | 15,8 |
| C/D/E | 32 | 71,1 | 117 | 88,6 | 149 | 84,2 | |
| Depressão * | |||||||
| Não | 43 | 93,5 | 103 | 77,4 | 0,015 | 146 | 81,6 |
| Sim | 3 | 6,5 | 30 | 22,6 | 33 | 18,4 | |
| Uso de antidepressivo * | |||||||
| Não | 39 | 84,8 | 112 | 84,2 | 0,999 | 151 | 84,4 |
| Sim | 7 | 15,2 | 21 | 15,8 | 28 | 15,6 | |
| Consumo de bebidas alcoólicas | |||||||
| Sim | 9 | 19,6 | 11 | 8,3 | <0,001 | 20 | 11,2 |
| Não | 17 | 37,0 | 100 | 75,2 | 117 | 65,4 | |
| No passado | 20 | 43,5 | 22 | 16,5 | 42 | 23,5 | |
| Tabagismo | |||||||
| Sim | 6 | 13,0 | 6 | 4,5 | <0,001 | 12 | 6,7 |
| Não | 13 | 28,3 | 86 | 64,7 | 99 | 55,3 | |
| No passado | 27 | 58,7 | 41 | 30,8 | 68 | 38,0 | |
| Atividade física * | |||||||
| Não | 25 | 54,3 | 68 | 51,1 | 0,735 | 93 | 52,0 |
| Sim | 21 | 45,7 | 65 | 48,9 | 86 | 48,0 | |
| Qualidade do sono * | |||||||
| Muito bom / Bom | 29 | 63,0 | 54 | 40,6 | 0,010 | 83 | 46,4 |
| Regular / Ruim | 17 | 37,0 | 79 | 59,4 | 96 | 53,6 | |
| IMC classificação * | |||||||
| Baixo peso / Eutrofia | 12 | 26,1 | 25 | 18,8 | 0,298 | 37 | 20,7 |
| Sobrepeso / Obesidade | 34 | 73,9 | 108 | 81,2 | 142 | 79,3 | |
| Percepção corporal | |||||||
| Normal | 23 | 50,0 | 33 | 24,8 | 0,006 | 56 | 31,3 |
| Magro ou muito magro | 2 | 4,3 | 7 | 5,3 | 9 | 5,0 | |
| Com excesso de peso ou com muito excesso de peso | 21 | 45,7 | 93 | 69,9 | 114 | 63,7 | |
| Satisfação corporal *1 | |||||||
| Satisfeito | 26 | 56,5 | 57 | 43,2 | 0,126 | 83 | 46,6 |
| Insatisfeito | 20 | 43,5 | 75 | 56,8 | 95 | 53,4 | |
| Classificação Escore Comer Intuitivo * | |||||||
| Abaixo da mediana | 19 | 41,3 | 66 | 49,6 | 0,393 | 85 | 47,5 |
| Acima da mediana | 27 | 58,7 | 67 | 50,4 | 94 | 52,5 | |
Nota. IMC: Índice de Massa Corporal. Dados expressos em n (%). Teste qui-quadrado. *Teste Exato de Fisher. N = 179. ¹ N = 178. ² N = 177. ³ N = 137.
O Quadro 2 mostra os dados sociodemográficos, clínicos e nutricionais distribuídos segundo a classificação do escore do comer intuitivo. Predomina entre os idosos a maior pontuação nesse escore (n=59; 62,8%), indicando que essa faixa etária apresenta uma alimentação mais intuitiva, comparativamente aos mais jovens. Além disso os dados mostram que também há uma possível associação entre melhor qualidade do sono e maior escore do comer intuitivo, e que o estado nutricional também está diferentemente distribuído segundo esse escore, predominando a alimentação mais intuitiva entre indivíduos com baixo peso ou eutrofia.
No Quadro 3 é possível identificar que os idosos apresentam o dobro de chances de terem uma alimentação mais intuitiva, ou seja, predominam entre aqueles com pontuação do comer intuitivo acima da mediana (OR 1,996; IC 95% 1,084-3,676; p=0,027), comparativamente aos mais jovens. A análise múltipla também demonstra que o excesso de peso se associou com chance 58,1% menor do indivíduo ter uma alimentação intuitiva (OR 0,419; IC 95% 0,190-0,925; p=0,031) em comparação àqueles com baixo peso ou eutrofia, indicando que estar acima do peso pode se associar negativamente com o comer intuitivo.
Quadro 2 Dados sociodemográficos, clínicos e nutricionais distribuídos segundo a classificação do Escore do Comer Intuitivo de indivíduos com diabetes tipo 2
| VARIÁVEIS | Classificação: Escore Comer Intuitivo | p valor | TOTAL | ||||
|---|---|---|---|---|---|---|---|
| Abaixo da mediana | Acima da mediana | ||||||
| n | % | n | % | n | % | ||
| Sexo * | |||||||
| Masculino | 19 | 22,4 | 27 | 28,7 | 0,393 | 46 | 25,70 |
| Feminino | 66 | 77,6 | 67 | 71,3 | 133 | 74,30 | |
| Faixa etária * | |||||||
| Adultos (< 60 anos) | 47 | 55,3 | 35 | 37,2 | 0,017 | 82 | 45,81 |
| Idosos (≥ 60 anos) | 38 | 44,7 | 59 | 62,8 | 97 | 54,19 | |
| Estado marital * | |||||||
| Vive maritalmente | 53 | 62,4 | 61 | 64,9 | 0,757 | 114 | 63,69 |
| Não vive maritalmente | 32 | 37,6 | 33 | 35,1 | 65 | 36,31 | |
| Escolaridade | |||||||
| Até fundamental completo | 53 | 62,4 | 70 | 74,5 | 0,215 | 123 | 68,72 |
| Médio completo | 22 | 25,9 | 17 | 18,1 | 39 | 21,79 | |
| Superior completo | 10 | 11,8 | 7 | 7,4 | 17 | 9,50 | |
| Raça / cor *1 | |||||||
| Branca | 26 | 30,6 | 22 | 23,7 | 0,315 | 48 | 26,97 |
| Não branca | 59 | 69,4 | 71 | 76,3 | 130 | 73,03 | |
| Classe socioeconômica *2 | |||||||
| A/B | 14 | 16,7 | 14 | 15,1 | 0,838 | 28 | 15,82 |
| C/D/E | 70 | 83,3 | 79 | 84,9 | 149 | 84,18 | |
| Depressão * | |||||||
| Não | 64 | 75,3 | 82 | 87,2 | 0,053 | 146 | 81,56 |
| Sim | 21 | 24,7 | 12 | 12,8 | 33 | 18,44 | |
| Uso de antidepressivo * | |||||||
| Não | 68 | 80,0 | 83 | 88,3 | 0,151 | 151 | 84,36 |
| Sim | 17 | 20,0 | 11 | 11,7 | 28 | 15,64 | |
| Consumo de bebidas alcoólicas | |||||||
| Sim | 10 | 11,8 | 10 | 10,6 | 0,582 | 20 | 11,17 |
| Não | 58 | 68,2 | 59 | 62,8 | 117 | 65,36 | |
| No passado | 17 | 20,0 | 25 | 26,6 | 42 | 23,46 | |
| Tabagismo | |||||||
| Sim | 5 | 5,9 | 7 | 7,4 | 0,908 | 12 | 6,70 |
| Não | 47 | 55,3 | 52 | 55,3 | 99 | 55,31 | |
| No passado | 33 | 38,8 | 35 | 37,2 | 68 | 37,99 | |
| Atividade física * | |||||||
| Não | 40 | 47,1 | 53 | 56,4 | 0,233 | 93 | 51,96 |
| Sim | 45 | 52,9 | 41 | 43,6 | 86 | 48,04 | |
| Qualidade do sono * | |||||||
| Muito bom / Bom | 32 | 37,6 | 51 | 54,3 | 0,035 | 83 | 46,37 |
| Regular / Ruim | 53 | 62,4 | 43 | 45,7 | 96 | 53,63 | |
| IMC classificação * | |||||||
| Baixo peso / Eutrofia | 11 | 29,7 | 26 | 70,3 | 0,017 | 37 | 20,67 |
| Sobrepeso / Obesidade | 74 | 52,1 | 68 | 47,9 | 142 | 79,33 | |
| Percepção corporal | |||||||
| Normal | 20 | 23,5 | 36 | 38,3 | 0,091 | 56 | 31,28 |
| Magro ou muito magro | 4 | 4,7 | 5 | 5,3 | 9 | 5,03 | |
| Com excesso de peso ou muito excesso de peso | 61 | 71,8 | 53 | 56,4 | 114 | 63,69 | |
| Satisfação corporal *1 | |||||||
| Satisfeito | 33 | 38,8 | 50 | 53,8 | 0,052 | 83 | 46,63 |
| Insatisfeito | 52 | 61,2 | 43 | 46,2 | 95 | 53,37 | |
Nota. IMC: Índice de Massa Corporal. Dados expressos em n (%). Teste qui-quadrado. * Teste Exato de Fisher. N = 179. ¹ N = 178. ² N = 177. ³ N = 137.
Quadro 3 Análise múltipla sobre a classificação do escore do comer intuitivo de indivíduos com diabetes tipo 2
| Variáveis | Bruto | Ajustado | ||||||
|---|---|---|---|---|---|---|---|---|
| p valor | OR | IC 95% | p valor | OR | IC 95% | |||
| Inferior | Superior | Inferior | Superior | |||||
| Faixa etária | ||||||||
| Adultos | 1 | 1 | ||||||
| Idosos | 0,016 | 2,085 | 1,146 | 3,792 | 0,027 | 1,996 | 1,084 | 3,676 |
| IMC classificação * | ||||||||
| Baixo peso / Eutrofia | 1 | 1 | ||||||
| Sobrepeso / Obesidade | 0,017 | 0,389 | 0,179 | 0,846 | 0,031 | 0,419 | 0,190 | 0,925 |
Nota. Regressão logística binária bruta e ajustada. IMC: Índice de Massa Corporal. OR: Odds Ratio. IC 95% : Intervalo de Confiança de 95%. Teste de Hosmer e Lemeshow = 0,983.
Discussão
Nesse trabalho foi demonstrado que faixa etária e estado nutricional estão diferentemente relacionados ao grau de comer intuitivo em indivíduos com DM2. Os dados mostram que ser idoso está associado ao dobro de chances dessa população apresentar uma alimentação mais intuitiva. Em contrapartida, ter excesso de peso se associou com chances significativamente menores dos indivíduos com DM2 se alimentarem intuitivamente.
O DM2 é reconhecido como um sério problema de saúde pública com um impacto considerável na vida humana e nas despesas com saúde (Khan et al., 2019). Além do tratamento farmacológico, o manejo do estilo de vida é um aspecto fundamental do tratamento do DM, com destaque para a importância de se desenvolver um cuidado centrado no paciente, respeitando suas preferências, crenças e valores individuais (American Diabetes Association, 2019).
Uma forma adaptativa de se alimentar coerente com esse aspecto é o comer intuitivo, que adota princípios essenciais como a atenção aos sinais de fome e saciedade emitidos pelo corpo e a prática de uma nutrição gentil, na qual os indivíduos fazem suas escolhas de forma correspondente às suas necessidades corporais (Tribole & Resch, 2012). Um escore elevado na escala que avalia o comer intuitivo está associado ao bem-estar psicológico, além de apresentar relação positiva com a autoestima, satisfação com o corpo e com a vida (Tylka & Kroon Van Diest, 2013).
Esses aspectos estão alinhados com práticas alimentares nas faixas etárias mais avançadas. Para a população idosa, a alimentação está diretamente associada a relações prazerosas e de socialização, que remetem a sensações positivas. Assim, dietas restritivas, ainda que motivadas pela presença de doenças crônicas, podem levar a sentimentos de solidão e isolamento, com a desconexão dos prazeres que a alimentação proporciona, como por exemplo, o comer em conjunto. Restringir o alimento pode causar grandes frustrações para esta população, pois trata-se de privá-los de seus momentos sociais e nostálgicos, fazendo com que eles se sintam excluídos dos antigos rituais da alimentação socialmente vivenciada (Silva & Cárdenas, 2007). Portanto, indivíduos nessa faixa etária podem estar mais propensos a comerem de forma mais intuitiva, conforme observado em nosso estudo, devido a um relacionamento diferenciado com a alimentação, em que prevalecem preocupações com o prazer e socialização durante o ato de se alimentar.
Carrard e colaboradores (2018) realizaram um estudo constatando que mulheres mais velhas possuíam uma menor porcentagem de desejo de perder peso, e com isso se engajam menos em dietas restritivas do que mulheres adultas. Os autores destacam também que hábitos alimentares desordenados nessa faixa etária poderiam trazer possíveis consequências para a saúde, como por exemplo a sarcopenia. Assim, se alimentar intuitivamente pode ser um fator protetor para a saúde de indivíduos idosos.
Nosso trabalho demonstrou associação inversa entre idade e alimentação intuitiva, entretanto, esse resultado não foi mediado pelo nível de satisfação corporal. A satisfação com o corpo possui significado diferenciado nas etapas da vida, sendo que a literatura mostra que idosos com excesso de peso possuem o mesmo nível de insatisfação corporal quando comparados àqueles com baixo peso; entretanto, a imagem corporal para a população idosa está mais relacionada a fatores fisiológicos (principalmente estado geral de saúde), cuidados com a higiene corporal e a uma melhor relação com a alimentação (Menezes et al., 2014; Teixeira et al., 2012; Vilarino & Lopes, 2008). Assim, tais características podem conduzir a uma menor prática de dietas restritivas, e dessa forma a uma alimentação mais intuitiva.
Essa preocupação com a funcionalidade e não com a estética pode ser fundamental na promoção da adesão aos cuidados em saúde pelos indivíduos com DM2. Em um trabalho recentemente publicado por nosso grupo foi demonstrado que há associação entre comer intuitivo e melhor controle glicêmico de pessoas com DM2 (Soares et al., 2020). Dessa forma, trabalhar com essa abordagem especialmente na população idosa diabética, pode possivelmente promover, além de bem-estar social e psicológico, melhor controle glicêmico.
Além da relação com o envelhecimento populacional, o aumento da prevalência do diabetes está também associado à maior frequência de excesso de peso. Portanto, a redução do peso corporal está entre as principais estratégias para seu tratamento (Sociedade Brasileira de Diabetes, 2020). Embora a prescrição de dieta hipocalórica seja comumente empregada no planejamento dietoterápico para perda de peso (ABESO, 2016), inclusive de indivíduos com DM (Sociedade Brasileira de Diabetes, 2020), há uma discussão recente sobre o estabelecimento de uma abordagem mais flexível (American Diabetes Association, 2019). Isso é uma questão relevante, uma vez que dietas restritivas podem, além de não serem bem-sucedidas, promover comportamentos alimentares pouco saudáveis (Schaefer & Magnuson, 2014).
Em nosso trabalho foi observada associação em direção negativa entre excesso de peso e comer intuitivo. Isso pode ser decorrente das estratégias já mencionadas para a perda de peso, comumente experimentadas por pessoas com excesso de peso, ou seja, que priorizam a prática de dietas restritivas. Esse tipo de dieta promove a desconexão do indivíduo com seus sinais corporais de fome e saciedade (importantes pilares do comer intuitivo), e a literatura já tem amplamente demonstrado que isso, inclusive, pode contribuir para a perpetuação do excesso de peso (Coutinho et al., 2018; Jensen et al., 2015; Nymo et al., 2018; Sumithran et al., 2011).
Nesse contexto é importante destacar que a relação entre excesso de peso e comer intuitivo é bidirecional, uma vez que diversos trabalhos demonstraram que se alimentar intuitivamente está diretamente relacionado a um estado nutricional mais adequado. No estudo de Camilleri e colaboradores, com uma robusta amostra de 52.163 indivíduos adultos, foi observado que maiores valores no escore total da escala do comer intuitivo foram associados a menor IMC. Além disso, um escore mais alto foi fortemente associado a menores chances de sobrepeso ou obesidade em homens e mulheres (Camilleri et al., 2016). Outros estudos, em diferentes localidades e com populações diversas, evidenciaram essa mesma associação (Herbert et al., 2013; Madden et al., 2012; Silva et al., 2018).
Dessa forma, indivíduos com excesso de peso podem se desconectar dos sinais internos que norteiam suas escolhas alimentares, devido a recusa proposital causada pelo abuso de dietas restritivas, e assim terminam por prejudicar sua capacidade natural de regulação (Camilleri et al., 2016) o que pode agravar ainda mais seu excesso de peso. Portanto, diante dessa forte relação bidirecional entre peso corporal e comer intuitivo, trabalhar com esse conceito na população com excesso de peso pode ser uma importante estratégia na promoção de um estado nutricional adequado e saudável.
Nossos achados demonstraram portanto uma importante associação entre faixa etária, estado nutricional e comer intuitivo; entretanto, o estudo apresenta limitações. Por se tratar de uma pesquisa transversal, tais dados não são suficientes para determinar causalidade. Além disso, a escala para avaliar comer intuitivo estava na língua portuguesa de Portugal, não do Brasil; no entanto, não foi identificada dificuldade no entendimento dos itens dessa escala pelos participantes, devido à semelhança entre os idiomas. O tamanho da amostra é outra limitação deste estudo, mas atende ao cálculo amostral, e todos os pacientes elegíveis do serviço foram convidados.
Portanto, ser idoso aumentou as chances de indivíduos com DM2 apresentarem uma alimentação mais intuitiva. Em contrapartida, estar com excesso de peso se associou negativamente com essa característica da alimentação. Esses achados podem, portanto, contribuir com importantes informações acerca de estratégias baseadas no comer intuitivo no tratamento do DM2.
Agradecimentos
Os autores agradecem aos participantes da pesquisa e aos funcionários do Hospital Universitário Cassiano Antonio Moraes que colaboraram para a realização desse trabalho.
Contribuição dos autores
Amanda Nascimento: Concetualização; Investigação; Redação do rascunho original.
Ludymilla Meireles: Concetualização; Investigação; Redação do rascunho original.
Mariana Ramos: Concetualização; Investigação; Metodologia; Administração do projeto.
Caroline Souto: Aquisição de financiamento; Redação - revisão e edição.
Luciane Salaroli: Aquisição de financiamento; Metodologia; Supervisão; Redação - revisão e edição.
Fabíola Soares: Concetualização; Curadoria dos dados; Análise formal; Aquisição de financiamento; Investigação; Metodologia; Administração do projeto; Recursos; Supervisão; Redação - revisão e edição.