Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.24 no.1 Lisboa mar. 2016
ARTIGO DE REVISÃO
Cacificações Heterotópicas
Marco SarmentoI, II
I. Faculdade de Medicina da Universidade de Lisboa. Lisboa.
II. Serviço de Ortopedia e Traumatologia do Hospital de Santa Maria - Centro Hospitalar de Lisboa Norte,EPE. Lisboa.
RESUMO
As calcificações heterotópicas são complicações frequentes de traumatismos musculoesqueléticos, crânio-encefálicos e medulares e de cirurgias eletivas da prática diária na área ortopédica.
Resultantes da presença de células precursoras osteogénicas, quando existe um estímulo indutor num meio osteocondutor, a sua apresentação clinica é muito variável, podendo ser muito limitadoras da mobilidade articular.
O conhecimento das situações clínicas mais propiciadoras de originar estas lesões é fundamental para a utilização de medidas profiláticas, farmacológicas ou físicas.
A atuação cirúrgica aparece como a única eficaz no tratamento das calcificações heterotópicas e das suas complicações peri-articulares.
Palavras chave: calcificações heterotópicas, artroplastia total da anca, fraturas acetábulo, fraturas peri-cotovelo, radioterapia, AINE's.
ABSTRACT
Heterotopic calcifications are frequent complication of traumatic events of bones and muscles, central and medular nervous system and elective surgeries in orthopaedics practice.
The presence of osteogenic stem cells with an inductive stimulus in a osteoconductive field are strong predictors for heterotopic calcification formation, with a great variability of clinical spectrum and gives an important range of motion limitation.
The knowledge of the most frequent clinical diagnosis that contribute to the formation of heterotopic calcifications is crucial to introduce prophylactic measures, pharmacologic and non-pharmacologic.
The surgical procedure is the only measure that demonstrated to be efficacious in the treatment of heterotopic calcifications and its peri-articular complications.
Key words: heterotopic calcification, total hip arthroplasty, acetabular fractures, peri-elbow fractures, radiotherapy, NSAIDs.
INTRODUÇÃO
As calcificações heterotópicas (CH) definem-se como formação de osso lamelar trabecular ectópico em tecidos moles, extra-esqueléticos1,2. Este crescimento ocorre geralmente entre planos musculares e não no interior das suas fibras3.
Surgem como complicações de cirurgias ortopédicas major, traumatismos vários, queimaduras ou de lesões neurológicas traumáticas.
A sua importância clinica deve-se ao facto de > 20 % dos doentes desenvolverem alterações da função (disfunção) do segmento afetado, por perda de tecidos moles, contraturas ou dor crónica2.
EPIDEMIOLOGIA
No contexto ortopédico eletivo, a condição mais frequente associada ao desenvolvimento de CH é o da artroplastia total da anca, com estudos a apontarem para uma prevalência até 40% dos casos4-7. As lesões traumáticas do cotovelo (fracturas e fracturas-luxações)8,9 e as fraturas do acetábulo10, no contexto traumático ortopédico, representam outra etiologia, com aparecimento em até 40% dos casos.
Os traumatismos do sistema nervoso central, crânio-encefálico e medulares, podem desenvolver calcificações em até 50% dos doentes, enquanto nas queimaduras o risco é menor(0,2% -4%)2.
FISIOPATOLOGIA
Muito do que se sabe sobre as CH deve-se aos estudos na fibrodisplasia óssea progressiva, doença congénita que origina ossificação heterotópica espontânea por hiperativação da cascata das proteínas morfogénicas do osso (BMP) com ossificação encondral2.
É necessária a presença de células precursoras, estímulo indutor e meio permissivo para a formação de CH, processo em tudo semelhante ao processo de consolidação óssea com necessidade de osteogénese, osteoindução e osteocondução1.
Os tecidos propensos ao aparecimento de CH têm uma resposta inflamatória aumentada e/ou mais prolongada no tempo à lesão traumática. As populações celulares com maior contributo são as células estaminais mesenquimatosas, com expressão aumentada de BMP-2/4 e prostaglandinas E2. Estas favorecem a proliferação vascular e secundariamente a osteogénese através da libertação de fatores osteogénicos, atuando como moléculas osteoindutoras num meio osteocondutor11-14.
Num primeiro estádio, o osso imaturo é composto por matriz de colagénio bem organizado em linhas de tensão, com tradução cintigráfica e em RMN mas sem tradução radiográfica. Na segunda fase, a intensa inflamação e vascularização promovem o aumento da calcificação, com ossificação imatura peri-articular já com tradução radiográfica. No terceiro estádio a histologia é similar ao osso remodelado15-17.
Menos conhecido é o processo de CH associado a lesões do sistema nervoso central, mesmo sem traumatismo direto sobre a localização onde se formam as calcificações. Admite-se que um sinal neuro-ósseo tenha efeito direto sobre o metabolismo ósseo através de neuromoléculas intermediárias como a leptina, a proteína relacionada com o gene da calcitonina (CGRP), a substância P, o péptido intestinal vasoativo (VIP) e as catecolaminas18.
APRESENTAÇÃO CLÍNICA
Os doentes referem diminuição progressiva da mobilidade articular do segmento afetado, com dor, edema, rubor e calor local, podendo em fases mais avançadas palpar-se uma formação dura correspondente às calcificações. O diagnóstico diferencial coloca-se com infeção, espasticidade ou contratura cicatricial2.
EXAMES COMPLEMENTARES DE DIAGNÓSTICO
Laboratorialmente, a bioquímica relacionada com o metabolismo ósseo tem pouca utilidade por apresentar valores pouco fiáveis para o diagnóstico (Ca2+,PO43-, fosfatase alcalina).
A radiologia permite-nos fazer o diagnóstico, localizar as calcificações e a sua extensão. O rx convencional é barato e fácil de realizar; apresenta como desvantagem a impossibilidade de visualização da extensão das calcificações na fase inicial do processo. Pode ser complementado pela cintigrafia com Tc99, mais cara e de valor limitado na diferenciação entre processo inflamatório e CH.
A TC (3D) facilita essencialmente a planificação pre-operatória pois permite determinar a relação das calcificações com as estruturas vasculonervosas adjacentes e as melhores vias de abordagem para a sua remoção. Pode ser complementada pela RMN na melhor caracterização do envolvimento (extensão) dos tecidos moles e do envolvimento vascular.
A ecografia de partes moles deteta mais precocemente as calcificações que a radiologia convencional e pode ter maior importância durante a cirurgia na localização precisa das calcificações. A PET Scan tem o potencial de ser o exame com maior capacidade de precocidade no diagnóstico2.
CLASSIFICAÇÃO
As CH podem-se classificar segundo a etiologia:
- Traumáticas, que inclui as associadas a fraturas do acetábulo, peri cotovelo, joelho e ombro, bem como associadas a explosões e queimaduras;
- Neurogénicas, resultantes de lesões traumáticas do sistema nervoso, central ou medular;
- Genéticas, como a fibrodisplasia progressiva ossificante e a heteroplasia óssea progressiva.19
No entanto, a classificação mais conhecida foi desenvolvida inicialmente para as CH associadas à artroplastia total da anca e estabelece a gravidade das calcificações em função da sua extensão e mobilidade articular, posteriormente adaptada às outras articulações - classificação de Brooker.
No estádio I, aparecem ilhotas isoladas de calcificações nos tecidos moles; no estádio II há coalescência das ilhotas das calcificações formando espículas óssea de ambos os lados da articulação mas com mais de 1 cm entre os seus topos; no estádio III a distância entre os topos é menor que 1 cm, passando a anquilose articular no estádio IV6.
Em 1994, Hastings desenvolveu uma classificação morfo-funcional adaptada para o cotovelo. No estádio I aparecem calcificações radiográficas mas sem limitação funcional; no estádio II além da tradução radiográfica existe limitação do arco funcional, em flexão-supinação (estádio IIA) e em prono-supinação (estádio IIB); no estádio III a limitação funcional é extrema por anquilose: na flexão-extensão (estádio IIIA), na prono-supinação (estádio IIIB) ou em ambas (estádio IIIC)20.
ARTROPLASTIA TOTAL DA ANCA (ATA); FRATURAS DO ACETÁBULO E FRATURAS PERI-COTOVELO
O risco de desenvolver CH nas ATA correlaciona-se com o tempo de isquémia cirúrgico prolongado, a via de abordagem e o uso de cimento21.
Nas fraturas do acetábulo o risco de desenvolver CH pode atingir 90%, podendo os estádios de Brooker III e IV representar entre 19-38% das situações. O risco aumenta com a necessidade cirúrgica por via posterior22,23.
As fraturas peri-cotovelo podem desenvolvem calcificações heterotópicas em 40% dos casos, e em 20% destes o arco de mobilidade é menor que 100°. As lesões neurológicas concomitantes, os traumatismos crânio-encefálicos simultâneos, a formação de hematomas extensos na região do cotovelo, o atraso da intervenção cirúrgica, a necessidade de ventilação mecânica e a utilização de enxerto ou substituto ósseo são fatores de risco.
As CH também são mais graves nas fraturas distais do úmero tipo AO C3, na tríade terrível do cotovelo, nas fraturas-luxação de Monteggia e nas luxações trans-olecranianas (Figura 1). De referir também que as CH se desenvolvem preferencialmente na região postero-medial, com maior risco de envolvimento do nervo cubital8,9.
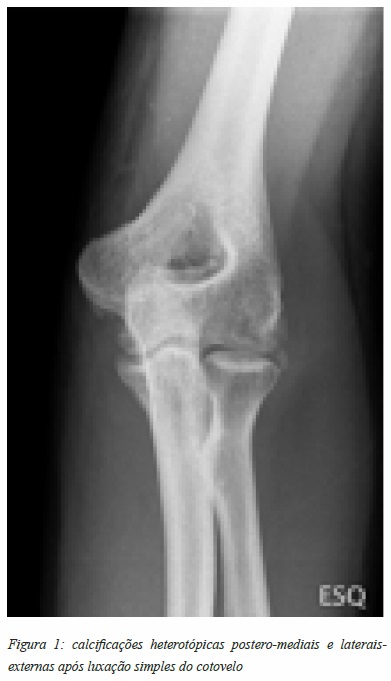
TRAUMATISMOS CRANIO-ENCEFÁLICOS E LESÕES MEDULARES
A prevalência de CH após estes dois tipos de lesões neurológicas varia entre 10 e 58%.24
A espasticidade, as alterações cognitivas, a ventilação mecânica e a traqueostomia, as infeções respiratórias e urinárias são fatores de risco para as CH, bem como a gravidade da lesão e o seu nível; lesões medulares cervicais e dorsais têm risco aumentado de desenvolver CH comparativamente às lesões medulares lombares e TCE25. Os homens e idades jovens (< 30 anos) também vêem o seu risco aumentado.
As CH neste tipo de traumatismo formam-se mesmo em articulações não lesadas diretamente, mas o risco é maior para as articulações que sofreram traumatismos diretos concomitantes.
Nos doentes com lesões medulares, as CH são geralmente caudais ao nível de lesão e mais frequentemente localizam-se na anca, sendo raras nas articulações periféricas. O envolvimento articular múltiplo pode atingir 5% dos doentes. Nos doentes com lesões TCE, as CH são menos frequentes, afetam também a anca em maior número de casos, mas em menor percentagem, e apresentam maior envolvimento simultâneo ou exclusivo dos ombros, cotovelos e joelhos26,27.
Os doentes com sequelas de acidentes vasculares cerebrais também são propensos ao aparecimento de CH nos membros espásticos25.
LESÕES TÉRMICAS
Nestes doentes o fator mais importante é a área de corpo queimado (> 20% aumenta significativamente o risco). O género masculino, a idade jovem (< 30 anos) e a zona queimada perto de articulações são outros fatores de risco associado; as lesões múltiplas das extremidades, a associação com TCE e doentes com ISS> 16, decorrentes de cenários de guerra moderna (Iraque e Afeganistão) com marcadores séricos elevados de IL-6 e IL-10 foram achegas para o conhecimento desta patologia neste tipo específico de doentes19.
As articulações mais afetadas neste doentes são por ordem de frequência o cotovelo, o ombro e a anca26,28.
PROFILAXIA
AINE (ANTI-INFLAMATÓRIOS NÃO ESTERÓIDES)
Este grupo farmacológico atua por ação inibitória sobre as prostaglandinas pró-inflamatórias com perda da diferenciação osteogénica das células mesenquimatosas.29,30
A indometacina é de longe a molécula mais utilizada como profilaxia medicamentosa. Atua por inibição não seletiva da COX1 e COX2. Preconiza-se a sua introdução nos 2 primeiros meses após o traumatismo inicial, durante 6 semanas. A sua posologia diária pode variar entre 75 mg, 2 vezes por dia, ou 25 mg 3 x dia.2,19
Os efeitos secundários da indometacina não são desprezíveis e muitas vezes são o principal motivo para a falta de aderência do doente ao tratamento. Os efeitos secundários astro-intestinais e o risco de pseudartrose são comuns a todos os AINE10,31. Burd et al, no seu trabalho sobre profilaxia com indometacina em fraturas do acetábulo, demonstrou que o risco de pseudartrose foi de 26% comparado com os 7% nos doentes sem profilaxia32.
Os efeitos gastro-intestinais podem ser minorados com a utilização de inibidores seletivos para a COX2, apesar de não haver tantos estudos que os suportem como para a indometacina, e o seu efeito no atraso de consolidação das fraturas ser similar.
Apesar da indometacina continuar a ser o gold standard na profilaxia das CH associadas às fraturas, existem alguns estudos que põem em causa a sua utilização precisamente pelo risco de pseudartrose33,34.
BIFOSFONATOS
São agentes anti-reabsortivos que induzem a apoptose osteoclástica e inibem a calcificação por ação frenadora da mineralização do osteoide orgânico. Apresentam por isso um risco acrescido de aumento de tempo de consolidação em fraturas.
Os estudos que existem na sua utilização na profilaxia das CH são contraditórios, entre os que comprovam a sua eficácia24 e a ausência de eficácia35-37, pelo que não existe uma recomendação clínica no seu uso sistemático.
RADIOTERAPIA (RT)
Utilizada pela primeira vez por Coventry et al em 198138 como profilaxia das CH em PTA, a radioterapia centra a sua ação sobre a inibição da proliferação e diferenciação das células mesenquimatosas. Assim como a indometacina, o seu papel encontra-se mais estudado nas ATA, nas fraturas do acetábulo e peri-cotovelo. Deve ser usada em dose única de 700-800 cGy, entre 24 horas antes e 72 horas após a cirurgia19.
O risco de CH, em fraturas do acetábulo, é reduzido para 4-9%, seguindo este procedimento. Comparativamente à indometacina, apresenta um risco menor de evolução para pseudartrose mas com custos mais elevados. Salienta-se no entanto que o único trabalho prospetivo feito nesta área, em fraturas peri-cotovelo, terminou precocemente pelo número elevados de casos de pseudartrose em doentes submetidos a RT comparativamente a doentes sem profilaxia39.
Acarreta efeitos secundários específicos de deiscência de ferida operatória e atraso de cicatrização, contratura progressiva dos tecidos moles, inibição de crescimento ósseo peri-implantes de press-fit e azoospermia. Apesar de não comprovado clinicamente, tem um potencial de malignização por aparecimento de sarcomas nas áreas irradiadas.2,13,31
Comprovadamente, o seu efeito profilático é igual, tanto nas fraturas do acetábulo como nas ATA, se realizada antes (< 24 H) ou depois da cirurgia (<72H)40-42.
Na dicotomia entre AINE e RT na profilaxia das CH, os estudos não demonstraram supremacia de um sobre o outro43,44. Na decisão sobre qual utilizar, as condições de cada doente, a compliance do mesmo e os custos são os fatores mais determinantes.
TRATAMENTO
FISIOTERAPIA (FT)
As opiniões são divergentes sobre o papel da fisioterapia no tratamento de CH peri-articulares. Uns acreditam que a mobilização sistemática articular exacerba a formação de CH enquanto outros acreditam ser a imobilização a sua causa12,25.
Apesar da falta de consenso, a medicina física pode ser vantajosa nos doentes que sentem limitação progressiva do arco de mobilidade articular. Nestes, a FT consiste na mobilização passiva e ativa das articulações, alongamentos e exercícios contra resistência, para melhorar a função e prevenir a anquilose.
FÁRMACOS
Apesar do uso profilático, não há medicamentos com eficácia comprovada no tratamento das CH.
CIRURGIA
O tratamento cirúrgico deve ser colocado nos doentes que desenvolvem CH e que têm limitações funcionais do arco de mobilidade importantes quer primárias, quer por artrofibrose secundária ou anquilose. A dor persistente e refratária, compromisso neurológicos canalares e ulcerações cutâneas provocadas pelas CH podem também ser motivos para intervenção cirúrgica.
Devem ser excluídos como fatores causais dos através referidos a infeção, a pseudartrose, a artrose pós traumática, neuromas e síndromes dolorosos regionais complexos, bem como a falência de material protésico ou de osteossíntese.
O objetivo da cirurgia além da remoção das CH (Figura 2), passa pela prevenção secundária das recorrências, pelo que a maioria dos autores preconiza a profilaxia secundária com RT ou AINE45,46. Nestes casos o risco de pseudartrose não se coloca sendo a sua utilização menos restrita.
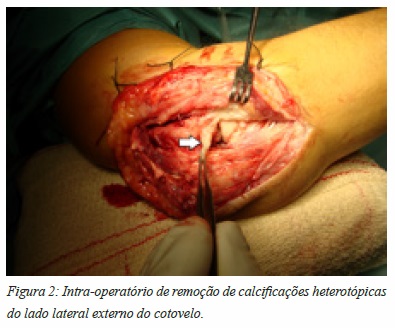
Os doentes devem ser alertados para os riscos de complicações peri-operatórias, como atraso de cicatrização, infeção e lesão neurológica que podem atingir os 25%. Outro dos riscos é a da recorrência das CH que pode atingir 20% e que atinge preferencialmente os doentes com maiores défices cognitivos e motores45,46.
O tempo para a indicação cirúrgica é importante para obtenção dos melhores resultados, dependo da etiologia e da maturação óssea. Assim, nas CH resultantes de lesões traumáticas diretas (fraturas) a sua remoção cirúrgica deve ser efetuada entre os 6-9 meses; nas CH correlacionadas com lesões medulares por volta dos 12 meses e nas associadas a traumatismos cranioencefálicos aos 18 meses2.
INVESTIGAÇÃO
Estão sob investigação clínica alguns fármacos potenciadores da ação inibitória da formação óssea que podem desempenhar algum papel sobre a formação de CH. Um deles é o noggin que é um péptido extracelular antagonista das BMP47,48. Outros fármacos, não sendo novos, estão a ser testados na profilaxia das CH por serem eliminadores de radicais livres, presentes no fenómeno de desuso provocado pela isquémia/reperfusão nestes tecidos e responsáveis pela formação heterotópica de osso, como é o caso da N-acetilcisteína e do alopurinol49. Outro dos ramos em estudo é a utilização de campos eletromagnéticos pulsáteis, uma vez que aumentam a circulação e oxigenação, centrando a sua ação nos mesmos moldes dos fármacos anteriores, promovendo a eliminação de radicais livres provenientes da hipoxia tecidular50.
CONCLUSÃO
A cirurgia eletiva da artroplastia total da anca, juntamente com as fraturas acetabulares ou peri-cotovelo são as situações clínicas com maior probabilidade de desenvolvimento de calcificações heterotópicas. O contexto de politrauma, com associação de traumatismos crânio-encefálicos ou medulares agrava esse risco.
A profilaxia quer com fármacos (AINE’s) quer com radioterapia única continuam a ser as metodologias de maior sucesso e que devem ser empregues nos doentes com risco aumentado.
Na presença de dor crónica e limitações articulares importantes devido à presença de calcificações heterotópicas, o único meio eficaz da sua resolução é a sua remoção cirúrgica.
Novas linhas de investigação de fármacos parecem ter um papel frenador da ação formadora de osso que podem vir a ser utilizados como agentes profiláticos, mas carecem ainda de estudos que comprovem a sua mais-valia.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Kaplan FS, Glaser DL, Hebela N, Shore EM. Heterotopic ossification.. J Am Acad Orthop Surg. 2004 Mar; 12 (2): 116-125
2. Ranganathan K, Loder S, Agarwal S, Wong VW, Forsberg J, Davis TA. Heterotopic Ossification: Basic-Science Principles and Clinical Correlates. J Bone Joint Surg Am. 2015 Jul 1; 97 (13): 1101-1111
3. Baird EO, Kang QK. Prophylaxis of heterotopic ossification - an updated review. J Orthop Surg Res. 2009 Apr 20; 4-12
4. Bedi A, Zbeda RM, Bueno BF, Downie B, Dolan M, Kelly BT. The incidence of heterotopic ossification after hip arthroscopy. Am J Sports Med. 2012 Apr; 40 (4): 854-863
5. Rath E, Sherman H, Sampson TG, Ben Tov T, Maman E. The incidence of heterotopic ossification in hip arthroscopy. Arthroscopy. 2013 Mar; 29 (3): 427-433
6. Brooker AF, Bowerman JW, Robinson RA, Riley LH Jr. Ectopic ossification following total hip replacement. Incidence and a method of classification. J Bone Joint Surg Am. 1973 Dec; 55 (8): 1629-1632
7. Spinarelli A, Patella V, Petrera M, Abate A, Pesce V, Patella S. Heterotopic ossification after total hip arthroplasty: our experience. Musculoskeletal surgery. 2011; 95 (1): 1-5 [ Links ]
8. Foruria AM, Augustin S, Morrey BF, Sánchez-Sotelo J. Heterotopic ossification after surgery for fractures and fracture-dislocations involving the proximal aspect of the radius or ulna. J Bone Joint Surg Am. 2013 May 15; 95 (10): 66
9. Foruria AM, Lawrence TM, Augustin S, Morrey BF, Sanchez-Sotelo J. Heterotopic ossification after surgery for distal humeral fractures. Bone Joint J. 2014 Dec; 96-B (12): 1681-1687
10. Sagi HC, Jordan CJ, Barei DP, Serrano-Riera R, Steverson B. Indomethacin prophylaxis for heterotopic ossification after acetabular fracture surgery increases the risk for nonunion of the posterior wall. J Orthop Trauma. 2014; 28 (7): 377-383 [ Links ]
11. Kluk MW, Ji Y, Shin EH, Amrani O, Onodera J, Jackson WM. Fibroregulation of mesenchymal progenitor cells by BMP-4 after traumatic muscle injury. Journal of orthopaedic trauma. 2012; 26 (12): 693-698 [ Links ]
12. Coons D, Godleski M. Range of motion exercises in the setting of burn-associated heterotopic ossification at the elbow: case series and discussion. Burns : journal of the International Society for Burn Injuries. 2013; 39 (4): 34-38 [ Links ]
13. Balboni TA, Gobezie R, Mamon HJ. Heterotopic ossification: Pathophysiology, clinical features, and the role of radiotherapy for prophylaxis. International journal of radiation oncology, biology, physics. 2006; 65 (5): 1289-1299 [ Links ]
14. Pape HC, Lehmann U, van Griensven M, Gansslen A, von Glinski S, Krettek C. Heterotopic ossifications in patients after severe blunt trauma with and without head trauma: incidence and patterns of distribution. Journal of orthopaedic trauma. 2001; 15 (4): 229-237 [ Links ]
15. Pasinetti GM, Nichols NR, Tocco G, Morgan T, Laping N, Finch CE. Transforming growth factor beta 1 and fibronectin messenger RNA in rat brain: responses to injury and cell-type localization. Neuroscience. 1993; 54 (4): 893-907 [ Links ]
16. Jones KB, Mollano AV, Morcuende JA, Cooper RR, Saltzman CL. Bone and brain: a review of neural, hormonal, and musculoskeletal connections. The Iowa orthopaedic journal. 2004; 24: 123-132 [ Links ]
17. Argyropoulou MI, Kostandi E, Kosta P, Zikou AK, Kastani D, Galiatsou E. Heterotopic ossification of the knee joint in intensive care unit patients: early diagnosis with magnetic resonance imaging.. Critical care. 2006; 10 (5): 152 [ Links ]
18. Lerner UH, Persson E. Osteotropic effects by the neuropeptides calcitonin gene-related peptide, substance P and vasoactive intestinal peptide. J Musculoskelet Neuronal Interact. 2008; 8 (2): 154-165 [ Links ]
19. Nauth A, Giles E, Potter BK, Nesti LJ, O'Brien FP. Heterotopic ossification in orthopaedic trauma. Journal of orthopaedic trauma. 2012; 26 (12): 684-688 [ Links ]
20. Hastings H 2nd, Graham TJ. The classification and treatment of heterotopic ossification about the elbow and forearm. Hand clinics. 1994; 10 (3): 417-437 [ Links ]
21. Firoozabadi R, O'Mara TJ, Swenson A, Agel J, Beck JD, Routt M. Risk factors for the development of heterotopic ossification after acetabular fracture fixation. Clin Orthop Relat Res. 2014; 472 (11): 3383-3388 [ Links ]
22. Macfarlane RJ, Ng BH, Gamie Z, El Masry MA, Velonis S, Schizas C. Pharmacological treatment of heterotopic ossification following hip and acetabular surgery. Expert opinion on pharmacotherapy. 2008; 9 (5): 767-786 [ Links ]
23. Moore KD, Goss K, Anglen JO. Indomethacin versus radiation therapy for prophylaxis against heterotopic ossification in acetabular fractures: a randomised, prospective study. J Bone Joint Surg Br. 1998; 80 (2): 259-263 [ Links ]
24. Teasell RW, Mehta S, Aubut JL, Ashe MC, Sequeira K, Macaluso S. A systematic review of the therapeutic interventions for heterotopic ossification after spinal cord injury. Spinal cord. 2010; 48 (7): 512-521 [ Links ]
25. Sullivan MP, Torres SJ, Mehta S, Ahn J. Heterotopic ossification after central nervous system trauma: A current review. Bone & joint research. 2013; 2 (3): 51-57 [ Links ]
26. Cipriano CA, Pill SG, Keenan MA. Heterotopic ossification following traumatic brain injury and spinal cord injury. J Am Acad Orthop Surg. 2009; 17 (11): 689-697 [ Links ]
27. Wittenberg RH, Peschke U, Botel U. Heterotopic ossification after spinal cord injury. Epidemiology and risk factors. J Bone Joint Surg Br. 1992; 74 (2): 215-218 [ Links ]
28. Kung TA, Jebson PJ, Cederna PS. An individualized approach to severe elbow burn contractures. Plastic and reconstructive surgery. 2012; 129 (4): 663-673 [ Links ]
29. Liou BJ, Chang HS, Wang GJ, Chiang MY, Liao CH, Lin CH. Secondary metabolites from the leaves of Neolitsea hiiranensis and the anti-inflammatory activity of some of them. Phytochemistry. 2011; 72 (4-5): 415-422 [ Links ]
30. Chang JK, Li CJ, Wu SC, Yeh CH, Chen CH, Fu YC. Effects of anti-inflammatory drugs on proliferation, cytotoxicity and osteogenesis in bone marrow mesenchymal stem cells. Biochemical pharmacology. 2007; 74 (9): 1371-1382 [ Links ]
31. Burd TA, Lowry KJ, Anglen JO. Indomethacin compared with localized irradiation for the prevention of heterotopic ossification following surgical treatment of acetabular fractures. J Bone Joint Surg Am. 2001; 83-A (12): 1783-1788 [ Links ]
32. Burd TA, Hughes MS, Anglen JO. Heterotopic ossification prophylaxis with indomethacin increases the risk of long-bone nonunion. J Bone Joint Surg Br. 2003; 85 (5): 700-705 [ Links ]
33. Matta JM, Siebenrock KA. Does indomethacin reduce heterotopic bone formation after operations for acetabular fractures? A prospective randomised study. J Bone Joint Surg Br. 1997; 79 (6): 959-963 [ Links ]
34. Karunakar MA, Sen A, Bosse MJ, Sims SH, Goulet JA, Kellam JF. Indometacin as prophylaxis for heterotopic ossification after the operative treatment of fractures of the acetabulum.. J Bone Joint Surg Br. 2006; 88 (12): 1613-1617 [ Links ]
35. Shafer DM, Bay C, Caruso DM, Foster KN. The use of eidronate disodium in the prevention of heterotopic ossification in burn patients. Burns : journal of the International Society for Burn Injuries. 2008; 34 (3): 355-360 [ Links ]
36. Vasileiadis GI, Sakellariou VI, Kelekis A, Galanos A, Soucacos PN, Papagelopoulos PJ. Prevention of heterotopic ossification in cases of hypertrophic osteoarthritis submitted to total hip arthroplasty. Etidronate or Indomethacin?. J Musculoskelet Neuronal Interact. 2010; 10 (2): 159-165 [ Links ]
37. Zaman SR. Heterotopic ossification of the elbows in a major petrol burn. BMJ Case Rep. 2012 Aug 27; 2012
38. Coventry MB, Scanlon PW. The use of radiation to discourage ectopic bone. A nine-year study in surgery about the hip. J Bone Joint Surg Am. 1981; 63 (2): 201-208 [ Links ]
39. Hamid N, Ashraf N, Bosse MJ, Connor PM, Kellam JF, Sims SH. Radiation therapy for heterotopic ossification prophylaxis acutely after elbow trauma: a prospective randomized study.. J Bone Joint Surg Am. 2010; 92 (11): 2032-2038 [ Links ]
40. Seegenschmiedt MH, Martus P, Goldmann AR, Wolfel R, Keilholz L, Sauer R. Preoperative versus postoperative radiotherapy for prevention of heterotopic ossification (HO): first results of a randomized trial in high-risk patients. International journal of radiation oncology, biology, physics. 1994; 30 (1): 63-73 [ Links ]
41. Pellegrini VD Jr, Gregoritch SJ. Preoperative irradiation for prevention of heterotopic ossification following total hip arthroplasty. J Bone Joint Surg Am. 1996; 78 (6): 870-881 [ Links ]
42. Childs HA 3rd, Cole T, Falkenberg E, Smith JT, Alonso JE, Stannard JP. A prospective evaluation of the timing of postoperative radiotherapy for preventing heterotopic ossification following traumatic acetabular fractures. Int J Radiat Oncol Biol Phys. 2000 Jul 15; 47 (5): 1347-1352
43. Pakos EE, Ioannidis JP. Radiotherapy vs. nonsteroidal anti-inflammatory drugs for the prevention of heterotopic ossification after major hip procedures: a meta-analysis of randomized trials. International journal of radiation oncology, biology, physics. 2004; 60 (3): 888-895 [ Links ]
44. Vavken P, Castellani L, Sculco TP. Prophylaxis of heterotopic ossification of the hip: systematic review and meta-analysis. Clin Orthop Relat Res. 2009; 467 (12): 3283-3289 [ Links ]
45. McAuliffe JA, Wolfson AH. Early excision of heterotopic ossification about the elbow followed by radiation therapy. J Bone Joint Surg Am. 1997; 79 (5): 749-755 [ Links ]
46. Ehsan A, Huang JI, Lyons M, Hanel DP. Surgical management of posttraumatic elbow arthrofibrosis. The journal of trauma and acute care surgery. 2012; 72 (5): 1399-1403 [ Links ]
47. Aspenberg P, Jeppsson C, Economides AN. The bone morphogenetic proteins antagonist Noggin inhibits membranous ossification. Journal of bone and mineral research : the official journal of the American Society for Bone and Mineral Research. 2001; 16 (3): 497-500 [ Links ]
48. Glaser DL, Economides AN, Wang L, Liu X, Kimble RD, Fandl JP. In vivo somatic cell gene transfer of an engineered Noggin mutein prevents BMP4- induced heterotopic ossification. J Bone Joint Surg Am. 2003; 85-A (12): 2332-2342 [ Links ]
49. Avellini L, Chiaradia E, Gaiti A. Effect of exercise training, selenium and vitamin E on some free radical scavengers in horses (Equus caballus). Comparative biochemistry and physiology Part B, Biochemistry & molecular biology. 1999; 123 (2): 147-154 [ Links ]
50. Kocic M, Lazovic M, Kojovic Z, Mitkovic M, Milenkovic S, Ciric T. Methods of the physical medicine therapy in prevention of heterotopic ossification after total hip arthroplasty. Vojnosanitetski pregled. 2006; 63 (9): 807-811 [ Links ]
Conflito de interesse:
Nada a declarar
Marco Sarmento
marco.sarmento@sapo.pt
Serviço de Ortopedia e Traumatologia
Hospital de Santa Maria - Centro Hospitalar de Lisboa Norte, EPE
Av. Prof. Egas Moniz
1649-035 Lisboa
Data de Submissão: 2015-07-11
Data de Revisão: 2016-03-23
Data de Aceitação: 2016-06-06














