Introdução
A Paralisia de Bell (PB) é também conhecida por paralisia idiopática facial ou paralisia facial periférica e afeta o 7.º nervo craniano, de maneira repentina, podendo causar paralisia total ou parcial dos músculos da face. Dentre os danos causados, podem‑se citar os distúrbios de paladar, de salivação, lacrimejamento, hiperacusia e perda da sensibilidade no local.
Estima‑se que as mulheres sejam as mais acometidas e que alguns fatores de risco, como: hipertensão arterial, Diabetes Mellitus, gravidez e puerpério e a infecção pelo vírus Herpes simplex (tipo I), possam ser considerados para a PB, embora a sua etiologia ainda não seja confirmada.1
Estima‑se que a PB corresponda de 60% a 75% de todas as causas de paralisias faciais existentes e, apesar de a maioria ter um bom prognóstico, cerca de 20% a 30% dos pacientes, que não conseguem se recuperar totalmente, apresentam problemas psicológicos motivados pela assimetria facial, lesões oculares, pelas dores na face e pelas sincinesias, que são as contraturas involuntárias dos músculos faciais.2
Várias são as terapias que podem ser escolhidas para o tratamento da PB, entre elas, podem ser citadas o tratamento farmacológico, a acupuntura e eletro acupuntura, os exercícios terapêuticos/reabilitação neuromuscular e o LASER de alta ou baixa intensidade.3 Diante de todas as modalidades terapêuticas mencionadas, o LASER, em conjunto com as outras terapias existentes, é considerado eficaz para a reabilitação dos pacientes.3
O LASER é capaz de obter um crescimento na amplitude dos potenciais de ação (função nervosa estimulada) e possui capacidade de acelerar a regeneração de algumas estruturas nervosas. Uma possível hipótese para o mecanismo pela qual a luz do LASER possa estimular a reinervação de tecidos é sua penetração nos axónios ou nas células de Schwann adjacentes, induzindo o metabolismo do tecido nervoso danificado a produzir proteínas associadas com o crescimento do nervo, ou lançando um fator de trofismo. Além disso, a laserterapia mostra‑se efetiva na minimização da administração de fármacos nos pacientes com PB.4
Este estudo tem por objetivo identificar evidência na literatura científica acerca da efetividade da laserterapia no tratamento de pacientes com Paralisia de Bell, através de uma revisão crítica.
Material e Métodos
As pesquisas para o desenvolvimento deste estudo foram realizadas nas bases de dados Pubmed, SciELO, Lilacs e na literatura cinzenta (Google Scholar, Periódicos Capes) com critérios de inclusão e exclusão pré‑definidos, com as palavras‑chave obtidas no DECS e no MeSH, isoladas ou combinadas, em inglês e português: “paralisia de Bell, LASER, laserterapia, paralisia facial idiopática”.
Foram incluídos estudos do tipo ensaios clínicos, randomizados ou não, em qualquer idioma, sem definição de data, em pacientes com PB, independente de raça, género e idade.
A intervenção de interesse foi o uso do LASER como terapia, sem restrições quanto ao tipo, modelo e protocolo em comparação a outras terapias e suas eficácias na redução dos sinais e sintomas da PB.
Uma análise detalhada e completa dos artigos de escolha para o estudo foi efetuada e vários aspetos foram levados em conta, para realizar a avaliação final. Estes aspetos foram: autor/ano, desenho do estudo, tamanho da amostra, objetivos, critérios de inclusão, intervenções, LASER e protocolos e conclusão.
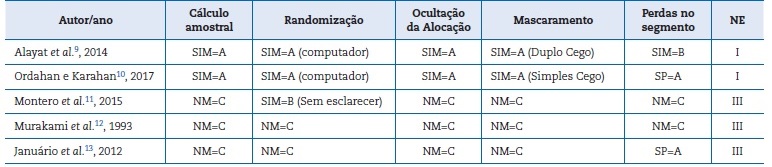
Para avaliar a qualidade dos ensaios clínicos, criou‑se um quadro de acordo com o Consolidated Standards of Reporting Trials (CONSORT),5 adaptado de S. He et al.,6 com critérios estabelecidos7 para qualificar a metodologia e classificar os níveis de evidência, sendo eles: cálculo amostral, randomização, ocultação da alocação, mascaramento e perdas no seguimento.8 Quando o critério fosse considerado adequado (reportado e explicado) seria estabelecida a classificação A, se fosse apenas mencionado sem explicações, era classificado como B e quando não fosse nem mencionado, receberia letra C.6,7
A pesquisa, leitura dos artigos, seleção e avaliação crítica dos estudos selecionados foi feita por duas avaliadoras (LMB e LDAS), previamente treinadas e calibradas.
O ensaio clínico que preenchesse completamente os critérios, ou quatro destes, seria avaliado como nível I de evidência.
Se cumprisse parcialmente os critérios (máximo duas avaliações C), seria considerado como nível II e caso tivesse seguido dois ou menos critérios, teria avaliação III nos níveis de evidência.6,7
Para a avaliação final, cada artigo foi classificado de acordo com os critérios estabelecidos. A seguir foram separados e avaliados de acordo com cada item e classificados conforme os níveis de evidência obtidos.
Resultados
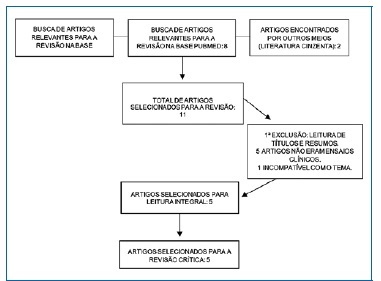
No início das pesquisas, foram encontrados 11 artigos. Após a aplicação dos critérios de inclusão, 5 foram separados para a leitura integral.9‑13 Foram selecionados 3 estudos em inglês, 1 artigo em espanhol e 1 em português. A Figura 1 exibe um fluxograma, em que mostra a identificação, o rastreamento e a inclusão dos estudos, para a realização da revisão crítica.
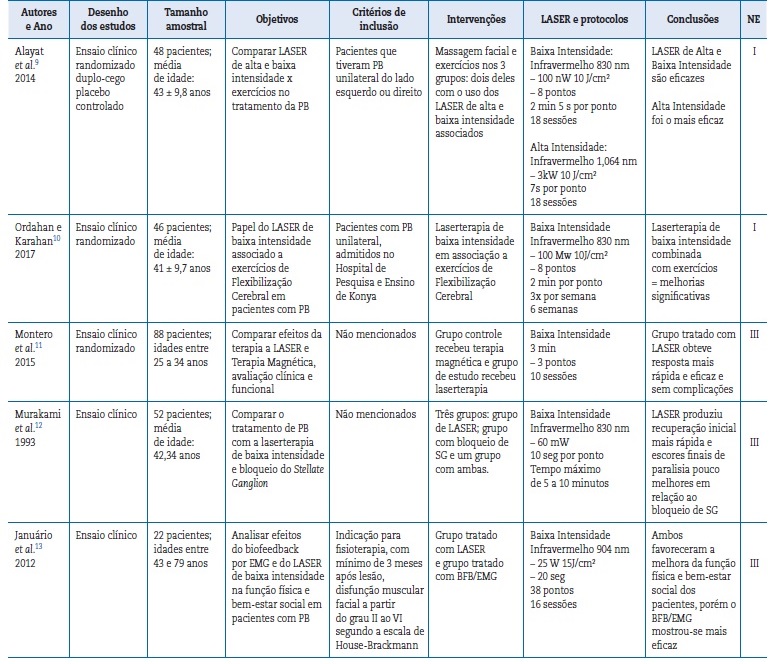
Os estudos incluídos nesta revisão tiveram níveis de evidência I ou III, de acordo com os critérios estabelecidos para avaliar a qualidade de ensaios clínicos randomizados. Os cinco artigos que preencheram total ou parcialmente os critérios de inclusão eram ensaios clínicos, dois com ocultação de alocação, dois com mascaramento e três mencionaram perdas no seguimento. Dois estudos explicaram como foi feito o cálculo da amostra. Apenas dois ensaios clínicos foram considerados como nível de evidência I e três foram avaliados como III (Tabela 1).6,7,14 Estudos que foram classificados como nível de evidência I, são considerados como com baixo risco de viés e são os melhores em qualidade metodológica. Aqueles qualificados como III podem ser portadores de alto risco de viés, por não relatarem informações suficientes contidas em um estudo de boa qualidade.
A Tabela 2 mostra uma sinopse dos 5 estudos selecionados e, de acordo com os níveis de evidência, suas classificações. É importante salientar a enorme variedade na qualidade metodológica, a discrepância de intervenções realizadas e a heterogeneidade das variáveis encontradas.
Discussão
O uso do LASER como terapia na paralisia de Bell tem sido tomado em consideração nos últimos tempos pela sua facilidade, porque é indolor, não invasivo, poder abranger diferentes perfis de pacientes e por ser um meio mais favorável para aqueles que não podem usar medicamentações do tipo corticosteroides como pacientes com hipertensão arterial e Diabetes Mellitus.15
Apresenta resultados na regeneração nervosa, em défices neurosensoriais e neuromotores,16 e pode ser eficaz na regeneração do nervo periférico ferido e também para mitigara degeneração dos neurónios.17,18,19Os efeitos podem ser locais e sistémicos, descritos como anti‑inflamatórios, anti‑edematosos e anti‑dor penetrando profundamente nos tecidos, e é, portanto, uma terapia a considerar no tratamento da PB.20
A literatura sobre o assunto é escassa. Por conseguinte, este estudo de revisão foi limitado, visto que poucos estudos foram encontrados e a maioria dos incluídos foi considerada de baixa qualidade metodológica e alto risco de viés, de parcialidade.
Os estudos9,10que obtiveram o nível de evidência I, seguiram quase todos os critérios estabelecidos, tornando‑os mais fiáveis e com o máximo nível de evidência, sendo considerados, portanto, ensaios clínicos de qualidade. Um ensaio clínico randomizado é considerado padrão ouro de qualidade, na avaliação das intervenções de saúde e é considerado como o segundo nível de evidência para a tomada de decisões.8
Embora os autores9 tenham atendido à maioria dos critérios, as perdas de seguimento são mencionadas, mas não foi explicado como elas foram tratadas estatisticamente. As qualidades metodológicas de um ensaio clínico podem ser prejudicadas por ausências, retiradas e perdas dos participantes, o que pode anular a equivalência inicial dos grupos controlo e experimental.8,21
Alayat et. al.9 fizeram o mascaramento de modo duplo‑cego (paciente e avaliador não conheciam a intervenção), tornando‑o mais fiável, em relação a outros que eram simples cego10 (só o examinador não conhecia a intervenção) ou não tinham cegamento.11‑13 Ensaios que não sejam duplo‑cego podem produzir
estimativas mais elevadas nos resultados dos tratamentos.8 O cegamento dos pacientes e dos envolvidos na aplicação das intervenções, quando possível, evita viés e também protege contra diferenças na utilização de placebos.8
Mascaramento (ou cegamento) não deve ser confundido com ocultação da alocação, da designação do paciente para as intervenções. A randomização depende de dois processos: geração de uma sequência de atribuição que é impossível prever e a ocultação dessa sequência até que a intervenção ocorra.
Ela é apropriada se os pacientes e investigadores envolvidos não puderem prever a designação. A ocultação visa prevenir o viés de seleção, protege a sequência de designação antes e até a alocação, e pode sempre ser realizada com sucesso. Por outro lado, o mascaramento procura evitar viés de determinação, controla o viés do observador e protege a sequência depois da alocação, o que nem sempre pode ser feito.8
Três estudos11‑13 foram avaliados como nível de evidência III, com baixa qualidade metodológica e grande risco de viés.
O estudo de Montero et. al.11 cumpriu apenas um critério na qualificação da metodologia - a randomização - mas não houve qualquer esclarecimento sobre como foi feita. Murakami et. al.12 e Januário et. al.13 sequer mencionaram sobre o procedimento.
Randomização significa que cada paciente tem chance igual à dos outros participantes para receber qualquer tratamento, mas o tratamento a ser dado não pode ser previsto, portanto, ela controla o viés de seleção.8
Um estudo12 não mencionou nenhum dos itens estabelecidos, tendo sido então atribuído critério C em todos eles e o outro,13 também classificado como como nível de evidência III, informou não ter tido perdas no seguimento (SP=A), mas não cumpriu os outros itens.
É importante salientar que o estudo de Murakami et al.12 foi publicado em 1993, enquanto os outros9,10,11,13 foram entre 2012 e 2017, o que pode ser levado em conta, uma vez que naquela altura os estudos sobre o assunto eram escassos, fazendo com que o trabalho tivesse menos evidência científica e a rigidez metodológica não era um requisito com as exigências de hoje.
Um ponto forte a considerar nesta revisão é a pesquisa minuciosa em três das principais bases de dados disponíveis, a categorização de itens importantes para um bom nível de evidência dos ensaios clínicos encontrados e a sua avaliação crítica. As limitações encontradas são, principalmente, na metodologia.
A comparação entre os estudos torna‑se difícil, devido à grande heterogeneidade dos procedimentos utilizados. Alguns9,10 comparam a eficácia do LASER e de exercícios faciais, porém, o estudo de Alayat et al.9 compara o LASER de alta e baixa intensidade e exercícios e o estudo de Ordahan e Karahan10 apenas LASER de baixa intensidade e exercícios. Esses dois estudos9,10 são os que mais se assemelham, uma vez que nos outros,11‑13as intervenções que são comparadas ao LASER são distintas (BioFeedback/Eletromiografia,13bloqueio de Stellate Ganglion12 e terapia magnética11). Além disso, os modelos de LASER usados são variados. Dois estudos9,13 utilizaram o LASER diodo de Arseneto de Gálio (GaAs), mas de diferentes marcas. Ordahan e Karahan10 usaram o LASER Diodo de Gálio‑Alumínio‑ Arseneto (GaAlAs). Outros,11,12não mencionaram essa informação. Todos os LASER usaram o tipo infravermelho e eram de baixa intensidade, exceto um9 que também utilizou o LASER de alta intensidade, que foi de Neodímio (Nd).
Os autores9‑12 concluem que a laserterapia é mais eficaz que as demais intervenções mencionadas, porém, Januário et al.13 concluíram que Biofeedback/Eletromiografia (BFB/EMG) obteve melhora estatisticamente mais rápida, quando comparada à laserterapia de baixa intensidade. Alayat et al.9 consideraram a laserterapia de alta intensidade a mais indicada, quando comparada com a laserterapia de baixa intensidade.
O estudo realizado por Januário et al.13 mostra que tanto a laserterapia de baixa intensidade, quanto o BFB/EMG restauram a função física e o bem‑estar social dos pacientes, no entanto, o segundo apresentou‑se mais eficaz, mas é importante interpretar esse resultado com cautela, uma vez que ele tem baixa qualidade metodológica e os resultados podem ser tendenciosos se não houver rigor metodológico.8
Todos os estudos usaram LASER de baixa intensidade, com exceção do estudo9 que também utilizou o LASER de alta intensidade e o LASER infravermelho foi o mais frequente.9‑13
O ensaio de Montero et al.11 não tem informações sobre o tipo do LASER, o que dificulta a comparação com os outros estudos e torna‑se outra limitação nesta revisão. Os estudos utilizaram protocolos diferentes para os LASER, sendo distintos os valores de comprimento de onda, potência, frequência, energia, tempo
de exposição e número de sessões. Os pontos que receberam as terapias foram vários, incluindo, no estudo11 pontos de acupuntura (estômago, vesícula biliar e bexiga) sendo utilizados.
As fases da doença em que as intervenções começaram também foram distintas. Nos estudos de boa qualidade metodológica,9,10os autores referem que as intervenções começaram na fase subaguda da doença (3 a 5 dias após o declínio do quadro agudo). Em Januário et al.,13 o tratamento começou na fase crónica da paralisia facial periférica (3 meses após o surgimento da lesão), o que sugere que o uso do LASER pode ser mais eficaz na fase subaguda da doença, uma vez que este estudo não obteve resultados significativos com a laserterapia, como relatam outros autores.9,10 Montero et al.11 e Murakami et al.12 não mencionaram quando as intervenções ocorreram.
Houve várias escalas de avaliação do grau de recuperação facial. Em alguns estudos9,11,13 foi utilizada a escala House Brackmann. Ela é usada para avaliar o controlo evolutivo da paralisia facial e é considerada a escala mais aceite em todo o mundo, devido à sua facilidade de utilização e sensibilidade clínica.9 Esta escala foi aplicada aos pacientes antes e depois dos tratamentos, para comparações de possível melhoria. No estudo de Ordahan e Karahan,10 a escala de escolha foi a IDE (Índice de Incapacidade Facial), para avaliar a melhoria facial antes e depois da terapia ser realizada. No estudo de Murakami et al.12 a Escala Facial Nerve Research Group of Japan foi usada para avaliar o controlo evolutivo. Escalas para avaliar o índice de função física (IFF) e o índice de bem‑estar social (IBES) dos pacientes foram utilizadas no estudo por Januário et al.13
Considera‑se necessário que sejam realizados mais estudos sobre o uso da laserterapia no tratamento da PB, com qualidade metodológica adequada para fornecer evidência na literatura científica e fundamentos sobre o assunto. O esclarecimento sobre o assunto torna‑se importante uma vez que os pacientes poderiam procurar esta terapia com mais frequência e os profissionais se interessariam em realizar formação e estudos na área.
Conclusões
Embora existam poucos estudos de boa qualidade metodológica para garantir a evidência necessária sobre a eficácia da laserterapia no tratamento da PB, todos os estudos, incluindo aqueles com bons níveis de evidência constataram que tal método pode ser válido para o desempenho do tratamento, em combinação, ou não, com outras terapias.