Introdução
A Síndrome de Stevens-Johnson (SSJ) foi reportada pela primeira vez em 1922, sendo considerada uma reação de hipersensibilidade tardia relacionada principalmente com medicamentos, podendo também ser induzida por infeções virais ou bacterianas.
Caracteriza-se por um conjunto de sinais e sintomas mucocutâneos tais como erupções cutâneas generalizadas, inflamação da mucosa oral, conjuntivite purulenta grave e febre contínua.1,2 A SSJ não apresenta etiologia conhecida, porém, provavelmente é oriunda de uma desordem imunológica, onde o objetivo do tratamento usualmente de suporte e sintomático.
A SSJ é considerada como um evento raro que afeta 0,4-1 caso por um milhão de pessoas, sendo fatal em 1-5% dos casos registados, sem predileção por idade ou raça, mas com maior incidência nas mulheres na proporção de 2:3 em relação aos homens.1-3 A sua patogénese está principalmente associada ao uso de medicamentos, incluindo antibióticos, anti-inflamatórios não esteroides e medicamentos antiepiléticos.1,3
Dimaleato de Afatinibe é o fármaco de eleição para pacientes adultos portadores de câncer de pulmão com histologia de adenocarcinoma, localmente avançado ou metastático. Por ser um inibidor da tirosina quinase, age irreversivelmente no recetor do fator de crescimento epidérmico (EGFR), reduzindo o crescimento e induzindo a apoptose de células não pequenas no pulmão, mama, pâncreas e cancro colorretal.4,5 Pode produzir efeitos adversos como a manifestação de SSJ, sendo uma condição raramente encontrada.
Este relato visa apresentar um caso clínico de manifestação de SSJ associado ao uso de Dimaleato de Afatinibe em um paciente em tratamento paliativo de adenocarcinoma pulmonar metastático, com ênfase na terapia da equipa de Medicina
Dentária Hospitalar para redução de morbidade dos sintomas causados pela síndrome, onde a utilização de métodos tópicos e sistémicos se mostraram eficazes para redução da sintomatologia dolorosa e cura completa das lesões orais.
Caso clínico
Um paciente masculino, de 38 anos, foi ao serviço de urgência do Hospital de Clínicas da Universidade Federal de Uberlândia (Uberlândia/Brasil), com queixas de dor intensa na região face e dificuldades de alimentação. Durante a anamnese, o paciente relatou ter realizado tratamento para adenocarcinoma do pulmão metastático, tendo realizado seis sessões de quimioterapia com Carboplatin e Paclitaxel, dez sessões de radioterapia (300cGy) nas regiões do crânio e da coluna cervical, e início de terapia adjuvante com Dimaleato de Afatinibe há 25 dias.
Um pedido de avaliação da equipa de Medicina Dentária Hospitalar foi realizado devido a presença de lesões intraorais.
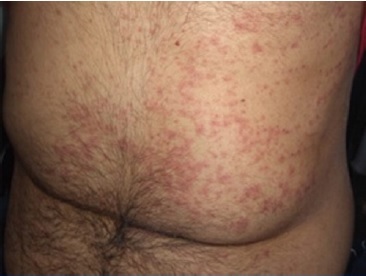
No exame clínico, observou-se intensa mucosite associada à disfagia, lesões na mucosa jugal bilateral, gengivas, ventre, dorso e bordos linguais, bem como lesões sangrentas nos lábios (Figura 1). Além disso, apresentava erupções pruriginosas proeminentes (rash cutânea) no tronco e nos membros (Figura 2), associada à conjuntivite purulenta.
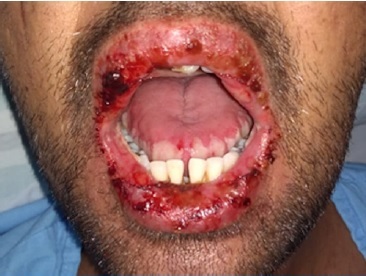
Figura 1 Avaliação inicial do paciente, onde se observou mucosite oral severa, associada a lesões sangrantes na parte externa dos lábios, resultando em dificuldade de alimentação, hidratação e fala.
Avaliando o histórico médico do paciente, a apresentação clínica dos sintomas associado ao uso do medicamento Dimaleato de Afatinibe, estabeleceu-se o diagnóstico clínico da Síndrome de Stevens-Johnson. Frente ao estado clínico do paciente, optou-se pelo internamento hospitalar para tratamento multiprofissional. A equipa médica indicou a suspensão do Dimaleato de Afatinibe e prescrição medicamentosa de Gentamicina na forma tópica em lesões de pele e Cefalexina sistêmica para cobertura infecciosa. Para o tratamento da conjuntivite, foi prescrito gotas oculares de Moxifloxacino e gotas
oculares de Dexametasona associado à Neomicina e Polimixina B. Foi instalado um tubo nasoenteral para manter a ingestão nutricional do paciente devido a desnutrição presente.
Para o tratamento das lesões orais, a equipa de Medicina Dentária Hospitalar realizou a prescrição de Fluconazol sistémico, uma cápsula de 150 mg ao dia por 5 dias; vitamina E em cápsula de 400 mg, aberta e aplicada na mucosa oral de 6 em 6 horas; Propionato de Clobetasol 0,05% manuseado com Nistatina 100.000UI para elixir bucal de 10 ml, de 8 em 8 horas; e elixir bucal com Hidróxido de Alumínio e Magnésio 10 ml, de 8 em 8 horas. Associado ao tratamento farmacológico foi realizado fotobiomodulação durante dez dias (Laser Modelo Duo Portátil, MMOptics Ltda, São Carlos, São Paulo, Brasil). Para o protocolo de irradiação, o equipamento foi ajustado ao comprimento de onda de 660 nm, tempo de iluminação de 30 s por ponto de aplicação, resultando em uma influência energética de 426 J/cm².
A fotobiomodulação foi realizada cinco vezes na semana, em cama hospitalar, utilizando óculos de proteção pelo paciente e profissional para evitar danos à retina. A ponta do feixe luminoso era direcionada em contacto direto e perpendicular a área afetada da mucosa oral. Nas avaliações diárias, a melhora clínica das úlceras orais e a redução do quadro álgico foram observadas pelo paciente, permitindo o retorno gradual de dieta oral.
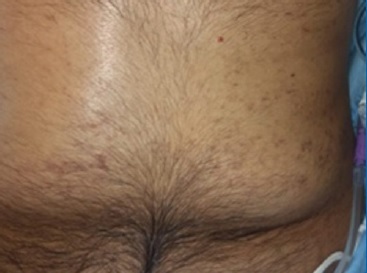
O paciente recebeu alta clínica após 19 dias, com resolução completa das manifestações orais (Figura 3) e cutâneas (Figura 4), com restauro completo de função masticatória e fonética, sem cicatrizes e limitações. Atualmente o paciente encontra-se em cuidados paliativos para o adenocarcinoma pulmonar e metástases.
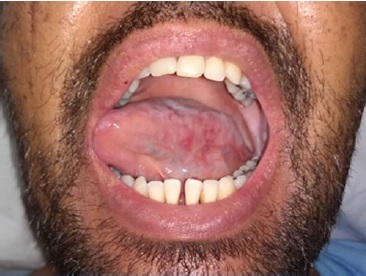
Figura 3 Após intervenção multidisciplinar por terapia medicamentosa sistêmica, tópica e fotobiomodulação, foi possível cura completa das manifestações orais da Síndrome de Stevens-Johnson causada pelo uso de Dimaleato de Afatinibe.
Discussão e Conclusões
O Dimaleato de Afatinibe é uma medicação de eleição para pacientes adultos com cancro de pulmão não pequenas células (CPNPC), com histologia de adenocarcinoma, localmente avançado ou metastático, com mutações no EGFR.5,6,7
O primeiro caso de SSJ associado ao Dimaleato de Afatinibe foi realizado em 2016 por Doesch et al.5 que através de ensaios clínicos observaram erupções cutâneas e acne (15-16%), diarreia (5-14%), paroniquia (11%) e estomatite ou mucosite oral (5%) como eventos adversos mais comuns associados a esta medicação. Quando expressos de forma mais agressiva, acometendo entre 10 a 30% da superfície corporal, essa manifestação seria descrita como Síndrome de Stevens-Johnson (SSJ), uma reação de hipersensibilidade observada entre o 5.º e 28.º dia de uso da medicação.4,5,8,9 Em concordância com os achados na literatura, observamos no caso apresentado manifestações de rash cutâneo, conjuntivite e mucosite grave, levando o paciente a uma imagem de desnutrição devido a dificuldade de manter alimentação e hidratação, diagnosticado no vigésimo quinto dia de uso da medicação.
A suspensão do fármaco é uma importante ação terapêutica para controlo dos sintomas da SSJ, visto que quanto mais prolongado o uso mais deletério se torna para o paciente. A deteção da forma inicial da SSJ na forma de lesões bolhosas que posteriormente se rompem formando úlceras sangrantes e crostosas pelo médico dentista inserido no hospital é um importante fator de deteção precoce e terapia interventiva junto a equipa médica, onde a suspensão do medicamento causador deve ser avaliada em conjunto bem como estabelecimento do plano de tratamento de suporte, conforme demonstrado em nossa conduta.
Para minimizar o número de lesões e desconforto oral do paciente no caso referido, a equipa de Medicina Dentária Hospitalar optou pelo uso de elixir bucal com a solução de Hidróxido de Alumínio e Magnésio por ser um citoprotectário que atua na neutralização da acidez do pH salivar, associado ao Fluconazol sistémico por reduzir o aparecimento de infeções secundárias por Candida albicans. O uso tópico da vitamina E foi indicado por esta atuar como um agente protetor da mucosa bucal possuindo ação antioxidante e estabilizadora da membrana.10 O Propionato de Clobetasol 0,05% é um corticosteroide que auxilia na redução da vermelhidão, prurido e inflamação das lesões, sendo prescrito na forma manipulada junto da Nistatina 100.000UI/ml por apresentar como um efeito adverso o desenvolvimento de candidíase pseudomembranosa aguda.11 O protocolo terapêutico adotado pela equipa de Medicina Dentária Hospitalar foi embasado nos estudos científicos existentes e apresentou ótimos resultados, com resolução completa das lesões orais em tempo de acompanhamento de 19 dias, sem efeitos deletérios ao paciente.
A mucosite oral, comumente vista em pacientes em tratamento radioquimioterapêutico, se inicia com quadros de dor intensa, com aparecimento de úlceras por toda cavidade oral após rompimento da integridade da mucosa, prejudicando fala e alimentação.12 A fotobiomodulação tem sido utilizada para tratamento dessas lesões por possuir efeitos analgésicos e curativos devido à sua capacidade de modular processos metabólicos através dos efeitos celulares da sua energia de radiação, sendo aplicado de forma simples e atraumática, havendo boa aceitação pelos pacientes.12,13 A radiação é absorvida pelos cromóforos na cadeia respiratória mitocondrial aprimorando a produção de adenosina trifosfato e metabolismo celular, acelerando assim a cicatrização. Além disso, efeitos na transmissão
do impulso nervoso, incluindo alterações no limiar de dor dos nociceptores, libertação de endorfinas e redução da dor aguda foram descritos.14 Corroborando com os achados da literatura, a aplicação de fotobiomodulação complementar ao uso de elixires orais tópicos reduziu gradativamente as queixas de dor pelo paciente, permitindo a cura das lesões orais e retorno de função como fala e alimentação, não provocando formação de cicatrizes ou fibroses ao final do tratamento.
O desenvolvimento de SSJ após uso de Dimaleato de Afatinibe é uma condição rara e pouco referenciada na literatura atual, sendo importante a documentação destes casos para fortificação da melhor terapia interventiva, devendo ser tratada por uma intervenção multidisciplinar. A principal limitação deste estudo é a demonstração do manejo desta condição por equipa de Medicina Dentária Hospitalar em um único paciente.
Entretanto, considerando a baixa incidência desta condição, este caso corrobora com a eficácia da terapia de fotobiomodulação no tratamento de mucosites orais associado a medicamentos locais e sistêmicos para redução da morbidade causada pelos sintomas da SSJ.