Introdução
O cancro oral (CO) é um termo genérico utilizado para designar os tumores malignos que afetam qualquer tecido da cavidade oral ou das estruturas anexas, desde os lábios até à orofaringe, incluindo as glândulas salivares e os ossos maxilares.1 Em termos histológicos, o tumor mais comum é o carcinoma pavimentocelular (CPC), representando mais de 90% dos casos.1-3
Em Portugal, de acordo com o Registo Oncológico Nacional, foram diagnosticados 1587 casos de cancro da cavidade oral e da faringe em 2018.4
O tabaco e o álcool são os principais fatores de risco para o desenvolvimento de CO. A infeção pelo vírus do papiloma humano (VPH), particularmente com os subtipos 16 e 18, parece estar associada a um maior risco de cancro da orofaringe.3
Segundo a Organização Mundial de Saúde, as lesões potencialmente malignas (LPM) são um grupo significativo de desordens da mucosa oral que podem preceder o diagnóstico de CPC, destacando-se a leucoplasia.5,6
O CO é uma doença cujo prognóstico e sucesso do tratamento estão dependentes de um diagnóstico precoce. Por isso, os profissionais de saúde oral devem realizar rastreios nas suas consultas e consciencializar os doentes para os fatores de risco associados ao seu desenvolvimento.7,8
Desta forma, este estudo teve como objetivo avaliar os conhecimentos, práticas e atitudes dos médicos dentistas e dos higienistas orais no âmbito do CO em Portugal.
Material e Métodos
Foi realizado um estudo observacional e transversal, do tipo inquérito, através da aplicação on-line de um questionário original, desenvolvido especificamente para o efeito, a partir da revisão da literatura.9-12A primeira versão foi revista por um médico dentista especialista em cirurgia oral e com prática clínica na área da medicina e patologia oral, de forma a garantir a sua adequação e praticabilidade. Desenvolveram-se dois instrumentos distintos, um questionário para os médicos dentistas e outro para os higienistas orais, que foram disponibilizados na plataforma Google Forms®, entre os meses de janeiro e março de 2021.
A realização deste estudo foi aprovada pela Comissão de Ética da Faculdade de Medicina Dentária da Universidade de Lisboa. A participação dos inquiridos e preenchimento do questionário foi voluntária e anónima, tendo sido obtido o consentimento informado dos participantes.
A população do estudo englobou os médicos dentistas (MD), inscritos na Ordem dos Médicos Dentistas, e os higienistas orais (HO) que já tivessem iniciado a sua prática profissional em Portugal, tendo sido analisadas 272 respostas válidas (após a exclusão de respostas inadequadas ou impercetíveis).
O questionário foi apresentado em diversas secções, designadamente dados sociodemográficos, dados sobre formação, conhecimentos, práticas e atitudes dos MD e HO. As respostas foram posteriormente compiladas numa base de dados Microsoft Office Excel, 2016®.
Os dados recolhidos foram utilizados apenas para fins estatísticos e exportados para o software IBM SPSS Satistics® (Statistical Package for Social Sciences), versão 26 para Microsoft Windows.
Realizou-se a estatística descritiva de todas as variáveis, com o cálculo das suas frequências absolutas e relativas.
Resultados
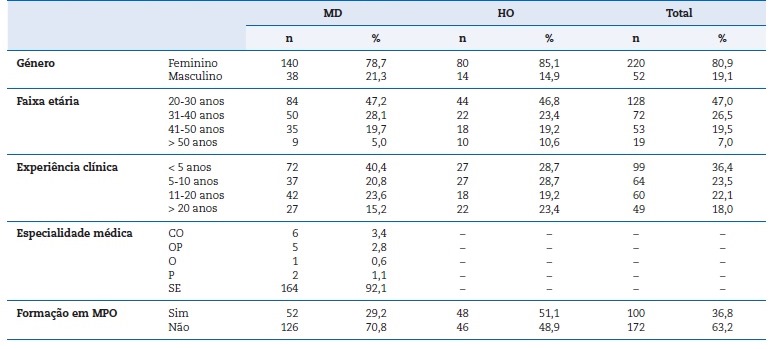
A amostra foi constituída por 178 MD e 94 HO. A maior parte dos participantes são do sexo feminino (78,7% dos MD e 85,1% dos HO) e cerca de metade referiu ter entre os 20-30 anos (47,2% dos MD e 46,8% dos HO). Relativamente ao local de formação académica, todos os MD e HO concluíram o curso em Portugal. A restante caracterização encontra-se na Tabela 1.
Tabela 1 Caracterização da amostra de acordo com o género, faixa etária, anos de experiência clínica, especialidade médica (MD) e formação complementar em medicina e patologia oral.
Mais de 50% dos profissionais avaliou os seus conhecimentos e capacidade para efetuar um diagnóstico clínico de uma LPM ou de CO como “razoáveis”. Relativamente aos MD, cerca de 48,9% respondeu que não se sente confortável em realizar uma biópsia para análise histológica (Tabela 2).
Tabela 2 Conhecimentos teóricos dos profissionais de saúde oral relativamente ao cancro oral e lesões potencialmente malignas.

Quanto aos fatores de risco, a maioria reconheceu o tabaco (97,2% MD; 95,7% HO), o álcool (67,8% MD; 74,2% HO) e as LPM (57,1% MD; 52,7% HO) como os três principais para o CO (Figura 1).

Figura 1 Gráfico das frequências relativas (%) dos fatores de risco para o cancro oral, segundo os profissionais de saúde (MD e HO)
Quanto aos grupos de risco, as opções mais assinaladas foram “Indivíduos mais velhos (>40 anos)” (84,8% MD; 90,4% HO), “Homens” (69,7% MD; 58,5% HO) e “Indivíduos HPV-positivos para alguns genótipos” (58,4% MD; 52,1% HO) (Figura 2).
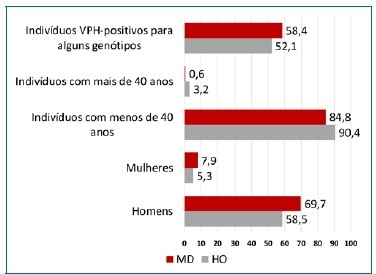
Figura 2 Gráfico das frequências relativas (%) dos grupos populacionais mais afetados pelo cancro oral, segundo os profissionais de saúde (MD e HO)
No geral, a “Leucoplasia (e leucoplasia proliferativa verrucosa)” (91,6% MD; 87,2% HO) e a “Eritroplasia (e eritroleucoplasia)” (77,5% MD; 63,8% HO) foram as lesões assinaladas como LPM. Além disso, 29,2% MD e 23,4% HO também assinalaram “Queilite actínica” (Tabela 2).
Para as lesões descritas na Tabela 2, 40,4% dos HO descreveu a leucoplasia como sendo a lesão mais frequente e com maior potencial de malignização. Por outro lado, 53,7% dos MD considerou a leucoplasia como a lesão mais frequente, mas relativamente ao elevado potencial de malignização, 33,9% referiu a eritroplasia.
A Tabela 2 mostra que tanto os HO (87,2%) como os MD (89,3%) consideraram que uma “Úlcera que não cicatriza após 2 semanas” é a manifestação clínica mais frequente do CO.
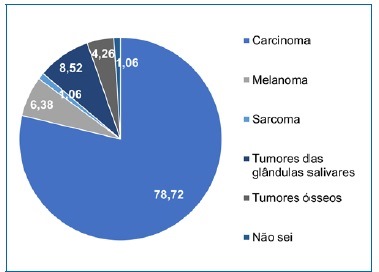
Verificou-se, ainda, que a maioria dos profissionais assinalou o “Carcinoma” como o tumor mais comum na cavidade oral (Figuras 3 e 4), tendo a maior parte especificado o CPC (74,6% MD; 42,4% HO).
Ambos foram consensuais quanto às localizações mais frequentes do CO, sendo que a maioria assinalou a “Língua” (51,1% MD; 44,7% HO) e, de seguida, o “Pavimento da boca” (30,3% MD; 37,2% HO) (Figuras 5 e 6).

Figura 5 Gráfico das frequências relativas (%) das localizações mais frequentes do cancro oral, segundo os MD

Figura 6 Gráfico das frequências relativas (%) das localizações mais frequentes do cancro oral, segundo os HO
A prática clínica dos profissionais relativamente à história clínica e exame objetivo apresentam-se na Tabela 3. Quanto aos exames auxiliares de diagnóstico e atitudes dos profissionais perante uma LPM, os resultados apresentam-se na Tabela 4.
Tabela 3 Prática clínica dos profissionais de saúde oral (MD e HO), relativamente à história clínica e exame objetivo.

Na suspeita de uma lesão maligna, 96,1% dos MD e 96,8% dos HO revelou discutir o caso com outros colegas, sendo que a maioria referiu trabalhar na mesma clínica que os inquiridos.
Na prática, perante uma lesão com suspeita de malignidade/CO, a abordagem referida foi semelhante. Tanto os HO (76,6%) como os MD (50,6%) responderam: “Encaminho para um colega especialista em Cirurgia Oral/Medicina Oral”. No caso dos MD, houve ainda 14,0% a referir biópsia da lesão (Tabela 4).
Tabela 4 Prática clínica dos profissionais de saúde oral (MD e HO), de acordo com as atitudes e procedimentos clínicos.
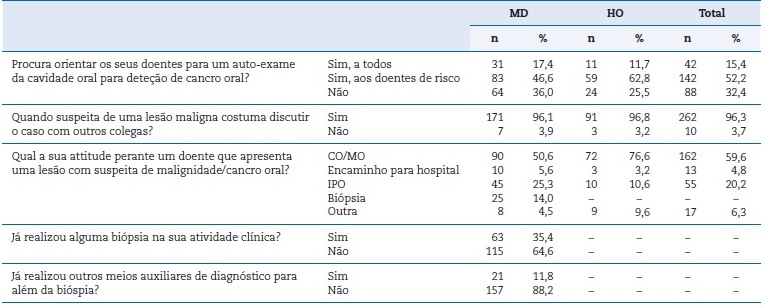
CO/MO - Cirurgia Oral/Medicina Oral
IPO - Instituto Português de Oncologia
Sendo a biópsia um procedimento cirúrgico, os inquiridos foram apenas os MD. Assim, 35,4% referiu já ter realizado uma biópsia, enquanto os restantes negaram essa prática. Além da biópsia, 11,8% referiu já ter usado outro meio auxiliar de diagnóstico, dos quais 61,9% respondeu “Coloração com azul de toluidina”. Dos que referiram não ter usado outro meio auxiliar de diagnóstico além da biópsia (88,2%), 52,0% justificou que “Não tenho acesso no consultório”.
Relativamente à literacia dos doentes, de acordo com os MD (82,6%) e os HO (87,2%), estes não se encontram informados sobre a prevenção do CO.
Adicionalmente, mais de 90% dos profissionais referiu ser importante ter formação sobre esta área, sendo os formatos preferenciais as “Demonstrações clínicas” (78,9% MD e 68,8% HO) e “Palestras/congressos” (64,0% MD e 68,8% HO).
Discussão
Os estudos existentes na literatura relativos aos conhecimentos e práticas clínicas sobre a prevenção e o diagnóstico precoce do CO apresentam uma amostra maior que a deste trabalho.9-12 No entanto, este é o segundo estudo realizado em Portugal sobre esta matéria e o primeiro que inclui, simultaneamente, MD e HO.13
Quanto à formação contínua sobre esta área, mais de 50% dos HO deste estudo referiu ter feito formação após a conclusão do curso, enquanto apenas 29,2% dos MD o fez. Em oposição, no estudo de Hertrampf et al.,10 81% dos MD referiu ter feito formação sobre CO, tendo a maioria realizado essa formação nos dois a cinco anos anteriores à realização do estudo.
Uma percentagem elevada dos dois grupos considerou o tabaco (97,2% MD e 95,7% HO) e o álcool (67,8% MD e 74,2% HO) como os principais fatores de risco para o desenvolvimento de CO. As mesmas conclusões podem observar-se em investigações anteriores, tal como o estudo de Gajendra et al.,9 no qual 90% dos inquiridos dos dois grupos (MD e HO) consideraram o tabaco e o consumo de álcool (>80%).9-13
A amostra deste estudo apresenta, ainda, conhecimentos sobre o facto de a idade avançada corresponder a um fator de risco para o desenvolvimento de CO (84,8% MD e 90,4% HO), tendo identificado que a maior parte destas neoplasias são diagnosticadas em indivíduos com idade superior a 40 anos.
De referir, ainda, que 58,4% MD e 52,1% HO estão cientes da influência das infeções virais, designadamente pelo VPH. Outros estudos, como Hertrampf et al.,10 salientam que as LPM mais frequentemente associadas ao CO são a leucoplasia, eritroplasia e eritroleucoplasia.10-13 Neste estudo, 40,4% dos HO descreveram a leucoplasia como sendo a lesão mais frequente e com maior potencial de malignização. Por outro lado, 53,7% dos MD considerou a leucoplasia como a lesão mais frequente, mas relativamente ao elevado potencial de malignização, 33,9% referiu a eritroplasia.
Quase metade dos participantes neste estudo (47,8%), considerou o papiloma escamoso viral como LPM e quem mais contribuiu para essa resposta foram os médicos dentistas especialistas. Isto explica-se pela confusão que existe entre a infeção pelo HPV e as suas manifestações clínicas. O papiloma escamoso viral é uma proliferação benigna do epitélio oral associada, geralmente, à infeção pelos subtipos 6 e 11. Está demonstrado que os subtipos 16 e 18 são os que desempenham um papel mais preponderante na carcinogénese, contribuindo para o desenvolvimento de cancros anogenitais e da orofaringe.3
A maioria dos MD (74,6%) identificou o CPC como o tipo de CO mais comum, apesar da percentagem ter sido mais reduzida do que noutros estudos.10-12 Neste, menos de 50% dos HO identificou o CPC como o mais frequente na cavidade oral.
No que toca ao exame objetivo, 58,5% HO e 60,7% MD indicou realizar o exame extra oral, com palpação dos nódulos linfáticos da região da cabeça e pescoço. Os estudos encontrados na literatura revelaram também que os participantes consideram a palpação dos nódulos linfáticos como fator basilar no despiste do cancro oral.9 Gajendra et al.9 demonstrou que os MD se sentem mais confortáveis para realizar a palpação dos nódulos linfáticos do que os HO. Segundo Pinto et al.,13 40,2% dos MD faz sempre um exame completo com inspeção da mucosa oral, língua, pavimento da boca e região retromolar, pelo menos a cada 6 meses e, apenas 7,4% faz palpação dos linfonodos cervicais a cada 6 meses, sendo inferior ao que se verifica noutros estudos europeus.11
Também se verificou que os HO promovem mais sessões de cessação tabágica do que os MD. Relativamente aos MD, 35,4% afirmou já ter realizado uma biópsia mas apenas 14,0% admitiu ser essa a abordagem clínica perante uma lesão suspeita.
Assim, apesar de se verificar que a maioria dos inquiridos apresenta os conhecimentos teóricos corretos e os considerou, juntamente com a capacidade de diagnóstico de clínico, como “razoáveis”, mais de 90% referiu ser importante ter formação adicional nesta área.
No estudo previamente publicado em Portugal sobre este tema, 90% dos profissionais identificou a infeção pelo VPH como fator de risco para o cancro oral, enquanto que neste nosso estudo essa associação foi feita por menos de metade dos participantes.13
Nos restantes estudos europeus, verificou-se uma percentagem mais alta de identificação do CPC como tipo histológico mais frequentemente associado ao cancro oral, por parte dos médicos dentistas.
Também se verificou que, relativamente ao exame objetivo, os profissionais realizam uma inspeção menos cuidadosa da cavidade oral em Portugal do que nos restantes países da Europa. No entanto, instruem mais os doentes para um autoexame da cavidade oral.
É imperativo um exame abrangente da cavidade oral dos pacientes, bem como a avaliação do risco. Estas são medidas que podem levar à prevenção e deteção precoce do cancro oral.
Os profissionais de saúde devem, ainda, ajudar a esclarecer os seus pacientes sobre os fatores etiológicos implicados no aparecimento e progressão do cancro.
Sendo os higienistas orais técnicos de diagnóstico e terapêutica, são um grupo dos profissionais de saúde oral que têm um papel preponderante na prevenção e diagnóstico de patologias, nomeadamente das lesões potencialmente malignas e do cancro oral. Além disso, muitas vezes, o primeiro contacto dos doentes é com o higienista oral e não com o médico dentista e, portanto, esta é uma razão pela qual este grupo de profissionais deve ser instruído.
Tendo em conta a população de profissionais de saúde oral em Portugal, com 11640 MD inscritos na Ordem dos Médicos Dentistas em 2020 e 740 HO em 2019, foi obtido um reduzido número de respostas.14,15 No entanto, apesar de se tratar de uma amostra de conveniência e dada a escassez de dados, este estudo pode ser um bom contributo para o conhecimento desta temática em Portugal. Os resultados deste estudo devem ser interpretados conhecendo as limitações metodológicas próprias de um estudo observacional.
Desta forma, e tendo em conta os resultados deste estudo, é muito importante criar estratégias preventivas para que uma melhoria possa ser alcançada gradualmente, aumentado a consciencialização sobre a importância do papel dos profissionais de saúde oral como comunicadores de mensagens de saúde pública.
Conclusões
Apesar das limitações deste estudo, conclui-se que a maioria dos profissionais apresenta conhecimentos teóricos corretos. Mais de 50% dos profissionais considerou os seus conhecimentos e capacidade de diagnóstico como “razoáveis”. No entanto, só 14% dos MD referiu fazer biópsia de lesões. Mais de 90% dos profissionais de saúde referiu, ainda, ser importante ter formação adicional nesta área para um correto diagnóstico e tratamento.
Por outro lado, também se verificou que os HO promovem mais sessões de cessação tabágica do que os MD e que os MD se sentem mais confortáveis para realizar a palpação dos nódulos linfáticos do que os HO.