Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Acta Obstétrica e Ginecológica Portuguesa
versão impressa ISSN 1646-5830
Acta Obstet Ginecol Port vol.10 no.4 Coimbra dez. 2016
ESTUDO ORIGINAL/ORIGINAL STUDY
Percepção da dor em histeroscopia no consultório
Perception of pain in office hysteroscopy
Ana Patrícia Pinto*, Vera Sousa*, Patrícia Di Martino**, João Mairos***
Hospital das Forças Armadas - Polo de Lisboa
*Interna de Ginecologia-Obstetrícia do Centro Hospitalar do Barreiro-Montijo
**Chefe do Serviço de Ginecologia e Obstetrícia do Hospital das Forças Armadas
***Consultor em Ginecologia e Obstetrícia, Director Clínico do Pólo de Lisboa do Hospital das Forças Armadas
Endereço para correspondência | Dirección para correspondencia | Correspondence
ABSTRACT
Overview and Aims: The aim of our study was to evaluate which variables are able to influence the perception of pain during office hysteroscopy.
Study Design: A prospective observational study was carried out.
Population: Two hundred and sixty six women who underwent a total of 288 office hysteroscopies between February 2012 and August 2014.
Methods: After the procedure, all patients were asked to complete a questionnaire using a 0-10 pain scale.
Results: The mean pain level was 4.04 and the mean duration of the procedure was 24.88 minutes. Hysteroscopic anesthesia was used in 74 out of a total of 288 procedures. The duration of the procedure was directly related to the pain levels recorded by the patients (p<0.01). The presence of cervical stenosis also contributed for higher levels of pain (p<0.05) and a prior vaginal delivery was a protective factor. The postmenopausal status, use of misoprostol and the histeroscopist experience didn’t influence the level of pain.
Conclusion: The duration of procedure and the presence of cervical stenosis were significantly related to higher levels of pain during office hysteroscopy.
Keywords: Hysteroscopy; Pain; Time.
Introdução
A histeroscopia mantém-se como o gold-standard para avaliação da cavidade uterina assim como de patologia endometrial1. A office hysteroscopy ou histeroscopia em consultório realiza-se sem necessidade de recorrer a anestesia geral, de forma rápida, económica e segura para a paciente2,3. A histeroscopia poderá ser diagnóstica ou terapêutica. A dor mantém-se como o principal fator limitativo4-5, pelo que ao longo do tempo se tem tentado reduzir a dor e o desconforto através do uso da técnica de vaginoscopia, do uso de soro fisiológico como meio de distender a cavidade e através do uso de histeroscópios de menor diâmetro6-8. Têm sido associados também a uma maior perceção da dor, fatores relacionados com a doente como a pós-menopausa, com a técnica, como a realização de preparação cervical, e com a patologia intrauterina, que condiciona procedimentos mais complexos9,10. Com este estudo pretende-se primariamente avaliar a relação do tempo do procedimento e a perceção da dor, assim como outros fatores tais como antecedentes de parto vaginal, pós-menopausa, uso de misoprostol, dificuldade na entrada da cavidade uterina por estenose cervical e realização do procedimento por interno da especialidade em formação.
Métodos
Foi efetuado um estudo prospetivo observacional entre Fevereiro de 2012 e Agosto de 2014. Durante esse período foram realizadas 288 histeroscopias em consultório a 266 mulheres, tanto por especialistas com experiência em histeroscopia como por internos da especialidade em formação.
Anteriormente ao procedimento, todas as mulheres tiveram uma consulta de avaliação em que se averiguava a necessidade de algum tratamento prévio, como anti-infeciosos, misoprostol ou estrogénios locais. O misoprostol foi prescrito de acordo com a avaliação cervical e o status hormonal da paciente. A posologia utilizada variou entre 200 a 400 microgramas, por via oral ou vaginal. Relativamente à estrogenoterapia local esta foi prescrita de acordo com o grau de atrofia cervico-vaginal, o status hormonal da paciente, o tempo de espera até à histeroscopia e a premência do procedimento. A posologia utilizada foi de uma administração vaginal, em dias alternados, durante 2 a 3 semanas. No dia da histeroscopia, as utentes foram medicadas com butilescopolamina 10mg via retal, diazepam 10mg per os e foi utilizada música relaxante durante o procedimento11. Em todos os casos a entrada na cavidade uterina fez-se através de vaginoscopia, utilizando-se como meio de distensão, soro fisiológico a 0,9% aquecido a 37ºC. A pressão de soro utilizada foi individualizada caso a caso, mediante regulação nas válvulas de entrada e de saída do histeroscópio, variando de acordo com as caraterísticas da cavidade uterina, a tolerância da doente em cada momento e as exigências técnicas da situação, entre o máximo de 120mmHg e o mínimo de 0mmHg. Em 279 (96,87%) histeroscopias foram utilizados histeroscópios de 5mm (Bettocchi-Karl Storz, Tuttlingen, Alemanha) e em 9 (3,13%) histeroscópios de 3mm (Alphascope - Ethicon, Livingston, Escócia). Nos procedimentos em que houve uma entrada laboriosa na cavidade uterina, devido à presença de estenose cervical, esta foi ultrapassada através do uso de tesoura mecânica histeroscópica. Sempre que necessário, foi disponibilizada anestesia histeroscópica12 com lidocaína a 1%, por agulha endoscópica. No fim do procedimento, realizou-se um questionário sobre a preferência em realizar o mesmo sob anestesia geral e sobre a perceção da dor durante o procedimento, numa escala numérica de 0 a 10, em que “0” corresponderia à ausência de dor e “10” à dor mais intensa já experimentada pela doente. Agruparam-se os níveis de dor em 0 ausência de dor, 1-3 dor ligeira, 4-6 dor moderada e 7-10 dor intensa13. Foram excluídos da amostra inicial, os casos que não apresentavam toda a informação pretendida.
Os dados do estudo foram obtidos através da base de dados de histeroscopias do serviço e a análise estatística foi feita usando o SPSS versão 22.0. Realizou-se a correlação de Spearman para avaliar a relação entre a dor e o tempo do procedimento, e o teste ÷2 para avaliar a relação entre a dor e o status hormonal, antecedentes de parto vaginal, necessidade de preparação cervical, grau de dificuldade de entrada na cavidade e a experiência do executante. O valor de p<0,05 foi considerado estatisticamente significativo.
Resultados
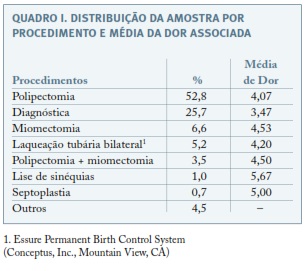
Durante o período estudado, foram realizadas 309 histeroscopias, tendo sido seleccionadas 288, num total de 266 mulheres. Foram realizadas 74 histeroscopias diagnósticas (25,69%) e 214 histeroscopias cirúrgicas (74,31%). O Quadro I descreve os tipos de procedimentos efetuados.
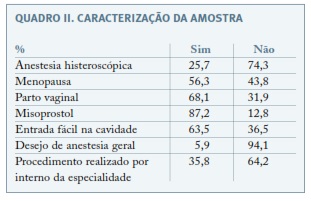
A idade das mulheres estava compreendida entre os 23 e 92 anos, sendo a média de idade 55,03 com um desvio padrão de 13,6. A idade média nos diferentes grupos de dor foi de 55,19 no grupo de ausência de dor, 55,90 no grupo de dor ligeira, 54,23 no grupo de dor moderada e 54,76 no grupo de dor intensa. Encontravam-se na pós-menopausa 56,3% (162/288) das mulheres e 68,1% (196/288) tinham tido um parto vaginal nos antecedentes. Realizaram terapêutica com misoprostol previamente à histeroscopia 87,2% (251/288) das pacientes e das 162 (56,3%) mulheres que se encontravam em pós-menopausa, 71,0% (115/162) realizaram tratamento prévio com estrogénios locais, sendo que em apenas 3,2% (4/126) das mulheres em pré-menopausa foi necessário fazê-lo. Das 162 (56,3%) mulheres em pós-menopausa, 156 realizaram tratamento com misoprostol e, deste grupo, 116 fizeram estrogenoterapia concomitantemente. Entre os procedimentos realizados, 63,5% (183/288) apresentaram uma entrada fácil na cavidade uterina e 36,5% (105/288), uma entrada laboriosa. Em 74 (25,69%) procedimentos foi necessária a aplicação de anestesia histeroscópica, sendo que os restantes 214 (74,31%) decorreram sem qualquer tipo de anestesia. Do total de 288 histeroscopias, 103 (35,8%) foram realizadas conjuntamente por internos da especialidade em formação em histeroscopia e 64,2% (185/288) foram realizadas apenas por especialistas com experiência (Quadro II).
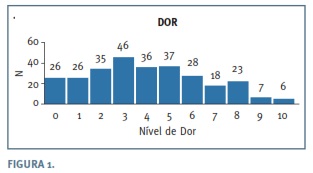
Após a histeroscopia, e depois de responder ao questionário sobre a perceção da dor, a média foi de 4,04, numa escala numérica de 0 a 10. Quando inquiridas sobre o desejo de realizar o procedimento sob anestesia geral, 5,9% (17/288) manifestaram preferência em fazê- lo. Em relação à perceção da dor sentida, 37,2% (107/288) referiram dor ligeira, 35,1% (101/288) dor moderada, 18,8% (54/288) dor intensa e 9,0% (27/288) negaram qualquer sensação de dor (Figura 1).
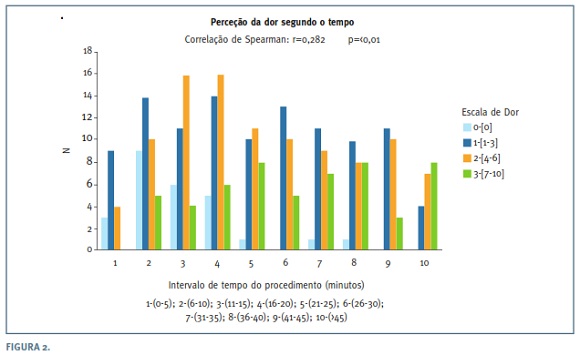
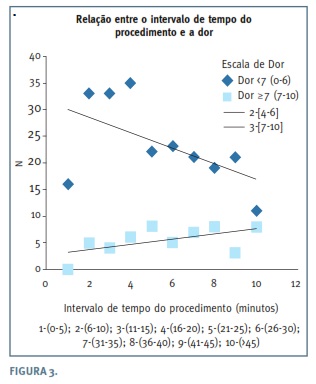
Entre os fatores estudados que poderiam influenciar a perceção da dor, avaliou-se primeiro o tempo de duração do procedimento. O tempo começou a ser contabilizado desde a introdução do histeroscópio na vagina até este ser retirado no fim da histeroscopia. Pela Figura 2, pode-se constatar que existe uma relação diretamente proporcional entre o tempo do procedimento e o nível de dor sentido durante o mesmo, tendo sido obtida uma correlação positiva estatisticamente significativa (r=0,282; p<0,01). Verificou-se que quanto maior foi o tempo do procedimento, maior o número de mulheres cuja perceção da dor foi mais intensa (dor intensa: 7 a 10) (Figura 3). Os casos de ausência de dor foram essencialmente aqueles em que o procedimento demorou menos de 20 minutos sendo inexistentes naqueles que duraram mais de 40 minutos.
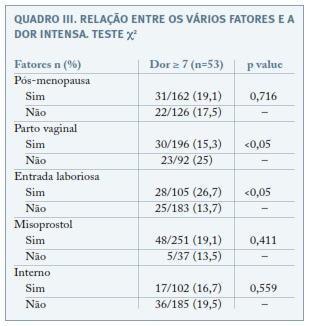
Seguidamente, fomos avaliar outros fatores com influência potencial sobre os níveis de dor percecionados durante a histeroscopia em consultório. Avaliámos a facilidade de entrar na cavidade uterina, se a mulher se encontrava em pós-menopausa, se tinha tido partos vaginais nos antecedentes, se tinha sido administrado misoprostol e se o procedimento tinha sido realizado apenas por um especialista de Ginecologia-Obstetrícia experiente em histeroscopia ou conjuntamente por um interno da especialidade em formação. Relativamente à avaliação destes fatores, constatou-se que a entrada laboriosa na cavidade uterina era fator de risco para níveis de dor mais elevados (p<0,05) e que antecedentes de parto vaginal representavam um fator protetor (p<0,05). Os restantes fatores não apresentaram influência com significado estatístico (Quadro III).
Discussão
A dor continua a ser o principal fator limitativo da utilização alargada da histeroscopia em consultório pelo que ao longo do tempo têm sido estudados os diferentes componentes que possam contribuir para uma maior perceção da mesma. A redução do calibre do histeroscópio, o uso da técnica de vaginoscopia e a aplicação da anestesia histeroscópica são alguns exemplos das alterações feitas para uma melhoria e crescente adesão à técnica.
Os resultados obtidos no nosso estudo demonstraram uma relação estatisticamente significativa entre o tempo da histeroscopia e a perceção da dor pela paciente. Os dados na literatura não são consensuais nesta relação, pelo que esta se tornou no principal objetivo deste trabalho. Os grupos dirigidos por Mazzon et al14, Zayed et al15 e Fonseca et al16 demonstraram maior perceção de dor após procedimentos mais longos enquanto que os grupos de Schettini et al17, Zullo et al18e Wong et al19 não encontraram qualquer relação. A avaliação da dificuldade em entrar na cavidade uterina, também não apresenta dados consistentes na literatura. Os resultados obtidos neste trabalho evidenciaram que uma entrada laboriosa na cavidade está relacionada com níveis de dor mais intensos, apresentando valor estatístico significativo. Tal como na maioria dos trabalhos publicados, os nossos resultados demonstraram diferença estatística significativa relativamente aos antecedentes de parto vaginal como fator protetor. No entanto, relativamente a fatores como a pós-menopausa, não existem diferenças entre os dois grupos.
Concluindo, o nosso estudo demonstrou relação entre a estenose cervical e o tempo do procedimento com a perceção de dor. De forma a ultrapassar estas condicionantes, as mulheres deverão ser, previamente, observadas em consulta. Deverá ser feita uma avaliação cervical e instituição de terapêutica individualizada, nomeadamente misoprostol, aplicação de estrogénios locais e tratamento de infeções vaginais presentes, para além da terapêutica protocolada (analgesia oral/rectal) que todas fazem (excepto em caso de alergia ou recusa). Desta forma pretende-se assegurar as melhores condições de acesso à cavidade uterina e, consequentemente, minimizar a dor sentida. Uma entrada fácil na cavidade uterina vai reduzir o tempo de duração do procedimento contribuindo ainda mais para a redução da dor. Por outro lado, a duração do procedimento também se encontra relacionada com o tipo de cirurgia histeroscópica efetuada, a dimensão, localização e natureza das massas intracavitárias a remover, as condições que a cavidade uterina oferece para a realização da cirurgia e a experiência do cirurgião (porquanto as histeroscopias cirúrgicas mais complexas foram efetuadas pelos especialistas experientes). Estes fatores condicionam também o tempo do procedimento e deverão ser alvo de estudos posteriores, por forma a encontrar soluções que conduzam à redução desse tempo.
O nosso estudo apresentou como limitações, o facto de terem sido usados dois histeroscópios de diâmetros diferentes e da terapêutica com misoprostol ter sido individualizada, pelo que nem todas as mulheres o fizeram.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Bettocchi S, Nappi L, Ceci O, Selvaggi L. Office hysteroscopy. Obstet Gynecol Clin North Am. 2004 Sep;31(3):641-654. [ Links ]
2. Bettocchi S, Ceci O, Nappi L, Di Venere R, Masciopinto V, Pansini V, Pinto L, Santoro A, Cormio G. Operative office hysteroscopy without anesthesia: analysis of 4863 cases performed with mechanical instruments. J Am Assoc Gynecol Laparosc. 2004 Feb;11(1):59-61. [ Links ]
3. Cicinelli E. Hysteroscopy without anesthesia: review of recent literature. J Minim Invasive Gynecol. 2010 Nov-Dec;17(6):703-708.
4. Campo R, Molinas CR, Rombauts L, Mestdagh G, Lauwers M, Braekmans P, Brosens I, Van Belle Y, Gordts S. Prospective multicentre randomized controlled trial to evaluate factors influencing the success rate of office diagnostic hysteroscopy. Hum Reprod. 2005 Jan;20(1):258-263. [ Links ]
5. Rodrigues M, Di Martino P, Mairos J. Excision of intracavitary masses in office hysteroscopy - what are the limits? Acta Obstet Ginecol Port 2014;8(3):252-256. [ Links ]
6. Bettocchi S, Selvaggi L. A vaginoscopic approach to reduce the pain of office hysteroscopy. J Am Assoc Gynecol Laparosc. 1997 Feb;4(2):255-258. [ Links ]
7. De Angelis C, Santoro G, Re ME, Nofroni I. Office hysteroscopy and compliance: mini- hysteroscopy versus traditional hysteroscopy in a randomized trial. Hum Reprod. 2003;18:2441-2445. [ Links ]
8. Nagele F, Bournas N, O’Connor H, Broadbent M, Richardson R, Magos A. Comparison of carbon dioxide and normal saline for uterine distension in outpatient hysteroscopy. Fertil Steril. 1996;65:305-309. [ Links ]
9. Cicinelli E, Rossi AC, Marinaccio M, Matteo M, Saliani N, Tinelli R. Predictive factors for pain experienced at office fluid minihysteroscopy. J Minim Invasive Gynecol. 2007 Jul- Aug;14(4): 485-488.
10. Rullo S, Sorrenti G, Marziali M, Ermini B, Sesti F, Piccione E. Office hysteroscopy: comparison of 2.7- and 4-mm hysteroscopes for acceptability, feasibility and diagnostic accuracy. J Reprod Med. 2005 Jan;50(1):45-48.
11. Angioli R, De Cicco Nardone C, Plotti F, Cafà EV, Dugo N, Damiani P, Ricciardi R, Linciano F, Terranova C. Use of music to reduce anxiety during office hysteroscopy: prospective randomized trial. J Minim Invasive Gynecol. 2014 May-Jun;21(3):454-459.
12. Vinagre C, Di Martino P, Mairos J. Hysteroscopic anestesia:a new method of anestesia in ambulatory hysteroscopy. Acta Obstet Ginecol Port 2013;7(4):274-277. [ Links ]
13. Serlin RC, Mendoza TR, Nakamura Y, Edwards KR, Cleeland CS. When is cancer pain mild, moderate or severe? Grading pain severity by its interference with function. Pain. 1995 May;61 (2):277-284. [ Links ]
14. Mazzon I, Favilli A, Grasso M, Horvath S, Bini V, Di Renzo GC, Gerli S. Pain in diagnostic hysteroscopy: a multivariate analysis after a randomized, controlled trial. Fertil Steril. 2014 Nov;102(5):1398-1403. [ Links ]
15. Zayed SM, Elsetohy KA, Zayed M, Fouda U. Factors affecting pain experienced during office hysteroscopy. Middle East Fertility Society Journal; Volume 20, Issue 3, September 2015; 154-158.
16. de Freitas Fonseca M, Sessa FV, Resende JA Jr, Guerra CG, Andrade CM Jr, Crispi CP. Identifying predictors of unacceptable pain at office hysteroscopy. J Minim Invasive Gynecol. 2014 Jul-Aug;21(4):586-591.
17. de Carvalho Schettini JA, Ramos de Amorim MM, Ribeiro Costa AA, Albuquerque Neto LC. Pain evaluation in outpatients undergoing diagnostic anesthesia-free hysteroscopy in a teaching hospital: a cohort study. J Minim Invasive Gynecol. 2007 Nov-Dec;14(6):729-735.
18. Zullo F, Pellicano M, Stigliano CM, Di Carlo C, Fabrizio A, Nappi C. Topical anesthesia for office hysteroscopy. A prospective, randomized study comparing two modalities. J Reprod Med. 1999 Oct;44(10):865-869. [ Links ]
19. Wong AY, Wong K, Tang LC. Stepwise pain score analysis of the effect of local lignocaine on outpatient hysteroscopy: a randomized, double-blind, placebo-controlled trial. Fertil Steril. 2000 Jun;73(6):1234-1237. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Ana Patrícia Pinto
Centro Hospitalar Barreiro-Montijo, E.P.E.
E-mail: aplpinto@gmail.com
Recebido em: 27/8/2015
Aceite para publicação: 18/8/2016