Introdução
O número de mulheres em idade reprodutiva, entre os 15 e os 49 anos, aumentou cerca de 46% entre 1990 e 2021, a nível mundial1. Estes dados evidenciam um aumento das necessidades em planeamento familiar. A contraceção eficaz surge, cada vez mais, como meio de contrabalançar este aspeto, permitindo prevenir gravidezes indesejadas ou não planeadas.
Os dispositivos intrauterinos (DIU), de cobre (DIU-Cu) ou hormonais com levonorgestrel (SIU-LNG), são métodos contracetivos de longa duração, com elevada segurança e eficácia, registando-se menos de 1 gravidez por cada 100 utilizadoras, havendo reversibilidade completa da fertilidade após a sua remoção2. Em 2022, a nível mundial, cerca de 16,8% das mulheres em idade fértil usavam o DIU como método contracetivo1, ao passo que, em 2019, em Portugal, verificou-se uma taxa de utilização deste método de cerca de 5,3%3.
A inserção dos DIU deve ser realizada por profissionais de saúde com formação especializada e competência adquirida nesta técnica4. A antecipação de dor durante o procedimento ou uma experiência dolorosa prévia podem ser uma barreira à escolha deste método contracetivo5-7. A introdução do espéculo, aplicação da pinça de Pozzi, histerometria e a própria inserção do DIU podem ser momentos experienciados como dolorosos pela mulher5,8. A dor experienciada é subjetiva, sendo descrito maior risco de dor intensa em mulheres nulíparas ou que apenas tiveram parto por cesariana9.
Informar e esclarecer a mulher quanto ao método contracetivo pode permitir diminuir a ansiedade relacionada com o procedimento. No entanto, a existência de estratégias para reduzir eficazmente a dor associada à colocação do DIU continua a ser importante5-7. Têm sido desenvolvidos vários estudos nesse sentido e alguns dos métodos estudados incluem terapêutica analgésica tópica e/ou oral, como anti-inflamatórios não esteróides (AINEs) e opióides ou anestésicos locais, nomeadamente a lidocaína10-12. Existem ainda estratégias não farmacológicas, como a analgesia verbal, com potencial eficácia na dor percecionada13. A analgesia pode ser realizada previamente, durante ou após o procedimento9-11,13.
Apesar de haver estudos que sugerem benefício na realização de analgesia para redução da dor percecionada, os resultados da literatura são controversos. Assim, o objetivo desta revisão consiste na avaliação da pertinência e eficácia do uso de analgesia, nas várias posologias e formulações disponíveis.
Metodologia
Realizou-se uma pesquisa bibliográfica em março de 2023, utilizando os seguintes termos MeSH (Medical Subject Headings): “analgesics OR pain AND intrauterine devices”.
Foram selecionados artigos publicados nas bases de dados: National Guidelines Clearinghouse, Guidelines Finder da National Electronic Library for Health, Canadian Medical Association Practice Guidelines Infobase, Cochrane Library, Bandolier, Evidence based Medicine online e Pubmed, entre 2013 e 2023, em língua portuguesa e inglesa.
Pesquisaram-se metanálises (MA), revisões sistemáticas (RS), ensaios clínicos aleatorizados e controlados (ECAC), normas de orientação clínica (NOC) e guidelines.
Para a atribuição de níveis de evidência (NE) e forças de recomendação (FR), recorreu-se à escala Strenght of Recommendation Taxonomy (SORT) da American Academy of Family Physicians.
A questão da revisão teve como base a estrutura PICO. A população em estudo incluiu mulheres em idade fértil que optaram pelo DIU como método contracetivo. A intervenção avaliada foi a realização de analgesia na colocação do dispositivo, em comparação com a ausência da mesma. Como outcome final estabeleceu-se a redução da dor associada ao procedimento.
Foram excluídos artigos cuja tipologia não correspondesse a nenhuma das supramencionadas, assim como artigos duplicados e/ou de leitura completa inacessível.
Resultados
Da pesquisa bibliográfica efetuada, resultaram 159 artigos, dos quais 11 cumpriam os critérios de inclusão: 5 ECAC, 3 RS e 3 MA. Os restantes artigos foram excluídos por não cumprirem os critérios de inclusão, por divergirem do objetivo do trabalho, serem artigos repetidos e/ou estarem incluídos nas MA ou RS avaliadas. Um dos ECAC foi excluído posteriormente por ter sofrido retração em agosto de 2023, sendo incluídos no estudo um total de 10 artigos (Figura 1).
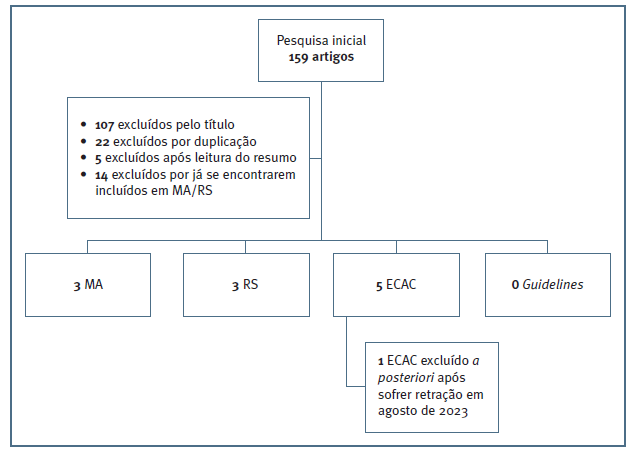
Figura 1 Fluxograma de seleção dos artigos. Legenda: ECAC - Ensaios Clínicos Aleatorizados e Controlados; MA - Metanálises; RS - Revisões Sistemáticas.
A descrição dos artigos incluídos correspondentes a ECAC encontra-se resumida no Quadro I, a RS no Quadro II e a MA no Quadro III.
Quadro I Resumo dos Ensaios ClÍnicos Aleatorizados e Controlados incluÍdos no estudo.
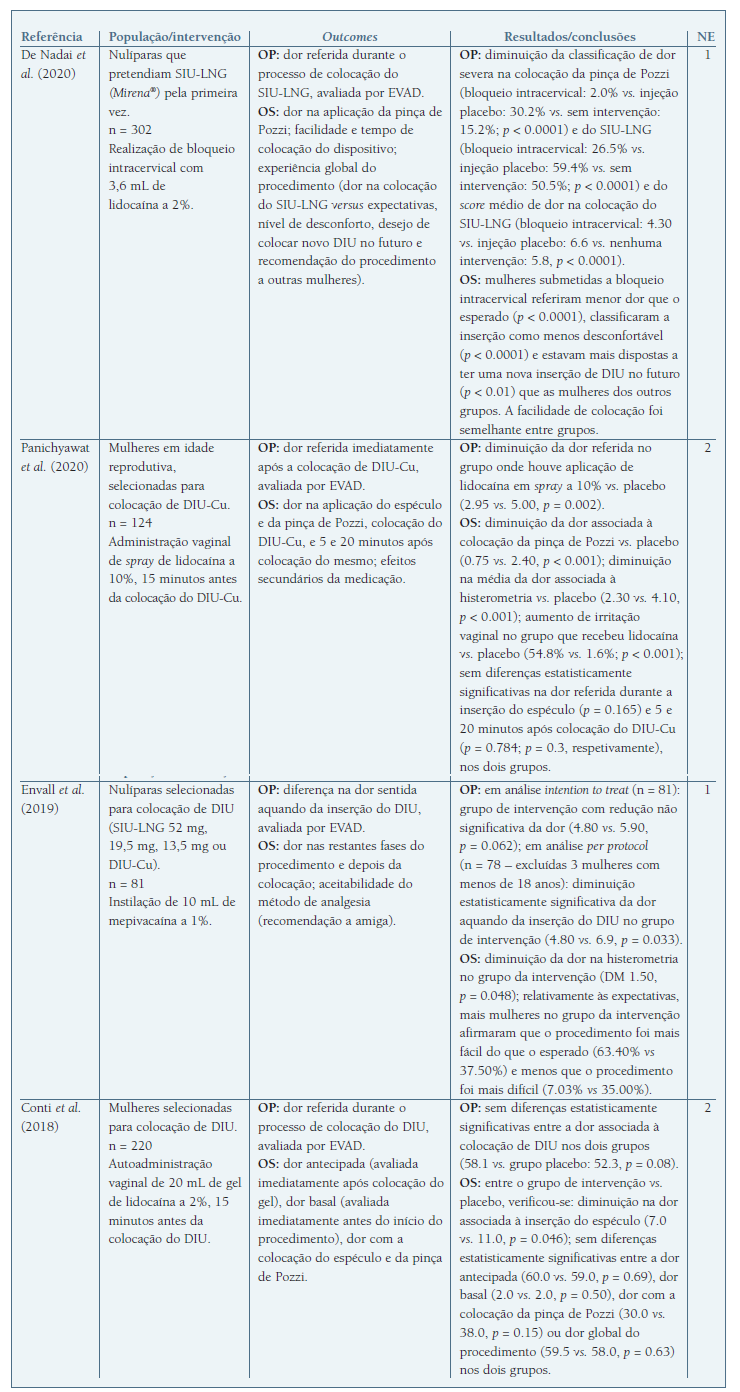
Legenda: DIU - Dispositivo intrauterino; DIU-Cu - Dispositivo intrauterino de cobre; EVAD - Escala Visual Analógica da Dor; DM - Diferença de média; OP - Outcome primário; OS - Outcome Secundário; SIU-LNG - Sistema intrauterino de levonorgestrel.
Quadro II Resumo das RevisÕes SistemÁticas incluÍdas no estudo.
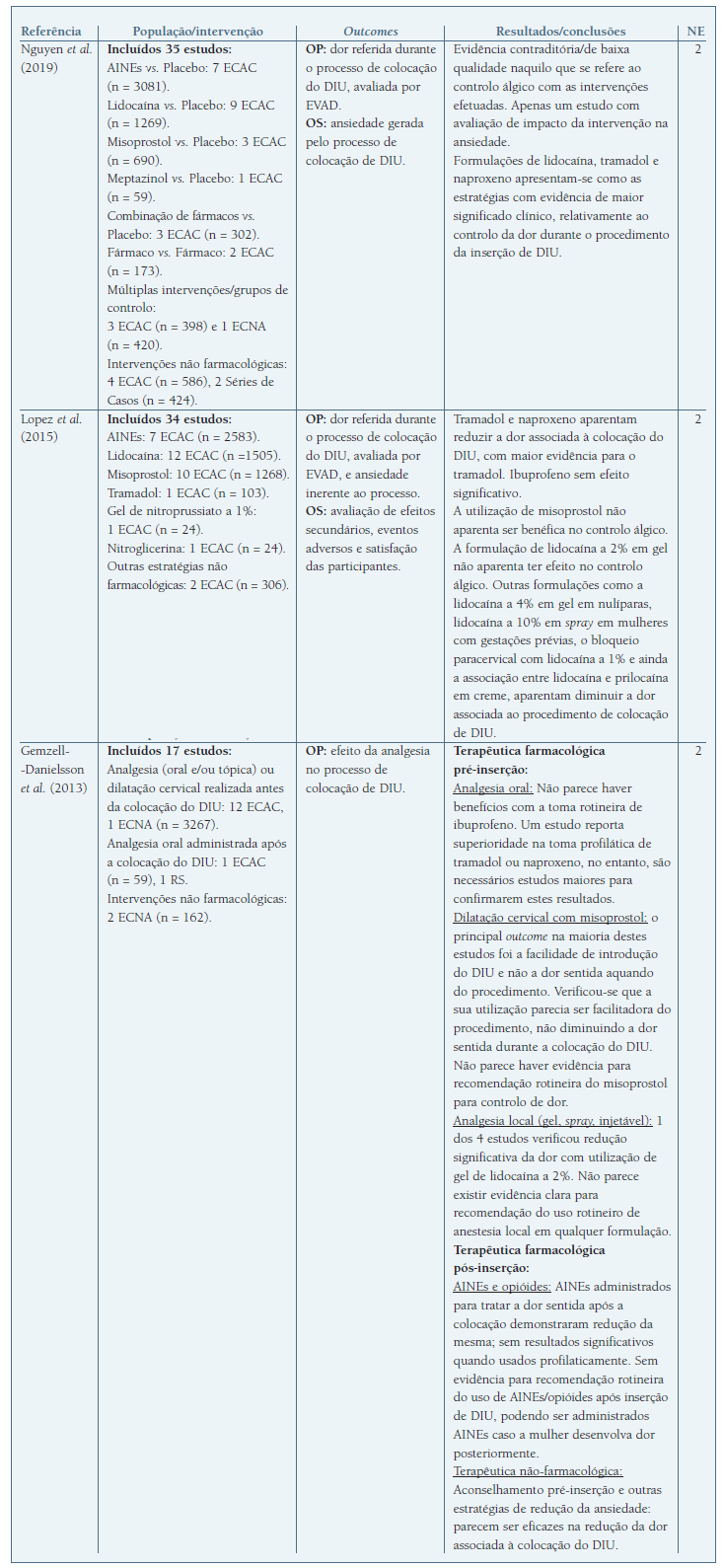
Legenda: AINEs - Anti-inflamatórios não esteróides; DIU - Dispositivo intrauterino; ECAC - Ensaio Clínico Aleatorizado e Controlado; ECNA - Ensaio Clínico Não Aleatorizado; EVAD - Escala Visual Analógica da Dor; OP - Outcome primário; OS - Outcome Secundário; RS - revisão sistemática.
Quadro III Resumo das MetanÁlises incluÍdas no estudo.
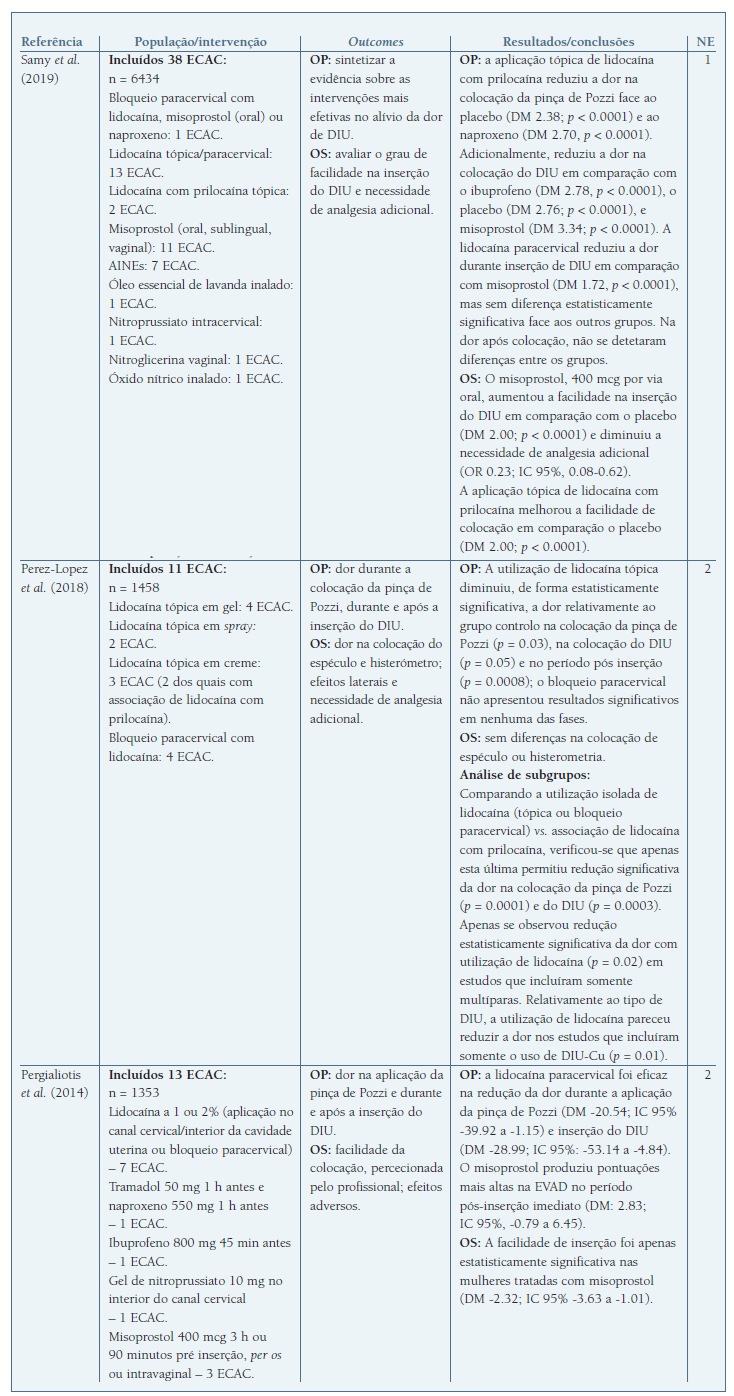
Legenda: AINE - Anti-inflamatórios não esteróides; DIU - Dispositivo intrauterino; ECAC - Ensaio Clínico Aleatorizado e Controlado; EVAD - Escala Visual Analógica da Dor; DM - Diferença de média; IC - Intervalo de confiança; OP - Outcome primário; OR - Odds Ratio; OS - Outcome Secundário; SIU-LNG - Sistema intrauterino de levonorgestrel.
Ensaios clínicos aleatorizados e controlados
O ECAC de De Nadai et al. (2020) (14 incluiu 302 nulíparas que pretendiam colocar SIU-LNG (Mirena ® ) e procurou avaliar a eficácia do bloqueio intracervical com lidocaína a 2% no alívio da dor na colocação do dispositivo em comparação com grupos placebo e sem intervenção. Concluiu que o bloqueio intracervical diminuiu de forma estatisticamente significativa a dor severa na colocação da pinça de Pozzi e na inserção de SIU-LNG em mulheres nulíparas. Adicionalmente, mostrou melhorar a experiência global com o procedimento. A facilidade de colocação foi semelhante entre grupos. No entanto, mais de 50% das mulheres sem intervenção não reportaram dor severa, pelo que podem não necessitar de analgesia para realização do procedimento; assim, mesmo em nulíparas, cujo risco de experienciar dor severa é superior, os autores concluem que o bloqueio intracervical com lidocaína não deve ser recomendado por rotina, mas oferecido como opção para reduzir a dor associada à colocação de SIU-LNG (NE 1).
O ECAC de Panichyawat et al. (2020) (15 incluiu 124 mulheres em idade fértil que solicitaram DIU-Cu como método contracetivo, metade das quais submetidas a tratamento prévio com 40 mg de lidocaína a 10% em spray (versus placebo). O objetivo principal foi avaliar a dor imediatamente após colocação de DIU-Cu. O estudo concluiu que as mulheres a quem foi aplicado spray de lidocaína previamente à colocação de DIU-Cu apresentavam significativamente menos dor do que o grupo placebo, nomeadamente durante a colocação da pinça de Pozzi, histerometria e imediatamente após a colocação do DIU-Cu. Contudo, verificou-se um aumento estatisticamente significativo de irritação vaginal no grupo de intervenção (NE 2).
Envall et al. (2019) (16 pretenderam avaliar o efeito da instilação uterina de mepivacaína na redução da dor aquando da inserção do DIU em nulíparas, comparando com um grupo placebo. Para isso avaliaram um universo de 81 mulheres em análise intention to treat e de 78 mulheres em análise per protocol (excluíram 3 mulheres com menos de 18 anos). Neste estudo, os investigadores definiram a redução de 1,3 cm na EVAD como cut-off para redução de dor clinicamente relevante. Apesar da redução significativa da EVAD face ao basal, o valor de corte definido não foi atingido, com resultados médios de 1,1 a 1,2 cm. Comparativamente ao grupo placebo, no grupo de intervenção foram menos as participantes a referir que a inserção foi mais desconfortável que o esperado. O método de analgesia escolhido teve uma grande aceitabilidade pelas participantes, com cerca de 93% a recomendar este método de analgesia. Este estudo teve como principais limitações o reduzido tamanho amostral e a alocação lenta ao estudo, bem como a ausência de cut-offs estandardizados para redução de dor clinicamente relevante (NE 1).
O ECAC de Conti et al. (2018) (17 incluiu 220 mulheres em idade reprodutiva, que pretendiam colocar um DIU. O estudo apresentou como objetivo principal a avaliação da dor durante a colocação do DIU, após a autoadministração vaginal de gel de lidocaína a 2%, 15 minutos antes do procedimento. Como objetivos secundários, avaliou a dor antecipada, a dor basal e a dor com a colocação do espéculo e da pinça de Pozzi. Os autores concluíram que esta intervenção não apresentou diferenças estatisticamente significativas em nenhum dos parâmetros de comparação, exceto na dor associada à inserção do espéculo, registando-se uma diminuição estatisticamente significativa da dor comparando com o placebo (NE 2).
Revisões sistemáticas
Na RS de Nguyen et al. (2019) (18, os autores incluíram 35 estudos com comparação entre a utilização de analgesia, farmacológica e não-farmacológica, com placebo ou outros fármacos, tendo como objetivo principal a avaliação da dor referida durante o processo de colocação do DIU. Os autores concluíram que a evidência era contraditória, contudo, referem que formulações de lidocaína, tramadol e naproxeno se apresentaram como as estratégias com evidência de maior significado clínico. Ressalvam, por este motivo, a necessidade de estudos mais robustos para aumentar a validade da utilização destes fármacos (NE 2).
Lopez et al. (2015) (19 incluíram na sua RS 34 estudos, com comparação entre várias estratégias de analgesia, farmacológicas e não-farmacológicas, de forma a avaliar a dor e ansiedade referidas durante o processo de colocação do DIU. Os autores concluíram que o naproxeno aparenta ter efeitos na diminuição da dor, enquanto o ibuprofeno não parece apresentar benefícios. O tramadol aparenta reduzir a dor associada à colocação do DIU, com efeito ligeiramente superior ao naproxeno. A utilização de misoprostol não parece ser benéfica no controlo álgico e pode até levar a um aumento das queixas de dor, com maiores efeitos secundários associados. Algumas formulações de lidocaína aparentam diminuir a dor associada ao procedimento de colocação de DIU. Pelo facto de estes resultados serem contraditórios e pouco robustos, os autores sugerem a realização de mais estudos (NE 2).
Gemzell-Danielsson et al. (2013) (20 procuraram rever a evidência de várias estratégias de analgesia na colocação de DIU. Incluíram 17 estudos onde foi avaliado o efeito de diferentes terapêuticas farmacológicas administradas antes e após a inserção do DIU e o efeito da terapêutica não farmacológica, na redução da dor percecionada. Da analgesia oral, apenas o tramadol e o naproxeno demonstraram redução significativa da dor. A utilização de misoprostol não pareceu reduzir a dor sentida pelas mulheres aquando do procedimento, estando relacionado com vários efeitos adversos. Dos estudos que avaliaram a eficácia da lidocaína gel a 2%, apenas um evidenciou redução significativa da dor durante o procedimento. O bloqueio paracervical, avaliado num dos estudos incluídos, não pareceu reduzir a dor percecionada. Relativamente ao efeito da analgesia para redução da dor no período pós-inserção verificou-se redução significativa da dor com a administração de AINEs on demand, sem evidência de benefício na administração profilática. Das medidas não farmacológicas, os autores concluíram que estratégias de redução da ansiedade podem associar-se a diminuição da dor percecionada, no entanto, a evidência é escassa (NE 2).
Metanálises
Samy et al. (2019) (11 desenvolveram uma RS e MA em rede que incluiu 38 ECAC, com um total de 6434 mulheres, nulíparas e multíparas, tendo como objetivo principal sintetizar a evidência sobre os tratamentos mais efetivos no alívio da dor associada à colocação do DIU. Os autores concluíram que o creme de lidocaína com prilocaína em aplicação tópica no colo uterino é a estratégia mais eficaz no alívio da dor na colocação da pinça de Pozzi e do DIU. Nenhuma medicação mostrou reduzir significativamente a dor 5 a 20 minutos após colocação do DIU. O misoprostol oral na dose de 400 mcg, foi o mais eficaz na facilitação da inserção do DIU. Os AINEs não apresentam benefício como analgesia na colocação de DIU (NE 1).
A MA de Perez-Lopez et al. (2018) (21 incluiu 11 ECAC que compararam o efeito da utilização de lidocaína local no alívio da dor aquando dos diferentes passos de colocação do DIU. Concluiu-se que a utilização de lidocaína, essencialmente se utilizada na forma tópica, reduziu a dor na colocação da pinça de Pozzi, na inserção do DIU e após o procedimento (no período avaliado de 5 a 20 minutos). Na análise por subgrupos, pareceu existir um benefício mais significativo na redução da dor durante o procedimento com a utilização de associação de lidocaína com prilocaína em creme (NE 2).
A MA de Pergialiotis et al. (2014) (22 procurou avaliar a eficácia de vários fármacos na prevenção da dor relacionada com a introdução de DIU, incluindo 13 estudos (alguns com multíparas e nulíparas, outros só com um dos grupos), num total de 1353 mulheres. Esta MA concluiu que apenas a lidocaína paracervical foi eficaz na redução da pontuação da EVAD durante a aplicação da pinça de Pozzi e inserção do DIU. O misoprostol não apresentou qualquer benefício analgésico e causou vários efeitos laterais. A facilidade de inserção foi apenas estatisticamente significativa nas mulheres tratadas com misoprostol. Salienta-se a iniquidade das populações de estudo desta MA, assim como nas posologias e vias de administração dos diferentes fármacos como possível fonte de viés (NE 2).
Discussão
A dor na colocação do DIU pode ser uma barreira à aceitação deste método contracetivo. Apesar de, após o procedimento, ser reportada menor dor relativamente à esperada, a antecipação de dor durante a colocação é um fator preditor da dor experienciada e pode influenciar a escolha da mulher. Características como a nuliparidade ou parto prévio por cesariana parecem associar-se a maior dor. Assim, a existência de opções terapêuticas para minimização do desconforto sentido durante o procedimento revela-se importante, já que poderão ser um recurso a utilizar nestas situações, de forma a melhorar a experiência da mulher, contribuindo para o aumento da aceitabilidade do método contracetivo e desfazendo algumas crenças preexistentes5-12.
A evidência científica sobre métodos analgésicos atualmente disponível permanece controversa e inconsistente, salientando-se, contudo, alguns resultados com maior robustez: a utilização de lidocaína, em diferentes vias de administração, isolada ou em associação com prilocaína, pode apresentar algum benefício na redução da dor e na experiência global da colocação de DIU, particularmente em mulheres de alto risco de dor severa (FR B); o uso de AINEs e opióides, por via oral, para profilaxia da dor na inserção de DIU parece não ter evidência, observando-se, no entanto, benefício superior do naproxeno e do tramadol (FR B); a utilização de misoprostol não apresenta benefício na redução da dor associada à colocação de DIU, mas mostra-se benéfica na facilitação do procedimento (FR B); adicionalmente, o aconselhamento pré-inserção e as estratégias de redução de ansiedade têm mostrado um papel importante na redução álgica associada ao procedimento, não expondo a mulher a qualquer prejuízo (FR C).
A heterogeneidade dos estudos, nomeadamente no que se concerne ao desenho e à qualidade dos mesmos, à população estudada, ao tipo de DIU colocado e às doses e formulações de fármacos utilizados, constituiu uma das principais limitações desta revisão.
Concluindo, não parece existir evidência suficiente que suporte a utilização rotineira de analgesia para o controlo da dor associada ao procedimento de colocação do DIU, devendo, no entanto, esta decisão ser tomada de modo personalizado. Numa perspetiva de prevenção quaternária, o profissional de saúde deverá ponderar os riscos e os benefícios de cada intervenção, no sentido de evitar a exposição da mulher a terapêuticas que não irão ter impacto significativo no outcome final.
No futuro será fundamental a realização de estudos mais homogéneos, por forma a criar evidência robusta que guie a ação dos profissionais de saúde e lhes permita oferecer o melhor tipo de cuidados na promoção da saúde das mulheres que procuram este método contracetivo.















