Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Medicina Geral e Familiar
versão impressa ISSN 2182-5173
Rev Port Med Geral Fam vol.30 no.1 Lisboa fev. 2014
RELATOS DE CASOS
Músculo e pele em equação, relato de caso
When muscle and skin are involved: a case report of dermatomyositis
Mara Galhardo*
*Interna de Formação Específica de Medicina Geral e Familiar - Unidade de Saúde Familiar Dunas, ULS Matosinhos
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
Introdução: A dermatomiosite é uma miopatia inflamatória com manifestações cutâneas caraterísticas e uma prevalência de 1-10/1.000.000 adultos. O seu atempado reconhecimento constitui uma ferramenta importante com implicações prognósticas. O médico de família tem um papel importante quer na sua avaliação diagnóstica quer no posterior acompanhamento e auxílio ao doente.
Descrição de caso: Manuela, de cerca de 50 anos, tem como antecedentes pessoais hipotiroidismo subclínico. Apresentou-se em consulta programada, que solicitou com brevidade, por um quadro de astenia, fraqueza muscular e eritema disperso pela face e região cervical anterior. Após estudo analítico com elevação importante da creatinina cinase e transaminases, por suspeita de dermatomiosite, foi orientada para consulta de Medicina Interna, onde realizou outros exames complementares de diagnóstico e se confirmou a suspeita inicial. Iniciou tratamento com corticóide com melhoria progressiva das queixas. Regressou ao contacto com a sua médica de família para renovação do certificado de incapacidade laboral, o que se converteu numa oportunidade de atuação no processo de adaptação à doença.
Comentário: Apesar de se tratar de uma doença rara, com uma prevalência de 1 a 10 casos por um milhão, o reconhecimento e tratamento precoce da dermatomiosite constituem ferramentas importantes para a diminuição da morbilidade que se associa às suas complicações sistémicas. A associação da dermatomiosite com outras doenças do tecido conjuntivo (síndroma de overlap) e com neoplasias confere uma maior importância à precocidade do diagnóstico. Para o médico de família o cuidar não se esgota apenas na componente física, lidar com todos os domínios do processo da doença e ajudar na sua adaptação é um papel igualmente relevante e chave.
Palavras-Chave: Dermatomiosite; Eritema; Astenia.
ABSTRACT
Introduction: Dermatomyositis is an inflammatory myopathy with characteristic cutaneous manifestations and a prevalence of 1-10 per million adults. Timely recognition has prognostic implications. The general practitioner has an important role to play in both diagnosis and follow-up of the patient.
Case report: A 50 year-old woman with a previous history of subclinical hypothyroidism came to her Family Physician complaining of muscle weakness and redness of the face and neck. Dermatomyostitis was suspected and laboratory tests showed significant elevation of creatine kinase and transaminases. She was referred to Internal Medicine for consultation. Additional tests confirmed the initial suspicion. She began treatment with corticosteroids with gradual improvement in her condition. She returned to her Family Physician to obtain a renewal of the certificate of incapacity for work. This was opportunity to explore ways to help the patient cope with the disease.
Comment: This is a rare disease with a prevalence of 1-10 cases per million. Early recognition and treatment of dermatomyositis are important in decreasing morbidity from systemic complications. The association of dermatomyositis with other connective tissue diseases and neoplasms gives greater importance to this diagnosis. For the Family Physician, care is not limited only to the physical manifestations. Dealing with all aspects of the disease and helping patients adapt to it are equally important.
Keywords: Dermatomyositis; Erythema; Asthenia.
Introdução
A dermatomiosite é uma miopatia inflamatória com manifestações cutâneas características e uma prevalência de 1-10/1.000.000 adultos.1 Apesar de ser uma doença rara, o seu atempado reconhecimento é fundamental para a exclusão de neoplasia, à qual se associa em alguns casos, assim como para o tratamento precoce, que permite diminuir a morbilidade das complicações sistémicas.1
Este caso ilustra o papel do médico de família na abordagem a patologias que, sendo raras na sua consulta e pela sua apresentação infrequente, devem desencadear uma investigação diagnóstica dirigida. É também papel do médico de família aplicar todos os componentes dos cuidados médicos, para além do diagnóstico e tratamento, sendo um facilitador no processo de adaptação à doença.
Descrição do caso
Manuela (nome fictício) é uma utente de cerca de 50 anos de idade, caucasiana, que reside num concelho do litoral norte do país e tem o 12.o ano de escolaridade. É casada e tem dois filhos. A sua família pertence à classe III de Graffar. Trata-se de uma família nuclear na fase VI do ciclo de Duvall.
Manuela é seguida na nossa consulta desde 2003. Como antecedentes pessoais há a registar um hipotiroidismo subclínico diagnosticado em 2011, com autoanticorpos positivos. Nessa altura a utente faltou a consulta subsequente pelo que não foi possível prosseguir com o estudo através de exame ecográfico da tiróide ou sequer ponderar a suplementação com levotiroxina. Manuela nega consumos tabágicos ou alcoólicos, assim como o uso de medicação habitual ou outro tipo de suplementos. A sua mãe morreu com 60 anos de idade, na sequência de uma neoplasia cerebral. São desconhecidos outros antecedentes familiares relevantes, designadamente de doença hematológica ou autoimune.
A história da doença atual inicia-se em novembro de 2011, altura em que Manuela recorreu à consulta programada (a pedido da própria) e solicitada com brevidade por um quadro de: astenia marcada com três meses de evolução, que inicialmente relacionou com ansiedade e perturbação do sono motivadas por problemas laborais; rash, com surgimento há cerca de um mês, não pruriginoso, de aparecimento progressivo na região da face e pescoço; e fadiga muscular de aparecimento mais recente (duas semanas), que se manifestava por uma dificuldade em realizar atividades da vida diária, como subir escadas, pentear o cabelo ou caminhar, provocando quedas com traumatismo dos membros inferiores.
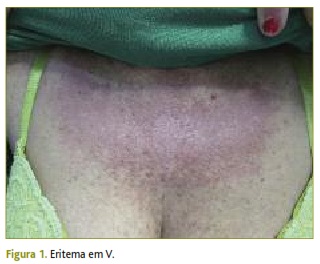
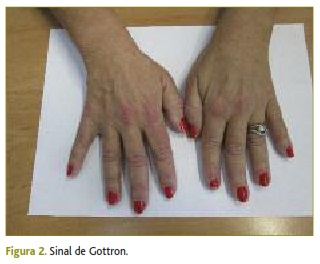
Ao exame objetivo destacava-se: eritema macular da face associado a edema periorbitário e eritema violáceo macular confluente periorbitário; eritema macular não pruriginoso em forma de V (área correspondente ao decote) na região do pescoço, torácica anterior (Figura 1) e sobre as articulações metacarpofalângicas e interfalângicas proximais (Figura 2). Na avaliação dos grupos musculares verificou-se, quer nos membros superiores, quer nos membros inferiores, força muscular grau 3 (força muscular possível contra gravidade mas não contra a resistência do examinador), algo que foi mais patente nos grupos musculares proximais. Ao sair do consultório era notória a dificuldade em levantar-se da cadeira sem apoio e a marcha, apesar de hesitante, mantinha-se estável. É visível, e também referida por Manuela, a dor muscular quando agarra o puxador da porta.
Neste contexto, o raciocínio clínico colocou em equação pele e músculo. A utente foi aconselhada a evitar a exposição solar, aplicando protetor solar e corticóide tópico. Foram solicitadas análises com caráter urgente no sentido de despistar patologia autoimune. Do estudo analítico solicitado são de ressaltar: elevação da creatinina cinase (2.211 U/L) cerca de 13 vezes superior ao limite do normal para o laboratório, elevação da alanina transaminase e aspartato transaminase (120 e 172 U/L) cerca de 3 e 5 vezes superiores ao limite do normal para o laboratório, respetivamente; destacam-se também a velocidade de sedimentação (49 mm/hora) e os valores da enzima lactato desidrogenase (303 U/L). Mantém-se o hipotiroidismo subclínico já previamente diagnosticado com valores de TSH de 12,34µU/mL e T4 dentro do normal. O estudo autoimune efetuado revela-se apenas positivo para anticorpos antinucleares (título 1:640) e as serologias para sífilis, hepatite C, hepatite B e VIH (vírus da imunodeficiência humana) foram negativas.
Construindo o puzzle dos achados ao exame objetivo, da história clínica e dos resultados do estudo analítico, a principal hipótese diagnóstica colocada foi um quadro de dermatomiosite. Nesta fase é extremamente importante a exclusão de doença maligna como causa secundária. Revendo a vigilância e rastreios efetuados, carcinoma colo retal, carcinoma da mama e carcinoma do colo do útero estavam atualizados.
Para agilizar e otimizar quer o esclarecimento da etiologia deste quadro, quer a posterior orientação terapêutica, a utente foi referenciada a consulta de Medicina Interna com caráter de urgência. Nesta consulta realizou tomografia computorizada cervico-toraco-abdomino-pélvica que não revelou sinais de lesão neoformativa oculta; eletrocardiograma e ecocardiograma que não demonstraram alterações; ecografia tiroideia que mostrou achados sugestivos de quadro de tiroidite; endoscopia digestiva alta que revelou gastrite; biópsia da pele e músculo compatível com dermatomiosite; e eletromiografia sugestiva de miosite inflamatória. Após os resultados dos meios complementares de diagnóstico em consulta de Medicina Interna foi instituída terapêutica com prednisolona na dose de 60 mg por dia e levotiroxina sódica 75 µgr por dia.
A utente retomou o contacto com a sua médica de família cerca de três meses após iniciar acompanhamento em consulta de Medicina Interna, para sucessivas renovações de certificados de incapacidade temporária. Nestas consultas foi notória a evolução do quadro clínico com desaparecimento do rash cutâneo na face, região cervical, torácica, metacarpofalângica e interfalângica, assim como o progressivo ganho de força muscular patente na reavaliação dos grupos musculares onde se verificava, quer nos membros superiores, quer nos membros inferiores, força muscular grau 4 (por comparação a grau 3 verificado na apresentação inicial). Estas melhorias traduziram-se num ganho de autonomia na realização de atividades da vida diária e numa marcha estável e sem hesitação com redução do número de quedas.
Estas consultas, para além da reavaliação da incapacidade para a atividade laboral, transformaram-se numa oportunidade para auxiliar Manuela a lidar com a patologia crónica e rara numa utente previamente saudável. Inicialmente permaneciam algumas dúvidas sobre a prevalência e prognóstico da doença e um certo estigma, várias vezes referido, pela «raridade» da patologia. Estas questões foram trabalhadas fornecendo informação sobre a doença, oferecendo suporte emocional e tentando o reforço do suporte familiar. Numa fase posterior, Manuela demonstrou alguma desmotivação pelas limitações na realização de certas tarefas, pelo que foram discutidos aspetos positivos das «conquistas» até agora realizadas e estimuladas atividades que incentivassem a autovalorização.
Atualmente, decorrido um ano do início do quadro, Manuela está desempregada, solicitou reforma antecipada, mantém bom relacionamento com marido e filhos, reconhece uma progressiva adaptação à doença e, ultrapassando o medo das quedas e da perda de força muscular, inscreveu-se em aulas de hidroginástica. Mantém acompanhamento em consulta de Medicina Interna e está em esquema de sobreposição de corticóide com azatioprina, com o objetivo de posteriormente passar a terapêutica única com azatioprina. Na última avaliação, referiu fotópsias e diminuição da acuidade visual objetivada por exame com tabela de Snellen, olho direito 7/10 e olho esquerdo 6/10, pelo que foi referenciada a consulta de Oftalmologia.
Comentário
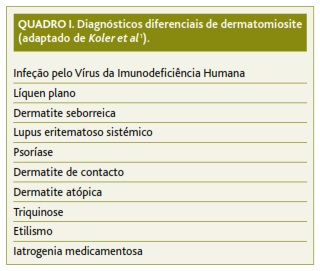
No caso descrito, Manuela apresentou um quadro clínico que conjugava manifestações constitucionais (astenia), musculares (diminuição da força muscular, nomeadamente nos grupos musculares proximais) e dermatológicas (eritema da face, edema periorbitário e eritema violáceo macular confluente – denominado heliotropo –, eritema na região cervical e torácica anterior, correspondente à área do decote – sinal em V – e eritema não descamativo sobre as articulações metacarpofalângicas e interfalângicas – sinal de Gottron). Estas manifestações são caraterísticas de dermatomiosite e, inclusivamente, algumas delas são utilizadas como critérios para o seu diagnóstico. Apesar da evolução descrita, com o rash cutâneo a preceder o envolvimento muscular, não ser típica e estar presente em cerca de 30% das apresentações de dermatomiosite, este não deixa de ser um quadro clínico específico.2 Não será, obviamente, um diagnóstico que o clínico consegue rapidamente integrar, quer pela sua raridade, quer ainda pelos diagnósticos diferenciais que se impõem (Quadro I). A ilação a retirar nesta fase será a de valorizar os sintomas, os sinais e a gravidade que lhes está associada, nomeadamente o relevante impacto na qualidade e atividades de vida diárias, e prosseguir com o estudo direcionado.
De acordo com os critérios diagnósticos de dermatomiosite,3 antes da referenciação para a consulta de Medicina Interna, Manuela já preenchia os critérios diagnósticos de dermatomiosite (Quadro II), apresentando dois achados do item 1 e quatro dos itens 2 a 9. Quando corretamente aplicados, estes critérios apresentam uma boa acuidade diagnóstica para dermatomiosite (sensibilidade de 94,1 % e especificidade de 90,3%).3
Na fase em que o diagnóstico de dermatomiosite parece ser o mais provável, a ênfase deve ser colocada na exclusão de síndroma paraneoplásica. As manifestações cutâneas ou musculares não diferem entre uma dermatomiosite idiopática e uma dermatomiosite associada a neoplasia maligna. Tem vindo a ser demonstrado nos adultos com dermatomiosite um risco aumentado de neoplasia maligna (pulmonar, gástrica, linfoproliferativa e ovárica).2 Alguns estudos sugerem que este risco seja 6,5 vezes o da população geral.4 Este risco é ainda maior quando o diagnóstico de dermatomiosite é feito em pessoas com mais de 45 anos de idade.
Para além da exclusão de neoplasia maligna, outro ponto a ter em conta diz respeito à exclusão de uma síndroma de overlap com outras doenças do tecido conjuntivo, constituindo no fundo uma doença mista do tecido conjuntivo. Esta é mais frequente nas mulheres que nos homens (9:1) e ocorre em 11 a 40 % dos diagnósticos de dermatomiosite.4,5 A importância não se resume apenas a um preciosismo de classificação, pois tem implicações na abordagem terapêutica: nos doentes com síndroma de overlap a miosite responde melhor ao tratamento com corticoides do que acontece quando a sua etiologia é idiopática.4,5,6
Os meios complementares de diagnóstico, realizados em consulta de Medicina Interna, vieram confirmar a suspeita clínica de dermatomiosite e excluir, para já, a associação a neoplasia maligna. É advogada por alguns autores, atendendo à associação de dermatomiosite com carcinoma do ovário, uma avaliação ginecológica cuidada e apertada (incluindo exame ginecológico, ecografia endovaginal e antigénio Ca-125, com periodicidade de 6 a 12 meses) nos 2 anos seguintes ao diagnóstico.7
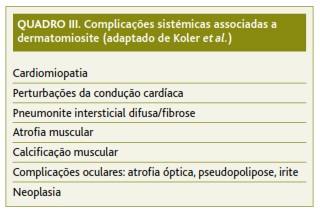
O início de corticoterapia, assim como a melhoria do quadro clínico com que Manuela se apresentou, corresponderam a um período de interregno no contacto com a sua médica de família. Posteriormente, e à medida que as consultas de Medicina Interna se iam espaçando, regressou ao contacto com a sua médica de família para prorrogação de Certificados de Incapacidade Temporária. Estas consultas, para além da reavaliação da incapacidade para a atividade laboral, constituem valiosas oportunidades para promover e auxiliar no ajuste e adaptação à doença, oferecendo suporte emocional, explorando o impacto da doença na vertente familiar e social, sublinhando a relação médico-doente como também ela terapêutica. São também importantes momentos para a exploração de sintomas ou sinais de atingimento sistémico para os quais o clínico tem de estar alerta (Quadro III) de forma a saber reconhecer e orientar devidamente.
Não é pretensão deste caso clínico colocar a nota no diagnóstico do que é raro. «Quando ouvir o som de cascos pense em cavalos, não em zebras» é um artifício de que o médico de família faz uso no seu dia a dia. Pretende-se sim, salientar a valorização de queixas que, pelo seu impacto e apresentação atípica, implicam uma investigação diagnóstica dirigida, ou seja, queixas que nos fazem pensar em zebras ou mesmo noutro equino. Se a área da saúde beneficia em muito da utilização com destreza da navalha de Occam,8 a destrinça do que implica estudo e avaliação adicional é também um elemento importante do raciocínio clínico. Este caso reforça ainda o papel do médico de família enquanto facilitador do processo de adaptação à doença.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Koler RA, Montemarano A. Dermatomyositis. Am Fam Physician 2001 Nov 1; 64 (9): 1565-72. [ Links ]
2. Sontheimer RD. Skin manifestations of systemic autoimmune connective tissue disease: diagnostics and therapeutics. Best Pract Res Clin Rheumatol 2004 Jun; 18 (3): 429-62. [ Links ]
3. Tanimoto K, Nakano K, Kano S, Mori S, Ueki H, Nishitani H, et al. Classification criteria for polymyositis and dermatomyositis. J Rheumatol 1995 Apr; 22 (4): 668-74. [ Links ]
4. Airio A, Pukkala E, Isomäki H. Elevated cancer incidence in patients with dermatomyositis: a population based study. J Rheumatol 1995 Jul; 22 (7):1300-3. [ Links ]
5. Callen JP. Dermatomyositis and malignancy. Clin Dermatol 1993 Jan-Mar; 11 (1): 61-5. [ Links ]
6. Joffe MM, Love LA, Leff RL, Fraser DD, Targoff IN, Hicks JE, et al. Drug therapy of the idiopathic inflammatory myopathies: predictors of response to prednisone, azathioprine, and methotrexate and a comparison of their efficacy. Am J Med 1993 Apr; 94 (4): 379-87. [ Links ]
7. Whitmore SE, Rosenshein NB, Provost TT. Ovarian cancer in patients with dermatomyositis. Medicine (Baltimore) 1994 May; 73 (3): 153-60. [ Links ]
8. Swinburne R. Simplicity as Evidence for Truth. Milwaukee, WI: Marquette University Press; 1997. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Mara Rosa Rodrigues Galhardo
Rua da Cruz 603, 4455-116 Lavra
Conflito de interesses
A autora declara não ter conflito de interesses.
Artigo escrito ao abrigo do novo acordo ortográfico.
Recebido em 23-08-2013
Aceite para publicação em 04-01-2014