Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Portuguesa de Medicina Geral e Familiar
versión impresa ISSN 2182-5173
Rev Port Med Geral Fam vol.34 no.6 Lisboa dic. 2018
https://doi.org/10.32385/rpmgf.v34i6.12150
ARTIGOS BREVES
Mutilação genital feminina: uma prática antiga, um problema atual
Female genital mutilation: an ancient practice, a current problem
Ana Margarida Magalhães Gomes,* Ana Rute Ferreira Marques,* Gema Ponce Revilla,* Ana Maria Marques Raposo*
*USF Travessa da Saúde
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
A mutilação genital feminina (MFem) inclui qualquer remoção ou dano dos genitais externos por motivos não médicos. Estima-se que afete pelo menos 200 milhões de raparigas e mulheres em trinta países, maioritariamente africanos. Em Portugal assume especial relevância devido à existência de várias comunidades imigrantes de países onde esta prática é comum. É uma experiência dolorosa e traumática, com graves consequências para a saúde e constitui, em termos legais, crime público, mesmo se praticada fora do país. Esta revisão breve alerta para a abordagem dos casos de MFem, que deve ser integrada e multidisciplinar, em articulação com outras entidades. É importante estar atento e informado para a deteção e denúncia dos casos, bem como para a prevenção de novas situações em gerações futuras. A abordagem holística, o acompanhamento longitudinal e a vigilância do contexto sociocultural e familiar, características inerentes à medicina geral e familiar, reforçam o papel preponderante do médico de família nestes casos.
Palavras-chave: Mutilação genital feminina; Saúde da mulher.
ABSTRACT
Female genital mutilation (FGM) comprises every procedure that includes removal or injury to the external genitalia for non-medical reasons. It is estimated to affect at least 200 million girls and women in 30 countries, mostly in Africa. In Portugal, it is especially relevant because of the existence of several immigrant communities from countries where this practice is common. It is a painful and traumatic experience, which results in serious health consequences. In legal terms, it is a public crime even if practiced outside of the country. This brief review brings attention to the management of the cases of FGM, which should be holistic and multidisciplinary, and articulated with other entities. It is important to be alert and informed to the identification and reporting of these cases, as well as to the prevention of these situations in generations to come. The holistic approach, the longitudinal monitoring, and the follow-up of the sociocultural and familiar context, characteristics inherent to family medicine, reinforce the significant role of the family doctor in these cases.
Keywords: Female genital mutilation; Womens health.
Introdução
A mutilação genital feminina (MFem) constitui um problema real e atual a nível europeu,1-2 que assume especial importância em Portugal pela existência de várias comunidades imigrantes de países onde a MFem é comum.3-4 É um atentado grave à saúde física e psicológica da mulher1 e, em termos legais, constitui crime público, mesmo se praticada fora do país.4-5
Esta breve revisão alerta para a abordagem destas situações, que deverá ser integrada e multidisciplinar, desempenhando o médico de família um papel central. É importante estar informado e alerta para a deteção e denúncia dos casos, bem como para a prevenção da sua realização em gerações futuras.
Uma visão geral da problemática
A MFem inclui qualquer remoção ou dano dos genitais externos femininos por razões não médicas.6 Embora seja difícil esclarecer o número exato, estima-se que em todo o mundo pelo menos 200 milhões de raparigas e mulheres tenham sido submetidas a esta prática7 e que anualmente cerca de 3 milhões estejam em risco.6 Apesar de todos os esforços continuam a reportar-se casos em cerca de trinta países, principalmente no Oeste, Este e Nordeste de África e em alguns países da Ásia, Médio Oriente, América Central e do Sul.6 Tendo em conta o aumento dos fluxos migratórios, esta é uma problemática também presente na América do Norte e Europa.
Relativamente à realidade nacional, foram registados na Plataforma de Dados de Saúde (PDS) 99 casos entre abril de 2014 e dezembro de 2015, todos eles introduzidos na Região de Saúde de Lisboa e Vale do Tejo.3 Adicionalmente, segundo o estudo de avaliação de prevalência de MFem em Portugal, publicado em 2015,8 estima-se que o número de mulheres que poderá ter sido submetida à prática ronda as 6.500, correspondendo a 49% das mulheres residentes em Portugal nascidas em países onde a MFem é comum. A Guiné-Bissau é o país que mais contribui para este valor (≈90%), seguida da Guiné-Conacri (≈3%) e do Senegal (≈2%). Constata-se que a maior parte desta população habita nos distritos de Lisboa e Setúbal (84%).
A MFem é maioritariamente realizada entre os quatro e os dez anos, embora possa ser praticada em crianças de outras idades, adolescentes ou mesmo adultos, como preparação para o casamento.9 Divide-se em quatro tipos:2
a) Tipo 1 ou clitoridectomia: remoção parcial ou total do clítoris e, em casos raros, apenas do prepúcio;
b) Tipo 2 ou excisão: remoção parcial ou total do clítoris e dos pequenos lábios, com ou sem excisão dos grandes lábios;
c) Tipo 3 ou infibulação: estreitamento do introito vaginal através da criação de uma membrana selante, pelo corte e aposição dos pequenos lábios e/ou dos grandes lábios, com ou sem excisão do clítoris;
d) Tipo 4 ou atos não classificados: todas as outras intervenções nefastas sobre os órgãos genitais femininos por motivos não médicos (e.g., punção, perfuração, incisão, escarificação e cauterização da região genital).
Os motivos que levam a esta prática variam entre as diferentes comunidades e ao longo do tempo, englobando múltiplos fatores, dos quais se destacam: pressão social, preparação para o casamento, preservação da virgindade e fidelidade, aumento do prazer sexual masculino e concomitante diminuição do prazer feminino, manutenção da limpeza e beleza dos órgãos sexuais da mulher, tradição cultural e religiosa.2,9 Importa salientar que a MFem não está associada a nenhuma religião em particular, tendo sido já documentada em diferentes comunidades religiosas, incluindo cristãs, muçulmanas e judaicas.9
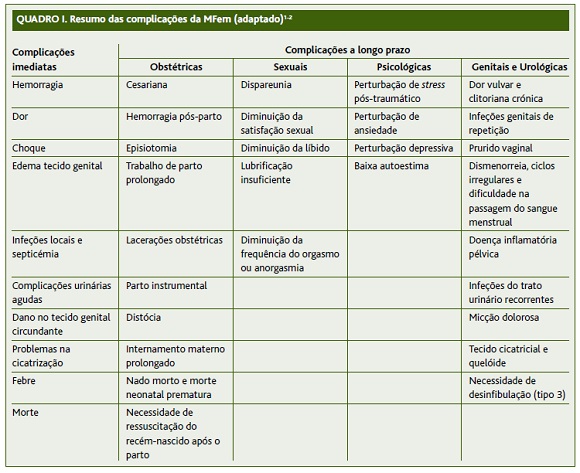
Esta é uma experiência dolorosa e traumática, geralmente realizada com utensílios rudimentares, sem condições de assepsia, pelos membros mais velhos da comunidade.2,4 Como tal, pode ter graves consequências para a saúde, sendo que os riscos aumentam com a extensão do procedimento realizado.2 Segundo a Organização Mundial da Saúde (OMS),1-2 as complicações podem dividir-se em imediatas e a longo prazo, como é demonstrado no resumo apresentado no Quadro I.
Apesar de haver ainda um grande caminho a percorrer na abolição da MFem, alguns passos têm sido dados nos últimos anos, quer a nível europeu quer a nível mundial.
Desde 1997, ano em que a OMS, o Fundo das Nações Unidas para a Infância (UNICEF) e o Fundo das Nações Unidas para a População (UNFPA) emitiram uma declaração conjunta sobre a MFem, grandes esforços têm sido feitos para erradicar esta prática.6 Inclusivamente foram criadas novas leis contra a MFem em 26 países Africanos e do Médio Oriente, bem como em 33 outros países com populações migrantes de locais onde a MFem é prática comum.2
Portugal foi um dos oito países a desenvolver um plano de ação nacional exclusivamente dirigido à problemática da MFem, tendo sido publicado em 2009 o primeiro Programa de ação para a eliminação da mutilação genital feminina,10 e estando atualmente em vigor o terceiro programa nesta área (2014-2017) que prevê o reforço de algumas medidas essenciais para a erradicação da MFem, nomeadamente através da formação e capacitação de profissionais de várias áreas, com programas específicos para profissionais de saúde.11
Assim, em Portugal tem-se assistido a uma aposta crescente na formação relativa a este tema na área da saúde, com o objetivo de sensibilizar para o diagnóstico e prevenção de novas ocorrências, bem como capacitar relativamente aos procedimentos a tomar aquando da identificação de um novo caso. A publicação da Orientação nº 005/2012, por parte da Direção-Geral da Saúde, veio intervir precisamente nesse sentido. Para além disso, a criação da PDS, que permite registar a situação de MFem num separador específico para as utentes do sexo feminino, trouxe a possibilidade de obter e analisar mais dados relativamente à prevalência desta prática em território nacional.3
Apesar de todos estes avanços, a prevalência da mutilação ainda se mantém elevada em alguns pontos do globo, revelando-se essencial a intensificação e aprimoramento das medidas levadas a cabo nos últimos anos, de forma a tornar a eliminação da MFem em gerações futuras uma realidade.6
Na resolução da Assembleia Geral das Nações Unidas 67/146,12 a MFem é reconhecida como “um abuso irreparável e irreversível com impacto negativo nos direitos humanos de mulheres e raparigas”. Em Portugal, do ponto de vista jurídico, a MFem encontra-se prevista e punida, qualificada e agravada no Código Penal Português, nos artigos 144.º, 145.º e 147.º, relativos à ofensa à integridade física. É considerada crime público, mesmo que seja praticada fora do território nacional.5
Assim, é de extrema importância referenciar e denunciar os casos de MFem. A Orientação da Direção-Geral da Saúde já referida4 menciona que cada Agrupamento de Centros de Saúde e Unidade Hospitalar deve organizar uma resposta a estas situações. Esta orientação remete para o Guia prático de abordagem, diagnóstico e intervenção - maus tratos em crianças e jovens,13 que tipifica a abordagem geral a adotar em situações de maus tratos. Segundo este documento, os objetivos da intervenção do profissional de saúde deverão ser: a) proteger a criança/jovem; b) intervir no risco para prevenir evolução para o perigo; c) evitar a recorrência. Relativamente aos conceitos de risco e perigo, esclarece-se que o risco diz respeito à vulnerabilidade da criança/jovem vir a sofrer de maus tratos e o perigo corresponde à objetivação do risco, sendo que as situações de perigo se encontram particularizadas na Lei de Proteção de Crianças e Jovens em Perigo.
No guia supracitado e na Orientação nº 005/2012 referida existem múltiplos fluxogramas que podem servir de orientação para os profissionais de saúde e que se encontram sumarizados na Figura 1.
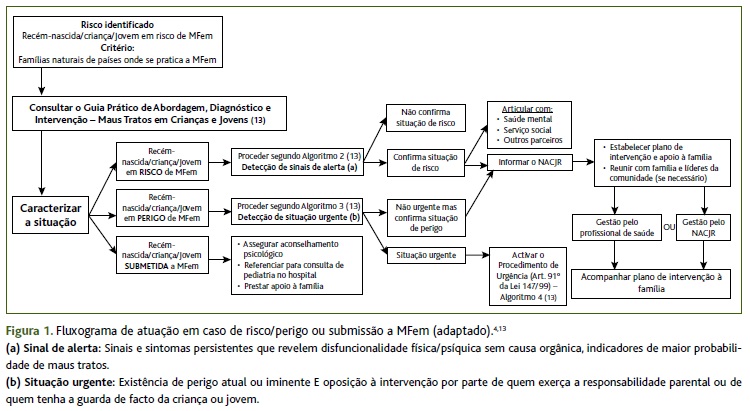
(clique para ampliar ! click to enlarge)
Como é retratado neste fluxograma, é importante distinguir entre uma situação urgente e não urgente. Em caso de situação urgente é ativado o procedimento de urgência e o caso deverá ser encaminhado para o Ministério Público, solicitando-se a colaboração policial, informando a Comissão de Proteção de Crianças e Jovens (caso esta já esteja a acompanhar o processo) e sinalizando ao Núcleo de Apoio a Crianças e Jovens em Risco.
Desta forma, todos os profissionais de saúde devem estar informados e alerta para detetar os casos de MFem e, simultaneamente, aptos a identificar e denunciar situações de risco/perigo. Nos cuidados de saúde primários, a possibilidade de detetar casos de MFem existe em qualquer consulta ou atividade, assumindo o médico de família um papel preponderante no diagnóstico, abordagem e prevenção desta prática em gerações futuras.4 A perspetiva holística do doente, tão enraizada na intervenção do médico de família, permite a possibilidade de questionar quanto à prática as mulheres oriundas ou ligadas a países onde a MFem é comum, reforçando sempre a empatia, confiança e confidencialidade e utilizando termos culturalmente aceites (e.g., «fanado»). Permite também abordar a questão das complicações físicas e psicológicas resultantes da mesma, constituindo uma boa oportunidade para explicar a anatomia dos genitais femininos.
O acompanhamento longitudinal assegurado pela medicina geral e familiar permite a avaliação das repercussões a curto e longo prazo nas mulheres que foram submetidas a MFem, devendo ser assegurado o seu adequado planeamento familiar. Não deve também ser descurada a observação ginecológica dos genitais externos das descendentes. Importa salientar que a interpretação da anatomia pode ser difícil e requer um exame atento.
A vigilância do contexto sociocultural e familiar, outra das características inerentes ao trabalho do médico de família, reveste-se de especial importância durante a gravidez e no pós-parto, onde é particularmente importante perceber a posição dos pais relativamente à MFem. A abordagem deve ser feita evitando a emissão de juízos de valor, mas desmotivando a prática e informando acerca das implicações jurídicas, mesmo se praticada no estrangeiro. Para além disso, é ainda importante envolver a comunidade e sensibilizar para a prevenção da MFem, bem como acompanhar de perto os planos familiares, nomeadamente no que diz respeito a viagens ao país de origem ou visitas de parentes ao atual país de residência.
Conclusão
Concluindo: é fundamental estar consciente da existência da MFem, que não é exclusiva de países africanos e ter conhecimento dos procedimentos a seguir para uma correta referenciação e acompanhamento, contribuindo, desta forma, para a erradicação de uma prática que constitui crime e atentado aos direitos da mulher.
REFERÊNCIAS BIBLIOGRÁFICAS
1. World Health Organization. WHO guidelines on the management of health complications from female genital mutilation. Geneva: WHO; 2016. ISBN 9789241549646 [ Links ]
2. World Health Organization. Female genital mutilation: key facts [homepage]. Geneva: WHO; 2018. Available from: http://www.who.int/en/news-room/fact-sheets/detail/female-genital-mutilation. [ Links ]
3. Direção-Geral da Saúde. Mutilação genital feminina: análise dos casos registados em 2014 e 2015 (Informação da Direção-Geral da Saúde nº 002/2016, de 18/03/2016). Lisboa: DGS; 2016. [ Links ]
4. Direção-Geral da Saúde. Mutilação genital feminina: orientação nº 005/2012, de 06/02/2012, atualização em 22/03/2012. Lisboa: DGS; 2012. [ Links ]
5. Escola de Polícia Judiciária. Mutilação genital feminina: guia de procedimentos para órgãos de polícia criminal [Internet]. Loures: Escola de Polícia Judiciária; 2012. Available from: https://www.cig.gov.pt/siic/2015/01/mutilacao-genital-feminina-guia-de-procedimentos-para-orgaos-de-policia-criminal/ [ Links ]
6. OHCHR, UNAIDS, UNDP, UNECA, UNESCO, UNFPA, et al. Eliminating female genital mutilation: an interagency statement. Geneva: WHO; 2008. ISBN 9789241596442 [ Links ]
7. UNICEF. Female genital mutilation/cutting: a global concern [Internet]. Washington: UNICEF; 2016. Available from: https://www.unicef.org/media/files/FGMC_2016_brochure_final_UNICEF_SPREAD.pdf [ Links ]
8. Lisboa M, Cerejo D, Teixeira AL, Santana R, Luís AA, Teixeira AB, et al. Mutilação genital feminina: prevalências, dinâmicas socioculturais e recomendações para a sua eliminação. Lisboa: Faculdade de Ciências Sociais e Humanas/Universidade Nova de lisboa; 2015. [ Links ]
9. Committee on Bioethics, Davis DS. Ritual genital cutting of female minors. Pediatrics. 2010;125(5):1088-93. [ Links ]
10. European Institute for Gender Equality. Current situation of female genital mutilation in Portugal [Internet]. Vilnius: EIGE; 2013. Available from: https://eige.europa.eu/rdc/eige-publications/current-situation-and-trends-female-genital-mutilation-portugal [ Links ]
11. Comissão para a Cidadania e Igualdade de Género. III Programa de ação para a prevenção e eliminação da mutilação genital feminina 2014-2017: resolução do Conselho de Ministros n.º 102/2013, de 31 de dezembro. Lisboa: CIG; 2013. [ Links ]
12. UNFPA. General assembly: intensifying global efforts for the elimination of female genital mutilations (Resolution no. A/C.3/67/L.21/Rev.1) [Internet]. Washington: United Nations; 2012. Available from: https://www.unfpa.org/resources/general-assembly-intensifying-global-efforts-elimination-female-genital-mutilations [ Links ]
13. Menezes B, Leça A, Perdigão A, Laranjeira AR, Velez C, Veloso C, et al. Maus tratos em crianças e jovens: guia prático de abordagem, diagnóstico e intervenção. Lisboa: Direção-Geral da Saúde; 2011. [ Links ]
Endereço para correspondência | Dirección para correspondencia | Correspondence
Ana Margarida Magalhães Gomes
E-mail: ana_gomes_sps@hotmail.com
Conflito de interesses
Os autores declaram não ter conflitos de interesses.
Recebido em 20-07-2017
Aceite para publicação em 13-09-2018