Introdução
A rabdomiólise é uma síndroma que resulta da lise de células musculares esqueléticas com libertação do seu conteúdo para a circulação. A maioria dos casos de rabdomiólise está relacionada com traumatismo muscular por compressão, exercício físico intenso, consumo de álcool e abuso de certos medicamentos e substâncias tóxicas. No entanto, é importante considerar a natureza muitas vezes multifatorial desta entidade, encontrando-se o MF numa posição privilegiada para identificar a sua etiologia devido ao conhecimento que possui dos antecedentes das pessoas que acompanha, ao seu papel na coordenação de cuidados através do trabalho com outros profissionais de saúde e à acessibilidade que proporciona aos seus utentes.1-2
O presente relato de caso tem como objetivo alertar para a causa pouco frequente que esteve na origem deste caso de rabdomiólise, mas também descrever diferentes condicionantes que levaram a um atraso no diagnóstico e recuperação da utente.3 Para além de abordar o quadro clínico e hipóteses diagnósticas colocadas pretende-se ainda refletir sobre qual será o papel do MF na articulação de cuidados e as limitações no acesso a meios complementares de diagnóstico.
Descrição do caso
Utente do sexo feminino, raça caucasiana, com 50 anos, autónoma, divorciada e que reside sozinha. O grau de escolaridade é o ensino secundário e a profissão trabalhador não qualificado (trabalhador de limpeza).
Tem como antecedentes pessoais obesidade (peso habitual 89kg, altura 156cm, índice de massa corporal (IMC) 36kg/m2), asma, psoríase, hipertensão arterial grau 2, fibrilhação auricular (FA), hipertrofia do ventrículo esquerdo moderada, insuficiência mitral ligeira, síndroma do túnel cárpico e hipertiroidismo com vários nódulos tiroideus bilaterais infracentimétricos.
Seguida na consulta de cardiologia após encaminhamento, em janeiro de 2017, por FA paroxística de grau 2b, segundo a escala da European Heart Rhythm Association (EHRA) modificada, tendo sido submetida a cardioversão em dezembro de 2018. É também seguida na consulta de endocrinologia, após encaminhamento em fevereiro de 2017, no contexto do hipertiroidismo.
A sua medicação habitual é amlodipina 10mg q.d., bisoprolol 5mg q.d., propafenona 150mg q.d., rivaroxabano 20mg q.d., montelucaste 10mg q.d., tiamazol 5mg q.d., inalador de pó seco contendo associação de fluticasona 250µg com salmeterol 50µg b.i.d., inalador pressurizado doseável de salbutamol 100µg nas crises de asma t.i.d. e associação de betametasona 0,5mg/g com calcipotriol 0,05mg/g em gel q.d.
Sem hábitos tabágicos, etílicos ou toxicológicos. Tem alergias medicamentosas ao perindopril, olmesartan, hidroclorotiazida e ácido acetilsalicílico.
Consulta aberta (07/05/2019)
A utente recorre à consulta aberta porque a MF se encontrava ausente. Apresentava queixas de mialgias generalizadas com cerca de um mês de evolução. Foi-lhe prescrito paracetamol 1000mg tid e um certificado de incapacidade temporária (CIT) de doze dias.
Consulta aberta (20/05/2019)
Cerca de 12 dias após recorre novamente à consulta aberta por manter as queixas. Fazem prorrogação do CIT e é-lhe prescrito uma associação fixa de tramadol 75mg com paracetamol 650mg b.i.d. Não foi realizada mais investigação nem solicitados mais exames complementares de diagnóstico (MCDT).
Consulta aberta (18/06/2019)
Cerca de um mês após recorre novamente à consulta aberta, mantendo as queixas álgicas, agora associadas a dor lombar. É orientada para marcar consulta programada com a MF, uma vez que esta já estaria a trabalhar no centro de saúde e fazem prorrogação de CIT por mais quinze dias.
Contacto indireto com a MF (19/06/2019)
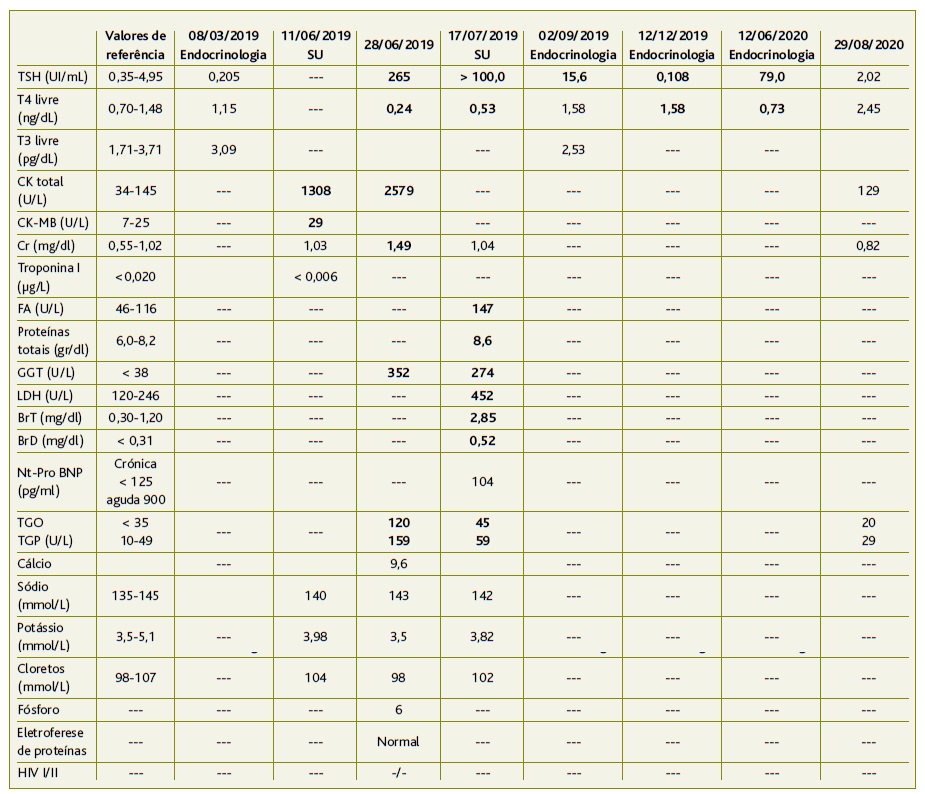
Utente entregou, em contacto indireto, informação clínica de ida ao serviço de urgência (SU) no dia 11 de junho de 2019, por ter apresentado um quadro de edema dos membros inferiores com duas semanas de duração e toracalgia nessa noite, motivo que a fez recorrer ao SU por sua própria iniciativa por não saber a razão desses sintomas e por impedirem a normal realização das suas atividades de vida diária, nomeadamente desempenho profissional, tarefas domésticas e prática de natação. Foram realizadas análises sanguíneas (Tabela 1), radiografia ao tórax e eletrocardiograma, apresentando a utente uma elevação do creatina quinase (Ck) total e CK-MB, com ionograma e troponina I e creatinina normais, tendo sido realizado diagnóstico de rabdomiólise. Fez tratamento com fluidoterapia e diuréticos endovenosos e teve alta no dia seguinte, com indicação para reavaliação e seguimento pela sua MF. Por esse motivo foi convocada para uma consulta no centro de saúde.
Consulta com a MF (26/06/2019)
A consulta com a sua MF ocorreu cerca de duas semanas após a ida ao SU. A utente refere mialgias generalizadas e lombalgia sem irradiação com dois meses de evolução, que está controlada com a toma de paracetamol 1000mg t.i.d. em SOS e, desde há um mês, com anasarca, que agrava à noite, associada a oligúria, astenia, dispneia paroxística noturna e ortopneia. Menciona que há seis meses terá realizado terapia com iodo131 para o hipertiroidismo, por indicação da médica endocrinologista, tendo suspendido o tiamazol. Está a ingerir cerca de dois litros de água por dia. Nega exercício físico intenso, início de novos fármacos ou ingestão de bebidas alcoólicas.
Ao exame objetivo apresentava as seguintes alterações: anasarca com edema dos lábios e macroglossia, pele descamativa e dificuldade na marcha devido ao edema e mialgias. Encontrava-se eupneica em repouso, mas com dispneia com grau III/IV da NYHA. Tinha uma tensão arterial (TA) de 158/90mmHg, auscultação cardíaca (AC) rítmica com sopro sistólico grau III/VI, apresentando na auscultação pulmonar (AP) murmúrio vesicular simétrico e mantido, com fervores bibasais.
Em relação a MCDT, na reavaliação de endocrinologia três meses após tratamento com iodo131 (08/03/2019), a utente apresentava hormona tireoestimulante (TSH) ligeiramente diminuída e hormonas T4 livre e T3 livre normais (Tabela 1). Nas análises sanguíneas do SU (11/06/2019) apresentava CK-Total elevada e CK-MB normal, a creatinina e o ionograma eram normais.
Foram definidos os seguintes problemas: rabdomiólise e anasarca de causa desconhecida. Colocaram-se, como possíveis hipóteses de diagnóstico, insuficiência cardíaca descompensada, hipotiroidismo iatrogénico, insuficiência renal aguda e insuficiência hepática aguda.
Contactaram-se por telefone os colegas do SU da medicina interna, que propuseram que a utente fizesse terapêutica diurética em ambulatório enquanto se investigava a etiologia. Foram solicitadas análises (função hepática, função renal, cálcio total, fósforo, ionograma, T4 livre, TSH, ácido úrico, CK-Total, glucose, eletroferese de proteínas) e ecocardiograma. Foi prescrita furosemida 40mg (t.i.d., com diminuição progressiva até ficar com um comprimido de manhã) e foi agendada uma consulta de reavaliação no prazo de uma semana.
Contacto telefónico do laboratório de análises clínicas (02/07/2019)
Quatro dias após a consulta, a MF foi contactada pelo laboratório de análises clínicas devido à utente apresentar uma TSH superior a 150 UI/ml.
Perante este resultado, a MF contactou por telefone a médica endocrinologista que acompanhava a utente para discussão do caso clínico, tendo a colega dado indicação para a utente dirigir-se no mesmo dia à consulta externa para iniciar terapêutica de reposição tiroideia em ambulatório.
Consulta com a MF (04/07/2019)
Na consulta de reavaliação, a utente já tinha realizado as análises sanguíneas e o ecocardiograma, mas não tinha levantado ainda os resultados dos mesmos. Refere que a médica endocrinologista prescreveu na consulta levotiroxina 0,1mg (meio comprimido q.d. durante cinco dias, passando depois a um comprimido q.d.), tendo iniciado o tratamento há dois dias. Mantinha as queixas, mas a dor muscular generalizada agravara-se. No exame objetivo apresentava TA 148/89mmHg; peso 97,1kg; IMC 39,9kg/m2; AC e AP idênticas à avaliação anterior; ligeira melhoria da dispneia, mas mantendo o grau III/IV da NYHA.
Colocou-se, como hipótese de diagnóstico, rabdomiólise e mixedema na sequência de hipotiroidismo iatrogénico. Para controlo da dor foi prescrito paracetamol 1gr tid, tramadol 100mg q.d. em doses crescentes e metoclopramida 10mg t.i.d. durante cinco dias. Ficou combinado com a utente que deveria deixar o resultado dos MCDT em contacto indireto e calendariza-se consulta para daí a quinze dias.
Contacto indireto com a MF (15/07/2019)
Uma semana e meia depois a utente entregou em contacto indireto os resultados dos MCDT solicitados. No ecocardiograma apresentava hipertrofia do ventrículo esquerdo (HVE) moderada, aurícula esquerda dilatada e função sistólica global no limite inferior da normalidade (fração de ejeção do ventrículo esquerdo entre 50-54%). Nas análises sanguíneas (28/06/2019) destacavam-se as seguintes alterações (Tabela 1): hiperuricemia, aumento das transaminases e gama GT, aumento do CK-Total, ligeira elevação da creatinina (clearance de creatinina de 68,4ml/min, segundo a fórmula de Crockcroft&Gault) e TSH elevada. Confirma-se a hipótese diagnóstica de hipotiroidismo iatrogénico, com insuficiência renal aguda, rabdomiólise e insuficiência cardíaca com fração de ejeção preservada.
Consulta com a MF (17/07/2019)
Após dois dias, a utente regressa para consulta de reavaliação. Mantinha anasarca, ortopneia, dispneia paroxística noturna, dispneia grau III/IV da NYHA. Referia ainda sensação de diminuição da força muscular e mialgias, que aumentavam com o esforço e agravavam ao longo do dia.
Ao exame objetivo apresentava uma TA 160/100mmHg; peso 96,3kg; IMC 38,57kg/m2; AP com murmúrio vesicular simétrico e mantido, com fervores bibasais; membros superiores e inferiores com força muscular grau 4/5 e reflexos tendinosos difíceis de despertar.
Mantém-se a hipótese de diagnóstico de rabdomiólise e anasarca precipitadas por hipotiroidismo iatrogénico. Por manter a anasarca, dispneia, ortopneia, dispneia paroxística noturna e fervores bibasais na AP permanecia a dúvida se a utente manteria a insuficiência renal aguda e se a insuficiência cardíaca estaria descompensada. Ponderou-se solicitar um NT-Pro-BNP; contudo, este MCDT não é comparticipado e a utente não tinha capacidade económica para realizá-lo.
Contactou-se telefonicamente o colega escalado no SU de medicina interna para discussão do caso e decidiu-se encaminhar a utente para o SU novamente por três motivos: dificuldade de controlar a congestão e rabdomiólise em regime de ambulatório, incapacidade económica para realizar o NT-Pro-BNP em ambulatório, para confirmação de insuficiência cardíaca descompensada, e dúvida se manteria a insuficiência renal aguda.
Aumenta-se o tramadol para 100mg b.i.d. Calendariza-se consulta no prazo de quinze dias.
Serviço de urgência (17/07/2019)
Nesse mesmo dia, a utente apresentava no SU uma função renal (clearence de creatinina de 100,9ml/min, segundo a fórmula de Crockcroft&Gault) e NT-Pro-BNP normais e melhoria das transaminases e gama GT, mas mantinha TSH aumentada (Tabela 1).
Assim, excluiu-se a hipótese de diagnóstico de insuficiência renal aguda e insuficiência cardíaca descompensada e atribui-se todo o quadro clínico ao hipotiroidismo iatrogénico. Teve alta com indicação para manter acompanhamento por endocrinologia em conjunto com a MF.
Consulta com a MF (01/08/2019)
A utente apresentava ligeira melhoria da anasarca, mas mantinha mialgias e dor lombar que agravavam com o movimento. Ao exame objetivo apresentava marcha lentificada e rígida por posição antálgica e mantinha fervores bibasais à AP.
Aumenta-se o tramadol para 200mg b.i.d. Tem consulta de endocrinologia calendarizada dentro de cinco dias e realizará estudo analítico. Remarcou-se consulta no prazo de um mês.
Consulta com a MF (02/09/2019)
Cerca de um mês após a última consulta, a utente apresenta melhoria da anasarca, dispneia e mialgias. Já sem ortopneia e dispneia paroxística noturna. Na consulta de endocrinologia, cerca de um mês antes (06/08/2019), foi aumentada a dose de levotiroxina para 0,15mg q.d., ficando agendada nova consulta para 05/09/2019. Segundo a utente, a médica endocrinologista ter-lhe-ia questionado se estava a tomar a medicação como prescrito, pois suspeitava de incumprimento terapêutico, uma vez que os valores das análises se mantinham idênticos. Contudo, a utente negou incumprimento terapêutico.
Ao exame objetivo apresenta ligeira melhoria da anasarca e dispneia grau II/IV da NYHA; TA 133/75mmHg; peso 95,8kg; IMC 39,37kg/m2.
Nas análises da consulta de endocrinologia, realizadas em 02/09/2019 (Tabela 1), observou-se uma descida considerável da TSH, apesar de o valor ainda não ter normalizado.
Seguimento
A utente manteve um acompanhamento regular de dois em dois meses com avaliação analítica, tanto pela endocrinologia como pela sua MF, apresentando flutuação dos valores de TSH (Tabela 1). Apenas a 29 de agosto de 2020 foram atingidos valores de TSH e T4L normais.
Comentário
As características clínicas da rabdomiólise, como mialgias, fraqueza, contraturas musculares, mal-estar geral e diminuição do débito urinário, são muitas vezes inespecíficas e a sua apresentação insidiosa, sendo necessário um elevado grau de suspeição para o seu diagnóstico. A principal complicação é a insuficiência renal aguda, podendo também provocar alterações da caliemia, calcemia e inflamação hepática, pelo que o diagnóstico e terapêutica precoces são fundamentais, o que não aconteceu neste caso pelo atraso no recurso a investigação complementar na fase em que recorre à consulta aberta.1-2
Um dos aspetos essenciais da abordagem terapêutica passa pela identificação e remoção dos fatores precipitantes, sob pena de agravamento do quadro e surgimento de complicações.1-2 Neste âmbito, e tendo em conta o elevado número de entidades que podem estar na origem da rabdomiólise, torna-se particularmente importante uma adequada colheita da história clínica e a revisão dos antecedentes pessoais do doente, tendo o MF uma posição privilegiada relativamente a este último aspeto pelo acompanhamento longitudinal que faz das pessoas de quem cuida.
Apesar de não ser uma das causas mais frequentes de rabdomiólise, o hipotiroidismo primário poderá precipitar o seu aparecimento. O mixedema generalizado é uma manifestação extrema desta patologia, quando gravemente descompensada, podendo ser confundido com outras causas de edema generalizado, como insuficiência cardíaca, doença renal ou hepática.4 Os sintomas iniciais de mixedema generalizado incluem lentificação mental e motora, rouquidão, cãibras, sensação de fraqueza muscular e ganho inexplicado de peso. Mais tardiamente surge edema dos lábios, macroglossia e edema palpebral. O diagnóstico é feito através do doseamento de TSH, T4 livre e T3 livre. Por não serem análises habitualmente realizadas em contexto de urgência podem ocorrer atrasos no diagnóstico, como aconteceu neste caso, com possibilidade de evolução para coma mixedematoso em situações extremas, se o quadro se prolongar por demasiado tempo. Para além de alterações na função tiroidea, podem igualmente ocorrer alterações da natremia, glicemia, CK-total, transaminase glutâmico-oxalacética, transaminase glutâmico-pirúvica e lactato desidrogenase.5
Este caso mostrou alguns constrangimentos que podem atrasar a marcha diagnóstica, como a dificuldade na marcação de consultas em tempo útil em algumas unidades de saúde, pela inexistência de consultas de intersubstituição e pelo sobredimensionamento das listas de utentes, assim como no pedido de MCTD nos cuidados de saúde primários por não estarem comparticipados. Teria sido útil, nomeadamente na primeira consulta com a sua MF, a avaliação do marcador de insuficiência cardíaca descompensada NT-Pro-BNP para melhor orientação do caso. A indisponibilidade deste exame levou a uma referenciação ao SU, que teria sido evitável caso o mesmo estivesse acessível ao MF.
Por outro lado, a descrição deste caso também reflete o papel da articulação telefónica da MF com os colegas dos cuidados de saúde hospitalares e com os laboratórios de análises clínicas, que foi fundamental para tornar o processo de diagnóstico e tratamento mais célere. Assim que a MF teve conhecimento das alterações dos resultados das análises contactou a colega de endocrinologia, que observou de imediato a utente. O retorno da informação por parte dos colegas que observaram a doente no SU foi também importante no sentido de excluir a existência de eventuais complicações da rabdomiólise ou da existência de outras patologias, como a insuficiência cardíaca descompensada, que pudessem estar a complicar a situação clínica da utente.
Em relação à lenta recuperação da utente, as autoras, em retrospetiva, consideram que esta poder-se-á ter devido às dificuldades económicas da utente, que poderão ter levado a omissões nas tomas de medicação.